Кишечный шов конец в бок
Анастомоз конец в конец. Анастомоз бок в бок. Анастомоз конец в бок.
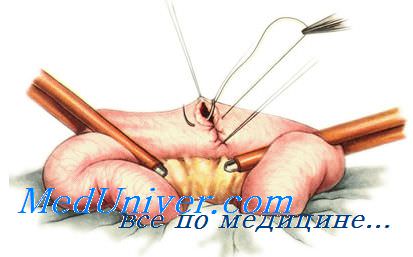
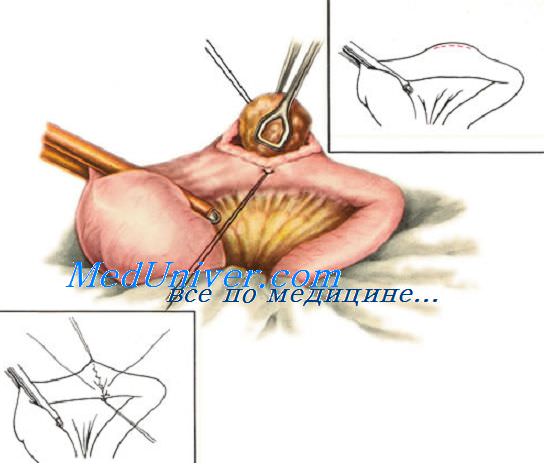
Анастомоз «конец в конец». Соединяемые участки кишки освобождают от брыжейки примерно на расстоянии 1 см от свободного конца. Концы кишки сопоставляют, заднюю стенку анастомоза сшивают с помощью серозно-мышечных швов. Швы накладывают на расстоянии 3—4 мм от края. Нити двух крайних швов берут на держалки, остальные нити срезают.
Свободные части задней стенки анастомоза сшивают с помощью непрерывного обвивного шва Ремердена—Мультановского. После наложения первого стежка нить завязывают, один конец ее берут на держалку, а другим прошивают все слои обеих стенок, следя за тем, чтобы шов не заходил за 1-й ряд серозно-мышечных швов. После ушивания задней стенки анастомоза этой же нитью ушивают его переднюю стенку, Необходимо использовать один из вворачивающих швов (Шмидена, Коннеля) и следить за тем, чтобы стенки соприкасались только серозными оболочками. После ушивания передней стенки анастомоза конец нити, которым выполняли шов передней стенки, связывают со свободным концом нити, оставшимся на задней стенке анастомоза. Поверх сквозного вворачивающего шва накладывают отдельные узловые серозно-мышечные швы Ламбера.
Ряд хирургов при сшивании задней и передней стенок анастомоза в качестве сквозных швов используют отдельные узловые швы Жобера, Пирогова Баришевского—Матешука, поверх которых также накладывают сезно-мышечные швы Ламбера. Использование отдельных узловых швов позволяет избежать сужения анастомоза.
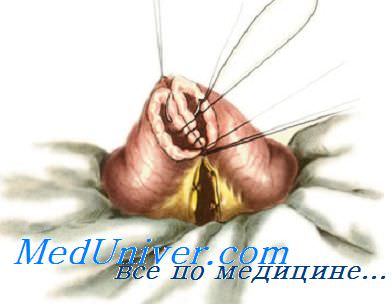
Анастомоз «бок в бок» — накладывают при малом диаметре соединяемых участков кишки, при наложении соустья между желудком и тонкой кишкой.
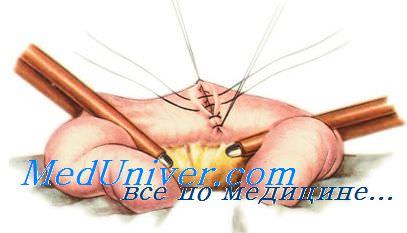
Вначале на протяжении 6—8 см участки кишки соединяют с помощью отдельных серозно-мышечных швов Ламбера. На расстоянии 0,8—1 см от линии шва продольно вскрывают просвет обоих участков кишки. Задние губы сшивают сквозным непрерывным обвивным швом «взахлестку». Затем этой же нитью сшивают передние губы. Применяют один из вворачивающих швов (Шмидена, Коннеля). После ушивания обеих стенок нити связывают. Поверх вворачивающего шва на переднюю стенку анастомоза накладывают серозно-мышечные швы Ламбера.
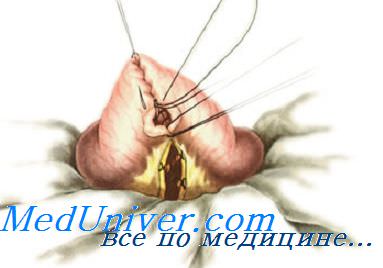
Анастомоз «конец в бок» — часто применяют при резекции правой половины толстой кишки и наложении анастомоза между тонкой и толстой кишкой.
Стенку тонкой кишки соединяют отдельными серозно-мышечными швами Ламбера, отступив на 3—4 см от линии ее пересечения со стенкой толстой кишки, ближе к бры жеечному краю. Затем по тении продольно вскрывают просвет толстой кишки, задние губы сшивают сквозным непрерывным обвивным швом «взахлестку» (шов Ревердена-Мультановского, затем этой же нитью сшивают передние губы, используй один из вворачивающих швов. Нити связывают. На переднюю стенку анастомоза поверх вворачивающего шва накладывают серозно-мышечные швы Ламбера.
Видео урок техники наложения кишечного анастомоза конец в конец
Другие видео уроки по топочке находятся: Здесь
– Также рекомендуем “Ушивание паренхиматозных органов. Ушивание краевых ран печени.”
Оглавление темы “Восстановление целостности полых и паренхиматозных органов.”:
1. Шов Баришевского—Матешука. Шов О’Коннела. Шов Гамби. Шов Мохнюка—Пойды. Скорняжный шов. Шов Микулича.
2. Шов Шмидена. Шов Коннеля. Шов Кушинга. Шов Ревердена—Мультановского. Матрацный шов.
3. Непрерывно-узловой шов. Двухрядный шов. Шов Альберта. Шов Черни. Шов Кирпатовского. Шов Вахтангишвили.
4. Закрытие просвета при нарушении целостности кишки. Наложение шва по Серебрянникову и Снежковой. Наложение анастомоза.
5. Анастомоз конец в конец. Анастомоз бок в бок. Анастомоз конец в бок.
6. Ушивание паренхиматозных органов. Ушивание краевых ран печени.
7. Шов Замощина. Швы при резекции печени. Шов Кузнецова и Пенского. Шов Жордано. Шов Брегадзе. Шов Бабура.
8. Ушивание грудной стенки. Техника ушивания торакотомной раны.
9. Ушивание раны легкого. Шов Тигеля. Шов Фридриха. Шов Гарре—Талька. Швы трахеи и бронхов.
10. Шов Суита. Шов Метра—Богуша. Ушивание раны сердца.
Источник
Оглавление темы “Оперативная хирургия: Кишечные швы.”:
- Кишечные швы. Кишечный шов. Требования к кишечному шву.
- Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
- Ушивание раны тонкой кишки. Принципы ушивания ран толстой кишки.
- Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
Кишечные швы. Кишечный шов. Требования к кишечному шву.
В основе большинства операций на желудочно-кишечном тракте лежит кишечный шов. Под термином «кишечный шов» подразумевают все виды швов, накладываемых на стенку полого органа желудочно-кишечного тракта (пищевод, желудок, кишечник), а также и на другие полые органы, имеющие брюшинный покров, мышечную оболочку, подслизистый слой и слизистую оболочку (жёлчный и мочевой пузырь).

Главные требования к кишечному шву:
— кишечный шов должен быть прочным, т.е. после наложения шва края сшитых органов не должны расходиться;
— кишечный шов должен быть герметичным. При этом следует иметь в виду герметичность механическую, не допускающую вытекания из просвета органа ни капли его содержимого, и герметичность биологическую, не допускающую выхода микрофлоры из полости органа,
— кишечный шов должен обеспечивать хороший гемостаз;
— кишечный шов не должен суживать просвет полого органа;
— кишечный шов не должен препятствовать перистальтике.
Выполнение этих требований возможно только с учётом анатомо-физиологических свойств полых органов брюшинной полости. Первое из них — способность брюшины склеиваться и в последующем срастаться в месте повреждения или при плотном прижатии двух листков друг к другу. Второе — футлярное строение стенки желудочно-кишечного тракта. Различают 4 основных слоя стенки желудочно-кишечного тракта: слизистую оболочку; подслизистый слой; мышечную оболочку; серозную оболочку (на пищеводе — адвентициальную). Первые два слоя отделены от следующих рыхлой соединительной тканью, в результате чего они могут скользить по отношению друг к другу. Это очень заметно при вскрытии просвета полого органа: слизистый и подслизистый слои выворачиваются кнаружи под тягой мышечного слоя. В связи с этим, а также из-за красного цвета слизистой оболочки, вывернутые края разреза кишки называют «губами». Образование «губ» иногда затрудняет чёткую визуализацию каждого слоя при наложении кишечного шва.
Самым прочным является подслизистый слой. Остальные слои, включая мышечный, легко прорезаются даже при небольшом натяжении. Для обеспечения прочности и механической герметичности кишечный шов обязательно должен проходить через подслизистый слой.
В подслизистом слое располагается большинство кровеносных сосудов органа, из-за чего при его рассечении возникает кровотечение. Шов, проходящий через подслизистый слой, должен обеспечивать гемостаз.
Из-за тесной связи подслизистого и слизистого слоев очень трудно при наложении кишечного шва пройти, не задев слизистую оболочку, и, следовательно, не инфицировав шовный материал. Кишечный шов, захватывающий подслизистый и слизистый слои, называется сквозным (шов Черни), он может обеспечить прочность и механическую герметичность, но не обеспечивает герметичности биологической, так как через прокол стенки и вдоль шовной нити микроорганизмы могут выходить из просвета кишки на поверхность брюшины.
Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Добиться биологической герметичности можно, использовав способность брюшины склеиваться при тесном сближении. Это качество использовал Ламбер, предложивший накладывать так называемые чистые серозно-серозные швы. Однако скоро выяснилось, что шовный материал быстро прорезает тонкую брюшину. В дальнейшем стали использовать немного более прочный серозно-мышечный шов, который тоже называют швом Ламбера.
Итак, в процессе разработки оптимального кишечного шва выяснилось, что сшивание только одного слоя (слизисто-подслизистого или серозно-мышечного) не обеспечивает выполнения всех требований к кишечному шву. Альберт предложил двухрядный шов.
Первый ряд швов при этом проходит через все слои стенки кишки, обеспечивая прочность и механическую герметичность. Второй ряд швов — серозно-мышечный шов Ламбера — в дополнение к этому обеспечивает и герметичность биологическую.
Хороший гемостаз может быть получен при использовании непрерывного обвивного шва через все слои, так как при этом сдавливаются все проходящие в стенке кишки сосуды. Такой же эффект получается и при использовании непрерывного вворачивающего шва Шмидена.
Однако в этом случае вокруг сшиваемых участков кишки образуется ригидная петля из шовного материала, мешающая прохождению перистальтической волны. Чтобы исключить этот фактор, стали пользоваться рассасывающимся шовным материалом, сначала кетгутом, а в последнее время и синтетическим, например, викрилом. После рассасывания шовного материала петля исчезает. Для того, чтобы такая петля не обра зовывалась при наложении второго серозно-мышечного, ряда швов, его делают прерывистым узловым. Материал при этом существенной роли не играет. Для наложения второго ряда швов используют и шёлк, и синтетические нерассасывающиеся нити.
Для того, чтобы не сузить просвет кишки, при её рассечении разрез ведут косо, что увеличивает диаметр сшиваемой части, и при естественном и неизбежном сужении просвета за счёт двойной стенки сшиваемого участка он в конце концов остаётся неизменным.
В последнее время многие хирурги стали отдавать предпочтение узловым сквозным швам (первый ряд шва Альберта). Это связано с использованием электроножа для рассечения стенки кишки. При проведении разреза коагулируются все слои стенки кишки и кровотечения из подслизистого слоя не возникает, что снимает необходимость гемостаза.
Видео урок техники наложения кишечного шва Ламбера
Ушивание раны тонкой кишки. Принципы ушивания ран тонкой кишки.
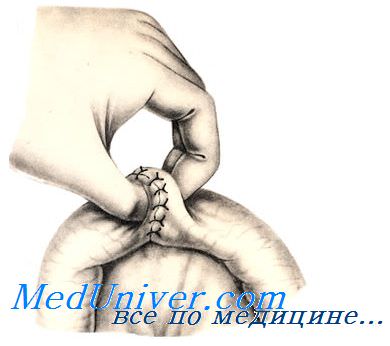
При небольшом дефекте кишечной стенки (длиной до 1 см) вокруг раны накладывают однорядный кисетный шов. При этом используют нерассасывающийся шовный материал и проводят лигатуру только через серозный и мышечный слои кишечной стенки.
Придерживая стенку кишки анатомическим пинцетом, накладывают стежки длиной 0,2 см с промежутками по 0,4 см по окружности на расстоянии 0,5 см от края раны. Игла должна войти в серозную оболочку, пройти через мышечную и выйти обратно со стороны серозной. После наложения стежков по всей окружности концы нити связывают одним полуузлом, но не затягивают его.
Ассистент анатомическим пинцетом захватывает край раны и погружает его по мере затягивания узла. Затем одновременно плавно удаляют пинцет и окончательно затягивают первый узел. Его закрепляют вторым (фиксирующим) узлом.
При неудачном удалении пинцета между складками серозной оболочки могут выступать участки слизистой оболочки. В этом случае показано наложение дополнительного серозно-мышеч-ного Z-образного шва.
При ушивании раны кишки длиной более 1 см используют обычно двухрядные швы. Если рана расположена в продольном направлении, ее нужно перевести в поперечное с помощью нитей-держалок во избежание суживания просвета. С их помощью ассистент осторожно растягивает края раны и в этом положении фиксирует до конца ушивания раны.
Первый ряд двухрядного шва — узловой или непрерывный краевой сквозной шов. Он обеспечивает герметичность, прочность, гемостаз, но будет инфицированным, так как проходит через просвет кишки. Чаще всего накладывают вворачивающий непрерывный шов по Шмидену («скорняжный») кетгутовой нитью. Зафиксировав узлом длинную нить у угла кишечной раны, накладывают стежки через всю толщу кишечной стенки на 0,3—0,4 см от края раны попеременно со стороны слизистой оболочки каждого края раны, расстояние между стежками 0,5 см.
После ушивания раны остается один конец нити, при помощи которого надо сформировать узел и закрепить шов. Для этого при прошивании последнего стежка нить не протягивают до конца, надо оставить незатянутой последнюю петлю, по длине равную оставшемуся свободному концу нити. Сблизив обе половины петли (т. е. соединив их), их связывают простым узлом со свободным концом.
Стерильность шва обеспечивается наложением второго ряда узловых асептических перитонизирующих серозно-мышечных швов (Ламбера).
Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
Соединение пересечённых участков кишки называется кишечным анастомозом. Кишечные анастомозы накладывают по типу конец в конец, бок в бок, конец в бок и бок в конец.
Анастомоз конец в конец — прямое соединение концов полых органов с наложением двухрядного шва Альберта. Первый ряд швов — сквозной непрерывный или узловой кетгутом, второй — узловые серозно-мышечные швы Ламбера. При сшивании участков толстой кишки используют трёхрядный шов. Третьим рядом является ещё один ряд швов Ламбера. Анастомоз конец в конец более физиологичен и поэтому широко применяется при различных операциях.
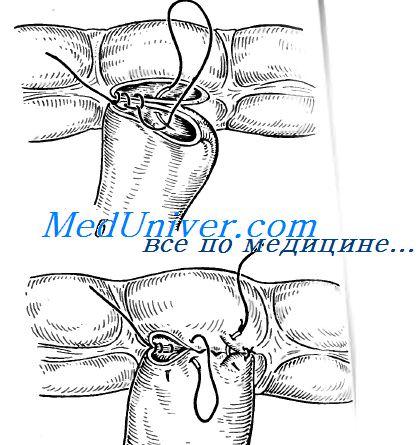
При анастомозе бок в бок на соединяемых участках кишки сначала делают две наглухо закрытые культи. Для их образования свободный конец кишки перевязывают и погружают в кисетный шов (см. рис. 8.55). Культи располагают изоперистальтически по отношению друг к другу, на прилежащих боковых поверхностях скальпелем делают отверстия, которые сшивают также двухрядным швом. При этом виде анастомоза нет опасности сужения, так как ширина анастомоза не ограничена диаметром сшиваемых кишок и может свободно регулироваться.
Анастомоз конец в бок применяется при соединении отрезков желудочно-кишечного тракта разного диаметра: при резекции желудка и при соединении тонкой кишки с толстой.
Видео урок техники наложения кишечного анастомоза конец в конец
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Искусственное соединение двух участков пищеварительного канала – одна из наиболее распространенных операций в абдоминальной хирургии. Целью формирования анастомоза является восстановление пассажа содержимого пищеварительного аппарата.
При наложении анастомоза следует учитывать основные требования:
– анастомоз необходимо накладывать изоперистальтически, то есть вектор перистальтики в приводящем участке должен соответствовать таковому в отводящем участке;
– ширина анастомоза должна быть достаточной для беспрепятственного продвижения содержимого кишечника;
– шов соустья должен быть достаточно прочным для того, чтобы обеспечить физическую и биологическую герметичность.
Все анастомозы по типу соединения приводящего и отводящего участков пищеварительного тракта делят на:
а) анастомоз «конец в конец» (anastomosis termino-terminalis) – конец приводящего участка соединяют с концом отводящего;,
б) анастомоз «бок в бок» (anastomosis latero-lateralis) – соединяют боковые поверхности приводящего и отводящего участков;
в) анастомоз «конец в бок» (anastomosis termino-lateralis) – конец приводящего участка соединяют с боковой поверхностью отводящего;
г) анастомоз «бок в конец» (anastomosis latero-terminalis) – боковую поверхность приводящего участка соединяют с концом отводящего.
Наиболее часто анастомоз формируют с помощью двухрядного шва, который сначала накладывают на заднюю, а затем на переднюю стенки (рис. 20.47).

Рис. 20.47 Схема расположения швов кишечного анастомоза
Анастомоз «конец в конец» является наиболее физиологичным, так как содержимое пищеварительного тракта продвигается естественно. Однако недостатком такого вида анастомоза является его сужение. Оно может возникнуть как в раннем послеоперационном периоде вследствие отека тканей, так и в отдаленные строки по причине образования рубца.
Весомость этого недостатка можно существенно снизить за счет косого пересечения кишки.
Обычно при наложении анастомоза «конец в конец» сначала формируют его заднюю губу. Для этого освобождают от брыжейки (на расстоянии 1 см) концы кишки. Их сопоставляют и сшивают серозно-мышечными узловыми швами (рис. 20.48). Последние при прочих равных условиях прорезаются реже, чем непрерывные серозно-мышечные швы.

Рис. 20.48 Анастомоз кишки «конец в конец»: соединение участков кишки серозно-мышечными швами Ламбера
Узловые швы накладывают на расстоянии 3-4 мм от края. Излишки нитей двух крайних узлов используют как держалки, остальные срезают.
Свободные части задней стенки анастомоза сшивают непрерывным обвивным швом через все слои органа (например, швом Реведена-Мультановского) (рис. 20.49). При этом стежки шва не должны захватывать 1-й ряд серозно-мышечных швов. После формирования задней стенки анастомоза этой же нитью прошивают его переднюю стенку.

Рис. 20.49 Анастомоз кишки «конец в конец»: зашивание задней стенки анастомоза швом Ревердена-Мультановского
Используют один из вворачивающих швов (например, Шмидена, Коннеля), которые обеспечивают соединение серозных оболочек (рис. 20.50). Поверх сквозного вворачивающего накладывают отдельные узловые серозно-мышечные швы Ламбера (рис. 20.51).

Рис. 20.50 Анастомоз кишки «конец в конец»: зашивание передней стенки анастомоза вворачивающим швом Шмидена

Рис. 20.51 Анастомоз кишки «конец в конец»: серозно-мышечные швы Ламбера на передней стенке анастомоза
Для формирования задней и передней стенок анастомоза в качестве сквозных с успехом можно использовать отдельные узловые швы Жобера, Пирогова, Баришевского-Матешука. Использование отдельных узловых швов позволяет уменьшить сужение анастомоза.
Непосредственное сшивание концов кишки сопровождается рядом неудобств:
– нужно очень тщательно прилаживать сшиваемые края, поскольку их легко перекосить и шов будет лежать неравномерно;
– легко получить сужение на месте шва;
– при сшивании частей кишки с разными диаметрами один край нужно растягивать, а другой суживать, что не всегда выполнимо;
– для наложения такого анастомоза требуется много швов и времени.
Гораздо проще сделать боковой анастомоз, при котором не возникает подобных неудобств. Чаще всего анастомоз «бок в бок» накладывают в тех случаях, когда просветы сшиваемых участков кишки узки и существует опасность сужения соустья. Кроме этого боковой анастомоз накладывают при несоответствии диаметров сшиваемых органов (например, при наложении соустья между желудком и тонкой кишкой).
Операция эта делается следующим образом. Сначала производят зашивание «наглухо» центрального и периферического концов кишки. Затем их располагают изоперистальтически и на протяжении 6-8 см соединяют с помощью отдельных серозно-мышечных швов Ламбера (рис. 20.52).

Рис. 20.52 Анастомоз кишки «бок в бок»: соединение участков кишки серозно-мышечными швами Ламбера
Скальпелем вдоль линии шва в пределах 0,8-1 см вскрывают просвет обоих участков кишки. Впрочем, длину разрезов на боковых стенках выбирают произвольно, поэтому опасность сужения при этом виде анастомоза незначительна. На задние губы накладывают сквозной непрерывный обвивной («взахлестку») шов (рис. 20.53). Затем этой же нитью одним из вворачивающих швов (Шмидена, Коннеля) сшивают передние губы. После ушивания передней стенки анастомоза конец нити, которым выполняли шов передней стенки, связывают со свободным концом нити, оставшимся на задней стенке.
Вворачивающий шов на передней стенке анастомоза накрывают серозно-мышечными швами Ламбера (рис. 20.54). Таким образом, формируют большое отверстие, соединяющее обе кишечные петли и обшитое двумя этажами швов: глубоким (проникающим через все слои кишечной стенки) и поверхностным (сближающим над ним серозный покров и проникающим только до клетчатки между слизистой и мышечной оболочками).
 | ||
| Рис. 20.53 Анастомоз кишки «бок в бок»: зашивание задней стенки анастомоза швом Ревердена-Мультановского | Рис. 20.54 Анастомоз кишки «бок в бок»: зашивание передней стенки анастомоза вворачивающим швом Шмидена | Рис. 20.55 Анастомоз кишки «конец в бок»: соединение участков кишки серозно-мышечными швами Ламбера |
Анастомозы «конец в бок» и «бок в коней» формируют при несоответствии диаметров сшиваемых органов (например, при резекции правой половины толстой кишки и наложении анастомоза между тонкой и толстой кишкой). Стенку тонкой кишки соединяют отдельными серозно-мышечными швами Ламбера со стенкой толстой кишки. Затем по тении продольно вскрывают просвет толстой кишки (рис. 20.55). Длина разреза должна соответствовать диаметру тонкой кишки. Задние губы сшивают сквозным непрерывным обвивным швом «взахлестку» (шов Ревердена-Мультановского) (рис. 20.56).
 | |
| Рис. 20.56 Анастомоз кишки «коней в бок»: зашивание задней стенки анастомоза швом Ревердена-Мультановского | Рис. 20.57 Анастомоз кишки «конец в бок»: серозно-мышечные швы Ламбера на передней стенке анастомоза |
Затем этой же нитью одним из вворачивающих швов сшивают передние губы. После ушивания обеих стенок нити связывают. На переднюю стенку анастомоза поверх вворачивающего шва накладывают серозно-мышечные швы Ламбера (рис. 20.57)
Нычик А.3.
Опубликовал Константин Моканов
Источник