Кишечный свищ и влагалище
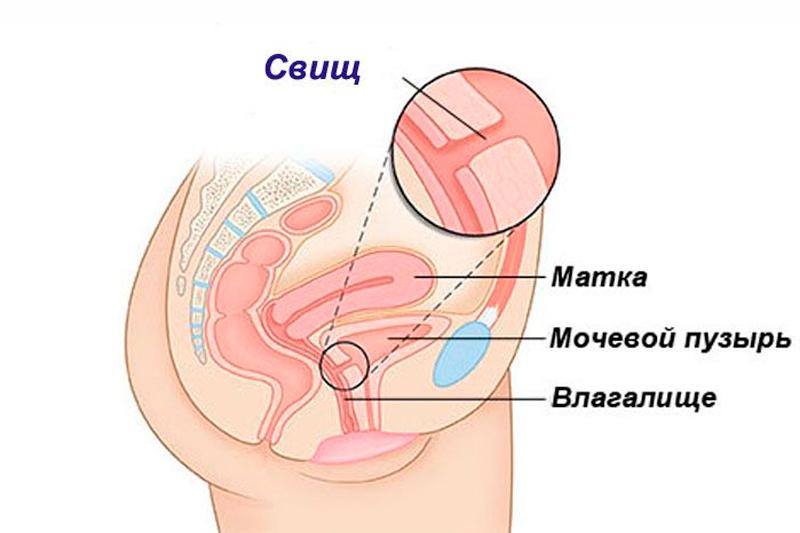
Свищи влагалища — образование дефектных фистул, которые связывают влагалище с мочевыводящими органами или кишечником. Из-за образовавшихся свищевых устьев влагалище постоянно подвергается наполнению мочи, кала, газов. Диагностика заболевания проходит посредством гинекологического осмотра, эндоскопии и рентгена внутренних органов малого таза. Лечение заключается в удалении дефекта — нормализации состояния влагалища и декальцинации аномальных разращений.
Содержание статьи:
- Причины возникновения свищей влагалища
- Симптомы свищей во влагалище
- Диагностика свища влагалища
- Лечение свищей во влагалище
- Профилактика заболевания и прогноз после лечения

Свищ во влагалище является одним из тяжелых заболеваний, стенка влагалища при котором находится в постоянном контакте с органами прямой кишки, мочевыводящих путей. Аномальное развитие устьев образовывает проход между ними — свищевой дефект.
Свищ во влагалище может развиваться на различных участках: низ влагалища, середина и верх. Исходя из этого свищи делятся на: низкие, средние и высокие.
А по форме свищ во влагалище бывает:
- тонкокишечно-влагалищным;
- толстокишечно-влагалищным;
- пузырновагинальным;
- ректовагинальным;
- уретровагинальным;
- уретеровагинальным.
Очень часто свищи формируются в течение жизни и не имеют врожденных патологий. Проявление болезни, симптомы и дальнейшее лечение зависят от ряда причин, повлиявших на образование фистул.
Причины возникновения свищей влагалища
Основными причинами возникновения влагалищных фистул являются проведенные хирургические манипуляции, при которых травмируются влагалище, кишечник, мочевые пути. Чаще всего это связано с оперативными вмешательствами по гинекологии, урологии, проктологии, реже — происходит дефект при акушерских процедурах.
Причинами формирования урогенитальных свищей являются послеоперационные осложнения при проведении хирургических манипуляций по удалению следующих дефектов:
- недержание мочи в стрессовом состоянии;
- дивертикула уретры;
- киста влагалища;
- выпадение стенки передней области влагалища;
- проведение гистерэктомии радикального типа.
Причиной возникновения ректовагинальных свищей могут быть полученные травмы при акушерских действиях, родоразрешения аномального типа, трофические дефекты. К ним относятся:
- слишком крупный плод, в следствие чего происходят разрывы и травмы во время родов;
- предлежание плода тазового типа;
- хирургическое вмешательство во время родов, которое может повредить прямую кишку совместно с соединительно-миотической тканью, влагалище.
Кроме того, причинами появления заболевания могут быть и следующие факторы:
- некроз мягких тканей при родоразрешении с дальнейшим кислородным голоданием, повреждение целостности каркаса влагалища;
- ишемия затяжного характера при осложненных родах;
- аутопсия влагалищного устья при апостеме;
- открытие дивертикулита, парапроктита острой формы;
- эктопия мочетоника;
- заболевания ЖКТ: болезнь Крона, атрофические формы гастрита, холецистита;
- применение химиотерапии или лучевой терапии органов малого таза;
- наличие злокачественных/доброкачественных опухолей таза;
- ожоги.
Симптомы свищей во влагалище
Симптоматика развития заболевания зависит от формы протекания фистулы. При мочеполовых устьях проявляется недержание мочи частичного или полного характера, ее излитие в область влагалища. Характерные признаки:
- гиперимия влагалища;
- отек тканей;
- изменение эпидермиса в области ягодиц, промежности — раздражение, покраснение, язвенные очаги.
При развитии мочеполовых свищей с сохраненной функцией мочеиспускания и небольшом излитии мочи констатируется свищ как высокий или точечный. При иной локализации: середина влагалища или проксимальная область уретры, мочу невозможно удерживать внутри при любом положении тела, развитие заболевания приводит к постоянному болевому синдрому во влагалище и мочевике.
Симптомы проявления кишечно-влагалищных свищей определяются следующими признаками:
- самостоятельное выпадение каловых масс: проявляется при крупных размерах устьев;
- недержание газов: при наличии точечных свищей;
- дефекация и выход газа через влагалище;
- генитальный зуд, жжение.
При ректовагинальных свищах образовывается рубец (один или множество) задней стенки влагалища совместно с промежностью, дефект сфинктера прямой кишки, обмякающие миотические ткани таза.
Свищ во влагалище совместно с инфекцией и прогрессом воспалительного процесса характеризуется:
- болью внизу живота;
- болевым синдромом области паха с последующим переходом на крестцевидную зону, ректовагинальную перегородку;
- гнойными выделениями из влагалища;
- диареей с примесями гноя, слизи;
- лихорадкой.
Симптоматика свища влагалища проявляется в болевом синдроме в области промежности, дискомфорте при интимных сношениях и в стадии покоя, возникновении или обострении кольпита, вульвита. Также присуще психоэмоциональное расстройство на почве хронической боли и общего дискомфортного состояния.
Диагностика свища влагалища
Первичная диагностика свищей заключается в проведении гинекологического осмотра, сборе анамнеза пациентки.
Осмотр с помощью зеркал при наличии свищей покажет рубец сомкнутого характера, из которого сочится моча или каловые массы. Точное определение локализации свища, его высота и диаметр диагностируется при помощи пуговчатого зонда. При уровагинальных фистулах диагностика заключается в:
- цистоскопии уретры;
- хромоцистоскопии;
- урографии ретроградной/экстреторной;
- ренографии;
- цистографии;
- в индивидуальном порядке — вагинографии.
При ректовагинальных свищах диагностика заключается в обследовании ректовагинального типа. Данный способ выявляет диаметр свища, его форму и густоту, наличие и объем рубцов прилегающих тканей, функциональность сфинктера прямой кишки, возможность абсцесса.
Осложненные формы заболевания исследуют с помощью фистулографии, ирригоскопии, благодаря которым можно выявить разращение и затек свищевого устья.
Ректоманоскопия и колоноскопия также являются обязательными для дифференциации патологии влагалища. Проведение исследования на цитологию и гистологию окружающих тканей, их биопсия и КТ покажут более точную клиническую картину. Сфинктер и его функциональность диагностируют способами электромиографии, сфинктерометрии, аноректальной манометрии.
Лечение свищей во влагалище
Способы лечения свища во влагалище зависят от его локализации, формы и размера, анатомического нарушения прилегающих тканей, наличия рубцов, состояния малого таза и прямой кишки совместно с функциональностью сфинктера.
Цистовагинальные устья могут самостоятельно пройти после лечения медикаментами. А свищи мочевого пузыря и уретры показано лечить с помощью электрокоагуляции.
Мочеполовые свищи необходимо удалять хирургически. Во время проведение операции сшивают стенки влагалища, убирая дефект. Также сшиваются ткани мочевого пузыря и уретры. Для этого применяют лоскутную пластику.
Операция показана лишь в случае проявления стремительной симптоматики, не ранее чем через 4 месяца.
При уретровагинальном устье проводят уретероцистонеостомию.
Травмы ректовагинального характера необходимо удалять в кратчайшие сроки — до 18 часов от начала появления свища. Операция предполагает разрез атрофированных тканей по окружности свища и дальнейшее их сшивание.
Свищи во влагалище и прямой кишке удаляют хирургическим способом несколькими вариантами:
- ректальный;
- вагинальный;
- промежностный;
- лапаротромным.
Дальнейшее лечение заключается в применении леваторопластики и сфинктеропластики. Выполняют удаление поврежденного эпителия и сшивают его по линии влагалища и кишки.
Наличие воспалительного процесса внутри свища удлиняет процесс лечения. Сначала необходимо очистить область для операции посредством отведения кишечных излитий в полость влагалища, профилактике этого в дальнейшем. Для этого применяется колостома. Далее показана операция — не ранее чем через 3 месяца.
Профилактика заболевания и прогноз после лечения
Основными проблемами, возникающими после операции, у пациенток являются:
- рецидив свища;
- дисфункция кишечных швов.
В связи с этим показателями операция проводится повторно.
Свищ во влагалище имеет положительный прогноз, в динамике наблюдаются улучшения и естественный образ жизни можно вести уже спустя 3-4 месяца после операции. Для женщин, желающих забеременеть, необходимо выждать промежуток времени до 3-х лет. В дальнейшем роды проводятся исключительно путем кесарево сечения во избежание разрыва рубцового звена.
Для профилактики свища влагалища необходимы меры:
- лечение хронических заболеваний;
- врачевание болезней мочеполовой системы;
- своевременное обследование патологий области влагалища, органов малого таза;
- проведение операций у квалифицированных специалистах;
- избежание гинекологических операций по выскабливанию полости влагалища и дальнейшего рубцового звена;
- своевременная диагностика и лечение инфекционных болезней слизистой влагалища;
- профилактические меры мочеполовой системы на базе диетпитания.
Во избежание возникновения этого заболевания, необходимо придерживаться гигиены, посещать гинеколога с периодичностью не реже, чем раз в год и не запускать лечение заболеваний.
Источник
Прямокишечно-влагалищные свищи
Прямокишечно-влагалищные свищи – относительно редкое, но крайне тяжёлое для больных заболевание. Не представляя непосредственной угрозы жизни, основные проявления этих свищей – непроизвольное выделение газов и кала из влагалища – приводят к резкой перемене привычного образа жизни, самоизоляции, смене места работы, вынуждают больных отказываться от интимной жизни, приводят к распаду семей. Прямокишечно-влагалищные (или ректовагинальные свищи) – самая частая разновидность кишечно-влагалищных свищей. При этом возникает патологическое сообщение (соустье, свищ) между прямой кишкой и влагалищем.
Какие бывают прямокишечно-влагалищные свищи?
Прямокишечно-влагалищные свищи традиционно делят на врождённые и приобретённые. Врождённый прямокишечно-влагалищный свищ – это редкое заболевание, которое обычно сочетается с другими аноректальными аномалиями развития (атрезия ануса и др.). Обычно аноректальные аномалии развития требую коррекции в детском возрасте, и относятся к компетенции детских хирургов.
Почему возникают прямокишечно-влагалищные свищи?
В большинстве случаев прямокишечно-влагалищные свищи имеют приобретённый характер и делятся на травматические, воспалительные, онкологические и лучевые.
Наиболее сложной группой больных с ректовагинальными свищами являются онкологические пациентки. Одна из причин образования свищей у таких больных – местное распространение опухоли в малом тазу. Прорастая смежные органы злокачественные опухоли мочевого пузыря, женских половых органов, прямой кишки или анального канала могут приводить к образованию кишечных свищей. При отсутствии отдалённых метастазов единственный шанс избавить пациентку от онкологического заболевания и свища может заключаться в выполнении экзентерации таза. Но чаще свищ у онкологической пациентки – это не следствие прогрессирования основного заболевания, а осложнение противоопухолевого лечения, в основном – лучевой терапии. Иногда больные, излечившиеся от рака шейки матки с помощью операции и лучевой терапии, «расплачиваются» за излечение от злокачественного заболевания образованием прямокишечно-влагалищных свищей. Это происходит из-за того, что при лучевой терапии повреждаются не только опухолевые клетки, но и нормальные ткани. Наиболее чувствительна к лучевому воздействию прямая кишка.
Причиной прямокишечно-влагалищных свищей воспалительного генеза может быть так называемый «передний» острый гнойный парапроктит, вскрывшийся во влагалище. Болезнь Крона толстого кишечника также может приводить к образованию гнойников (гнойных полостей) в тканях между влагалищем и прямой кишкой, а затем к прорыву гноя во влагалище и прямую кишку с последующим образованием свища (патологического сообщения) между ними.
Нередки случаи травмы прямой кишки при различных гинекологических операциях. Хирургическими вмешательствами с повышенным риском травмы прямой кишки являются операции при ректоцеле с использованием синтетических протезов, кольпоперинеолеваторопластика (пластика задней стенки влагалища и промежности), удаление ретроцервикального эндометриоидного инфильтрата, удаление брюшины прямокишечно-маточного углубления при раке яичников и другие.
Часто прямокишечно-влагалищные свищи формируются вследствие нагноения раны промежности после ушивания разрыва промежности III степени в родах.
Возможна и бытовая травма прямой кишки при мастурбации с использованием фаллоимитаторов, при падении областью промежности на острые предметы.
Какое обследование необходимо?
Диагностика кишечновлагалищных свищей обычно не представляет особых затруднений. Постоянное неконтролируемое выделение газов и кала из влагалища – основные признаки этих свищей. Осмотр больной производят на гинекологическом кресле. При этом можно обнаружить рубцы в области промежности, визуализировать свищ во влагалище, определить отсутствие смыкания анального сфинктера, непроизвольное выделение газов и кала. При осмотре оценивают сохранность анального рефлекса. Для этого производят штриховые движения в области заднего прохода, больших половых губ и ягодиц, и оценивают сокращение наружного анального сфинктера. При пальцевом исследовании анального канала и прямой кишки врач может определить уровень свища со стороны прямой кишки, оценить состояние слизистой оболочки прямой кишки, наличие дефекта анального сфинктера и его тонус, состояние мышц тазового дна. Далее обследование дополняется инструментальными методами исследования. Аноскопия позволяет визуально оценить состояние слизистой оболочки анального канала и дистального отдела прямой кишки. В обязательном порядке для исключения сопутствующей патологии толстого кишечника всем больным выполняют колоноскопию или ирригоскопию с двойным контрастированием. Трансанальное ультразвуковое исследование (УЗИ) и магнитно-резонансная томография (МРТ) позволяют более точно визуализировать протяжённость дефекта анального сфинктера. Так же иногда бывает необходимо перед операцией оценить состояние замыкательного аппарата (сфинктера) прямой кишки. Для этого используют функциональные методы инструментальной диагностики. Сфинктерометрия, анальная профилометрия и электромиография дают наиболее полное представление о функциональном состоянии внутреннего и наружного анального сфинктеров.
Какое лечение возможно при прямокишечно-влагалищных свищах?
Консервативное лечение прямокишечно-влагалищных свищей малоэффективно, основная роль отводится хирургическому лечению. На первом этапе лечения большинству больных накладывают колостому, то есть отдел толстого кишечника, расположенный выше области свища выводят на кожу передней брюшной стенки. Благодаря этой операции область прямокишечновлагалищного свища «отключается» и изолируется от каловых масс. Во-первых, это избавляет больных от таких тягостных симптомов заболевания, как постоянное выделение газов и кала из влагалища, неприятного запаха. Во-вторых, способствует купированию воспаления в области свища. Второй этап хирургического лечения – собственно операция по закрытию кишечновлагалищного свища. От формирования колостомы можно воздержаться только при небольших низких травматических свищах. Обычно операцию выполняют через несколько месяцев после образования свища. Это время необходимо для полного стихания воспаления в области свища, формированию благоприятных условий для операции. При постлучевых свищах время до операции может растягиваться до 6 – 12 месяцев. Операцию по закрытию свища можно выполнять, используя доступ через брюшную полость, влагалище или прямую кишку. Вариант доступа зависит от расположения и размера свища, опыта хирурга. Смысл операции – разобщение влагалища и прямой кишки, раздельное их ушивание.
Если причиной образования свища стал острый парапроктит, то используют только прямокишечный доступ, так как он позволяет не только разобщить прямокишечно-влагалищный свищ, но и иссечь инфицированную крипту на границе анального канала и прямой кишки, которая стала причиной образования свища. При других низких прямокишечно-влагалищных свищах операцией выбора является разобщение свища и низведение слизисто-мышечного лоскута прямой кишки для «укрытия» зоны свища.
Операции при свищах среднего уровня выполняют преимущественно влагалищным доступом. При больших размерах свища и при постлучевых свищах может возникнуть необходимость в использовании различных лоскутов из окружающих тканей для более надёжного закрытия свища.
Наибольшие трудности возникают при ушивании высоких прямокишечно-влагалищных свищей. Для этого используют влагалищный или абдоминальный доступ. Через несколько месяцев после заживления свища можно преступать к третьему этапу хирургического лечения – закрытию колостомы и восстановлению пассажа кишечного содержимого. При этом достигается полная медицинская и социальная реабилитация больных.
Источник
Утратил силу — Архив
Также:
P-O-030
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив – Клинические протоколы МЗ РК – 2007 (Приказ №764)
Категории МКБ:
Свищ женских половых органов неуточненный (N82.9)
Общая информация
Краткое описание
Мочеполовые свищи – это тяжелое и сравнительно частое заболевание, возникающее в результате ранений мочевых органов или трофических расстройств во время патологических родов, акушерских и гинекологических операций и приводящее к инвалидизации женщины в сравнительно молодом возрасте.
Пузырно-влагалищные свищи – нарушение целости стенок мочевого пузыря и влагалища.
Пузырно-маточные свищи – нарушение целости стенок мочевого пузыря и матки.
Пузырно-придатковые свищи – нарушение целости стенок мочевого пузыря, в результате прорыва гнойных тубоовариальных опухолей, дермоидных кист в мочевой пузырь.
Мочеточниково-влагалищные/мочеточниково-маточные – образуются вследствие нарушения васкуляризации или ранения мочеточников во время гинекологических операций.
Уретро-влагалищные свищи – образуются вследствие ранений мочеиспускательного канала при родоразрешающих и гинекологических операциях, а также при тяжелой травме с перелом костей таза.
Комбинированные свищи – в патологический процесс вовлечены несколько отделов мочеполовой системы (мочеточниково-пузырно-влагалищные свищи, сочетанное поражение мочеполовых органов и кишечника).
Другие виды влагалищных свищей – свищи, которые развиваются в результате нагноения раны и частичного ее заживления после зашивания разрыва промежности 3 степени, пластики кишечно-влагалищных свищей, после пластических гинекологических операций.
Код протокола: P-O-030 “Свищи с вовлечением женских половых органов”
Для поликлиник акушерско-гинекологического профиля
Код (коды) по МКБ 10:
N82 Свищи с вовлечением женских половых органов
Исключено: пузырно-кишечный свищ (N32.1)
N82.0 Пузырно-влагалищный свищ
N82.1 Другие свищи женских мочеполовых путей
N82.2 Свищ влагалищно-тонкокишечный
N82.3 Свищ влагалищно-толстокишечный
N82.4 Другие кишечно-генитальные свищи у женщин
N82.5 Свищи генитально-кожные у женщин
N82.8 Другие свищи женских половых органов
N82.9 Свищ женских половых органов неуточненный
Облачная МИС “МедЭлемент”
Облачная МИС “МедЭлемент”
Классификация
Клиническая Классификация мочеполовых свищей:
– акушерские;
– гинекологические.
II. По патогенетическому признаку:
– травматические;
– трофические;
– онкологические.
III. По локализации:
1. Пузырные свищи:
– пузырно–влагалищные;
– пузырно–маточные;
– пузырно-придатковые.
– мочеточниково-влагалищные;
– мочеточниково-маточные.
3. Уретровлагалищные и пузырно-уретровлагалищные свищи.
4. Комбинированные свищи:
– мочеполовые и мочекишечные.
5. Сложные мочеполовые свищи.
6. Другие виды влагалищных свищей:
– промежностно-влагалищные;
– промежностно-кишечные;
– промежностно-кишечно-влагалищные;
– лигатурные свищи влагалища и промежности.
Факторы и группы риска
1. Слабость родовой деятельности.
2. Роды при анатомически и клинически узком тазе.
3. Нераспознанная травма мочеполовых органов при наложении акушерских щипцов, вакуум-экстракции плода.
4. Нераспознанная травма при кесаревом сечении, гистерэктомии, во время искусственного аборта.
5. Интраоперационное кровотечение и плохая визуализация тканей.
6. Запущенные формы рака.
7. Передозировка рентгеновских лучей.
8. Инородные тела мочевого пузыря (при мастурбации).
9. Насильственный половой акт.
10. Химический ожог.
11. Туберкулезные поражения гениталий.
12. Бытовая травма.
13. Несвоевременное и нерациональное лечение тубоовариальных опухолей, дермоидных кист.
Диагностика
Жалобы:
Мочеточниково-влагалищные свищи:
1. Непроизвольное выделение мочи из влагалища (у большинства больных наблюдается тотальное недержание мочи (лежа и стоя), недержание мочи может усиливаться в положении стоя или при физической нагрузке).
2. Появление крови в моче (симптом Юссифа).
3. Боль в области мочевого пузыря и влагалища.
К жалобам на недержание мочи присоединяются другие жалобы, на фоне прогрессирования свища:
– повышение температуры;
– боль в поясничной области (со стороны свища);
– расстройства желудочно-кишечного тракта.
Мочеточниково-маточные свищи: основная жалоба – появление крови в моче (симптом Юссифа).
Пузырно-придатковые свищи: постоянное выделение гнойной мочи.
Мочеточниково-влагалищные и мочеточниково-маточные свищи:
1. Постоянное подтекание мочи из влагалища, появляется сразу после операции (травматические) или через несколько дней (трофические) в сочетании с нормальным мочеиспусканием.
2. Боль в поясничной области, появляется после прекращения подтекания мочи.
3. Лихорадка (обусловлена гидроуретеронефрозом).
1. Тотальное недержание мочи или потеря отдельных порций, в зависимости от локализации свища.
2. При расположении свища в дистальном отделе уретры – больные удерживают мочу, но при мочеиспускании она выделяется через свищевое отверстие.
3. При расположении свища в среднем и проксимальном отделе уретры – тотальное недержание мочи.
Другие виды влагалищных свищей
Основные жалобы:
– недержание газов;
– недержание жидкого кала;
– постоянное гнойное отделяемое из влагалища и/или свищевого отверстия в промежности.
При лигатурных свищах: рецидивирующее течение – периодически они закрываются, после чего усиливается боль, появляется выбухание и уплотнение, покраснение кожи, затем абсцесс опорожняется, боль стихает.
1. Осмотр на зеркалах: отмечается достаточно быстрое заполнение полости влагалища свободой жидкостью (мочой).
2. Бимануальное исследование: позволяет определить размеры, локализацию свища, подвижность передней стенки влагалища, степень его перифокального отека и воспаление слизистой оболочки.
Мочеточниково-влагалищные и мочеточниково-маточные свищи/ Уретровлагалищные свищи:
Осмотр на зеркалах: определяется фистула, из которой ритмически выделяется моча.
Лабораторные исследования:
– биохимическое исследование влагалищного транссудата (определение уровня креатинина и сравнение его с уровнем сывороточного креатинина);
– биохимическое исследование крови с определением уровня мочевины, креатинина, электролитов;
– общий анализ мочи с микроскопией осадка;
– исследование мазков для выявления специфической и неспецифической инфекции.
Инструментальные исследования:
1. «Красящая» проба (при небольших размерах свища и незначительном подтекании мочи).
Введение в мочевой пузырь физиологического раствора с добавлением индигокармина. Влагалище по всей длине рыхло тампонируют. Пациентка ходит в течение 10-15 минут. Окрашивание самого нижнего тампона характерно для стрессового недержания мочи, верхнего – предполагает пузырно-влагалищный свищ. При мочеточниково-влагалищном свище тампон промокает, но не окрашивается.
2. Внутривенная урография (позволяет выявить обструкцию мочеточников и мочеточниково-влагалищные свищи).
3. Цистография: при наличии пузырно-влагалищного свища определяется «вытекание» контрастного препарата через свищ за пределы мочевого пузыря при его ретроградном заполнении.
4. Контрастная вагинография: введение во влагалище катетера Фолея, с последующем введением контрастного вещества. Ретроградное заполнение мочеточника и полостной системы почки указывает на наличие мочеточниково-влагалищного свища.
5. Цистоскопия: позволяет определить расположение и количество свищей, их отношение к устью мочеточников и треугольнику Льето, состояние тканей вокруг фистулы.
6. Ретроградная уретропиелография: является наиболее точным методом выявления мочеточниково-влагалищных свищей.
7. Гистерография: является наиболее точным методом выявления мочеточниково-маточных свищей.
8. Метросальпиргография: является наиболее точным методом выявления мочеточниково-маточных свищей.
10. Катетеризация мочеточника.
11. Хроморектороманоскопия (для диагностики других видов влагалищных свищей).
Показания для консультации специалистов: консультация уролога.
Перечень основных диагностических мероприятий:
– анамнез;
– жалобы;
– бимануальный осмотр;
– биохимическое исследование крови с определением уровня мочевины, креатинина, электролитов;
– общий анализ мочи с микроскопией осадка;
– исследование мазков для выявления специфической и неспецифической инфекции;
– ретроградная уретропиелография;
– гистерография;
– цистоскопия;
– цистография.
Перечень дополнительных диагностических мероприятий:
– «красящая» проба;
– биохимическое исследование влагалищного транссудата (определение уровня креатинина и сравнение его с уровнем сывороточного креатинина);
– УЗИ-исследование;
– катетеризация мочеточника.
Дифференциальный диагноз
Пузырные свищи – стрессовое недержание мочи.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Консервативное лечение возможно:
1. Пузырно-влагалищные свищи.
Консервативное лечение только при «точечных» (до 3 мм в диаметре) свищах:
– установление уретрального катетера Фолея № 12-14;
– введение во влагалище тампонов с синтомициновой эмульсией;
– строгий постельный режим.
Продолжительность консервативного лечения 6-8 недель. При безэффективности – оперативное лечение.
2. Мочеточниково-влагалищные и мочеточниково-маточные свищи
Консервативное лечение эффективно только в первые дни формирования фистул. То есть до развития рубцовой ткани:
– постоянный мочеточниковый стент в течение 6-8 суток.
Пузырные свищи – хирургическое закрытие свища и восстановление произвольного мочеиспускания естественным путем.
Пузырно-придатковые свищи – удаление гнойного очага и восстановление целостности мочевого пузыря.
Показания для госпитализации: плановой и экстренной
1. Размер мочеполового свища более 3 мм.
2. Безэффективность консервативной терапии.
Экстренная госпитализация: осложненные мочеполовые свищи.
Профилактические мероприятия:
Профилактика мочеполовых свищей:
1. Умение вовремя распознать травму мочевых органов, правильно оценить ее характер и выбрать адекватный способ устранения.
2. Санация очагов воспаления.
3. Реабилитационные мероприятия, направленные на восстановление нарушенных функций организма совместно с урологом, терапевтом.
Дальнейшее ведение, принципы диспансеризации: индивидуально.
Перечень основных медикаментов: нет.
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения:
1. Восстановление работоспособности и здоровья больных.
2. Хирургическое закрытие свища.
3. Отсутствие рецидивов заболевания.
Профилактика
Первичная профилактика:
1. Предупреждение акушерской травмы мочевой системы при плановом кесаревом сечении.
2. Правильная организация родовспоможения, своевременная диагностика клинически узкого таза и неправильного положения плода.
3. Своевременное гинекологическое обследование, выявление ранних стадий злокачественных новообразований.
4. Тщательное гинекологическое и урологическое обследование больных перед оперативным лечением.
5. Проведение плановых операций в первой фазе менструального цикла, когда тонус сосудов выше и меньше выражен отек тканей и венозный стаз.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Список использованной литературы:
1. American College of Obstetricians and Gynecologists (ACOG). Medical management
of
tubal pregnancy. Washington (DC): American College of Obstetricians and
Gynecologists
(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3).
2. Клинические рекомендации, основанные на доказательной медицине: Пер. с
англ. /
Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,
испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил.
3. American College of Obstetricians and Gynecologists (ACOG). Medical management
of
tubal pregnancy. Washington (DC): American College of Obstetricians and
Gynecologists
(ACOG); 1998 Dec. 7 p. (ACOG practice bulletin; no. 3).
4. Клинические рекомендации, основанные на доказательной медицине: Пер. с
англ. /
Под ред. Ю.Л. Шевченко, И.Н. Денисова, В.И. Кулакова, Р.М. Хаитова. —2-е изд.,
испр. — М.: ГЭОТАР-МЕД, 2002. —1248 с.: ил.
5. Клиническая гинекология, И.В. Дуда, В.И.Дуда, 1999 год.
6. Неоперативная гинекология, В.П. Сметник, 2003 год.
7. Доброкачественные опухоли и опухолевидные образования яичников,
В.М.Серов, Москва 2001 г.
8. Патология влагалища и шейки матки, В.И Краснопольский, Москва 1999 г.
9. Гинекология, Л.Н. Василевская, В.И Грищенко, Ростов–на-Дону 2002 г.
10. Урологическая гинекология, Ю.В.Цвелева, С.Б. Петрова, Санкт-Пербург 2006г.
- Список использованной литературы:
Информация
Список разработчиков:
Мырзабекова Г.Т., главный врач Городского Центра Репродукции Человека, г. Алматы
Шакаралиева Э.М., зам. главного врача Городского Центра Репродукции Человека, г. Алматы
Гребенникова Г.А., врач Городского Центра Репродукции Человека, г. Алматы
Баймурзаева Л.Г., врач Городского Центра Репродукции Человека, г. Алматы
Рослякова А.Г., врач Городского Центра Репродукции Человека, г. Алматы
Прикреплённые файлы
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может