Клинико эпидемиологический обзор кишечных инфекций

Тема: Клиникоэпидемиологический обзор кишечных инфекций.

«Брюшной тиф, паратифы А и В» .


Устойчивость во внешней среде • прекрасно • • • сохраняются при низких температурах способны сохраняться в воде способны размножаться в пищевых продуктах, в воде при температуре 18 градусов и выше прямой солнечный свет и высокие температуры губительны для микроба. Кипячение моментально убивает микроб, температуру 60 градусов сальмонеллы выдерживают в течение 30 минут. Дезинфицирующие средства в обычных концентрациях губительны для сальмонелл.

• Брюшной тиф — острая антропонозная инфекционная болезнь с фекальнооральным механизмом передачи, характеризующаяся циклическим течением, интоксикацией, бактериемией и язвенным поражением лимфатического аппарата тонкой кишки.

Этиология • Возбудитель — Salmonella typhi, принадлежит к роду Salmonella, серологической группе D, семейству кишечных бактерий Enterobacteriaceae. S. typhi имеет форму палочки с закруглёнными концами, спор и капсул не образует, подвижна, грамотрицательна, лучше растёт на питательных средах, содержащих жёлчь. При её разрушении происходит освобождение эндотоксина.

ЭПИДЕМИОЛОГИЯ • Брюшной тиф относят к группе кишечных инфекций и • • • типичным антропонозам. Источник инфекции — только человек — больной или бактериовыделитель, из организма которого возбудители брюшного тифа выделяются во внешнюю среду, в основном с испражнениями, реже — с мочой. Для брюшного тифа характерен фекально-оральный механизм передачи возбудителя, который может осуществляться водным, пищевым и контактнобытовым путём. Восприимчивость к брюшному тифу значительная. Для брюшного тифа при эпидемическом распространении характерна летнеосенняя сезонность.

Патоморфологические изменения при брюшном тифе. • На первой неделе в кишечнике – наблюдается • • стадия мозговидного набухания пейеровых бляшек и солитарных фолликулов, аналогичные явления могут быть в ротоглотке. На второй неделе отмечается стадия некроза. Может быть кишечное кровотечение, если некроз глубокий (приводит к аррозии сосудов). На третьей неделе некротические массы отторгаются и образуются чистые язвы, может быть перфорация и кровотечение. На четвертой неделе наблюдается стадия чистых язв. На пятой неделе идет эпителизация язв, и практически следов инфекции не остается.
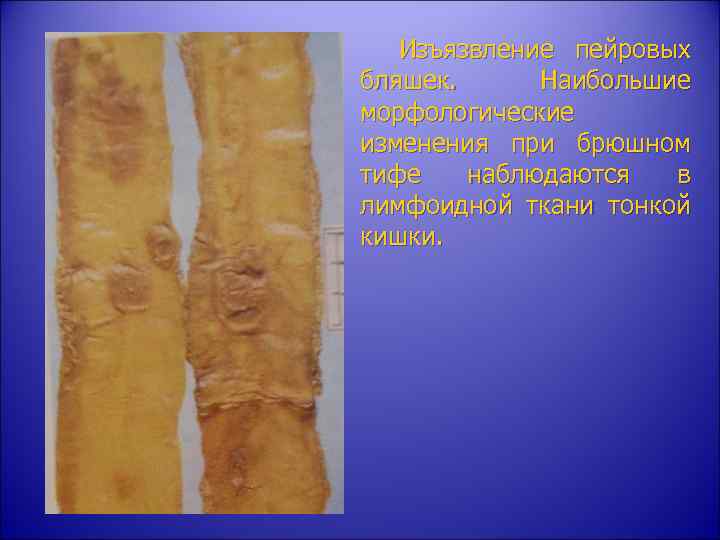
Изъязвление пейровых бляшек. Наибольшие морфологические изменения при брюшном тифе наблюдаются в лимфоидной ткани тонкой кишки.

Клиническая классификация. • По характеру течения: 1) типичные формы 2) атипичные формы (стертые, абортивные, амбулаторные, редко встречающиеся: пневмотиф, менинготиф, нефротиф, колотиф и др. ) • По длительности течения: 1)острая 2)рецидивирующая

• По тяжести течения: 1) легкая 2) средней тяжести 3) тяжелая • По наличию осложнений: 1) без осложнений 2) осложненная: а) специфические осложнения (кишечное кровотечение, перфорация кишечника, ИТШ) б) неспецифические осложнения (пневмония, паротит, холецистит, тромбофлебит и др. )

Клиника • Начальный период брюшного тифа характеризуется постепенным или • • острым развитием интоксикационного синдрома. При постепенном нарастании симптомов в первые дни больные отмечают повышенную утомляемость, нарастающую слабость, познабливание, усиливающуюся головную боль, ухудшение или отсутствие аппетита. Температура тела ступенеобразно повышается и к 5– 7 -му дню болезни достигает 39– 40 °С. При обследовании больных в начальном периоде болезни обращают на себя внимание некоторая заторможенность и адинамия. Пациенты безучастны к окружающему, на вопросы отвечают односложно, не сразу. Лицо бледное или слегка гиперемированное, иногда немного пастозное. Изменения со стороны сердечно-сосудистой системы в начальном периоде характеризуются относительной брадикардией, артериальной гипотензией.

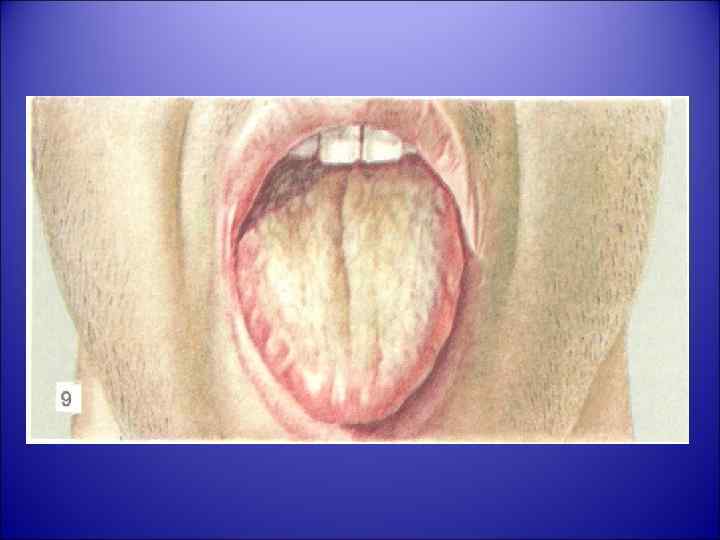
• Аускультативно над лёгкими нередко выслушивают • • жёсткое дыхание и рассеянные сухие хрипы, что свидетельствует о развитии диффузного бронхита. Язык обычно утолщён, с отпечатками зубов на боковых поверхностях. Спинка языка покрыта массивным серовато-белым налётом, края и кончик свободны от налёта, имеют насыщенно-розовый или красный цвет. Зев слегка гиперемирован, иногда наблюдают увеличение и гиперемию миндалин.

• Живот умеренно вздут. • Пальпаторно в правой подвздошной области • • определяют грубое, крупнокалиберное урчание в слепой кишке и мелкокалиберное урчание и болезненность по ходу терминального отдела подвздошной кишки, свидетельствующие о наличии илеита. Определяют укорочение перкуторного звука в илеоцекальной области (симптом Падалки), что обусловлено гиперплазией, наличием мезаденита. Стул с наклонностью к запору. К концу 1 -й недели болезни увеличиваются и становятся доступными пальпации печень и селезёнка.

• Все симптомы заболевания достигают максимального развития к концу • • • первой — началу второй недели, когда наступает период разгара болезни. Этот период продолжается от нескольких дней до 2– 3 нед и является самым тяжёлым для больного. При современном течении этот период болезни значительно короче и легче, его характеризуют нарастание интоксикации и высокая лихорадка, изменения со стороны ЦНС. Больные находятся в состоянии ступора. В тяжёлых случаях они не ориентируются в месте и времени, плохо узнают окружающих, сонливы днём и не спят ночью, ни на что не жалуются, иногда бредят. Эти изменения нервнопсихического состояния характеризуют тифозный статус, который при современном течении встречают редко. У отдельных больных на второй неделе заболевания возникают небольшие изъязвления на передних нёбных дужках — ангина Дюге. Температура тела в этот период повышена до 39– 40 °С.

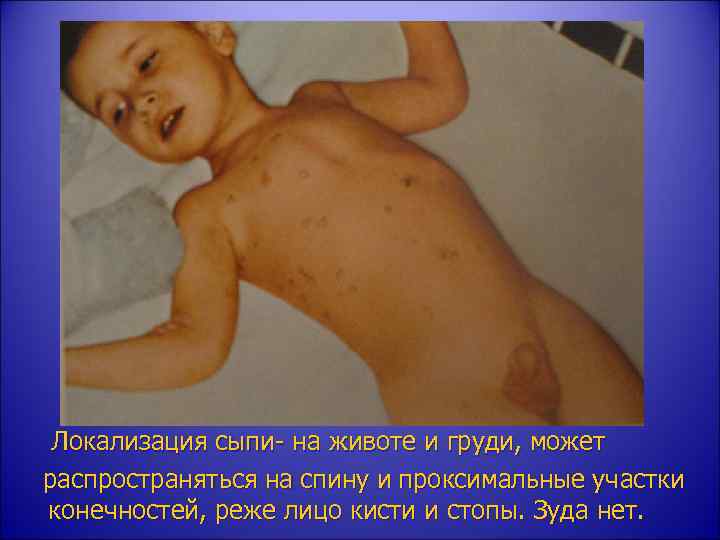
• У 55– 70% заболевших брюшным тифом на 8– 10 -й день болезни • • на коже возникает характерная экзантема — розовато-красные розеолы диаметром 2– 3 мм, расположенные преимущественно на коже живота и нижней части груди, а в случаях обильного высыпания охватывающие и конечности. Сыпь мономорфная; как правило, скудная; число элементов редко превышает 6– 8. Розеолы нередко слегка возвышаются над уровнем кожи (roseola elevata) и хорошо заметны на её бледном фоне. При надавливании или растяжении кожи по краям от розеол они исчезают, после чего возникают вновь, что указывает на их воспалительный характер. Длительность существования розеол от 1 до 5 дней, чаще 3– 4 дня. После исчезновения сыпи остаётся едва заметная пигментация кожи. Характерен феномен подсыпания, что связано с волнообразным течением бактериемии.

Локализация сыпи- на животе и груди, может распространяться на спину и проксимальные участки конечностей, реже лицо кисти и стопы. Зуда нет.
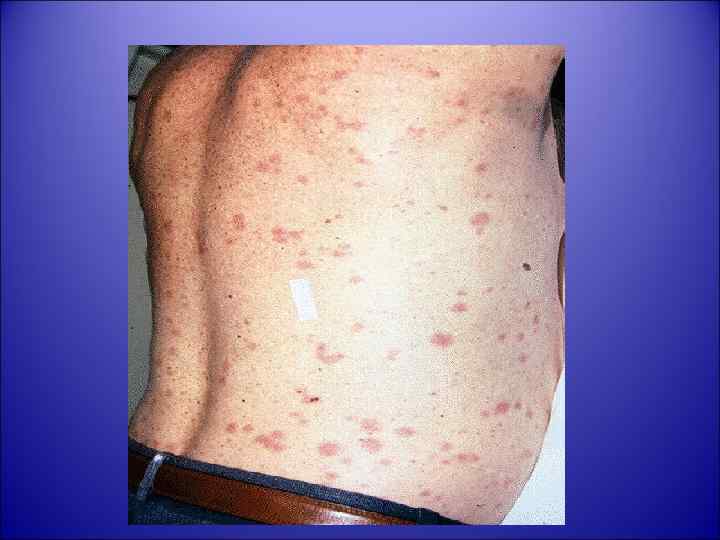
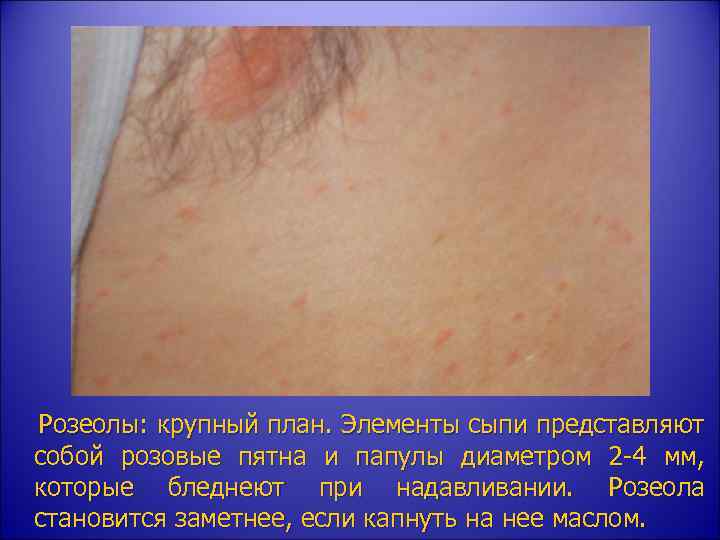
Розеолы: крупный план. Элементы сыпи представляют собой розовые пятна и папулы диаметром 2 -4 мм, которые бледнеют при надавливании. Розеола становится заметнее, если капнуть на нее маслом.
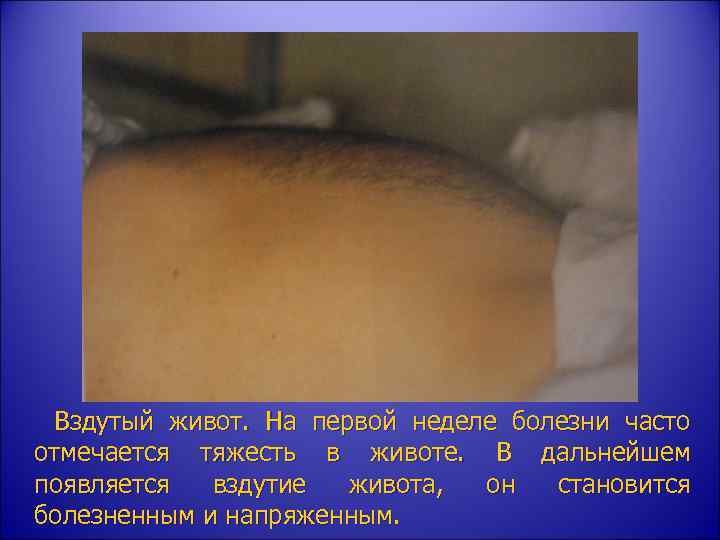
Вздутый живот. На первой неделе болезни часто отмечается тяжесть в животе. В дальнейшем появляется вздутие живота, он становится болезненным и напряженным.

• У части больных обнаруживают симптом Филипповича — • желтушное окрашивание кожи ладоней и подошв стоп — эндогенную каротиновую гиперхромию кожи, возникающую вследствие того, что нарушается превращение каротина в витамин А как результат поражения печени. Внезапная тахикардия может свидетельствовать об осложнениях: кишечном кровотечении, прободении кишечника, коллапсе — и имеет плохое прогностическое значение. Изменения со стороны органов дыхания в этом периоде выражены явлениями бронхита. Возможна и пневмония, обусловленная как самим возбудителем брюшного тифа, так и сопутствующей микрофлорой. Изменения со стороны органов пищеварения в разгар заболевания достигают максимальной выраженности.

• Губы сухие, нередко покрыты корочками, с трещинами. Язык • • • утолщён, густо обложен серо-коричневатым налётом, края и кончик его ярко-красного цвета с отпечатками зубов ( «тифозный» , «поджаренный» язык). Живот вздут. Отмечают задержку стула, в некоторых случаях он жидкий, зеленоватого цвета, иногда в виде «горохового супа» . Отчётливыми становятся урчание и болезненность при пальпации илеоцекального отдела кишечника, положительный симптом Падалки. Печень и селезёнка увеличены. В разгар болезни уменьшается количество мочи. Определяют протеинурию, микрогематурию, цилиндрурию. Возникает бактериурия, которая иногда приводит к пиелиту и циститу. В период разгара болезни могут возникать такие опасные осложнения, как перфорация брюшнотифозных язв и кишечное кровотечение, которые встречают соответственно у 1 – 8% и 0, 5– 8% больных брюшным тифом.

• Период разрешения болезни не превышает одной • • недели и характеризуется снижением температуры. Исчезает головная боль, нормализуется сон, улучшается аппетит, очищается и увлажняется язык, увеличивается диурез. Однако нормальную температуру не следует воспринимать как признак выздоровления. В последующем нарушенные функции восстанавливаются, организм освобождается от возбудителей. Это период выздоровления, для которого характерен астеновегетативный синдром в течение 2– 4 нед. В периоде выздоровления среди перенёсших брюшной тиф 3– 5% становятся хроническими бактерионосителями.

Особенности течения: ПАРАТИФ А . • инкубационный период не превышает 14 дней • почти у 80% больных начало острое. У более • • 50% отмечается повышение температуры сопровождается ознобами. В З раза чаще ремитирующая температура (размах более 1 градуса в сутки) редко возникает status typhosus, реже осложнения, чаще рецидивы. Носительство в 13% случаев среди переболевших. У каждого 4 -го проявляется симптомами гастроэнтерита.

Особенности течения: ПАРАТИФ В. • напоминает легкую форму брюшного тифа • острое начало • редко возникает status typhosus. • в несколько раз чаще встречаются • • расстройства желудочно-кишечного тракта. лихорадочный период не более 1 недели. реже гепатолиенальный синдром. редко сыпь. реже рецидивы и осложнения.
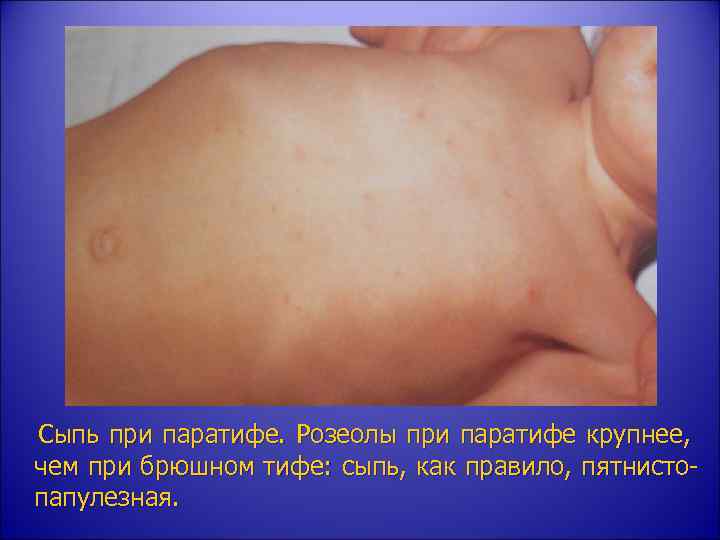
Сыпь при паратифе. Розеолы при паратифе крупнее, чем при брюшном тифе: сыпь, как правило, пятнистопапулезная.

Диагностика паратифов . брюшного тифа и • Клинико-эпидемиологические данные. • Наиболее информативный метод — выделение гемокультуры • • возбудителя. Положительный результат может быть получен на протяжении всего лихорадочного периода, но чаще в начале болезни. Посев крови следует производить в течение 2– 3 дней ежедневно, первый раз — желательно до назначения антимикробных препаратов. Со второй недели болезни вплоть до выздоровления возможно выделение копро-, урино- и билиокультуры, однако при положительном результате исследования нужно исключить возможность хронического носительства. Исследование жёлчи проводят на десятый день после нормализации температуры тела.

• Для подтверждения диагноза используют также РА (реакция • Видаля), а также более чувствительную и специфическую РНГА с H-, O- и Vi-антигеном, которая почти полностью вытеснила реакцию Видаля. Исследование проводят при поступлении и через 7– 10 сут. Диагностическое значение имеет нарастание титра О-антител в четыре раза или титр 1: 200 и выше. Положительная реакция с Н -антигеном свидетельствует о перенесённом ранее заболевании или вакцинации, с Vi-антигеном — о хроническом брюшнотифозном носительстве.

Лечение • Средняя длительность госпитализации больных лёгкой формой • • • составляет 25 дней, среднетяжёлой — 30 дней, тяжёлой — 45 дней. Терапию больных брюшным тифом, в соответствии с федеральными стандартами, проводят по следующим направлениям: антибактериальная, дезинтоксикационные и плазмозаменяющие растворы, десенсибилизирующие средства, витаминотерапия, спазмолитики, симптоматические средства, аминокислоты, сахара и препараты для парентерального питания, гормоны и их аналоги (по показаниям). До шестого-седьмого дня нормальной температуры больному необходимо соблюдать постельный режим, с седьмого-восьмого дня разрешают сидеть, а с десятого-одиннадцатого дня нормальной температуры при отсутствии противопоказаний разрешают ходить.

• Выписку переболевших из стационара производят после клинического выздоровления, но не ранее 21– 23 -го дня с момента нормализации температуры и после получения двукратного отрицательного бактериологического исследования кала и мочи и однократного — дуоденального содержимого.
Источник
Для работников пищевых предприятий
Управление Роспотребнадзора по Республике Адыгея напоминает: в целях обеспечения санитарно-эпидемиологического благополучия населения, недопущения возникновения и распространения острых кишечных инфекций, необходимо обеспечить соблюдение мер предосторожности, а также проведение профилактических и дезинфекционных мероприятий.
Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
Острые кишечные инфекции – группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные – в теплое время года.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде – 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях – более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) – отличаются крайне тяжелой клинической симптоматикой.
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Пути инфицирования:
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении некипяченого молока; кишечная палочка может попасть в организм с испорченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Механизм заражения.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Факторы передачи:
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Антисанитарные условия
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Дети до 5 лет
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Клиническая картина.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Меры профилактики:
Соблюдение мер личной гигиены.
Персонал с признаками инфекций не должны допускаться к работе.
Обеспечение персонала запасом одноразовых масок, а также дезинфицирующими салфетками, кожными антисептиками для обработки рук, дезинфицирующими средствами.
Для проведения дезинфекции применяют дезинфицирующие средства, зарегистрированные в установленном порядке и разрешенные к применению в организациях общественного питания, в инструкциях по применению которых указаны режимы обеззараживания объектов при вирусных инфекциях.
По окончании рабочей смены (или не реже, чем через 6 часов) проводятся проветривание и влажная уборка помещений с применением дезинфицирующих средств путем протирания дезинфицирующими салфетками (или растворами дезинфицирующих средств) ручек дверей, поручней, столов, спинок стульев (подлокотников кресел), раковин для мытья рук при входе в обеденный зал (столовую), витрин самообслуживания.
Для уничтожения микроорганизмов необходимо соблюдать время экспозиции и концентрацию рабочего раствора дезинфицирующего средства в соответствии с инструкцией к препарату. При необходимости, после обработки поверхность промывают водой и высушивают с помощью бумажных полотенец.
При наличии туалетов проводится их уборка и дезинфекция в установленном порядке.
Количество одновременно используемой столовой посуды и приборов должно обеспечивать потребности организации. Не допускается использование посуды с трещинами, сколами, отбитыми краями, деформированной, с поврежденной эмалью.
Организации общественного питания и пищеблоки образовательных организаций рекомендуется оснащать современными посудомоечными машинами с дезинфицирующим эффектом для механизированного мытья посуды и столовых приборов. Механическая мойка посуды на специализированных моечных машинах производится в соответствии с инструкциями по их эксплуатации, при этом применяются режимы обработки, обеспечивающие дезинфекцию посуды и столовых приборов при температуре не ниже 65оС в течение 90 минут.
Для мытья посуды ручным способом необходимо предусмотреть трехсекционные ванны для столовой посуды, двухсекционные – для стеклянной посуды и столовых приборов.
Мытье столовой посуды ручным способом производят в следующем порядке:
– механическое удаление остатков пищи;
– мытье в воде с добавлением моющих средств в первой секции ванны;
– мытье во второй секции ванны в воде с температурой не ниже 40оC и добавлением моющих средств в количестве, в два раза меньшем, чем в первой секции ванны;
– ополаскивание посуды в металлической сетке с ручками в третьей секции ванны горячей проточной водой с температурой не ниже 65оC с помощью гибкого шланга с душевой насадкой;
– обработка всей столовой посуды и приборов дезинфицирующими средствами в соответствии с инструкциями по их применению;
– ополаскивание посуды в металлической сетке с ручками в третьей секции ванны проточной водой с помощью гибкого шланга с душевой насадкой;
– просушивание посуды на решетчатых полках, стеллажах.
При выходе из строя посудомоечной машины, отсутствии условий для соблюдения технологии ручного мытья и дезинфекции посуды, а также одноразовой столовой посуды и приборов работа организации не осуществляется.
Дезинфицирующие средства хранят в упаковках изготовителя, плотно закрытыми в специально отведенном сухом, прохладном и затемненном месте. Меры предосторожности при проведении дезинфекционных мероприятий и первой помощи при случайном отравлении изложены для каждого конкретного дезинфицирующего средства в Инструкциях по их применению.
В случае выявления заболевших после удаления больного и освобождения помещений от людей проводится заключительная дезинфекция силами специализированных организаций. Для обработки используют наиболее надежные дезинфицирующие средства на основе хлорактивных и кислородактивных соединений. Обеззараживанию подлежат все поверхности, оборудование и инвентарь производственных помещений, обеденных залов, санузлов. Посуду больного, загрязненную остатками пищи, дезинфицируют путем погружения в дезинфицирующий раствор и далее обрабатывают по изложенной выше схеме. При обработке поверхностей применяют способ орошения. Воздух в отсутствие людей рекомендуется обрабатывать с использованием открытых переносных ультрафиолетовых облучателей, аэрозолей дезинфицирующих средств.
Источник