Лабораторная диагностика энтеропатогенной кишечной палочки
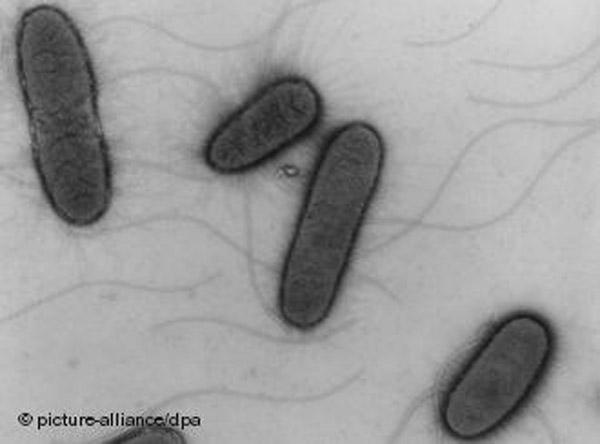

Эшерихиозы – это острые, преимущественно кишечные инфекции, вызываемые некоторыми сероварами бактерии Escherichia coli. Эшерихиозы проявляются в виде энтерита и энтероколита, могут генерализоваться и протекать с внекишечной симптоматикой. Путь передачи кишечной палочки фекально-оральный. Чаще заражение происходит при употреблении зараженных молочных и мясных продуктов. Возможен и контактно-бытовой путь передачи кишечной инфекции. Диагноз эшерихиоза устанавливается при выявлении эшерихий в рвотных и каловых массах, а при генерализации инфекции – в крови. Лечение эшерихиозов состоит из диеты, регидратационной терапии, применения противомикробных средств и эубиотиков.
Общие сведения
Эшерихиозы (коли-инфекции) – группа инфекций, вызываемой кишечной палочкой и протекающих с поражением ЖКТ, мочевых путей, респираторного тракта, мозговых оболочек, бактериемией. Чаще встречаются у детей раннего возраста. Наиболее распространены кишечные инфекции, вызванные эшерихией: они являются самой частой причиной диареи у младенцев и взрослых. Некоторые штаммы и их токсины вызывают жизнеугрожающие поражения внутренних органов.
Причины эшерихиозов
Escherichia coli (кишечная палочка) представляет собой короткие полиморфные грамотрицательные палочковидные бактерии, непатогенные штаммы которых присутствуют в составе нормальной кишечной флоры. Эшерихиоз вызывают диареегенные серовары следующих групп:
- энтеропатогенные (ЭПКП);
- энтеротоксигенные (ЭТКП);
- энтероинвазивные (ЭИКП);
- энтерогеморрагические (ЭГКП);
- энтероадгезивные (ЭАКП).
Эшерихии устойчивы во внешней среде, могут сохранять жизнеспособность в почве, воде и фекалиях до нескольких месяцев. В пищевых продуктах (в особенности в молоке) размножаются, образуя многочисленные колонии, легко переносят высушивание. Кишечные палочки погибают при кипячении и действии дезинфицирующих средств.
Эпидемиология
Резервуаром и источником инфекции являются больные люди или здоровые носители. Наибольшее эпидемическое значение в распространении возбудителя имеют лица, больные эшерихиозами, вызванными видами ЭПКП и ЭИКП, остальные группы бактерий менее опасны. Больные эшерихиозами, обусловленными заражением ЭТКП и ЭГКП контагиозны только в первые дни заболевания, в то время как ЭИКП и ЭПКП группы кишечных палочек выделяются больными 1-2 (иногда 3) недели. Выделение возбудителя может продолжаться довольно долго, в особенности у детей.
Механизм передачи кишечной палочки – фекально-оральный, чаще всего реализуется пищевой путь заражения для ЭТКП и ЭИКП и бытовой для ЭПКП. Кроме того, заражение может осуществляться водным путем. Пищевое заражение в основном происходит при употреблении молочных продуктов, мясных блюд, напитков (квас, компоты) и салатов с вареными овощами.
В детских коллективах и среди лиц, пренебрегающих правилами гигиены, возможно распространение кишечной палочки контактно-бытовым путем через загрязненные руки, предметы, игрушки. Заражение возбудителями группы ЭГПК часто происходит в результате употребления недостаточно кулинарно обработанного мяса, сырого непастеризованного молока. Отмечены вспышки эшерихиозов, вызванных употреблением гамбургеров.
Реализация водного пути заражения в настоящее время мало распространена, заражение водоемов кишечной палочкой обычно происходит при сбросе сточных вод без предварительного обезвреживания. Естественная восприимчивость к эшерихиозам высокая, после перенесения инфекции формируется нестойкий группоспецифический иммунитет.
Классификация
Эшерихиозы классифицируются по этиологическому принципу в зависимости от группы возбудителя (энтеропатогенные, энтеротоксические, энтероинвазивные, и энтерогеморрагические).
- Эшерихии группы ЭПКП – преимущественно вызывают эшерихиозы у детей, в особенности на первом году жизни. Вспышки, обусловленные этой группой кишечных палочек, как правило, возникают в яслях, детских садах, роддомах и детских отделения больниц. Заражение обычно происходит контактно-бытовым путем.
- Палочки группы ЭИКП вызывают энтероколиты, протекающие по типу дизентерии у детей старше года и взрослых. Заражение происходит водным и пищевым путем, отмечается летне-осенняя сезонность. Преимущественно распространены в развивающихся странах.
- ЭТКП вызывают инфекции холероподобного течения, заражаются дети от двух лет и взрослые, заболеваемость высока в странах с жарким климатом и низкой гигиенической культурой. Заражение происходит пищевым и водным путем.
- Эпидемиологических данных в отношении инфекций, возникающих в результате поражения возбудителем группы ЭГКП, в настоящее время недостаточно для детальной характеристики. В эпидемиологии эшерихиозов основное значение играют гигиенические мероприятия, как общего, так и индивидуального характера.
Существует клиническая классификация, выделяющая гастроэнтерическую, энтероколитическую, гастроэнтероколитическую и генерализованную формы заболевания. Генерализованная форма может быть представлена коли-сепсисом или поражением кишечной палочкой различных органов и систем (менингит, менингоэнцефалит, пиелонефрит и др.). Эшерихиоз может протекать в легкой, среднетяжелой и тяжелой форме.
Симптомы эшерихиоза
Энтеропатогенный эшерихиоз
ЭПКП I класса развивается обычно у детей младшего возраста, инкубационный период составляет несколько дней, проявляется преимущественно рвотой, жидким стулом, выраженной интоксикацией и дегидратацией. Есть вероятность развития генерализованной септической формы. Взрослые заболевают ЭПКП II класса, болезнь протекает по типу сальмонеллеза.
Энтероинвазивный эшерихиоз
Для поражения ЭИКП характерно течение наподобие дизентерии или шигеллеза. Инкубационный период длится от одного до трех дней, начало острое, отмечается умеренная интоксикация (головная боль, слабость), лихорадка в пределах от субфебрильных до высоких значений, озноб. Затем появляются боли в животе (преимущественно вокруг пупка), диарея (иногда с прожилками крови, слизью). Пальпация живота отмечает болезненность по ходу толстой кишки. Нередко эшерихиоз этого вида протекает в легкой и стертой форме, может отмечаться среднетяжелое течение. Обычно длительность заболевания не превышает нескольких дней.
Энтеротоксигенный эшерихиоз
Поражение ЭТКП может проявляться клиническими симптомами, сходными с таковыми при сальмонеллезе, пищевой токсикоинфекции или напоминать легкую форму холеры. Инкубационный период составляет 1-2 дня, интоксикация слабо выражена, температура обычно не повышается, отмечается многократная рвота, обильная энтеритная диарея, постепенно нарастает дегидратация, отмечается олигурия. Имеют место боли в эпигастральной области, носящие схваткообразный характер.
Эту инфекцию часто называют «болезнью путешественников», поскольку ей нередко страдают люди, выехавшие в командировку или на отдых в страны с тропическим климатом. Климатические условия способствуют возникновению выраженной лихорадки с ознобом и интоксикационными симптомами, интенсивному обезвоживанию.
Энтерогеморрагический эшерихиоз
ЭГКП развивается чаще всего у детей. Интоксикация при этом умеренная, температура тела субфебрильная. Имеет место тошнота и рвота, жидкий водянистый стул. При тяжелом течении к 3-4 дню, заболевания появляются сильные боли в животе схваткообразного характера, диарея усиливается, в испражнениях, утрачивающих каловый характер, могут отмечать примесь крови и гноя.
Чаще всего заболевание через неделю проходит самостоятельно, но при тяжелом течении (в особенности у детей младшего возраста) на 7-10 день, после исчезновения диареи, есть вероятность развития гемолитико-уремического синдрома (сочетание гемолитической анемии, тромбоцитопении и острой почечной недостаточности). Нередки нарушения мозговой регуляции: судороги конечностей, ригидность мускулатуры, нарушения сознания вплоть до сопора и комы. Летальность больных с развитием этой симптоматики достигает 5%.
Осложнения
Обычно эшерихиозы не склонны к осложнениям. В случае инфекции, спровоцированной возбудителем группы ЭГКП, есть вероятность возникновения осложнений со стороны мочевыделительной системы, гемолитическая анемия, церебральные расстройства.
Диагностика
Для диагностики эшерихиоза производится выделение возбудителя из кала и рвотных масс, в случаях генерализации – из крови, мочи, желчи или ликвора. После чего производится бактериологическое исследование, посев на питательных средах. В связи с антигенным сходством возбудителей эшерихиоза с бактериями, входящими в состав нормоциноза кишечника, серологическая диагностика малоинформативна.
Для лабораторной диагностики инфекций, вызванных ЭГКП, может применяться выявление бактериальных токсинов в испражнениях пациентов. При этом виде эшерихиозов в анализе крови могут быть отмечены признаки гемолитической анемии, повышение концентрации мочевины и креатинина. Анализ мочи обычно показывает протеинурию, лейкоцитурию и гематурию.
Лечение эшерихиоза
Лечение преимущественно амбулаторное, госпитализации подлежат больные с тяжелыми формами и высоким риском развития осложнений. Больным рекомендована диета. На период острых клинический проявлений (диареи) – стол №4, после прекращения – стол №13. Умеренная дегидратация корректируется приемом жидкости и регидратационных смесей перорально, при нарастании и выраженной степени обезвоживания производят внутривенное вливание растворов. Патогенетическое лечение выбирают в зависимости от вида возбудителя.
В качестве противомикробной терапии обычно назначаются препараты нитрофуранового ряда (фуразолидон), либо (при тяжелом течении инфекции, вызванной ЭИКП) фторхинолоны (ципрофлоксацин). Препараты назначают на 5-7 дней. Лечение эшерихиозов ЭПКП у детей целесообразно осуществлять с помощью комбинации сульфаметоксазола и триметоприма, антибиотикотерапии. Генерализованные формы лечат цефалоспоринами второго и третьего поколений.
В комплексную терапию при продолжительном течении заболевания для нормализации пищеварения и восстановления биоценоза кишечника включают ферментные препараты и эубиотики. Современные принципы лечения эшерихиозов, спровоцированных бактериями группы ЭГКП, включают применение антитоксических терапевтических мер (сыворотки, экстракорпоральная адсорбция антител).
Прогноз
Прогноз для взрослых и детей старшего возраста – благоприятный, при легком течении отмечаются случаи самостоятельного выздоровления. Дети раннего возраста могут страдать эшерихиозом в тяжелой форме, что ухудшает прогноз. Также заметно труднее идет выздоровление в случае генерализации и развития осложнений. Некоторые особо тяжелые формы эшерихиозов могут без должной медицинской помощи закончиться смертью.
Профилактика
Эшерихиозы – заболевания, связанные с низкой гигиенической культурой. Личная профилактика этих инфекций заключается в следовании гигиеническим нормам, в особенности при общении с детьми, мытье рук, пищевых продуктов, игрушек и предметов быта. Общая профилактика направлена на контроль соблюдения санитарно-гигиенического режима в детских учреждениях, предприятиях пищевой промышленности, лечебно-профилактических учреждениях, а также контроль над стоком канализационных отходов и состоянием источников воды.
Больные после перенесения эшерихиоза выписываются из стационара после клинического выздоровления, а также по результатам трехкратной бактериологической пробы. Допуск в коллектив детей, контактировавших с больным, также осуществляется после проведения бактериологической диагностики и подтверждения отсутствия выделения возбудителя. Лица, выделяющие патогенные эшерихии, подлежат изоляции на весь период контагиозности. Работники пищевой промышленности подвергаются регулярным обследованиям на предмет выделения возбудителя, в случае положительного теста – отстраняются от работы.
Источник
Род
Eschenchia, вид Е. coli включает условно-патогенные
кишечные палочки (обитатели кишечника
человека, млекопитающих, птиц, рыб,
рептилий) и патогенные для человека
варианты, отличающиеся друг от друга
антигенной структурой, патогенетическими
и клиническими особенностями вызываемых
ими заболеваний.
Морфология.
Палочки, в препаратах располагаются
беспорядочно, подвижные (перитрихи), но
есть и варианты, лишенные жгутиков.
Фимбрии (пили) имеют все эшерихии.
Размножаясь
при температуре 37°С, на плотных средах
образуют S- и R-колонии. В жидких средах
дают помутнение, затем осадок. Многие
штаммы имеют капсулу или микрокапсулу
и на питательных средах образуют
слизистые колонии.
Продуцируют
ферменты, расщепляющие углеводы (до
кислоты и газа), белки и другие соединения.
БХ свойства определяют при дифференциации
эшерихии от представителей других
родов, семейства энтеробактерий.
Антигены.
Основным является О-АНТИГЕН, положен в
основу деления на серогруппы (около 170
О-серогрупп). Многие штаммы отдельных
серогрупп имеют общие АГ с микроорганизмами
других серогрупп эшерихий, а также с
шигеллами, сальмонеллами и другими
энтеробактериями.
К-антигены
у эшерихий состоят из 3 антигенов – В-
и L-Аг
термолабильны, разрушаются при кипячении;
А-Аг
термостабилен, инактивируется при
120°С. У эшерихии известно около 97 сероваров
по К-антигенам.
Н-антигены
являются типоспецифическими, характеризуют
серовар внутри О-групп. Описано более
50 различных Н-антигенов.
АГ
структуру отдельного штамма эшерихии
характеризуют формулой (буквенно-цифровые
обозначения О-, К- и Н-АГ): Е. coli О26:К60(В6):Н2
Экология
и распространение.
Постоянно выделяются с испражнениями
в окружающую среду. В воде, почве остаются
жизнеспособными в течение нескольких
месяцев, но быстро погибают от действия
дезинфектантов и при нагревании.
Условно-патогенные
способны вызывать гнойно-воспалительные
процессы, пиелиты, циститы, холециститы
и др. (коли-бактериозами). При выраженном
иммунодефиците может быть коли-сепсис.
Нагноение ран развивается и по типу
экзогенных инфекций, часто в ассоциации
с другими микроорганизмами.
Патогенные
вызывают острые кишечные заболевания
– эшерихиозы – экзогенные инфекции.
Источник – больные или бактерионосители,
путь передачи – алиментарный. Болеют
чаще дети.
Патогенез.
Условно-патогенные кишечные палочки
повреждают клетки и ткани за счет
эндотоксина, который высвобождается
после гибели микроорганизмов, патогенные
эшерихии обладают набором различных
факторов патогенности. Среди возбудителей
эшерихиозов различают энтеропатогенные
(умеренно инвазивные), энтеротоксигенные
и энтероинвазивные
кишечные палочки. Они различаются по
антигенной структуре и вызывают
определенные для каждого варианта
культур кишечные заболевания.
Имеют
фимбрии, обеспечивающие прикрепление
к эпителиальным клеткам микроорганизмов.
Адгезины фимбрий узнают комплементарные
им клеточные рецепторы: уропатогенные
– Р-фимбрии (прикрепление к эпителию
мочевыводящих путей), энтеротоксигенные
штаммы прикрепляются к ворсинкам
эпителия в тонкой кишке и колонизируют
ее. Диарея и гиперкинезия развиваются
вследствие действия энтеротоксинов
(термолабильного и термостабильного),
что проявляется гиперсекрецией эпителия,
отторжением набухших ворсинок без
развития воспалительной реакции.
Энтеропатогенныештаммы,
обладающие умеренно выраженной
инвазивностью, колонизируют эпителий
тонкой кишки,
при этом поверхность эпителия повреждается,
отторгаются микроворсинки и возникают
эрозии. Отдельные бактерии проникают
в цитоплазму эпителиальных клеток, в
макрофаги и лейкоциты, вследствие чего
развивается бактериемия (после разрушения
фагоцитировавших клеток).
Энтероинвазивныештаммы
адсорбируются на поверхности эпителиальных
клеток слизистой оболочки толстой
кишки,
проникают в эпителиоциты и в их цитоплазме
размножаются. Клетки гибнут – возникает
язвенно-катаральное воспаление.
Клинически – дизентериеподобный
синдром.
Часто
патогенные эшерихии продуцируют
гемолизины. В патогенезе эшерихиозов
опред играют эндотоксины и полисахариды
К-антигена, белок Т, которые подавляют
активность комплемента, фагоцитоза,
угнетая опсонины.
Иммунитет.
Коли-бактериозы возникают при
иммунодефицитных состояний. Выздоровлению
способствует активация неспецифических
факторов защиты. После заболевания
невосприимчивость не формируется.
Естественный
иммунитет против колиэнтерита детей
раннего возраста обеспечивается: а)
бифидумбактериями (антагонисты,
колонизируют эпителий ЖКТ при правильно
сформировавшемся биоценозе кишечника);
б) антителами грудного молока, которое
также содержит вещества, стимулирующие
развитие бифидумфлоры.
Сывороточные
антитела против энтеропатогенных
штаммов эшерихии (IgM) не проходят через
плаценту, а потому этот механизм защиты
от коли-инфекций детей раннего возраста
не работает. Иммунитет к дизентериеподобному
эшерихиозу передается ребенку от матери
антителами IgG, проходящими через плаценту.
Вот почему к дизентериеподобному
эшерихиозу (и к дизентерии) маленькие
дети не восприимчивы, но легко заболевают
колиэнтеритом при заражении
энтеропатогенными эшерихиями.
Формирование
местного иммунитета кишечника детей и
взрослых связано с SIgA. После перенесенного
эшерихиоза остается группоспецифический
слабо выраженный иммунитет. Возможны
повторные заболевания.
Лабораторная
диагностика.
Выделяют патогенные серовары кишечной
палочки из испражнений, рвотных масс,
гноя, отделяемого слизистой оболочки
зева и носа, при сепсисе – из крови.
Исследованию
на эшерихий подлежат также промывные
воды желудка, смывы с рук обслуживающего
персонала, воздух палат, при токсикоинфекции
– остатки пищи. Материалы (исключая
кровь) высевают на среду Эндо и помещают
в термостат при температуре 37°С. Через
18–24 ч инкубации в термостате с этой
среды отбирают красные лактозоположительные
колонии эшерихий и агглютинируют их на
стекле в поливалентной ОК–сыворотке,
содержащей антитела к 22 сероварам
энтеропатогенных кишечных палочек
(ЭПКП). При положительной реакции
агглютинации колонии пересевают на
скошенный агар и на следующие сутки
выделенную культуру агглютинируют в
поливалентных сыворотках с меньшим
набором антител, а затем в каждой из
тех, которые входили в смесь, вызвавшую
агглютинацию выделенных эшерихий. На
заключительном этапе серологической
идентификации ЭПКП ставят развернутую
реакцию агглютинации в специфической
сыворотке. Для этого диагностическую
сыворотку разводят в двух рядах пробирок
до титра, который указан на этикетке
ампулы. В один из них добавляют смытую
со скошенного агара гретую культуру, в
другой – ее прокипяченную взвесь.
Пробирки помещают на сутки в термостат
при температуре 37°С. Гомологичные
сыворотке штаммы ЭПКП должны
агглютинироваться в ней хотя бы до
половины титра.
Давшая
положительную развернутую реакцию
агглютинации культура засевается в
среды ряда Гисса для изучения ее
сахаролитических и протеолитических
свойств.
Профилактика
и лечение.
Соблюдение санитарно-гигиенических
правил, выявление больных и носителей.
Специфическая профилактика не
разработана.Для лечения заболеваний,
вызванных кишечными палочками, используют
биологические препараты из
микробов-антагонистов – бифидумбактерин,
лактобактерин.
Кишечные
палочки чувствительны к ряду антибиотиков,
но в последние годы увеличилось число
антибиотикоустойчивых штаммов, что
обусловлено передачей R-плазмид.

15.
Иерсинии. Лабораторная диагностика
псевдотуберкулёза и кишечного иерсиниоза,
чумы.
Род
Yersinia.Род
включает 11 видов. Y.pestis
вызывает
чуму, Y.pseudotuberculesis
– псевдотуберкулез, Y.enterocolitica
– (кишечный) иерсиниоз, ряд видов не
патогенны или условно-патогенны для
человека.
Морфология.Чаще
имеют овоидную (кокко-бациллярную)
форму, окрашиваются биполярно, склонны
к полиморфизму. Большинство видов
подвижны при температуре ниже +30 градусов
Цельсия (имеют перитрихиальные жгутики),
грамотрицательны, имеют капсульное
вещество. Y.pestis неподвижны, имеют капсулу.
Культуральные
и биохимические свойства.
Факультативные
анаэробы. Температурный оптимум от +25
до + 28 градусов Цельсия, pH – близкая к
нейтральной. Хорошо культивируются на
простых питательных средах. Ферментируют
большинство углеводов без образования
газа. Иерсинии способны менять свой
метаболизм в зависимости от температуры
и размножаться при низких температурах
(психрофильные
свойства).
Вирулентные штаммы образуют шероховатые
(R) колонии, переходные (RS) и сероватые
слизистые гладкие (S) формы.
При
изучении колоний чумного микроба
выделяют два типа колоний – молодые и
зрелые. Молодые микроколонии с неровными
краями (стадия “битого стекла”) в
дальнейшем сливаются, образуя нежные
плоские образования с фестончатыми
краями (стадия “кружевных платочков”).
Зрелые колонии крупные, с бурым зернистым
центром и неровными краями (“ромашки”).
Многие штаммы способны восстанавливать
красители с обесцвечиванием сред
(метиленовый синий, индиго и др.). На
скошенном агаре черед двое суток при
+28 С образуют серовато – белый налет,
врастающий в среду, на бульоне – нежную
поверхностную пленку и хлопклвидный
осадок. Температура +37С – селективная
для образования капсулы у Y.pestis.Культуры
Y.pseudotuberculosis и Y.enterocolitica не имеют стадии
“битого стекла”, вначале мелкие
блестящие, выпуклые, затем может
отмечаться сливной рост с образованием
выпуклых бугристых колоний, схожих с
колониями Y.pestis. Растут на универсальных
питательных средах (среда Эндо, агар
Мак Конки, среда Серова и др.) в сочетании
с методами накопления в холодовых
условиях.
Антигенная
структура.Все
виды иерсиний имеют О – антиген
(эндотоксин), схожий с О – антигенами
других грамотрицательных бактерий и
токсичный для человека и животных.
Липополисахаридно- белковые комплексы
О – антигенов иерсиний разделяют на S
(гладкие) и R (шероховатые), последние –
общие для Y.pestis и Y.pseudotuberculosis. Y.enterocolitica
имеет поверхностный антиген, общий с
другими энтеробактериями.Возбудитель
псевдотуберкулеза по О – и Н- антигенам
подразделены на 13 сероваров, чаще
встречаются серовар I, а также III и IV,
иерсиниоза – на 34 серовара по О – антигену,
чаще от человека выделяют серовары О3
и О9. При температуре от +22 до +25С
Y.pseudotuberculosis и Y.enterocolitica имеют жгутиковый
антиген и подвижны, при +37C теряют Н –
антиген и подвижность.
Y.pestis
более однородна в антигенном отношении,
имея капсульный антиген (фракция I),
антигены T, V – W, белки плазмокоагулазы,
фибринолизина, наружной мембраны и др.
Чумной микроб выделяет бактериоцины
(пестицины), оказывающие бактерицидное
действие на псевдотуберкулезный микроб
и штаммы кишечной палочки.
Патогенные
свойства.Возбудитель
чумы обладает наибольшим патогенным
потенциалом среди бактерий. Он подавляет
функции фагоцитарной системы, поскольку
подавляет окислительный взрыв в фагоцитах
и беспрепятственно в них размножается.
Факторы патогенности контролируются
плазмидами трех классов. В патогенезе
выделяют три основных стадии – лимфогенного
заноса, бактеремии, генерализованной
септицемии.Возбудители псевдотуберкулеза
и иерсиниоза имеют адгезины и инвазины,
низкомолекулярные протеины (ингибируют
бактерицидные факторы), энтеротоксин.
Часть факторов контролируется плазмидами
вирулентности.
Клинические
особенности.Чума
чаще протекает в бубонной, легочной и
кишечной формах. Наиболее опасны больные
легочной чумой, которые выделяют с
мокротой огромное количество возбудителя).
Иерсиниоз
и псевдотуберкулез – кишечные инфекции.
Клиника многообразна – региональная
лимфоаденопатия (имитирует аппендицит),
энтероколиты, реактивные артриты,
анкилозирующий спондилит, скарлатиноподобная
лихорадка.
Эпидемиологические
особенности.
Чума
– классический природноочаговый зооноз
диких животных. Основные носители в
природе – сурки, суслики, песчанки,
пищухи, в антропургических (городских)
условиях – крысы (чума портовых городов).
В передаче возбудителя, особенно в
очагах, где преобладают незимноспящие
животные, имеют блохи животных, способные
нападать и заражать человека. В песчаночных
очагах могут заражаться верблюды и
представлять эпидемическую опасность.
Псевдотуберкулез
и кишечный иерсиниоз в природе передаются
грызунами. Способны длительно сохраняться
и даже накапливаться при низких
температурах, например, в овощехранилищах.
Способны вызывать заболевания у
сельскохозяйственных животных. Человеку
передаются преимущественно с пищевыми
продуктами от животных, а также
растительного происхождения.
Лабораторная
диагностика.Бактериологической
диагностикой чумы могут заниматься
только специализированные лаборатории
противочумных станций и институтов (1
группа патогенности). Методами экспресс
– выявления антигена являются МФА, РПГА
с эритроцитарным дагностикумом,
сенсибилизированным моноклональными
антителами к капсульному антигену, ИФА,
РНАТ. Для серологической диагностики
может использоваться ИФА, РНАГ, ИФА.
При
бактериологической диагностике кишечного
иерсиниоза и псевдотуберкулеза в связи
с накоплением возбудителя при низких
температурах (в отличии от большинства
других микроорганизмов) материал
предварительно забирают в забуференный
физиологический раствор и сохраняют в
холодильнике с периодическими высевами
на среды Эндо, Плоскирева, Серова.
Подозрительные колонии пересевают для
получения чистых культур, изучают их
по биохимическим свойствам и идентифицируют
в РА с диагностическими сыворотками.Для
серологической диагностики используют
РА и РНГА (на псевдотуберкулез – с I
сероваром, на иерсиниоз – с сероварами
О3 и О9) с исследованием взятых в динамике
инфекционного процесса парных сывороток.
Специфическая
профилактика.Применяется
в очагах чумы. Используется живая
ослабленная вакцина из штамма EV. Имеется
сухая таблетированная вакцина для
перорального применения. Для оценки
иммунитета к чуме (естественного
постинфекционного и вакцинального)
может применяться внутрикожная
аллергическая проба с пестином.
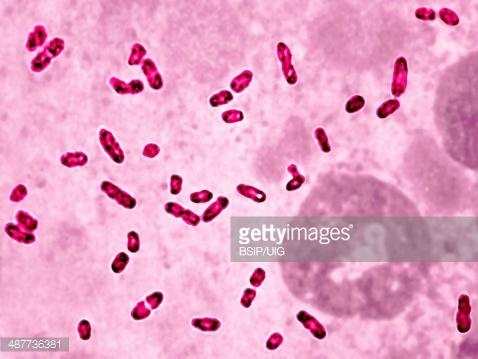
Источник