Механизмы передачи кишечной инфекции
Кишечные инфекции- это инфекционные заболевания, вызываемые бактериями, вирусами, простейшими, поражающими отделы желудочно-кишечного тракта человека с клинической картиной интоксикации, болями в животе, жидким стулом и рвотой. К ним относятся дизентерия, брюшной тиф, паратифы А и Б, сальмонеллезы, холера, гастроэнтерит, пищевые токсикоинфекции, вирусный гепатит А, вирусные диареи.
Заражение людей ОКИ происходит при попадании возбудителя в организм человека через рот, а именно, при употреблении в пищу инфицированных возбудителями инфекции продуктов питания, употреблении воды из неизвестных источников и не подвергавшейся обеззараживанию, при не соблюдении правил личной гигиены.
В Республике Татарстан за 9 месяцев 2013 года зарегистрировано 10318 случаев острых кишечных инфекций, показатель на 100 тысяч населения составил 265,31. В сравнении с аналогичным периодом предыдущего года заболеваемость острыми кишечными инфекциями снизилась на 1,34%. Отмечено снижение заболеваемости острыми кишечными инфекциями вирусной этиологии на 7,2%%, в том числе ротавирусной инфекции на 4,5%, норовирусной инфекции на 61,6%, уровень заболеваемости энтеровирусными инфекциями возрос на 27,2%. За текущую неделю (со 7 октября по 13 октября 2013 года) зарегистрировано 337 случаев острой кишечной инфекции, показатель на 100 тысяч населения составил 8,67, по сравнению с предыдущей неделей уровень заболеваемости снизился на 5,8%.
Для кишечных инфекций характерны пути:
1.Контактно – бытовой – с возможностью передачи через грязные руки и предметы, обихода, что объясняется устойчивостью вируса во внешней среде;
2.Водный – при употреблении инфицированной микробами и вирусами воды;
3.Пищевой – при употреблении в пищу инфицированных продуктов, а также продуктов с истёкшим сроком годности, скоропортящихся продуктов, хранящихся длительное время не в холодильнике.
Инкубационный период (от момента заражения до появления симптомов) варьирует от нескольких часов при пищевой токсикоинфекции до нескольких дней при сальмонеллёзе и дизентерии. Основные клинические проявления, на которые необходимо обратить внимание: общая вялость, слабость, плохой аппетит. Чуть позже наступает рвота, диарея, боли в животе, возможна высокая температура, озноб. Иногда отмечается бессимптомное течение болезни, которое сопровождается выделением патогенных и условно-патогенных возбудителей – это состояние бактерионосительства (вирусоносительства). При кишечных инфекциях вирусной этиологии наряду с поражением кишечника могут отмечаться изменения со стороны верхних дыхательных путей: неба, дужек, язычка (по типу острой респираторной инфекции).
Основная опасность заключается в быстром обезвоживании организма. С рвотой и жидкими испражнениями теряется очень много влаги, нарушение водного обмена приводит к коллапсу работы сердечно-сосудистой системы, нарушению работы почек.
Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способны подолгу существовать в почве, воде, и даже на различных предметах: ложках, тарелках, дверных ручках, мебели, игрушках. Кишечные микробы не боятся холода, однако предпочитают жить там, где тепло и влажно. Особенно быстро они размножаются в молочных продуктах, мясном фарше, студне, киселе, а так же в воде.
Острые кишечные инфекции (ОКИ) по своей распространенности уступают только острым респираторным (простудным) заболеваниям. Заболеваемость острыми кишечными инфекциями увеличивается в летнее – осенний период в связи с повышенным употреблением овощей и фруктов, хотя заболевания дизентерией регистрируются в течении всего года. Это связано с тем, что в жару мы пьем больше жидкости, а значит, желудочный сок, убивающий вредные микробы, разбавляется. Кроме того, летом мы чаще пьем некипяченую воду. Нужно учесть, что способствует распространению этих инфекций мухи, которые могут переносить на значительное расстояние возбудителей дизентерии, брюшного тифа, паратифа. Вхолодное время года часто встречаются кишечные инфекции, вызываемые преимущественно вирусами – то, что называется «кишечный грипп» или ОРЗ с кишечным синдромом.
Как предупредить кишечные заболевания:
1. Соблюдайте чистоту:
– мойте руки перед приготовлением пищи и перед едой;
– мойте руки после пользования туалетом;
– для разделки разных видов продуктов используйте отдельные кухонные приборы и принадлежности (ножи и разделочные доски);
– тщательно мойте все поверхности и кухонные принадлежности, используемые для приготовления пищи;
– содержите кухню в идеальной чистоте, предохраняйте кухню и продукты от насекомых, грызунов и других животных;
– своевременно удаляйте пищевые отходы.
2.Соблюдайте правила хранения и приготовления продуктов:
-тщательно прожаривайте (проваривайте) продукты, особенно мясо, птицу, яйца и морские продукты;
– храните продукты в закрытой посуде, для предотвращения контакта между сырыми и готовыми продуктами;
– замороженное мясо, рыба и птица должны тщательно оттаиваться перед кулинарной обработкой;
– охлаждайте без задержки все приготовленные и скоропортящиеся пищевые продукты (желательно ниже 5° С);
– тщательно подогревайте приготовленную заранее пищу;
– держите готовые и вторые блюда на мармите или горячей плите не более 2-3 часов с момента изготовления, когда приготовленная пища охлаждается до комнатной температуры, микробы в ней начинают размножаться и чем дольше она остается в таком состоянии, тем больше риск получить пищевое отравление;
– не храните пищу долго, даже в холодильнике;
– пищу для детей лучше вообще не подвергать хранению;
– храните пищу защищенной от насекомых, грызунов и других животных.
3. Используйте безопасную воду и продукты:
– не приобретайте и не употребляйте продукты с истекшим сроком годности;
– не покупайте продукты в местах несанкционированной торговли;
– нельзя покупать разрезанные арбузы и дыни, а также с подгнившим бочком;
– выбирайте продукты, подвергнутые термической обработке, например, пастеризованное молоко;
– перед употреблением фрукты и овощи следует тщательно мыть и ошпаривать кипятком;
– не следует пить воду из открытых водоемов, неблагоустроенных колодцев и использовать ее для мытья рук и посуды;
– употребляйте для питья только кипяченую или бутилированную воду.
При возникновении симптомов острой кишечной инфекции (повышение температуры тела, рвота, расстройство стула, боль в животе) необходимо немедленно обратиться за медицинской помощью!
Не занимайтесь самолечением, так как это может ухудшить ваше состояние!
Выполнение этих несложных советов поможет избежать заболевания острой кишечной инфекцией и сохранит Ваше здоровье и здоровье Ваших близких!
Источник
Эпидемиологическая характеристика кишечных инфекций
Кишечные инфекции – полиэтиологичные болезни с различиями в эпидемиологии, но объединенные общей чертой – первичной локализацией возбудителя в желудочно-кишечном тракте, что определяет своеобразие фекально-орального механизма передачи.
Удельный вес кишечных инфекций в структуре инфекционной заболеваемости мал, но их социально-экономическая значимость велика. Кишечные инфекции распространены повсеместно, они не управляются средствами иммунопрофилактики, и заболеваемость некоторыми из них носит массовый характер.
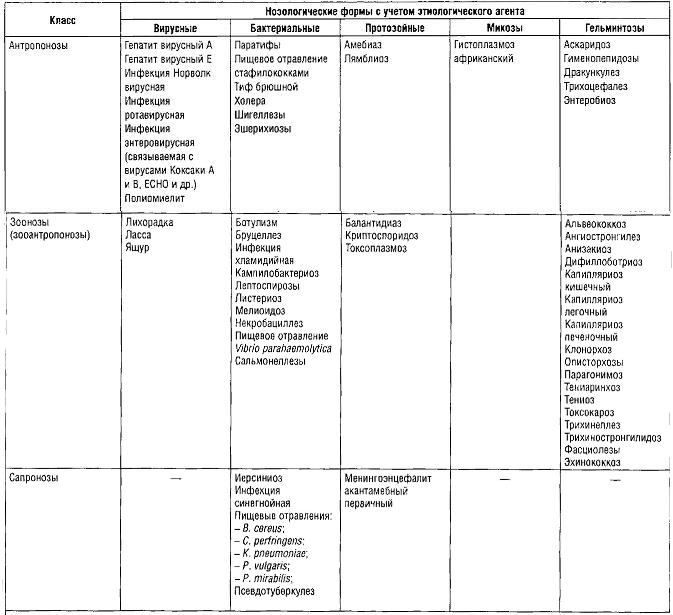
Этиологические агенты инфекций
Этиологическими агентами инфекций с фекально-оральным механизмом передачи (острых кишечных инфекций) могут быть бактерии, вирусы, простейшие и гельминты. В структуре кишечных инфекций с учетом резервуара и источника инфекции выделяют кишечные антропонозы, зоонозы, сапронозы, что необходимо учитывать при планировании и проведении противоэпидемических мероприятий.
Раздел 2. Механизм передачи кишечных инфекций
Механизм передачи кишечных инфекций
Пути и факторы передачи
Распространению кишечных инфекций способствует множественность путей и факторов, реализующих фекально-оральный механизм передачи возбудителя кишечных инфекций.
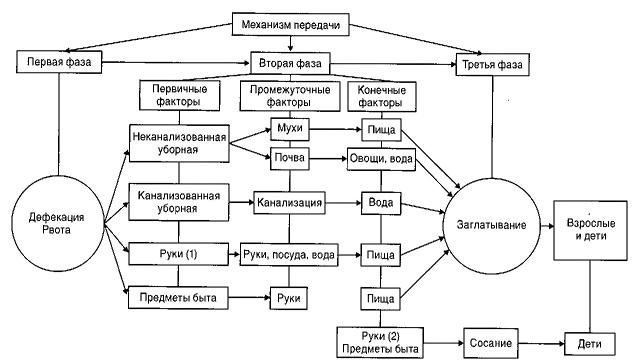
Конечными факторами передачи возбудителя служат вода, пища, грязные руки и предметы быта, а первичными и промежуточными (факторами – почва, мухи, вода, грязные руки и др.
В рамках механизма передачи различают:
главные (основные) пути: пища и вода;
пути, которые могут иметь значение при определенных условиях и в отношении отдельных групп населения: руки и предметы обихода.
Пищевой путь
Пищевые продукты заражаются контаминированными руками источника инфекции. Опасно заражение руками источника инфекции продукта после термической обработки (молочные, мясные, рыбные продукты, кондитерские изделия и т. д.) или продукта, который не подвергается термической обработке (овощи, фрукты и др.).
В зависимости от физико-химических особенностей продукта, температуры хранения, свойств (устойчивости) самого микроорганизма, оказавшийся в пищевом продукте возбудитель может:
погибнуть – эпидемический процесс отсутствует;
сохраняться – эпидемический процесс будет проявляться в виде единичных (спорадических) случаев;
размножаться (накапливаться) – эпидемический процесс будет проявляться в виде повышения заболеваемости (вспышки).
Пищевые вспышки:
развиваются, как правило, остро: резкий подъем заболеваемости, резкий спад (если продукт после однократного потребления полностью израсходован), затем некоторое время возможно вялое течение эпидемического процесса (так называемый контактный хвост);
моноэтиологичны – даже в пределах вида, культуры, выделяемые от больных, тождественны;
заболевания чаще всего протекают тяжело – потребление зараженного продукта сопровождается получением больших доз возбудителя.
Водный путь
Вода контаминируется фекальными массами, поступающими в почву (канализационную систему, в частности). Этот процесс заражения воды может быть либо кратковременным и даже моментным, либо длительным, как бы постоянным, перманентным.
Водные вспышки:
могут быть острыми или хроническими;
полиэтиологичны – это проявляется, в частности, в том, что имеет место последовательное развитие эпидемий (вспышек) различных по природе заболеваний;
заболевания различной тяжести – возможно получение как больших, так и малых доз возбудителя.
Последовательность вспышек различных по природе заболеваний определяется неодинаковой продолжительностью инкубационного периода при различных заболеваниях: сначала наблюдается подъем заболеваемости острыми кишечными инфекциями (ОКИ) различной этиологии, в том числе дизентерией, затем появляются тифо-паратифозные заболевания и, наконец, вирусные гепатиты с фекально-оральным механизмом передачи (вирусный гепатит А).
Контактно-бытовой путь
Контактно-бытовой путь передачи, т. е. заражение за счет контаминированных предметов обихода (игрушки, посуда и т. д.), реализуется лишь при неблагоприятном стечении обстоятельств, прежде всего в детских учреждениях, в которых не соблюдается предусмотренный необходимы санитарно-гигиенический режим.
Контактно-бытовая передача при кишечных инфекциях, поскольку объекты внешней среды контаминированы небольшим количеством фекальных масс и, соответственно, небольшой дозой возбудителя, по-видимому, имеет значение в распространении лишь некоторых, но не всех кишечных инфекций. При действии контактно-бытовой передачи обязательно должна быть очаговость (как уже говорилось, вероятность заражения контактно-бытовым путем зависит от тесноты общения), а так же медленное и не очень мощное развитие эпидемического процесс.
Чем менее оперативно удаляются из популяции источники инфекции и чем хуже санитарно-гигиенические условия в коллективе (или иногда семье), тем вероятнее развитие заболеваемости за счет контактно-бытового пути передачи.
Мухи, как фактор передачи
Допускается заражение продуктов мухами. Значение «мушиного фактора» определяется несколькими факторами:
мухи не являются биологическим хозяином возбудителей кишечных инфекций – в организме мух размножение не наблюдалось;
мухи-копрофилы за счет челночных перемещений могут на лапках и брюшке механически перенести возбудителей с фекальных масс на пищевые продукты, но количество возбудителя при этом не может быть значительным;
обилие мух может привести к тому, что механический перенос возбудителей с фекальных масс на пищевые продукты может приобрести эпидемическое значение, т. е. становится опасным;
мухи могут оказать влияние на заболеваемость только летом;
летний сезонный подъем заболеваемости, уровень которого зависит от внешней температуры, наблюдается не только в местах, где концентрация мушиной популяции велика.
Итак, можно отметить, что при высокой концентрации мушиной популяции их роль в переносе возбудителей кишечных инфекций может быть опасной, но в условиях средних широт и при малом числе мух в любых климатических зонах их значение или ничтожно, или вообще они не играют роли.

Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Инфекции желудочно-кишечного тракта – одна из частых проблем со здоровьем, встречающихся в летнее время года. Пожалуй, каждый из взрослых хотя бы раз в жизни встречался с острой кишечной инфекцией.
Многие заболевшие переносят инфекцию легко, восстанавливаются в домашних условиях, но есть группы людей, для кого кишечная инфекция может быть очень опасной. Это дети младшего возраста. В этом возрасте обезвоживание развивается быстро и может наступить летальный исход. В группе риска пожилые люди, лица с иммунодефицитными состояниями, а также с хроническими заболеваниями пищеварительной системы.
Причины подъема заболеваемости кишечными инфекциями: устоявшаяся тёплая погода, благоприятная для размножения возбудителей, а также пренебрежение правилами личной гигиены, а именно грязные руки. Употребление в пищу не вымытых или слегка вымытых ягод, фруктов и овощей, хранение еды без холодильника в походных условиях, пикниках, тортик с кремом на жаре.
Заражение возможно также при уходе за больным острыми кишечным инфекциями человеком. Следует помнить, что не всегда заболевший имеет признаки заболевания. Особенно опасен как источник инфекции бессимптомный бактерионоситель.
В тёплое время года возбудители кишечных инфекций чаще бактерии, хотя кишечные инфекции могут быть вызваны бактериями и вирусами.
Бактериальные: сальмонеллез, дизентерия, иерсиниоз, ботулизм, стафилококковая инфекция и др.
Вирусные: ротавирусная, аденовирусная, энтеровирусная и др.
Кроме того, возбудителями кишечных инфекций могут быть грибки и простейшие. Насчитывается более 30 возбудителей острых кишечных инфекций.
Попадание возбудителя происходит или через рот (с грязными руками, немытыми овощами), но возможен и воздушно-капельный механизм передачи, если возбудитель инфекции вирус.
Клиническая картина обычно схожа.
В зависимости от локализации инфекционного процесса признаками заболевания могут быть рвота, тошнота, боли в животе, диарея. Может быть все вместе. В большинстве случаев присутствуют симптомы интоксикации: температура, озноб, потливость, слабость, возможно обезвоживание.
В зависимости от причины (вирусной или бактериальной) симптомы кишечных инфекций могут появиться в течение нескольких часов или до одного-трех дней после заражения и могут варьироваться от легкой до тяжелой. Симптомы обычно длятся один или два дня, но иногда они могут сохраняться до 10 дней.
Что делать, если кто-то в семье заболел кишечной инфекцией?
Больного, в первую очередь, необходимо изолировать. Это позволит снизить риск передачи инфекции здоровым членам семьи.
При уходе за больным должны строго соблюдать правила личной гигиены: часто мыть руки с мылом, особенно после ухода за больным. Выделить заболевшему персональную посуду, полотенце.
Важно проводить уборку в комнате больного с обеззараживающим средством.
При подозрении на острую кишечную инфекцию необходимо обратиться к врачу. Особенно быстро следует обратиться за медицинской помощью, если не удаётся снизить температуру, рвота не прекращается более 48 часов, если рвота с кровью, стул с кровью.
Ребёнка следует в любом случае показать врачу. Врача вызываем на дом. За неотложной медицинской помощью обратиться необходимо, если температура тела 39*С и выше, плохо сбивается, имеются признаки обезвоживания, ребёнок вялый, кожные покровы сухие, отсутствует мочеиспускание.
Лечение назначает врач.
Основные меры профилактики острых кишечных инфекций.
Если у вас есть признаки кишечной инфекции, примите меры предосторожности, чтобы избежать распространения инфекции.
Мойте руки после посещения туалета и перед приготовлением пищи. Не готовьте еду для других людей. Избегайте тесного контакта с другими людьми во время болезни.
Основные меры профилактики кишечных инфекций:
– мойте руки после посещения туалета, перед приготовлением пищи, после прикосновения к животным и перед едой
– соблюдайте чистоту на кухне, не храните мусор
– избегайте употребления непастеризованного молока, – – не употребляйте в пищу сырое мясо,
– при приготовлении пищи используйте отдельные разделочные доски и посуду для сырого и приготовленного мяса.
– зелень, фрукты и овощи тщательно мойте,
– избегайте употребления в пищу сырой рыбы, морепродуктов,
– мясо, птицу подвергайте полноценной термической обработке,
– храните готовую пищу в холодильнике, если вы храните их более двух часов,
– пейте бутилированную воду во время путешествий,
– не употребляйте напитки со льдом,
– не купайтесь в водоемах, где купаться запрещено,
– купаясь в бассейнах, реках и других водоемах, не заглатывайте воду,
– не приобретайте продукты с рук, особенно консервированные.
Соблюдение правил личной гигиены – основа профилактики кишечных инфекций.
Источник
Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
В 2018 году острыми кишечными инфекциями в России зафиксировано более 816 тысяч случаев заболеваний острыми кишечными инфекциями.
Профилактика инфекционных заболеваний особенно актуальна в период ухудшения паводковой ситуации.
Паводки – подъёмы уровня воды, возникающие в результате выпадения обильных осадков.
Благоприятные условия для размножения болезнетворных микроорганизмов в период паводков – угроза для здоровья большого количества людей. Подъем уровня воды – это всегда риск кишечных инфекций (бактериальных и вирусных) : дизентерии, ротавирусной, норовирусной инфекции, гепатита А и других заболеваний с фекально-оральным и водным путями распространения.
Острые кишечные инфекции – группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные – в теплое время года.
В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости острыми кишечными инфекциями в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями острых кишечных инфекций. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде – 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях – более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) – отличаются крайне тяжелой клинической симптоматикой.
Кто является источником инфекции?
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Как происходит заражение ?
Пути инфицирования:
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Механизм заражения.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Факторы передачи:
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Антисанитарные условия
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Дети до 5 лет
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди, страдающие алкоголизмом
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Клиническая картина.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Клиническая картина и профилактика некоторых инфекций.
Инфекции, вызванные бактериями.
Холера.
Вызывает холеру бактерия вида Vibrio Cholerae.
Передается инфекция с сырой водой, пищевыми продуктами, при контакте с больными.
Инкубационный период длится от нескольких часов до 6 суток, чаще 1-2 дня.
Симптомы инфекции: заостренные черты лица, сиплый голос, мучительная жажда, постоянная рвота, сухость кожи, слабость, внезапный и частый понос, напоминающий рисовый отвар, боли в мышцах и судороги.
Лечение направлено на восстановление водно-солевого баланса, введение антибиотиков и витаминов.
Профилактика холеры заключается в предупреждении заноса инфекции, в соблюдении санитарно-гигиенических мер, таких как обеззараживание воды, мытье рук, термическая обработка пищи, обеззараживание помещений общего пользования. Специфическая профилактика состоит во введении холерной вакцины и холероген-анатоксина (действует 3-6 месяцев).
Сальмонеллез
Вызывается бактериями рода Salmonella, попадающих в организм с пищевыми продуктами животного происхождения.
Основные пути заражения:
Пищевой: мясо зараженных животных и птиц, недостаточно термически обработанные; питье загрязненной воды
При купании в загрязненной воде.
Инкубационный период длится от 2 часов до 3 суток, чаще 6-24 часа.
Симптомы: повышение температуры тела до 38-39оС, слабость, головная боль, тошнота, рвота, боли в животе, урчание, вздутие живота, многократный жидкий водянистый стул, боли в мышцах и суставах, судороги конечностей.
Лечение заключается в промывании желудка и кишечника, введении солевых растворов, спазмолитиков и антибиотиков. Необходимо обильное питье.
Профилактика: тщательная тепловая обработка мяса курицы и яиц, соблюдение правил личной гигиены, раздельные хранение и разделка сырой и готовой пищи.
Дизентерия (шигеллез).
Возбудители дизентерии принадлежат к роду Shigella.
Источником инфекции является больной или бактерионоситель.
Механизм передачи – фекально-оральный.
Основные пути передачи – контактно-бытовой, водный, алиментарный.
Факторы передачи: чаще молоко. Возможно овощи, фрукты, различные предметы, обсемененные шигеллами, мухи.
Инкубационный период длится от нескольких часов до 7 суток, чаще 2-3 суток.
Симптомы:
Заболевание начинается остро с появления болей в животе. Далее присоединяется расстройство стула. Частота стула колеблется от 10 до 20 раз в сутки. Стул сначала носит каловый характер, далее появляется слизь, кровь, уменьшается объем каловых масс, они могут приобретать вид плевка. Заболевание сопровождается повышением температуры тела, ознобом, слабостью, вялостью, снижением аппетита.
Лечение:
Больным дизентерией необходимо соблюдать постельный режим. Госпитализации подлежат больные со средне-тяжелым и тяжелым течением болезни. Назначается лечебное питание, антибактериальная терапия, компенсация потери жидкости, обильное питье. При болях в животе назначают спазмолитики.
Профилактика:
Для экстренной профилактики используют дизентерийный бактериофаг. Общая профилактика – санитарно-гигиенические мероприятия.
Ботулизм.
Возбудитель болезни – Clostridium botulinum
Заражение происходит при употреблении продуктов, в которых при анаэробных условиях размножаются бактерии и в большом количестве накапливается токсин.
Инкубационный период продолжается от 2 – 4 часов до 10 суток. В среднем – 2 суток.
Клиническая картина.
Болезнь начинается остро. Основные симптомы: головная боль, тошнота, рвота, боль в животе, нарушение зрения, глотания, изменение голоса. Смерть наступает от паралича дыхания.
Лечение.
При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. В первую очередь проводят очищение желудка и кишечника, вводят противоботулинистическую сыворотку. Наиболее эффективно её введение на первые сутки. Назначаются антибиотики. Больным с тяжелым течением болезни проводится искусственная вентиляция легких.
Профилактика:
Строгое соблюдение технологии производства консервированных продуктов.
Домашние заготовки хранить в холодильнике.
Лицам, употребившим подозрительный продукт, вводят половину лечебной дозы противоботулинистической сыворотки.
Инфекции, вызванные вирусами.
Ротавирусная инфекция.
Возбудителем инфекции является ротавирус.
Болеют в основном дети от 6 месяцев до 4 лет.
Механизм передачи возбудителя – фекально-оральный, чаще через воду.
Источник заболевания – больной, в меньшей степени вирусоноситель.
Инкубационный период длится от 15 часов до 7 суток.
Клиническая картина.
Болезнь начинается бурно, остро, появляются схваткообразные боли в животе, урчание, жидкий стул. У половины заболевших – рвота. Эти симптомы сочетаются с лихорадкой, головной болью, интоксикацией и катаральными явлениями. Отмечается снижение или отсутствие аппетита.
Лечение.
Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула.
Профилактика:
Выявление и изоляция больных.
Дезинфекция в очаге инфекции.
Энтеровирусные инфекции.
Возбудитель – энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Механизм передачи – фекально-оральный. Путь передачи – алиментарный. Факторы передачи чаще всего – овощи.
Источник инфекции – больной человек, который выделяет вирусы в окружающую среду с испражнениями и отделяемым дыхательных путей.
Инкубационный период составляет от 2 до 10 суток.
Клиническая картина.
Болезнь начинается остро с повышения температуры тела до 38-39оС, головной боли, боли в мышцах. Возможны тошнота и рвота, частый жидкий стул. Иногда присоединяются катаральные явления (ринит, фарингит, ларингит), а также герпетические высыпания на миндалинах. Проявления энтеровирусных инфекций многообразны, в особо тяжелых формах возможно развитие серозных менингитов и поражений сердца.
Лечение.
Госпитализация проводится по клиническим показаниям. В частности, при наличии менингеального синдрома и других поражениях нервной системы. Проводят противовоспалительную и дегидратационную терапию.
Профилактика:
Раннее выявление заболевших
Изоляция заболевших на 2 недели
В очаге инфекции – дезинфекция
Детям до 3 лет, имевшим контакт с больными, вводится нормальный человеческий иммуноглобулин, в нос закапывается лейкоцитарный интерферон в течение 7 дней.
Инфекции, вызванные простейшими.
Лямблиоз.
Возбудитель инфекции – Lamblia intestinalis, относится к простейшим.
Источник инфекции – больной человек или цистоноситель. Источником цист могут быть собаки и другие животные.
Механизм передачи – фекально-оральный (через воду, пищевые продукты, предметы обихода, посуду).
Инкубационный период составляет 10-15 дней.
Клиническая картина .
У больных отмечаются боли в верхней части живота или в области пупка, вздутие живота, урчание, тошнота, запоры, сменяющиеся поносами (испражнения жёлтые, с незначительной примесью слизи), дискинезии желчных путей, атопический дерматит, общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон.
Лечение.
Лечение направлено на ликвидацию токсикоза, противопаразитарная терапия, диета.
Профилактика:
Своевременное выявление больных и их лечение
Защита продуктов от загрязнения
Борьба с мухами
Не использовать воду из открытых источников без предварительного кипячения
Мытье фруктов, овощей
Соблюдение правил личной гигиены.
Диагностика острых кишечных инфекций.
Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза.
Лечение острых кишечных инфекций.
При подозрении на острую кишечную инфекцию необходимо обратиться к инфекционисту, терапевту или педиатру. При значительных болях в животе у детей необходимо вызвать скорую помощь для исключения хирургической патологии. Дети раннего возраста подлежат обязательной госпитализации.
Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
Жидкий стул чаще 5 раз в сутки
Многократная рвота
Кровь в стуле
Схваткообразные боли в животе
Выраженная слабость и жажда
Наличие сопутствующих хронических инфекций.
Категорически запрещено
Применять болеутоляющие средства. В случае хирургической патологии это затруднит диагностику
Самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению
Использовать грелку. Это только усилит воспалительный процесс.
Профилактика острых кишечных инфекций.
Профилактика острых кишечных инфекций включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости.
Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию.
Основные меры личной профилактики:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей – кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
В целях профилактики острых кишечных инфекций осуществляется государственный санитарно-эпидемиологический надзор за соблюдением санитарных правил и норм на объектах производства, хранения, транспортировки и реализации (оптом и в розницу) пищевых продуктов, общественного питания, водоканала, независимо от форм собственности и ведомственной принадлежности; за соблюдением персоналом санитарных правил и норм в организованных коллективах детей и взрослых, в лечебно-профилактических учреждениях, санаториях, домах отдыха, домах престарелых и др.
Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков с выдачей им личных медицинских книжек.
Источник