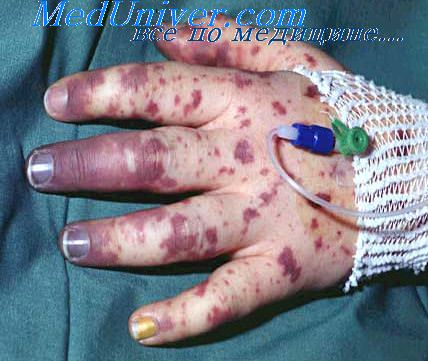
Менингит вызванный кишечной палочкой
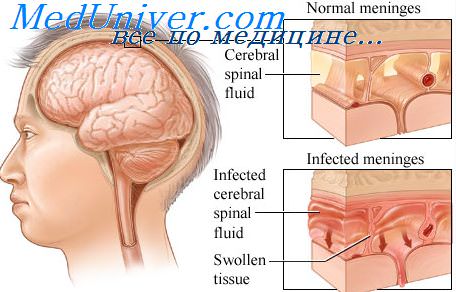
Менингит, вызванный кишечной палочкой. Лечение гнойных менингитовЭто одна из наиболее частых форм гнойных менингитов, наблюдаемых в последние годы у новорожденных детей. Менингит обычно носит вторичный характер. Развивается на фоне кишечной инфекции или сепсиса. Заражение кишечной палочкой возможно во внутриутробный период. Заболевание почек и мочевыводящих путей у беременных в 60—70% случаев вызывается грамотрицательными возбудителями, в том числе кишечной палочкой. При восходящем распространении инфекции кишечная палочка попадает в амниотпческую жидкость, которая является хорошей питательной средой. Инфицирование околоплодных вод приводит к развитию хориоиамнионитов. В этом случае бактерии попадают к плоду через сосуды плаценты и пуповины. Возможны также заглатывание и аспирация околоплодных вод. Состояние детей обычно тяжелое уже в первые дни после рождения. Они вялые, заторможенные, отказываются от груди. Наблюдаются срыгивания, рвота, частый, жидкий стул. Быстро нарастают признаки эксикоза. Кожные покровы бледные, с сероватым оттенком, сухие; большой родничок запавший. Дыхание стонущее, частое, поверхностное. Дети теряют в массе. Резко снижен тургор тканей. Развивается гипотрофия. Наблюдаются локальные или генерализованные клонико-тонические судороги. Специфические менингеальные симптомы отсутствуют. Течение менингита тяжелое, часто с летальным исходом. Диагноз таких форм менингита у новорожденных представляет трудности, поскольку подобная клиническая симптоматика может быть расценена как проявление кишечной инфекции, сепсиса или внутричерепной родовой травмы. Тяжелое состояние новорожденных с указанием на возможность септического процесса является показанием для люмбальной пункции. Спинномозговая жидкость вытекает редкими каплями, гнойная; иногда ее даже не удается получить из-за низкого давления. Содержание белка высокое (7—33 г/л), нейтрофильный цитоз. Возбудитель может быть выделен из крови и ликвора. Течение гнойных менингитов. При своевременной и рациональной терапии на 3—4-й день болезни состояние больных значительно улучшается. Санация ликвора происходит на 8—15-й день болезни. При благоприятном течении через 2 нед после окончания курса лечения детей выписывают из стационара под наблюдение районного невропатолога. В этих случаях обычно отмечаются негрубо выраженные остаточные явления в виде повышенной истощаемости и возбудимости нервной системы, нарушения концентрации внимания, легких очаговых симптомов, гипертензионно-гидроцефального синдрома. При позднем диагнозе и неправильно проводимой терапии возможно затяжное течение.
Оно может быть связано и с характером возбудителя. При менингитах, вызванных стафилококком, кишечной палочкой, длительное течение заболевания обусловлено склонностью к абсцедированию и наличием гнойного очага в организме. При затяжном течении в оболочках преобладает продуктивный процесс, который приводит в дальнейшем к нарушению секреции, реабсорбции и циркуляции ликвора и развитию гидроцефалии. Гидроцефалия наиболее часто наблюдается после менингитов у новорожденных и грудных детей. Одним из осложнений менингита является эпендиматит. Он чаще всего возникает при поздно начатой терапии. У больного на фоне улучшения состояния появляются тонические судороги, повышается мышечный тонус в экстензорных группах мышц, развивается поза децеребрационной ригидности. Дети теряют сознание. Прогрессирует гидроцефалия. Течение эпендиматитов неблагоприятное. К другим осложнениям гнойного менингита, наблюдаемым у детей раннего возраста, относят абсцесс мозга, тромбоз латерального синуса, субдуральный выпот, локальные некрозы тканей в местах сливной геморрагической сыпи, вторичные инфекции дыхательных и мочевыводящих путей, образование множественных пристеночных бактериальных тромбов (рассеянная внутрисосудистая коагуляция). У 20% детей, перенесших гнойный менингит, в дальнейшем имеются признаки очагового поражения нервной системы: эпилептиформные судороги, поражение III, VI, VII, VIII пар черепномозговых нервов, пирамидная недостаточность, вегетативно-обменные расстройства и др. Лечение гнойных менингитов должно быть начато как можно раньше. От этого зависят исход заболевания и характер остаточных явлений. Антибактериальную терапию следует назначать до получения результатов исследования ликвора, при малейшем подозрении на менингит. Ургентную антибактериальную терапию (до выделения возбудителя) начинают с назначения пенициллина, так как 90% гнойных менингитов вызывается кокками, высокочувствительными к пенициллину. Пенициллин назначают в больших дозах — 200 000—500 000 ЕД на 1 кг массы тела в сутки, в тяжелых случаях — 1 000 000 ЕД на 1 кг массы тела. Инъекции детям первых месяцев жизни делают каждые 2—3 ч, после 1 года — каждые 4 ч. После установления характера возбудителя назначают антибиотики, к которым он наиболее чувствителен. При менингококковом менингите продолжают лечение пенициллином либо назначают полусинтетические пенициллины. Из них наиболее эффективен ампициллин. Детям до 2 мес его назначают в дозе 100—150 мг на 1 кг массы в сутки внутримышечно или внутривенно, старше 2 мес — 150—200 мг на 1 кг в сутки. Инъекции Делают с интервалом в 6 ч. Оксациллин и метициллин назначают из расчета 200—300 мг/кг в сутки внутримышечно каждые 4 ч. Полусинтетические пенициллины назначают больным с повышенной чувствительностью к пенициллину. Они эффективны также при стафилококковом менингите, особенно метициллин. При стафилококковом менингите рекомендуется определить чувствительность возбудителя к антибиотикам. До получения этих данных целесообразно комбинировать 2 или 3 антибиотика (пенициллин — левомицетин, пенициллин — полусинтетические пенициллины). Если менингит вызван пневмококком, то назначают большие дозы пенициллина — до 1 000 000 ЕД/кг в сутки. Можно применить также сигмамицин — 50 000—100 000 ЕД/кг в сутки внутривенно через 12 ч или внутримышечно через 6 ч. Эффективно также применение гентамицина — 6—8 мг/кг в сутки внутримышечно через 8 ч. При менингите, вызванном кишечной палочкой, назначают гентамицин или ампициллин в вышеуказанных дозах. Для профилактики кандидамикоза рекомендуется нистатин по 100 000 ЕД 3—4 раза в день. Длительность лечения антибиотиками новорожденных и грудных детей составляет минимум 3 нед, более старших детей следует лечить до тех пор, пока не нормализовалась температура, и еще 5 дней. Контролем за лечением могут служить показатели спинномозговой жидкости: отсутствие возбудителя, цитоз — менее 30 клеток, нормализация концентрации глюкозы и уровня белка. Контрольную пункцию делают через 3—4 дня от начала лечения. Если тенденция к санации ликвора отсутствует, антибиотик следует заменить. Курс лечения при менингококковом менингите в среднем составляет 6—8 дней, при менингитах другой этиологии — от 8 до 12 дней. Дозу антибиотиков в процессе лечения недопустимо снижать, так как по мере лечения проходимость гематоэнцефалического барьера для антибиотиков уменьшается. В редких случаях, когда указанное выше лечение не дает желаемого эффекта, можно прибегнуть к введению антибиотиков под оболочки мозга или в желудочки. Чаще всего к этой мере приходится прибегать при менингите у новорожденных, вызванном грамотрицательными микроорганизмами. Наряду с антибиотиками необходимо проводить симптоматическую и десенсибилизующую терапию, а также мероприятия, направленные на стабилизацию кровообращения и нормализацию электролитного баланса, борьбу с отеком мозга, лечение дыхательных нарушений, нормализацию кислотно-щелочного равновесия. При наличии судорог назначают противосудорожную терапию, при гипертермии — различные виды охлаждения (обтирание спиртом, клизма из холодной воды, литические смеси), жаропонижающие средства. При молниеносной форме менингита с развитием шокового состояния показано применение кортикостероидов: гидрокортизон (5—30 мг/кг), преднизолон (1—5 мг/кг) в зависимости от степени коллапса. Инфекционные осложнения (абсцесс мозга, субдуральный выпот) требуют специфической антибактериальной терапии и хирургического лечения. При рассеянной внутрисосудистой коагуляции проводят коррекцию коагулограммы путем возмещения расхода факторов свертываемости. – Также рекомендуем “Серозные менингиты. Клиника серозных менингитов” Оглавление темы “Менингиты и энцефалиты у детей”: |
Источник
Менингит кишечной палочки. Синегнойный и клебсиельный менингитК числу других гнойных менингитов редкой этиологии можно отнести менингиты, возникновение на фоне целого ряда заболеваний, вызываемых патогенными и потенциально патогенными бактериями, каждое из которых при схожести общей симптоматологии имеет некоторые клинические нюансы, определяемые особенностями возбудителя. Менингиты, вызываемые энтеробактериями, являются, как правило, следствием кишечной инфекции, принимающей септическое течение. Симптоматология складывается из картины МС разной тяжести и общих проявлений первичного заболевания. Наибольшей тяжестью отличается сальмонеллезный менингит (менингоэнцефалит), который обычно развивается в заключительной стадии полиорганных внекишечных поражений при сальмонеллезном сепсисе. Возбудителями его являются сальмонеллы разных групп. Часто S. enteritidis и S. typhimurium. В прошлом до применения хлорамфеникола при сальмонеллезе, вызываемом S. typhimurium, нередко развивались гнойные менингиты, у ослабленных детей, особенно грудных, и реже у взрослых. Известный инфекционист Б.Я. Падалка выделил самостоятельную форму брюшного тифа – менинготиф: у больных с общей симптоматологией брюшного тифа довольно рано развивается менингит. Менингит, вызванный кишечной палочкой, встречается у грудных детей и новорожденных, который обычно первичный в связи с частой у них колибактериемией.
У взрослых гнойный менингит этой этиологии является, как правило, вторичным и развивается при колонопроктологических операциях или при колисепсисе. Особой тяжестью отличается гнойный менингит, вызванный палочкой протея, он встречается у новорожденных детей. Нередко вместе с протеем из СМЖ высеваются другие виды УПБ. Обычно у таких детей имеются кишечная диспепсия, отит, пневмония. Лечение в этих случаях затруднено из-за резистентности выделяемых УПБ к многим антибиотикам. Менингит, вызванный синегнойной палочкой (Pseudomonas aeroginosa), относится к числу очень тяжелых и относительно редких заболеваний. Синегнойная палочка, являясь сапрофитом кожи, обнаруживается иногда при дисбактериозах кишечника у ослабленных больных в кале и моче. Из первичных очагов гематогенным путем, проникая через гематоэнцефалический барьер, она вызывает воспаление мозговых оболочек. Синегнойный менингит является вторичным заболеванием, развивающимся при септицемии, бронхопневмонии, пиелонефрите, перитоните и др. В последние годы встречаемость менингита этой этиологии возросла в связи с учащением ангиогенного сепсиса после катетеризации сосудов. Клинические проявления менингита этой этиологии не имеют характерных черт, но течение неизменно тяжелое. СМЖ гнойная, густая, с зеленоватым оттенком, богатая фибрином. Синегнойный менингит трудно поддается обычной антибиотикотерапии. Необходим поиск препаратов, к которым выделяемый возбудитель чувствителен, так как большинство штаммов синегнойной палочки не чувствительны к широко применяемым антибиотикам. При клебсиеллезном менингите возможны случаи менингита с небольшим плеоцитозом. Клебсиеллы часто чувствительны к хлорамфениколу, сульфаниламидам и другим антибиотикам новых поколений. Клебсиеллезный сепсис, возникающий после гриппа, может осложниться гнойным менингоэнцефалитом той же этиологии с множественными микроабсцессами в головном мозге и пиемическими очагами в легких, печени со сливкообразным гноем, что обнаруживается при аутопсии. – Также рекомендуем “Лептоспирозный менингит. Листериозный менингит” Оглавление темы “Дифференциация менингитов. Малярия”: |
Источник
Менингиты, вызываемые кишечными бактериями, занимают второе место по распространенности и частоте среди детей раннего возраста и новорожденных. Начало заболевания характеризуется более острым и тяжелым течением, чем при менингитах стафилококковой этиологии. Часто заболевание возникает уже вскоре после рождения ребенка, и возбудитель, который способен вызвать не только желудочно-кишечную инфекцию, но также отит, пневмонию и менингит, может быть выделен со слизистой носа, полости рта, из испражнений, крови и спинномозговой жидкости.
Клинически заболевание может выявиться неожиданным уменьшением массы тела, отказом ребенка от груди, появлением частого стула и быстрым обезвоживанием при нормальной температуре или небольшом ее повышении. В других случаях заболевание дебютирует катаральными явлениями со стороны верхних дыхательных путей, повышением температуры до 38—39 °С, что нередко дает повод к ошибочному диагнозу ОРИ. Иногда отмечаются пневмония, гнойный отит. В обоих вариантах начала заболевания обращают на себя внимание вялость ребенка, сменяющаяся периодическим беспокойством, тремор конечностей, тоническое их напряжение, подергивание мимической мускулатуры, генерализованные судороги. На 4—6-й день появляются черепномозговые симптомы в виде нарушения функции глазодвигательных нервов с появлением косоглазия и др.
Менингеальные симптомы, наблюдаемые на 2—3-м году жизни, у новорожденных, как правило, отсутствуют. Большой родничок становится несколько напряженным, однако его выбухание отмечается далеко не всегда. Нередко отмечается симптом Лесажа. В первые дни заболевания возможны повторные срыгивания, рвота. Бледность кожных покровов, иногда серо-землистый их оттенок, в отдельных случаях — явления склеремы и петехий на коже, цианоз вокруг губ, стонущее дыхание, тахикардия, приглушение сердечных тонов при отсутствии физикальных изменений в легких указывают на тяжесть заболевания, развитие токсикоза. Наряду с этим обращают внимание заостряющиеся черты лица, болезненный взгляд. С нарастанием тяжести блеск глаз тускнеет. В связи с развитием эксикоза западает большой родничок.
Вздутие живота, усиленная перистальтика кишечника, отхождение гнилостных газов и, наконец, характерный стул: вначале жидкий, зеленый, без слизи, в дальнейшем оранжевый — дополняют картину, указывая на возможную связь гнойного менингита с желудочно-кишечной инфекцией.
Прогноз. Последствия при гнойных менингитах, вызванных бактериями кишечной группы, отмечаются в 50—70 %. Они могут проявляться в виде гидроцефалии, задержки психического и физического развития, эпилепсии, гемипареза, косоглазия. У новорожденных детей данный вид менингита нередко вызывает летальный исход.
Диагноз основывается на данных анамнеза, указывающих на характер и особенности развития основного заболевания. Решающее значение в диагнозе имеет люмбальная функция, которую важно сделать при малейшем подозрении на менингит. При этом обнаруживают мутную спинномозговую жидкость, нередко с зеленоватым оттенком. Анализ показывает увеличение белка (0,33—9,9 г/л), высокий плеоцитоз (до 2—3 тыс. в 1 мкл) нейтрофильного характера. В крови лейкоцитоз (25-109 — 60-109/л) со сдвигом влево, анизопойкилоцитоз. СОЭ увеличена до 40— 60 мм/ч. При посеве спинномозговой жидкости определяются грамотрнцательные палочкп. Для дифференциации возбудителя применяют расширенный набор углеводов и обязательное серологическое титрование специфическими сыворотками.
Источник
Что такое Эшерихиозный менингит –
Эшерихиозный менингит – это вторичный гнойный менингит, развивается преимущественно у ново¬рожденных или детей первых месяцев жизни как осложнение генерализованной (септической) формы эшерихиоза. Характеризуется тяжелым течением, выраженной интоксикацией, общемозговой симптоматикой, менингеальным синдромом и высокой летальностью.
Что провоцирует / Причины Эшерихиозного менингита:
Возбудители заболевания – E. сoli, представляющие собой прямые палочковидные грамотрицательные бактерии размером 1,1–1,5 на 2,0–6,0 мкм, у большинства штаммов имеется капсула. Среди эшерихий есть подвижные и неподвижные штаммы, склонные к полиморфизму. Благодаря наличию ворсинок, содержащих фибрин и пили, эшерихии обладают способностью к адгезии и последующей колонизации. Растут на обычных питательных средах, являются факультативными анаэробами. Дифференцирование между патогенными и непатогенными штаммами эшерихий, имеющими сложную антигенную структуру, основано на различиях в структуре поверхностных антигенов: липополисахаридных (О), жгутиковых (Н) и капсульных (К). В настоящее время известно более 160 серотипов. Неоднородность эшерихий, разнообразие клинической симптоматики привели к делению патогенных эшерихий на 5 групп: энтеропатогенные (ЭПКП), энтеротоксигенные (ЭТКП), энтероинвазивные (ЭИКП), энтерогеморрагические (ЭГКП), энтероадгезивные (ЭАКП), из которых менингиты вызывают эшерихии первой группы – ЭПКП.
Механизм заражения эшерихиозом – фекально-оральный. Инфекция передается пищевым путем, а в закрытых коллективах большое значение может иметь контактный путь передачи. У новорожденных детей возможен эндогенный путь заражения с последующей гематогенной диссеминацией. Эшерихиозный менингит чаще вызывают серотипы патогенной кишечной палочки: 01, 06, 07, 016, 018, 083, К1. Предрасполагающими факторами являются: родовая черепно-мозговая травма, недоношенность, предшествующие инфекционные или соматические заболевания, пре- или интранатальная инфекция у матери. Основную группу риска по заболеванию эшерихиозным менингитом составляют новорожденные дети, чаще мальчики, с пониженной массой тела (ниже 2500 г). Однако не всегда удается установить путь инфицирования при развитии менингита. Чаще менингит развивается на фоне кишечной инфекции, но возможен и пупочный путь инфицирования с гематогенным распространением инфекции. В любом случае эшерихиозные менингиты являются осложнениями бактериемии и развиваются у 10–40 % новорожденных, больных эшерихиозом.
Патогенез (что происходит?) во время Эшерихиозного менингита:
Инфекция попадает в организм через рот. ЭПКП почти без потерь достигают тонкой кишки, где на поверхности энтероцитов происходит их колонизация и размножение. Наиболее цитотоксичные из них способны транспортироваться фагосомноподобными вакуолями через эпителиальную клетку в подлежащую ткань и далее в кровь, приводя к транзиторной бактериемии и сепсису (В.И. Покровский, 1989). Этому процессу способствует, помимо цитотоксичности эшерихий, анатомо-физиологическое несовершенство желудочно-кишечного тракта, повышенная проницаемость клеточных и сосудистых мембран и ГЭБ. Образующиеся при гибели эшерихий эндотоксины, продукты их метаболизма, биологически активные вещества усугубляют этот процесс и делают возможным проникновение ЭПКП через ГЭБ с поражением мозговых оболочек и вещества мозга.
Симптомы Эшерихиозного менингита:
Начало менингита острое, с развитием инфекционно-токсического синдрома: повышение температуры до 39–40 °С, сонливость, анорексия, рвота, беспокойство. Кожные покровы бледные, иногда с желтушным оттенком, сухие на ощупь, выражен «мраморный» рисунок, тургор тканей снижен. На фоне нарастающей интоксикации появляются приступы клонико-тонических судорог, мышечная гипотония быстро сменяется гипертонусом конечностей, определяются менингеальные симптомы, угнетение рефлексов. Может быть выражен дистресс-синдром. Характерна тахикардия, приглушение тонов сердца, олигурия. Наблюдается увеличение печени и селезенки. В тех случаях, когда менингит развивается у больных с проявлениями энтерита и эксикоза без соответствующего восполнения потерь жидкости, выявляется синдром ликворной гипотензии.
Течение эшерихиозного менингита тяжелое, с высокой летальностью: у новорожденных, родившихся от физиологических родов, она достигает 12 %, у относящихся к группе риска – до 35 %. У 20–50 % больных, выживших после эшерихиозного менингита, сохранялись стойкие неврологические расстройства.
Диагностика Эшерихиозного менингита:
Основные диагностические критерии эшерихиозного менингита
1. Эпиданамнез: менингит развивается на фоне эшерихиозной инфекции, преимущественно болеют новорожденные и дети первых месяцев жизни с неблагоприятным преморбидным фоном, наличием пре- или интранатальной инфекции у матери.
2. Начало менингита острое, с развитием выраженного инфекционно-токсического синдрома и последующим присоединением менингеального синдрома.
3. Течение менингита может сопровождаться ликворной гипотензией.
4. Характерно наличие других гнойных очагов инфекции – отита, пневмонии, энтерита, пиелонефрита и др.
Бактериологическое выделение различных серотипов энтеропатогенной кишечной палочки из цереброспинальной жидкости изолированно или в ассоциации с другими возбудителями подтверждает этиологический диагноз.
Лабораторная диагностика
Общий анализ крови. В периферической крови обнаруживают лейкоцитоз, нейтрофилез со сдвигом влево, повышенную СОЭ.
Исследование ликвора. В цереброспинальной жидкости выявляются умеренный плеоцитоз нейтрофильного характера, высокое содержание белка, снижение концентрации глюкозы.
Бактериологическое исследование. Отличительной особенностью выделения возбудителя является то, что бактериологический анализ основан на определении антигенных свойств, а не на изучении биохимических признаков. Бактериологическому исследованию подвергают кровь, ликвор, кал, пупочное отделяемое. Посев производят на селективно-дифференцирующие среды (Плоскирева, Левина, Эндо, агар Аселя – Либермана).
При бактериологическом исследовании цереброспинальной жидкости выделяют патогенную кишечную палочку, устойчивую к большинству антибиотиков. Кроме того, в цереброспинальной жидкости часто обнаруживаются ассоциации кишечной палочки с другими возбудителями: стафилококком, микоплазмой, различными серотипами вируса гриппа.
Лечение Эшерихиозного менингита:
При подозрении на менингит необходима срочная госпитализация ребенка в специализированный стационар. При нарушениях сознания и дыхания транспортировку больного осуществляет реанимационная бригада. В стационаре проводят комплексное лечение, включающее охранительный режим, рациональное питание, этиотропную, патогенетическую и симптоматическую терапию. В остром периоде болезни необходимо соблюдение постельного режима. После проведения люмбальной пункции в течение 3 дней показан строгий постельный режим с укладкой на щите для профилактики постпункциональных осложнений.
Диета полноценная, высококалорийная, механически и химически щадящая. Детям первого года жизни проводят кормление сцеженным грудным молоком или адаптированными смесями с сохранением физиологического режима питания.
Выбор антибактериальных средств определяется этиологией менингита и проходимостью препарата через гемато-энцефалический барьер. Для стартовой антибактериальной терапии выбирают: левомицетина сукцинит в дозе 80 – 100 мг/кг/сутки внутримышечно или внутривенно с интервалом в 6 часов; бензилпенициллина натриевую соль в дозе 300 тыс. ЕД/кг/сутки внутримышечно или внутривенно с интервалом 4 ч. После бактериологического выделения, био- и серотипирования возбудителя проводят коррекцию антибактериальной терапии в соответствии с чувствительностью выделенного штамма. Препаратами резерва являются цефалоспорины III – IV поколений. Длительность антибактериальной терапии составляет не менее 10 – 14 дней. Показаниями к отмене антибиотиков являются: исчезновение симптомов интоксикации, стойкая нормализация температуры тела, восстановление формулы крови, санация ликвора (количество клеток не более 30 в 1 мкл, 70 % из них – лимфоциты).
С целью профилактики кандидоза при массивной и длительной антибактериальной терапии показано назначение нистатина, дифлюкана, амфитерицина Б (фунгизона).
Противовирусная терапия включает: препараты, нарушающие сборку нуклеиновых кислот вирусов; рекомбинантные интерфероны; индукторы эндогенного интерферона и иммуномодуляторы.
С иммуностимулирующей и заместительной целью применяют иммуноглобулины для внутривенного введения (эндобулин, сандоглобулин, пентаглобин) или специфические иммуноглобулины (против вируса клещевого энцефалита, противостафилококковый и др.).
Патогенетическая терапия направлена на борьбу с интоксикацией, на нормализацию внутричерепного давления и церебральной гемодинамики. При проведении дезинтоксикации необходимо обеспечить введение жидкости с учетом физиологической потребности и электролитного баланса. Введение жидкости осуществляется путем оральной регидратации (чай, 5 % раствор глюкозы, морс) или внутривенной инфузии. Для парентерального введения используют глюкозо-солевые (10 % глюкоза, 0,9 % NaCl, Рингера) и коллоидные (реополиглюкин, реомакродекс, гемодез) растворы в соотношении 3:1.
Одновременно назначают дегидратационную терапию (объем определяется степенью внутричерепного давления). В качестве стартового препарата в 1 – 2 сутки заболевания используют лазикс в дозе 1 – 2 мг/кг/сутки. Мочегонный эффект препарата начинается через 3 – 5 мин, достигает максимума через 30 мин и длится 1,5 – 3 часа.
Для улучшения кровоснабжения мозга и профилактики ишемии мозговой ткани используют сосудистые средства – трентал, кавинтон. Уменьшение энергодефицита нейронов и восстановление межнейрональных связей достигается применением препаратов ноотропного ряда (пирацетама, пантогама, перидитола) и вазоактивных нейрометаболитов (актовегина, инстенона). Длительность курса – до 6 мес. В тяжелых случаях ослабленным детям вводят лейковзвесь, свежезамороженную плазму; проводят сеансы УФО крови.
Основой комплексной интенсивной терапии отека-набухания головного мозга является адекватная респираторная поддержка (увлажненный кислород, эндотрахеальная интубация, ИВЛ), направленная на коррекцию кислотно-основного состояния и снижение выхода плазмы в периваскулярное пространство.
Широкое распространение получили осмодиуретики, действие которых основано на создании осмотического градиента между плазмой и мозговой тканью. С этой целью используют 15 % раствор манитола внутривенно (из расчета 0,5 – 1,0 г сухого вещества на 1 кг массы тела). Мочегонный эффект начинается через несколько минут и достигает максимума через 2 – 3 часа. Вследствие повреждения гематоэнцефалического барьера может возникнуть синдром “отдачи” – перемещение осмотически активного вещества из сосудистого русла в ткань мозга и усиление отёка. Для предупреждения данного состояния через 2 часа после начала введения манитола вводят лазикс.
К каким докторам следует обращаться если у Вас Эшерихиозный менингит:
Инфекционист
Невролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эшерихиозного менингита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни нервной системы:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник