Мочеполовые и кишечные свищи

ЗНАЕТЕ ЛИ ВЫ?
| Определение | Мочеполовые и кишечные свищи – это патологические каналы, образующиеся при родовом травматизме матери. Могут инвалидизировать женщину. |
| Этиология | Неправильное ведение родов при узком тазе. длительное стояние головки плода в одной плоскости (более 2 часов), заживление зашитых травм промежности вторичным натяжением, при ранении мочевого пузыря и кишечника во время чревосечения. |
| Клиника | Образование свищей происходит на 6-7 день после родов. Основной симптом свищей – выделение мочи через влагалище вне акта мочеиспускания и выделение газов и жидкого кала через влагалище. Всегда местная реакция – кольпит. |
| Диагностика | Осмотр влагалища и шейки матки с помощью зеркал, цистоскопия, пальцевое ректальное исследование, ректоскопия, ирригоскопия, фистулография. |
| Лечение | Мелкие влагалищно-прямокишечные свищи могут закрыться сами при соблюдении соответствующей диеты и гигиены. При незакрывающихся свищах показаны пластические операции через 4-6 месяцев после родов. |
Кесарево сечение.
| Определение | Кесарево сечение – это одна из древнейших родоразрешающих операций полостной хирургии, при которой плод и послед извлекают через искусственный разрез на матке. Эта операция является одной из наиболее распространенных в современном акушерстве. Кесарево сечение бывает экстренное и плановое. Кесарево проводят строго по показаниям. |
| Показания | Абсолютные показания: Полное и неполное предлежание плаценты, Абсолютно узкий таз, Преждевременная отслойка нормально расположенной плаценты, Опухоли органов малого таза, Грубые рубцовые изменения шейки матки и влагалища, Угрожающий или начинающийся разрыв матки, Тяжелый гестоз при неэффективной консервативной терапии, Несостоятельность рубца на матке, Экстрагенитальный рак и рак шейки матки, отслойка сетчатки, тяжелые болезни ССС. Относительные показания: Аномалии родовой деятельности при неэффективной консервативной терапии, Тазовое предлежание в сочетании с другой акушерской патологией, Поперечное положение плода, Неправильные вставления и предлежания плода, Пороки развития матки, Внутриутробная гипоксия плода, Предлежание и выпадение пуповины, Длительное бесплодие в сочетании с другой патологией, Переношенная беременность, Экстракорпоральное оплодотворение, Многоплодная беременность при поперечном положении первого или обоих плодов, тазовом предлежании обоих плодов или внутриутробной гипоксии. |
| Противопока- зания | Внутриутробная гибель плода.Терминальное состояние.Уродство или глубокая недоношенность плода.Острое инфекционное заболевание у женщины и сепсис.Затяжные роды (более 24 часов). |
| Осложнения | Эндометрит, перитонит, сальпингит, инфицирование раны, кровотечение, ателектаз легкого, тромбоз глубоких вен, эмболия легочной артерии, осложнения анестезии (синдром Мендельсона). Отдаленные последствия: Рубец на матке после кесарева сечения может осложнять течение следующих беременностей и родов, может быть разрыв матки с тяжелым кровотечением. |
| Условия и подготовка к операции | Условия: Живой и жизнеспособный плод, нет признаков инфицирования. Подготовка:Опорожнение мочевого пузыря, антибиотикопрофилактика (пенициллины и цефалоспорины), промывание желудка и прямой кишки. Анестезия – наркоз/региональная анестезия (спинальная/эпидуральная). |
| Техника операции | 1 этап: Оперативный доступ – разрез передней брюшной стенки по Пфанненштилю. Выделение нижнего сегмента матки. 2 этап: Разрез стенки матки по Керру – Гусакову (низкий поперечный) 3 этап: Извлечение ребенка и отделение плаценты. 4 этап: Зашивание разреза на матке двухэтажным швом по Ельцову-Стрелкову с применением рассасывающегося шовного материала. 5 этап: Зашивание передней брюшной стенки. |
| Послеопера- ционный период | После перевязки пуповины при плановом кесаревом сечение применяют пенициллины и цефалоспорины из-за их низкой токсичности и широкого спектра действия. 1-ые сутки – диета 0, холод на живот, дыхательная гимнастика, разрешено сидеть в постели. 2-ые сутки – диета 0, разрешено вставать. В целях профилактики пареза кишечника – в/в вводят 40 мл гипертонического раствора 1 раз в день, 1 мл 0,05% раствора прозерина п/к 2 раза в день, гипертоническая клизма, церукала (2мл), убретида. 3-и сутки – диета 1, можно ходить, производят туалет шва. В течение 6-7 суток антибактериальная терапия, симптоматическая терапия, инфузионная терапия по показаниям. Выписка на 8-9 сутки с рекомендациями. |
Особенности течения беременности и принципы ведения родов у юных и старых первородящих.
| Определение | Юные первородящие – это беременные в возрасте до 18 лет. Пожилые первородящие – это беременные в возрасте 25-29 лет. Старые первородящие – это беременные в возрасте 30 лет и старше. Многорожавшие – женщины имевшие в анамнезе 7 и более родов. |
| Особенности течения беременности | Течение беременности у юных и старых первородящих сопровождается осложнениями, высокой перинатальной заболеваемостью и смертностью, высокой частотой оперативных пособий во время родов. У юных первородящих из-за недостаточной зрелости репродуктивной системы чаще возникают ранние токсикозы и гестозы, преждевременное прерывание беременности, фетоплацентарная недостаточность, гипоксия плода. В родах возможно развитие аномалий родовой деятельности по типу дискоординации, функционально узкого таза, гипоксии плода, кровотечения в последовом и послеродовом периодах, инфекционных заболеваний. У старых первородящих часто имеется сопутствующая генитальная или экстрагенитальная патология во время беременности. В ранних сроках беременности – это токсикоз беременных и самопроизвольные аборты, причиной которых могут быть нарушения формирования эмбриона и плода. В поздних сроках – это угроза прерывания беременности, рано развивающиеся и длительно текущие поздние гестозы, патология прикрепления плаценты (низкое или центральное положение), хроническая фетоплацентарная недостаточность, патология околоплодной среды (многоводие, маловодие). Во время родов: несвоевременное излитие околоплодных вод, вторичная слабость родовой деятельности, слабость потуг, развитие гипоксии плода и асфиксии новорожденного. Последовый период может осложнить патология выделения последа, гипотония матки. |
| Принципы ведения родов | Для старородящих: Своевременная дородовая госпитализация в акушерский стационар для профилактики осложнений. Родоразрешение при неэффективности терапии и показаниях – кесарево сечение у старородящих. У юных первородящих: дородовая подготовка в отделении патологии беременных, антенатальная диагностика состояния плода, проведение комплексного лечения и профилактики осложнений, выявление показаний для оперативного родоразрешения (кесарево сечение), профилактика кровотечений в III периоде родов и раннем послеродовом периоде. |
Предлежание плаценты.
| Определение | Предлежание плаценты – это аномалия прикрепления плаценты в области нижнего сегмента матки. Кровотечение при предлежании плаценты может возникнуть в начале второй половины беременности, вследствие формирования нижнего сегмента. Чаще кровотечение наблюдают в последние недели беременности, когда начинают появляться сокращения матки. Наиболее часто кровотечение возникает во время родов. Полное (центральное) предлежание плаценты – внутренний зев полностью закрыт плацентой и при влагалищном исследовании плодные оболочки не пальпируются. Неполное (частичное) предлежание плаценты – внутренний зев не полностью закрыт плацентой и при влагалищном исследовании за внутренним зевом определяется плацента и околоплодные оболочки. |
| Этиология | Выделяют 2 группы причин: Патология матки (хронический эндометрит, фиброз эндометрия после абортов, кесарево сечение, консервативная миомэктомия, перфорация матки, миома матки, аномалии или недоразвитие матки, многократные роды, осложнения в послеродовом периоде) и патология плодного яйца (неспособность к нидации, миграция плаценты в течение беременности в нижние отделы матки). |
| Клиника | Основной клинический симптом – кровотечение из-за растяжения нижнего сегмента матки. Кровотечения во время беременности появляются внезапно, без болевых ощущений, могут прекратиться, но могут рецидивировать. Чем ниже расположена плацента, тем раньше и обильнее бывает кровотечение. Анемия. При полном предлежании плаценты кровотечение часто появляется внезапно во время беременности, может быть обильным. Кровотечение впервые может возникнуть при начале родовой деятельности, с первыми схватками. При неполном предлежании плаценты кровотечение может начаться в самом конце беременности, чаще в начале периода раскрытия или при раскрытии маточного зева на 4-5 см. Гипоксия плода – второй основной симптом предлежания плаценты. |
| Диагностика | Анамнез. Кровотечение во второй половине беременности – полное предлежание плаценты. Кровотечение в конце беременности или в начале первого периода родов – неполное предлежание плаценты. Кровотечение в конце первого периода родов – низкое прикрепление плаценты. Осмотр влагалища и шейки матки при помощи зеркал – из цервикального канала выделяется кровь. Влагалищное исследование: Пальпируют мягкое массивное образование через все своды влагалища при полном предлежании плаценты, а при неполном предлежании – в переднем или одном из боковых сводов. УЗИ: точно определяет степень предлежания плаценты, размеры, площадь и прогрессирование отслойки. |
| Лечение | 1. Консервативная тактика: если во время беременности кровотечение необильное, общее состояние беременной удовлетворительное, АД выше 100 мм рт.ст. госпитализация – постельный режим, токолитики, трансфузия плазмы, витамины С, Е, К, метионин, антибиотики для предупреждения инфекции. 2. Оперативная тактика: Амниотомия при при раскрытии маточного зева 5-6 см и при неполном предлежании плаценты. Кесарево сечение является абсолютным показанием при полном предлежании плаценты. |
| Профилактика | Своевременная диагностика, квалифицированная помощь, лечение фоновых патологий. |
Разрыв матки.
Источник
Прямокишечно-влагалищные
свищи
– чаще возникают вследствие травматического
повреждения тканей, также при патологических
родах (крупный плод, узкий таз и пр.),
оперативных вмешательствах в родах
(наложение щипцов, плодоразрушающие
операции), при ранении во время
гинекологических операций, после
перенесенного парапроктита и облучения.
Клиника:
выделение из влагалища газов, гноя, а
иногда и кала; при гинекологическом
осмотре гиперемия и мацерация слизистой
влагалища и кожи наружных половых
органов. При осмотре влагалища в зеркалах
обнаруживают на задней его стенке
наружное отверстие свища различного
диаметра – от 1-2 мм до нескольких см.
Размеры внутреннего свищевого отверстия,
расположенного на передней стенке
прямой кишки, можно определить пуговчатым
зондом введенным через наружное отверстие
свища, с одновременным пальцевым
исследованием прямой кишки.
Формы
свища могут быть различны: чаще
встречается цилиндрическая форма (свищ
на всем протяжении имеет приблизительно
одинаковый диаметр), реже воронкообразная
форма (диаметр одного из отверстий
больше другого) или сложная (когда
наружное и внутреннее отверстие
одинаковы, а в центральной части свищ
образует полость большего размера).
Диагностика:
при ректовагинальных свищах в случае
нормально сформированного заднего
прохода трудностей не представляет;
диагноз основывается на данных анамнеза,
жалоб и гинекологического осмотра. В
случаях затруднительной диагностики
(при очень маленьком диаметре наружного
отверстия свища) применяют окрашенный
раствор, который вводят в прямую кишку
и наблюдают за его выделением во
влагалище.
Лечение:
хирургическое.
Мочеполовые
свищи
– тяжелое и сравнительно частое осложнение
в урогинекологии; является источником
глубоких психологических травм.
Этиопатогенез:
ранения мочевых органов, трофические
расстройства во время патологических
родов, акушерских и гинекологических
операций, химические ожоги, бытовая
травма или огнестрельные ранения:
а)
акушерские свищи – возникают в результате
длительного прижатия головкой плода
мягких тканей родовых путей и мочевого
пузыря (при клинически узком тазе). В
результате длительного сдавления тканей
нарушается крово- и лимфообращение, что
вызывает некроз тканей мочевых и половых
органов и образование свища.
б)
травматические свищи – образуются при
плодоразрушающих операциях или
наложении акушерских щипцов.
в)
гинекологические свищи – образуются
после экстирпации матки.
Чаще
всего встречаются пузырно-влагалищные,
несколько реже – уретровлагалищные,
мочеточниково-влагалищные и сложные
свищи.
Клиника:
а)
пузырно-влагалищные свищи: общий симптом
– подтекание мочи; при травматических
свищах моча немедленно после ранений
мочевых органов начинает выделяться
во влагалище, трофические свищи
формируются через 8-12 дней после родов
или хирургических операций. Величина
фистул от точечных отверстий до обширных
разрушений мочевого пузыря и уретры,
от их размера зависит количество
выделяющейся мочи: при небольших
пузырно- и уретровлагалищных свищах
мочеиспускание естественным путем
может быть сохранено, а при обширных
дефектах вся моча изливается во влагалище.
б)
мочеточниково-влагалищные свищи:
характерно постоянное подтекание
мочи в сочетании с нормальным
мочеиспусканием. Формированию таких
фистул предшествуют лихорадка и
дизурические явления.
в)
пузырно-шеечно-маточные свищи – в
виду высокого их расположения и
малой величины не всегда сопровождаются
недержанием мочи; моча начинает
подтекать, когда свищ находится между
мочевым пузырем и каналом шейки
матки, при этом во время менструации
она окрашивается кровью; характерны
боли в мочевом пузыре и во влагалище,
обусловленные сопутствующим воспалительным
процессом.
Диагностика:
при влагалищном исследовании определяют
локализацию свища и размеры свищевого
отверстия: большие пузырно- и
уретро-влагалищные свищи отчетливо
видны при осмотре влагалища в зеркалах,
для выявления маленьких фистул мочевой
пузырь наполняют окрашенной жидкостью,
которая при наличии фистулы появится
во влагалище. Мочеточниковые свищи, как
правило, располагаются в своде влагалища
и очень редко через суженное рубцовое
отверстие удается их катетеризировать.
Используют
рентгено- и радиологические исследования,
цистоскопию (позволяет выяснить
расположение свища в мочевом пузыре и
его отношение к устьям мочеточников и
к внутреннему отверстию уретры).
Лечение:
а)
консервативные методы – малоэффективны.
В первые 2-3 нед после образования
пузырно-влагалищной фистулы ее прижигают
5% раствором нитрата серебра, кристаллом
ляписа, настойкой йода или с помощью
диатермических токов. Мочеточниково-влагалищные
свищи поддаются успешной терапии путем
катетеризации мочеточника с оставлением
катетера на 6-8 сут, эти свищи в период
от 1 до 3 мес могут самостоятельно
закрыться, но прекращение выделения
мочи почти всегда сопряжено с гибелью
почечной паренхимы. Консервативные
методы лечения неэффективны при
пострадиационных и осложненных свищах.
б)
хирургические методы (пластика) –
проводится через 4-6 мес от образования
свища; перед операцией обязательна
санация мочеполовой системы (спринцевание
влагалища, промывание мочевого пузыря
различными дезинфицирующими растворами),
АБ терапия с учетом преобладания в моче
бактерий кишечной группы
в)
физиотерапия + стимулирующая терапия
– алоэ, стекловидное тело, ронидаза
(позволяет достичь некоторого рассасывания
рубцов)
Профилактика:
рациональное ведение родов и щадящая
оперативная техника при выполнении
гинекологических операций.
Список
использованной литературы:
1.
Г.М.Савельева, В.Г.Бреюусенко. Гинекология,
2004 г.
2.
Л.Н. Василевская. Гинекология, 1985 г.
3.
В.И.Бодяжина, В.П.Сметник, Л.Г. Тумилович.
Неоперативная гинекология, 1990.
4.
В.И.Кулаков, Н.Д.Селезнева, В.И.Краснопольский.
Оперативная гинекология, 1990.
5.
В.И.Дуда, Вл.И.Дуда, О.Г.Дражина. Гинекология
для медицнских училищ, 2002.
6.
В.И.Дуда, Вл.И.Дуда, О.Г.Дражина. Акушерство
для медицинских училищ, 2005.
7.
Вл.И.Дуда, В.И.Дуда, И.В. Дуда. Оперативная
гинекология, 2003.
8.
Вл.И.Дуда, В.И.Дуда, И.В.Дуда. Гинекология,
2002
9.
Г.И.Герасимович. Акушерство, 2004.
10.
В.И.Кулаков, В.Н.Прилепская. Практическая
гинекология (клинические лекции), 2001.
11.
К.Б.Акунц. Атлас оперативной гинекологии,
1996.
12.
Ю.М.Лопухин. Топографическая анатомия
и оперативная хирургия, 2002.
13.
Э.К. Айламазян. Акушерство, 2003.
14.
К.В.Воронин. Пособие к практическому
освоению акушерства и гинекологии,
2001.
15.
Лекционный материал кафедры.
16.
Методические пособия кафедры.
Сертифицированный
тренер Московского института НЛП и
Белорусской ассоциации психотерапевтов,
Мастер НЛП, гештальт-терапевт Павленко
Лариса Леонидовна объявляет предварительный
набор группы студентов-медиков для
занятий на тренингах по Нейролингвистическому
программированию и Эриксоновскому
гипнозу в категории “НЛП-практик”.
Тренинги будут проходить в осеннем
семестре, всего 6 модулей, каждый модуль
– 2 дня (суббота, воскресенье с 10.00 до
18.00). Ориентировочная стоимость каждого
модуля около 40 тыс. По окончанию выдается
международный сертификата Московского
института НЛП. Контактный телефон:
5018197.
82
Источник
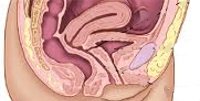
Свищ мочевого пузыря – это наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Патология характеризуется выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей может быть консервативным; при длительно незаживающих свищах показано их иссечение.
Общие сведения
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Патология часто имеет длительное течение, доставляет моральные и физические страдания пациенту, приводит к инвалидизации, оказывает негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей данной локализации занимаются специалисты в сфере практической урологии при участии проктологов и гинекологов.

Свищ мочевого пузыря
Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит. Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи.
Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и др.). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и др. гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты и т. д. Патология может развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Значительно более часто встречающуюся и разнообразную группу представляют приобретенные свищи. У женщин в зависимости от органа, с которым формируется аномальное сообщение мочевого пузыря, свищи могут быть пузырно-влагалищными, пузырно-шеечными, пузырно-маточными, пузырно-придатковыми, параметрально-пузырными. Редко встречаются сложные комбинированные свищи – уретро-пузырно-влагалищные, мочеточниково-пузырно-влагалищные и резервуарно-влагалищные (между ортотопическим мочевым пузырем, сформированным из кишки, и влагалищем). При повреждениях стенки кишки образуются мочекишечные (кишечные свищи).
Довольно часто для отведения мочи в урологии прибегают к искусственному наложению надлобкового свища – эпицистостомии. Показаниями к формированию эпицистостомы служат стойкая задержка мочи и невозможность проведения катетеризации мочевого пузыря (например, при гиперплазии предстательной железы, раке простаты, стриктуре уретры и т. д.). Кроме этого, различают наружные свищи, сообщающиеся с кожей, и внутренние свищи, открывающиеся в полость органов.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг отверстия возникает гиперемия, мацерация, гнойнички. Патологические ходы с более сложным строением могут быть длинными, извилистыми, с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях. Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства.
Везиковагинальные свищи характеризуются появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной. При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Пузырно-придатковые, параметрально-придатковые и комбинированные свищи протекают с явлениями выраженной общей интоксикации и болями, вызванными деструктивными процессами в малом тазу. Если свищ открывается в кишечник, то из прямой кишки постоянно выделяется жидкий кал и газы. Вытекание мочи (через наружный свищ, влагалище, прямую кишку) сопровождается мокнутием и раздражением кожи, присутствием резкого мочевого запаха, вызывает у больных психоэмоциональные расстройства и негативно сказывается на всех сферах жизни.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен врачом-урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью – мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры, выраженность воспаления и отека слизистой. Небольшие и точечные свищи могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови – креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований – вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления свищевого хода проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение свища мочевого пузыря
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения.
Хирургическое закрытие свища – фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются. Операции по закрытию сформировавшихся свищей производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом.
После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер. Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Прогноз и профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода и т. д.; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций. Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища.
Источник