Нарушение моторики кишечного тракта

Моторика кишечника – это двигательная активность, связанная с работой его гладкой мускулатуры. Регулярное сокращение и расслабление мышц способствует перевариванию и продвижению содержимого по пищеварительному тракту. При нарушении моторной функции изменяется режим опорожнения кишечника, ухудшается самочувствие.
Нормальная моторика
Мышечная оболочка кишечника состоит из двух слоёв, которые отличаются расположением волокон: продольного наружного и циркулярного внутреннего. Координированные сокращения мышц обеспечивают движения кишечника.
Типы физиологических сокращений
- Ритмические сегментирующие. При работе циркулярных волокон содержимое кишечника последовательно разделяется на сегменты, перемешивается и обрабатывается пищеварительными соками.
- Маятникообразные – движение пищевого комка вперед-назад.
- Волнообразные перистальтические – продвигают переваренную пищу по направлению к выходу. Волны бывают медленными (скорость 0,1-0,3 см/с) и быстрыми (скорость до 21 см/с).
- Тонические – продольные мышцы сокращаются и суживают просвет кишки.
Регуляция
Моторика кишечника – результат согласованной работы гормонов, вегетативной и центральной нервной системы.
- клетки нервно-мышечных сплетений кишечной стенки обеспечивают фоновую ритмическую активность;
- моторика усиливается под действием продуктов расщепления пищи;
- раздражение рецепторов ректальной зоны угнетает моторику верхних отделов;
- приём пищи сначала рефлекторно тормозит, затем стимулирует двигательную активность кишечника;
- гормоны, усиливающие моторику: гастрин, гистамин, вазопрессин;
- гормоны, уменьшающие моторику: секретин, вазоактивный интестинальный пептид.
При нормальной моторной функции кишечника процесс пищеварения длится от 1 до 3 суток.
Ослабленная моторика
Снижение моторики приводит к редкому и недостаточному опорожнению кишечника. Появляются хронические запоры.
Симптомы
- дефекация реже чем раз в 3 дня;
- твёрдый кал в малом количестве;
- необходимость сильно тужиться при дефекации;
- ноющие боли в животе;
- вздутие;
- снижение аппетита;
- раздражительность, сонливость.
Причины
- Несбалансированный рацион – недостаток растительной клетчатки, избыток углеводов, протёртая пища, скудный питьевой режим.
- Гиподинамия. При малоподвижном образе жизни снижается тонус гладких мышц.
- Беременность. Гормон прогестерон расслабляет гладкую мускулатуру. 50% женщин во время беременности страдает запорами.
- Пожилой возраст. Более 60% людей после 65 лет имеют проблемы со стулом. С возрастом уменьшается чувствительность рецепторов стенки кишки, нарушается функция нервных клеток, регулирующих моторику.
- Наследственность. Склонность к атонии кишечника передается по наследству. Если родители страдают запорами, вероятность проблем со стулом у детей достигает 52%.
- Побочное действие лекарств. Моторику кишечника угнетают препараты железа, антидепрессанты, спазмолитики, противоязвенные средства.
- Синдром раздражённого кишечника со склонностью к запорам – функциональное заболевание пищеварительного тракта, связанное с нарушением вегетативной регуляции. Основные признаки: боли в животе и расстройства стула.
- Хронические заболевания: склеродермия, гипотиреоз, сахарный диабет.
Усиленная моторика
При высокой двигательной активности кишечника пища находится в организме менее суток. За это время она не успевает полностью перевариться и усвоиться. Возникает диарея.
Симптомы
- жидкий стул от 3 раз в сутки;
- комочки непереваренной пищи в кале;
- схваткообразные боли в животе;
- признаки обезвоживания: жажда, сухость во рту, снижение эластичности кожи, перебои в сердце.
Причины
- Погрешности в питании – избыток грубой трудноперевариваемой пищи, жиров.
- Лекарственные препараты – передозировка слабительных средств, побочный эффект антибиотиков.
- Воспаление разных отделов кишечника. При энтеритах и колитах повышается чувствительность рецепторов слизистой оболочки.
- Острые кишечные инфекции. Токсины патогенных бактерий и вирусов раздражают кишечную стенку.
- Гельминтозы. Паразиты механически воздействуют на стенку кишки, выделяют вредные вещества.
- Нервное напряжение. Гормоны стресса активизируют перистальтику, появляется понос – «медвежья болезнь».
- Хронические заболевания печени и поджелудочной железы. Нарушается переваривание пищи, увеличивается объём содержимого кишечника, рефлекторно усиливается перистальтика.
- Синдром раздражённого кишечника со склонностью к диарее – форма заболевания, при которой жидкий стул наблюдается более чем при 25% дефекаций.
Улучшаем моторику кишечника
Диета
При атонии кишечника принимайте пищу регулярно, не менее 4 раз в день. Пейте не менее 2 литров жидкости в сутки. Включите в рацион продукты с послабляющим действием.
Список продуктов
- овощи, богатые растительной клетчаткой: морковь, белокочанная капуста, кабачки, свёкла;
- фрукты: инжир, сливы, абрикосы, яблоки, груши;
- ягоды кроме черники и черноплодной рябины;
- овощные, ягодные и фруктовые соки;
- хлеб из смеси ржаной и пшеничной муки: «Дарницкий», «Орловский», «Бородинский», сорта с добавлением отрубей;
- крупы: овсяная, пшённая, гречневая, перловая;
- орехи, семечки;
- одно- и двухдневный кефир;
- растительное масло.
Комплекс упражнений
Занимайтесь утренней гимнастикой, делайте упражнения для стимуляции работы кишечника:
Препараты
- Прокинетики. В России зарегистрирован только один препарат из этой группы – Прукалоприд. Он воздействует на серотониновые рецепторы кишечной стенки и стимулирует двигательную активность.
- Антихолинэстеразные средства. Прозерин улучшает нервно-мышечную проводимость, стимулирует моторику. Препарат назначают пациентам хирургических стационаров для борьбы с атонией кишечника после операций.
- Слабительные осмотического действия. Дюфалак (лактулоза), Форлакс (полиэтиленгликоль) притягивают воду в просвет кишки, размягчают стул, увеличивают его объём.
- Пребиотики – препараты, содержащие балластные вещества. Пищевые волокна стимулируют работу кишечника. Популярные средства: пшеничные отруби, Мукофальк (оболочки семян подорожника), Фитомуцил (слива и оболочки семян подорожника).
- Слабительные контактного действия – раздражают рецепторы стенки толстой кишки, активируют сокращения гладких мышц. Основные препараты: Сенаде, Гутталакс, Бисакодил.
Уменьшаем моторику кишечника
Диета
Питание при ускоренной перистальтике должно быть щадящим. Исключите жирное, жареное, острое, грубую пищу. Кушайте небольшими порциями до 6 раз в день. При диарее готовьте протёртые блюда: запеканки, пудинги, суфле, пюре. Основу рациона должны составлять продукты с закрепляющим эффектом.
Список продуктов
- картофель;
- рисовая и манная крупа;
- макаронные изделия;
- кисель;
- ягоды: черника, черноплодная рябина, черемуха;
- гранат;
- трёхдневный кефир.
Препараты
- Лоперамид – снижает тонус гладкой мускулатуры кишечника, тормозит двигательную активность. Препарат назначают для симптоматического лечения диареи неинфекционного происхождения.
- Спазмолитики – купируют спазмы кишечника и боли в животе, не угнетают нормальную моторику. Препараты: Мебеверин, Но-шпа, Папаверина гидрохлорид.
- Ферментные препараты – средства, содержащие ферменты поджелудочной железы. Улучшают переваривание и усвоение пищи, уменьшают объём кишечного содержимого. Опосредованно влияют на перистальтику. Популярные лекарства: Мезим-форте, Креон, Панзинорм.
Нарушение двигательной активности кишечника может иметь физиологические причины или быть одним из симптомов заболевания пищеварительного тракта. При длительном расстройстве стула обязательно обратитесь к гастроэнтерологу.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Расстройство пищеварения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Заболевания органов желудочно-кишечного тракта, которые вызывают расстройство пищеварения, относятся к числу наиболее распространенных в популяции. Признаки нарушения пищеварения в той или иной степени наблюдаются почти у четверти населения земного шара, однако большинство не обращаются за помощью к врачам и лечатся самостоятельно, что в некоторых случаях грозит развитием осложнений.
Заболевания органов пищеварения могут возникать еще в детском или юношеском возрасте и приобретать хроническое течение.
Разновидности нарушений пищеварения
Нарушения пищеварения можно разделить на две большие группы.
К первой относятся заболевания, вызванные недостатком ферментов поджелудочной железы и веществ, необходимых для переваривания пищи, – желудочного сока, желчи. В этих случаях характерными симптомами являются изжога, отрыжка, вздутие живота, колики, боль в подвздошной области.
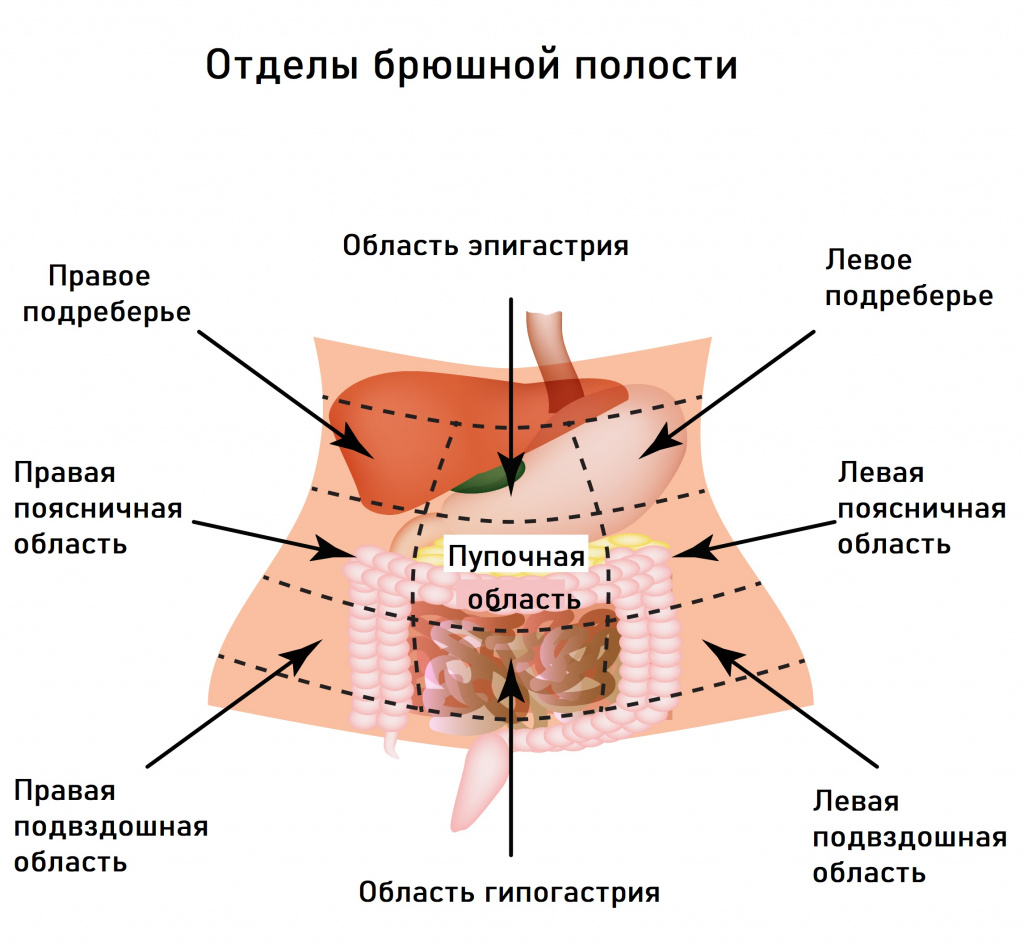
Вторая группа объединяет расстройства, вызванные нарушением процессов всасывания в кишечнике. Эти нарушения характеризуются спастическими болями, усилением перистальтики (урчания) в животе, чувством распирания, неустойчивой дефекацией (запорами или поносами), истощением, мышечной слабостью.
Возможные причины расстройства пищеварения
Одной из наиболее распространенных причин расстройства пищеварения врачи называют нарушение моторики пищевода. Патологии двигательной активности пищевода приводят к затруднению продвижения пищи в желудок и, наоборот, легкому попаданию (забросу) концентрированного желудочного сока на стенки пищевода.
Другая значимая причина – функциональная диспепсия, которая объединяет состояния, вызванные временным (не более 3 месяцев) нарушением деятельности желудка, двенадцатиперстной кишки и поджелудочной железы. Пациенты предъявляют жалобы на боль или ощущение дискомфорта в подвздошной области, тяжесть, чувство переполнения желудка после принятия обычного объема пищи, вздутие живота, тошноту, рвоту, отрыжку, изжогу. Боли характеризуются периодичностью (натощак или ночью) и быстрым прекращением после приема пищи или препаратов, понижающих кислотность в желудке.
Если боли локализуются в левом подреберье или носят опоясывающий характер, то можно заподозрить проблемы с поджелудочной железой, если в правом – дисфункцию печени и желчного пузыря.
При обследовании таких пациентов часто не удается выявить «органических» заболеваний (язвы, опухоли, панкреатит).
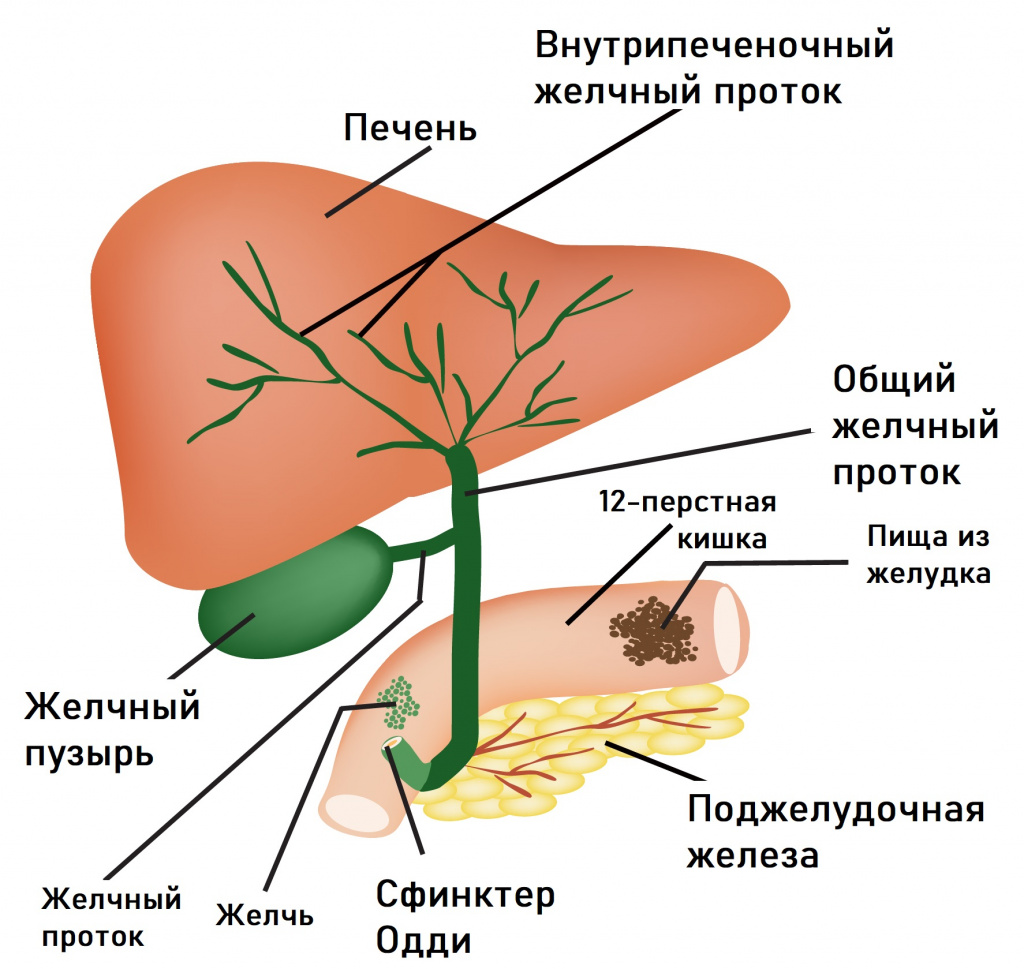
Проблемы с пищеварением могут возникать в результате функциональных расстройств билиарного тракта (системы желчевыведения). В их основе лежит нарушение синхронности в работе желчного пузыря и сфинктера Одди, через который желчь поступает в 12-перстную кишку. При спазме сфинктера происходит не только застой желчи в желчном пузыре, но и нарушение работы поджелудочной железы, что в совокупности приводит к появлению острой боли, которая чаще локализуется в правом подреберье и может отдавать в спину. Приступы провоцируются приемом жирной и острой пищи, холодных напитков, стрессовыми ситуациями. Боли в правом подреберье могут сочетаться с чувством распирания. Характерными симптомами служат также тошнота, горечь во рту, вздутие живота, запоры.
К еще одной причине расстройства пищеварения можно отнести синдром раздраженного кишечника – болезненные состояния, при которых боль или дискомфорт в животе проходят после опорожнения кишечника. Стул при этом отличается нерегулярностью с преобладанием диареи (поноса) или запоров.
В качестве причин синдрома раздраженного кишечника называют инфекционные заболевания, нервные стрессы, некачественное питание, употребление большого количества газообразующих продуктов, переедание.
Основными симптомами этого заболевания служит вздутие живота, схваткообразная боль в животе, которая обычно усиливается после приема пищи и ослабевает после опорожнения кишечника. Примечательно, что в ночное время боли прекращаются.
При диарее количество опорожнений кишечника может достигать 5 раз в день, а позывы к дефекации могут возникать после каждого приема пищи. Часто остается чувство неполного опорожнения кишечника. При запоре характер кала напоминает «овечий», состоящий из мелких плотных катышков. Могут возникать так называемые запорные поносы – жидкий стул после нескольких дней его задержки.
К каким врачам обращаться при расстройстве пищеварения
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода возникают чаще всего в детстве (срыгивания, внезапная рвота неизмененной пищей сразу после еды, боли при глотании) и требуют консультации врача-педиатра.
Если такие симптомы в течение длительного времени (более месяца) проявляются у взрослого, следует посетить врача-терапевта для получения направления на обследование желудочно-кишечного тракта и записаться к гастроэнтерологу.
Лечением функциональных расстройств пищеварения, включая синдром раздраженного кишечника, занимаются терапевты, гастроэнтерологи и психотерапевты.
Диагностика и обследования при расстройстве пищеварения
При подозрении на заболевание пищевода назначают рентгеноскопию, которая позволяет выявить нарушение прохождения бариевой взвеси в желудок и расширение пищевода. Для исключения органических поражений пищевода выполняют пищеводную манометрию и эзофагоскопию.
Диагностика функциональной диспепсии обычно включает клинический анализ крови; биохимический анализ крови; анализ кала на скрытую кровь; С-уреазный тест для диагностики инфекции Helicobacter pylori; гастродуоденоскопию с целью визуальной оценки состояния стенки желудка и исключения ее язвенных поражений и опухолей; УЗИ печени, желчного пузыря и поджелудочной железы для уточнения их состояния.
Для диагностики дискинезии желчных путей выполняют исследование клинического анализа крови; общего анализа мочи; биохимического анализа крови для оценки уровня печеночных ферментов (АЛТ, АСТ), билирубина и щелочной фосфатазы.
Кроме того, могут быть назначены ультразвуковая диагностика, эндоскопическая ретроградная холангиопанкреатография и эндоскопическая манометрия сфинктера Одди.
Диагноз «синдром раздраженного кишечника», как правило, ставится методом исключения других органических заболеваний. Для этого выполняют следующие лабораторные и инструментальные исследования:
- клинический анализ крови;
- биохимический анализ крови;
- копрологическое исследование (исследование кала);
Что следует делать при расстройстве пищеварения
В первую очередь необходимо сократить промежутки между приемами пищи и уменьшить порции. Не рекомендуется употреблять горячие или холодные блюда, пищу необходимо тщательно пережевывать. Сразу после еды не следует наклоняться или ложиться.
Если есть подозрение на функциональную диспепсию, нужно ограничить употребление жирной, жареной и острой пищи, кофе и крепкого чая. Желательно отказаться от курения, употребления алкоголя, приема обезболивающих препаратов.
Лечение расстройства пищеварения
В качестве стартовой терапии при нарушении моторики пищевода врач может назначить прием блокаторов кальциевых каналов, нитратов, в качестве вспомогательных препаратов – седативные средства.
Если медикаментозное лечение не дает результатов, прибегают к баллонному расширению пищевода, эндоскопическому введению ботулотоксина или хирургическому вмешательству.
При лечении функциональной диспепсии показано применение ингибиторов протонной помпы, главным образом при болевых симптомах, а также при повышенной выработке желудочного сока. В случае нарушения двигательной функции желудка используют препараты, стимулирующие моторику желудочно-кишечного тракта. При выявлении в желудке H. pylori назначают курс антибиотикотерапии. Неврологические симптомы лечат антидепрессантами или купируют с помощью психотерапии.
Для нормализации деятельности желчного пузыря и сфинктера Одди врач может назначить препараты нескольких групп – в комплексе они должны усиливать секрецию желчи и моторику желчного пузыря (препараты урсодезоксихолевой кислоты и растительного происхождения), а также оказывать спазмолитическое действие на сфинктер Одди (гимекромон).
Терапия синдрома раздраженного кишечника предусматривает в основном нормализацию образа жизни и правильный режим питания. Медикаментозная терапия направлена на нормализацию моторики кишечника и устранение боли.
Источники:
- Васильев Ю.В. Функциональная диспепсия. Современные представления о проблеме и возможности терапии. Медицинский совет, журнал. № 6. 2013. С. 94-98.
- Пономарева Л.Г. Современные представления о расстройствах пищевого поведения. Молодой учёный, журнал. №10 (21). 2010. С. 274-276.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
На сайте GastroScan.ru в разделе Литература имеется подраздел «Популярная гастроэнтерология», содержащий публикации для пациентов по различным аспектам гастроэнтерологии.

Расстройства моторики пищевода и желудка
Международный фонд функциональных заболеваний желудочно-кишечного тракта (IFFGD) подготовил для пациентов и их родственников ряд материалов, касающихся функциональных расстройств желудочно-кишечного тракта. Настоящая статья посвящена расстройствам, вызванным аномальной моторикой желудочно-кишечного тракта (ГЭРБ, дисфагия, функциональная боль в груди, гастропарез, диспепсия и другие) и их характерным симптомам, таким как затруднения при глотании, боль за грудиной, изжога, тошнота и рвота.
Моторика и функционирование желудочного тракта в норме. Термин «моторика» используется для описания мышечных сокращений в желудочно-кишечном тракте. Хотя желудочно-кишечный тракт — это круглая трубка, но когда происходят сокращения её мышц, они перекрывают эту трубку или делают её внутренний просвет меньше. Эти мышцы могут сокращаться синхронно, продвигая пищу в определённом направлении, — чаще вниз, но иногда и на небольшие расстояния вверх. Это называется перистальтикой. Некоторые сокращения могут продвигать содержимое пищеварительной трубки впереди себя. В других случаях мышцы сокращаются более или менее независимо друг от друга, перемешивая содержимое, но не перемещая его вверх или вниз по пищеварительному тракту. Оба вида сокращений называются моторикой.
Желудочно-кишечный тракт делится на четыре отдела: пищевод, желудок, тонкая кишка и толстая кишка. Они отделены друг от друга особыми мышцами, называемыми сфинктерами, регулирующими поступление пищи из одного отдела в другой и которые большую часть времени плотно закрыты. Каждый отдел желудочно-кишечного тракта выполняет различные функции в общем процессе пищеварения и поэтому каждый отдел имеет свои типы сокращений и чувствительности. Сокращения и чувствительность, не соответствующие выполняемым данным отделом функциям, могут вызывать у пациента различные неприятные симптомы. В этой статье описываются сокращения и чувствительность пищевода и желудка в норме, а также симптомы, которые могут возникнуть в результате отклонений от нормы.
Пищевод
Нормальная моторика и функции. Функция пищевода заключается в транспорте пищи из полости рта в желудок. Для выполнения этой задачи каждый глоток сопровождают мощные, синхронизированные (перистальтические) сокращения. Между глотками пищевод обычно не сокращается. Мышцы сфинктера, отделяющего пищевод от желудка (так называемого нижнего пищеводного сфинктера или НПС), обычно остаются плотно закрытыми, предотвращая попадание кислоты из желудка в пищевод. Однако, когда мы глотаем, этот сфинктер открывается (расслабляется) и пища, которую мы проглатываем, поступает в желудок.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Наиболее распространенным симптомом ГЭРБ является изжога, которая возникает, когда в результате гастроэзофагеального рефлюкса кислота из желудка периодически забрасывается в пищевод и раздражает его слизистую оболочку. Это происходит, когда нижний пищеводный сфинктер, отделяющий желудок от пищевода, не работает должным образом. Основная функция этого сфинктера заключается в предотвращении возникновения рефлюкса при сокращениях желудка. Причинами такого рефлюкса могут быть: слабые мышцы сфинктера, слишком частые спонтанные расслабления сфинктера, грыжа пищеводного отверстия диафрагмы. При грыже пищеводного отверстия диафрагмы желудок частично проходит вверх в грудную клетку выше мышцы, которая отделяет брюшную полость от грудной клетки (эта мышца называется диафрагмой). Грыжа пищеводного отверстия диафрагмы ослабляет нижний пищеводный сфинктер. Гастроэзофагеальная рефлюксная болезнь может быть диагностирована амбулаторно в процессе исследования, называемого внутрижелудочной рН-метрией, во время которой происходит запись частоты, с которой кислота забрасывается в пищевод (частоты рефлюксов). Для этого маленькая мягкая трубка с одним или двумя датчиками вводится через нос в пищевод. Она соединяется с питающимся от батареек вычислительным блоком. Для исследования воздействия кислоты на пищевод запись производится в течение 18–24 часов. Всё это время пациент живёт в обычном для него режиме и занимается повседневной деятельностью. Также применяют эндоскопию, при которой пищевод рассматривается с помощью тонкой волоконно-оптической трубки и манометрию пищевода, при которой измеряют давление в пищеводе и нижнем пищеводном сфинктере, и, таким образом, определяют, функционируют ли они должным образом.
Дисфагия. Дисфагией называют состояние, при котором имеются проблемы с глотанием. Это может произойти, если мышцы языка и шеи, обеспечивающие протолкивание еды в пищевод, не работают должным образом по причине перенесённого инсульта или иного заболевания, поражающего нервы или мышцы. Пища может задерживаться также из-за недостаточного расслабления нижнего пищеводного сфинктера, не позволяющего ей попасть в желудок (это расстройство называется ахалазия), или из-за рассогласования в сокращениях мышц пищевода (спазм пищевода). Дисфагия может быть причиной обратного движения пищи в пищеводе и рвоты. Также возможны ощущения чего-то застрявшего в пищеводе или боли. Диагностическим тестом при дисфагии является эзофагеальная манометрия, при которой небольшая трубка с датчиками давления вводится через нос в пищевод и с её помощью определяются и записываются сокращения пищевода и расслабления нижнего пищеводного сфинктера. Длительность такого исследования — примерно 30 минут.
Функциональные боли в груди. Иногда пациенты испытывают боль в груди, отличную от изжоги (нет ощущения жжения), и её можно перепутать с болью сердечного происхождения. Врач всегда выясняет, есть ли у пациента проблемы с сердцем, особенно, если пациенту больше 50 лет, но во многих случаях таких проблем не находит. У многих пациентов с болью в груди заболеваний сердца нет, боль возникает или от спастических сокращений пищевода, или от повышенной чувствительности нервных окончаний в пищеводе, или от комбинации мышечных спазмов и повышенной чувствительности. Диагностическое исследование, которое делается в этом случае — манометрия пищевода, описанная выше. Для того, чтобы убедится, что гастроэзофагеальный рефлюкс не является причиной боли в груди, выполняется амбулаторная суточная рН-метрия пищевода.
Желудок
Нормальная моторика и функции. Одной из функций желудка является измельчение пищи и смешивание её с пищеварительными соками, чтобы при достижении пищей тонкой кишки произошло её всасывание. Желудок обычно перемещает своё содержимое в кишечник с контролируемой скоростью. В желудке имеется три типа сокращений:
- Перистальтические сокращения нижней части желудка, создающие волны частиц пищи в той или иной степени перемешанных с желудочным соком. Они происходят при закрытом пилорическом сфинктере. Цель этих сокращений — измельчение кусочков пищи, частота этих сокращений — 3 раза в минуту.
- Медленные сокращения верхней части желудка, длящиеся минуту и более, которые следуют за каждым глотком и которые позволяют пищи попасть в желудок; в других случаях в верхней части желудка происходят медленные сокращения, помогающие очистить желудок.
- Очень сильные, синхронизированные случайные сокращения происходят в период между приёмами пищи, когда переваренная пища уже покинула желудок. Они сопровождаются открытием пилорического сфинктера и являются «волнам очищения», их функция заключается в удалении из желудка любых неудобоваримых частиц. В физиологии пищеварения они носят название «мигрирующий моторный комплекс».
Задержка опорожнения желудка (гастропарез). Симптомы гастропареза включают тошноту и рвоту. Плохое опорожнение желудка может происходить по следующим причинам:
- Выход из желудка (привратник) может закрывать язва, опухоль, или что-то проглоченное и непереваренное.
- Сфинктер привратника на выходе из желудка не открывается в достаточной степени или в нужное время и не позволяет пище проходить через него. Этот сфинктер контролируется неврологическими рефлексами, которые «следят», чтобы желудок покидали только очень маленькие частицы, а также, чтобы из желудка выходило не слишком много кислоты или сахара, которые могут раздражать или травмировать тонкую кишку. Эти рефлексы зависят от нервов, которые иногда бывают повреждены.
- Перистальтические, трёхминутые сокращения нижней части желудка могут рассинхронизироваться и перестать передвигать содержимое желудка к пилорическому сфинктеру. Обычно это также имеет неврологическую основу, наиболее распространенной причиной чего является многолетний сахарный диабет, но у многих больных причина задержки опорожнения желудка неизвестны, поэтому им устанавливают диагноз идиопатический (то есть с неизвестной причиной) гастропарез.
Исследования, назначаемые пациентам с гастропарезом, обычно включают эндоскопию, во время которой осматривают желудок изнутри, и радиоизотопную оценку скорости опорожнения желудка, с помощью которой определяется, насколько быстро пища покидает желудок. Радиоизотоптный тест скорости опорожнения желудка основан на том, что пациент принимает пищу, к которой добавлены радиоактивные вещества, таким образом скорость опорожнения желудка может быть измерена устройством типа счетчика Гейгера (гамма-камеры). Другим, менее часто используемым исследованием, является электрогастрография, при которой измеряет очень небольшие электрические токи в мышцах желудка и определяют, имеются ли у пациента трёхминутые сокращения в нижней части желудка. Сокращения мышц желудка также можно измерить трубкой с датчиками давления, вводимой пациенту в желудок через нос (антродуоденальная манометрия).
Функциональная диспепсия. Многие пациенты испытывают боль или дискомфорт, который ощущается в центре живота выше пупка. Примеры дискомфорта, которые не являются болезненными: переполнение желудка, раннее насыщение (чувство полноты желудка сразу после начала приёма пищи), вздутие живота, тошнота. Не существует какого-либо одного расстройства моторики, которое объясняло бы все эти симптомы, но около трети пациентов с этими симптомы страдают гастропарезом (как правило, не настолько сильным, чтобы вызывать частые рвоты), и около трети — нарушениями при расслаблении верхней части желудка после проглатывания пищи (расстройства аккомодации желудка в ответ на приём пищи). Около половины пациентов с такими симптомами имеют слишком высокую чувствительность и ощущают дискомфорт в желудке и его переполненность, даже когда в желудок поступило только небольшое количество пищи. Исследования опорожнения желудка (см. выше) могут показать, имеются ли проблемы с опорожнением желудка. Другие нарушения моторики являются более сложными для обнаружения, но ученые разработали прибор, называемый баростатом, который включает в свой состав регулируемую с помощью компьютера помпу, и который помогает определить насколько адекватно происходят расслабления верхней части желудка во время еды и какой объем пищи в желудке вызывает его боль или дискомфорт.
Заключение
Желудочно-кишечный тракт состоит из четырех отделов, разделенных мышцами-сфинктерами. Эти четыре отдела выполняют разные функции и для выполнения этих функций в них существует различные типы сокращений мышц. Одним из таких отделов является пищевод, транспортирующий пищу в желудок, где она смешивается с пищеварительными ферментами и превращается в более или менее жидкий вид. Аномальные моторика или чувствительность в любой части желудочно-кишечного тракта может вызвать характерные симптомы, такие как застревание пищи, боль, изжога, тошнота и рвота. Для определения, насколько адекватна моторика каждого отдела желудочно-кишечного тракта выполняются определённые исследования, по результатам которых врачи-терапевты, гастроэнтерологи или хирурги принимают решения в отношении лучшего варианта лечения.
________________________________________________________________________________
Мнения авторов могут не совпадать с позицией Международного фонда функциональных заболеваний желудочно-кишечного такта (IFFGD). IFFGD не гарантирует и не поддерживает ни одного продукта в этой публикации, а также любые претензии автора и не несет никакой ответственности по таким вопросам.
Эта статья не предназначена для замены консультации врача. Мы рекомендуем посетить врача, если проблема со здоровьем требует мнения эксперта.
Назад в раздел
Источник