Несостоятельность швов желудочно кишечного анастомоза
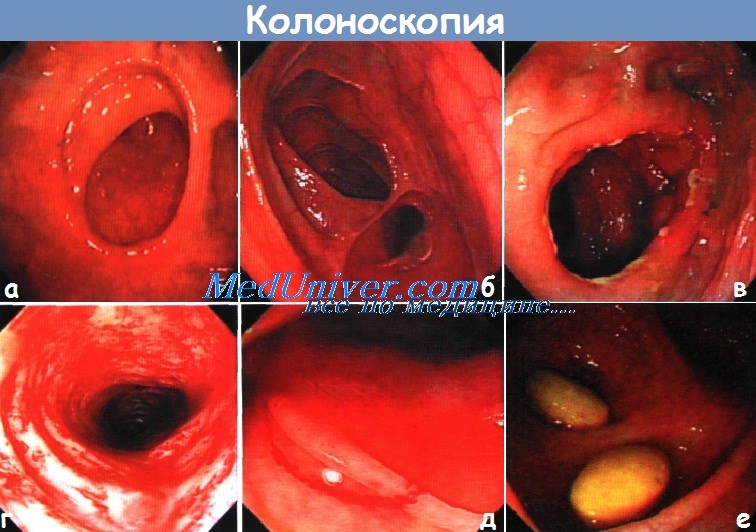
Несостоятельность анастамоза кишечника – причины, диагностика, лечениеПослеоперационные признаки (абсцесс, свищ, сепсис) выхода кишечного содержимого (или контрастного вещества) за пределы кишки, что может явиться результатом расхождения швов анастомоза или пропущенного дефекта стенки кишки. Диагноз основывается на клинических (таких как перитонит, сепсис, субфебрильная лихорадка, лейкоцитоз, необъяснимая тахикардия, продолжающаяся дисфункция кишечника) или рентгенологических данных (в бессимптомных случаях, например, при наличии проксимальной стомы). Осложнения: прямая кишка (5-10%), ободочная кишка (2%), тонкая кишка (1%), илеоанальный резервуарный анастомоз (4—5%), континентная илеостома (12%). а) Дифференциальный диагноз. Абсцесс, несвязанный с кишкой (например, нагноившаяся гематома после разлитого перитонита). б) Причины. Технические погрешности, недостаточное кровоснабжение, натяжение, плохое состояние тканей (после лучевой терапии, мальнутриция, инфекция), действие лекарственных средств (стероидов, бевацизумаба, химиопрепаратов), курение. в) Обследование несостоятельности анастамоза кишечника Необходимый минимальный стандарт: Сопутствующие факторы, влияющие на принятие решения:
г) Ведение пациента с несостоятельностью анастамоза кишечника Консервативное ведение: Хирургический подход: • Ранняя симптоматическая несостоятельность (< 7—10 дней) => релапаротомия для поиска дефекта: • Поздняя диагностика несостоятельности (> 10 дней) => неблагоприятные условия при релапаротомии: Видео промывания желудка через назогастральный зонд у взрослого |
Источник
Наблюдения показывают, что несостоятельность швов желудочно-кишечного анастомоза чаще наблюдается при субтотальных резекциях в верхнем углу анастомоза, ближе к малой кривизне. Появлению этого осложнения способствуют натяжение, недостаточная адаптация слизистых оболочек сшиваемых органов, наложение швов на измененную стенку желудка, нарушение питания стенки желудка вследствие ее сдавления часто наложенными швами.
При несостоятельности швов желудочно-кишечного анастомоза в первые дни после операции клиническая картина характеризуется признаками бурно развивающегося перитонита. В более поздние сроки (спустя 8—10 дней) у больных с несостоятельностью швов чаще формируется абсцесс в верхнем этаже брюшной полости. Температура тела приобретает гектический характер, в эпигастральной области определяется инфильтрат, в периферической крови обнаруживается лейкоцитоз со сдвигом формулы влево, СОЭ высокая.
При подозрении на несостоятельность швов желудочно-кишечного анастомоза рекомендуется рентгенологическое исследованние культи желудка с водорастворимыми контрастными веществами. В отсутствие последних можно использовать сульфат бария.
Ведение больных с расхождением швов желудочно-кишечного анастомоза принципиально ничем не отличается от установленных правил ведения больных с перитонитом после перфорации полого органа. Ранняя релапаротомия заключается в дренировании брюшной полости марлевыми тампонами и резиновой трубкой. Вряд ли можно рассчитывать на эффект при ушивании дефекта в анастомозе в условиях инфицирования и отечности тканей. При своевременно произведенной релапаротомии, обеспечивающей хорошее дренирование брюшной полости, возникает вопрос о питании таких больных. Мы считаем целесообразным в подобных случаях накладывать питательную энтеростому. Ввиду того что при перитоните недопустиимо искать отводящую петлю для введения в нее питательной трубки, мы формируем на прилегающей к ране петле кишки брауновское соустье, а затем выше него вводим в просвет кишки резиновую трубку.
Кровотечение
Если в процессе подготовки к операции не выявлено каких-либо нарушений в свертывающей и антисвертываю-щей системах крови, то возникшее непосредственно после
резекции желудка кровотечение следует расценивать как техническую погрешность операции. Чаще всего причиной служит недостаточно тщательное наложение первого ряда швов при формировании желудочно-кишечного анастомоза или ушивании малой кривизны желудка. В очень редких случаях источником кровотечения может быть неудаленная язва двенадцатиперстной кишки (резекция для выключения), однако, как показывают наши наблюдения, такое кровотечение редко наблюдается в первые дни после операции. Кровотечение, возникающее в более поздние сроки, является следствием разрушения стенки сосуда патологическим процессом.
После резекции желудка могут наблюдаться кровотечения в брюшную полость. М. П. Постолов (1968) различает четыре главных вида внутрибрюшного кровотечения: 1) в результате соскальзывания лигатур с сосудов;
2) из рассеченных спаек и сращений при недостаточно тщательном гемостазе; 3) из кратера язвы, оставленного в поджелудочной железе, печени или другом органе;
4) из паренхимы печени, селезенки при повреждении последних во время операции. Кровотечение после резекции желудка является тяжелым осложнением и у 10 % больных заканчивается летально [Кривошеев С. В., Ру-башов С. М„ 1956].
При внутрибрюшном кровотечении, кроме общих признаков (слабость, бледность кожных покровов, частый поверхностный пульс, падение артериального давления, снижение показателей гемоглобина и т.д.), при перкуссии передней брюшной стенки определяют притупление в отлогих местах. Этот признак, появившийся в 1-й день после операции, не может свидетельствовать о наличии перитонита, так как последний при осложненном течении послеоперационного периода возникает позже и отличается характерными признаками (боли, вздутие живота, срыгивание и т.д.). Степень выраженности тех или иных симптомов внутрибрюшного кровотечения зависит от его массивности и продолжительности.
Для кровотечения в просвет культи желудка характерны срыгивание и рвота с кровью. При незначительном кровотечении отмечается отрыжка желудочным содержимым с примесью крови, имеющим вид кофейной гущи. Обильное кровотечение характеризуется рвотой свертками крови.
Диагностика внутрижелудочного кровотечения при наличии кровавой рвоты обычно не вызывает затруднении. Значительно сложнее решить вопрос о необходимости и сроках повторной операции. Опыт показывает, что раннюю релапаротомию чаще проводят при внутрибрюшных кровотечениях, чем при кровотечениях в просвет желудочно-кишечного
тракта. Если при внутрибрюшном кровотечении примененный комплекс гемостатической терапии не дает убедительных результатов и при динамическом наблюдении за больным состояние его продолжает ухудшаться, то возникают показания к немедленной релапаротомии. Помимо тщательного гемостаза кровоточащих сосудов или удаления поврежденной селезенки, релапаротомия при внутрибрюшном кровотечении позволяет удалить кровь и свертки из брюшной полости, что служит профилактикой послеоперационных гнойных процессов (поддиафрагмальный, подпеченочный и другие абсцессы), а также уменьшает возможность образования спаек.
Иным, с нашей точки зрения, должно быть отношение к кровотечениям в просвет культи желудка. При этом осложнении на фоне гемостатической терапии свертки удаляют путем периодического промывания желудка через зонд. Освобождение культи желудка от свертков крови является обязательным мероприятием в борьбе с продолжающимся внутрижелудочным кровотечением. Необходимо продолжать промывание до тех пор, пока удаляемая из полости желудка жидкость не станет чистой, без примеси крови и свертков. После промывания целесообразно ввести в желудок через зонд 100—200 мл е-аминокапро-новой кислоты. До сих пор нет единого мнения о том, какой температуры должна быть жидкость, используемая для промывания. Холодная вода приводит к сужению кровоточащего сосуда, а горячая вызывает его тромбирование. Таким образом, и то, и другое может применяться с гемостатической целью. Теоретические рассуждения о том, что лучше, далеко не всегда подтверждаются на практике. В комплексе обширной гемостатической терапии невозможно определить, что остановило кровотечение — холодная или горячая вода. Мы считаем, что при местной гипотермии необходимо использовать специальный аппарат.
Промывание желудка проводят на фоне гемостатической терапии, включающей капельное переливание небольших доз крови (100—200 мл), внутривенное вливание 10 % раствора хлорида кальция, e-аминокапроновой кислоты, введение викасола, желатина и т. д. Правильно проводимая гемостатическая терапия часто дает эффект и позволяет избежать срочного оперативного вмешательства.
Операция оказывается сложной и заключается во вскрытии просвета культи желудка, поиске кровоточащего сосуда и перевязке его. Вскрыть культю желудка можно либо на участке выше анастомоза (если культя достаточно большая), либо сняв швы с передней стенки анастомоза (последовательно отдельные серозно-мы-шечные швы, а затем непрерывный кетгутовый шов). После обнаружения источника кровотечения тщательно прошивают кровоточащий сосуд. Следует отметить, что источник кровотечения не всегда легко обнаружить среди имбибированной кровью ткани. Иногда создается впечатление, что кровоточит вся слизистая оболочка. В таких случаях после остановки кровотечения при ушивании культи желудка швы приходится накладывать на имби-бированную стенку, что может привести к их несостоятельности.
Отдавая должное ранней релапаротомии при операционных осложнениях, мы, тем не менее, считаем, что при кровотечениях в просвет желудка вопрос о повторной операции следует решать очень осторожно. Опыт и умение врача помогают правильно оценить состояние больного и при необходимости найти подходящий момент для релапаротомии.
Источник
Несостоятельность швов анастомоза (НША). Наиболее грозное и опасное для жизни осложнение. Чаще всего оно развивается после гастрэктомии, проксимальных и субтотальных резекций желудка, производимых по поводу рака. При ЯБ это осложнение встречается у 0,5-2,4% больных (А.Г. Земляной и соавт., 1987; В.И. Чернышев и соавт., 1988).
НША особенно часто наблюдается после субтотальных и тотальных резекций при высоких язвах кардии желудка. После резекции желудка по Бильрот-I нередко возникает несостоятельность швов ГДА вследствие излишней мобилизации ДПК и нарушения ее кровообращения из-за натяжения тканей после формирования соустья, слишком частого наложения швов или прокола всех слоев стенок анастомозируемых органов (B.C. Маят и соавт., 1975; В.П. Петров и Ф.Г. Романенко, 1983).
В основе развития этого осложнения в каждом конкретном случае лежит совокупность причин, однако здесь также общим для всех причин следует признать нарушение литания желудочной стенки после перевязки основных артериальных стволов при проксимальных и дистальных его резекциях. Различают общие и местные причины НА после операций на желудке. Общие причины: пожилой и старческий возраст, раковая интоксикация, анемия, декомпенсированный стеноз привратника и связанные с ним гипопротеинемия, нарушение водно-солевого и других видов обмена, тяжелая форма сахарного диабета и др. Все эти причины обусловливают резкое замедление регенераторных свойств тканей (П.И. Червяк, 1975).
Местные причины в основном обусловлены дефектами хирургической техники. К этим причинам относятся черезмерная скелетизация и травма тканей культи ДПК или желудка при формировании ГДА, особенно при высокой резекции желудка по поводу язвы субкардиального отдела. При этом учитывается, что восходящая ветвь левой желудочной артерии дает ветви третьего порядка к передней поверхности пищевода, кардии и дну желудка. Ветви, идущие к пищеводу, — главный источник васкуляризации его нижнего отдела. В связи с этим при высокой мобилизации желудка до уровня пищевода по малой кривизне необходимо перевязывать левую желудочную артерию как можно ближе к ее корню. В таком случае сохраняются анастомозы между ветвями желудочной, диафрагмальной и собственно пищеводными артериями. Нарушение данного правила приводит к деваскуляризации этого участка желудка с последующей НША
Обширное скелетизирование экстраорганных сосудов желудка, особенно при удалении селезенки, может привести к ишемическому некрозу стенки культи желудка. У 3-20% людей левая желудочная артерия отходит совместно с левой печеночной. Перевязка последней может привести к некрозу печени. В подобных случаях перевязку левой желудочной артерии следует накладывать ближе к стенке желудка. При субтотальной дистальной резекции желудка очень опасна связанная с удалением селезенки перевязка селезеночной артерии или большинства коротких артерий желудка. При этом культя почти не снабжается кровью, в результате чего может развиться несостоятельность швов ГЭА или некроз желудка (В.С. Маят, 1975; Б.К. Дружков, 1978 и др.).
Одной из основных причин НШ эзофагоэнтероанастомоза (ЭЭА) служит черезмерная скелетизация пищевода. Это осложнение наблюдается у 1-3,9% больных. Другая причина — наложение слишком редких, негерметичных или слишком частых, многорядных швов, в результате чего нарушается кровоснабжение в зоне анастомоза. Грубая ошибка — использование для формирования анастомоза неполноценных тканей, пораженных вследствие раковой инфильтрации, воспаленных и сильно травмированных и т/д. Недопустимым считается сквозное прошивание стенки при наложении перитонизирующих швов (О.Б. Милонов и соавт, 1990). Ошибкой также считается наложение анастомоза без устранения натяжения тканей. В этих случаях считается необходимым произвести дополнительную мобилизацию кишечной петли при формировании ЭЭА или же отказаться от наложения анастомоза по Бильрот-I при дистальной резекции желудка.
Некроз стенки желудка после операции на нем — относительно редкое осложнение, чаще всего возникающее после ваготомии. В литературе описаны лишь единичные случаи некроза желудочной стенки (В.П. Спивак и соавт., 1983; Н.Н. Иванов, 1986; F. Largiader, 1983). Некроз стенки желудка, как правило, локализуется на малой кривизне и реже — в области большой кривизны и дна желудка. Он может привести к перфорации в свободную брюшную полость, к образованию наружного желудочного свища, некротических язв (С. Couinaud, 1983). Согласно сборной статистике Johnston (1975), частота этого осложнения составляет 0,16-0,18%, а летальность достигает 50%.
Из существенных моментов обращает на себя внимание относительно скрытое течение этого осложнения. В большинстве описанных случаев некроз стенки желудка с перфорацией в брюшную полость проявляется на 2-6-й день после операции резкими болями в эпигастрии, напряжением передней брюшной стенки, выраженными перитонеальными явлениями, симптомами массивного внутреннего кровотечения (В.П. Спивак и соавт, 1983; Couinaud, 1983). Часто манифестирующими симптомами (при прикрытых перфорациях) являются поддиафрагмальный абсцесс и эмпиема плевры в последующем.
Обращает на себя внимание стертое атипичное течение некроза стенки желудка с перфорацией в брюшную полость, основным проявлением которого могут быть упорный паралитический илеус на 2-6-й день после операции (Н.Н. Иванов, 19851, гидроторакс и поддиафрагмальный абсцесс. Интерес представляет и редкость локализиации некроза в области дна желудка, особенно после СПВ. Причина некроза стенки желудка в этой области явно ишемического характера, обусловленного черезмерной мобилизацией большой кривизны желудка и спленэктомией.
Обширная мобилизация большой кривизны (А.Г. Винниченко и соавт., 1981; М.И. Кузин и соавт., 1982) и спленэктомия (С. Couinaud, 1983) в ходе выполнения резекции и СПВ повышают опасность развития ишемического некроза стенки желудка. Хотя последние после резекции и СПВ и не являются широко распространенным осложнением, практическому врачу следует помнить о такой возможности. Раннее распознавание некроза и срочная операция позволяют предотвратить летальный исход. Для профилактики этого осложнения целесообразным считают не проводить черезмерную скелетизацию большой кривизны желудка, включая его короткие артерии.
Раннее распознавание НША представляет значительные трудности из-за применения в послеоперационном периоде обезболивающих средств и комплекса интенсивной терапии, а также различных клинических масок этого осложнения (острая легочная, острая СС недостаточность и др.).
Клиническая симптоматика этого осложнения во многом напоминает таковую при НШК ДПК, особенно при расхождении швов ГДА. В клинической картине наблюдаются как острая, так и стертая форма НША. Если она возникает рано — на 2-5-й день после операции, а это часто результат технических ошибок при формировании анастомоза или значительного снижения сепаративных процессов (у лиц пожилого возраста и у онкологических больных), то чаще наблюдается яркая картина прободно-разлитого перитонита: резкая слабость, холодный пот, боли в животе, усиливающиеся при глубоком дыхании и отдающие в левое плечо и надплечье.
Больные часто ощущают стеснение в груди. Нередко наблюдается икота. К ранним диагностическим признакам НША можно отнести неразрешающий парез кишечника, немотивированную тахикардию и гипертермию, несоответствие показателей температуры и пульса, содружественный плеврит и пневмонию. Сочетания указанных симптомов с данными ЛИ крови, выполненные в динамике (нарастающий лейкоцитоз, сдвиг лейкоформулы влево), могут стать основанием для принятия решения о повторной операции. Выраженность перитонеальных симптомов во многом зависит от фона, на котором разразилась катастрофа.
У резко ослабленных и ареактивных больных такие симптомы, как резкая болезненность и напряжение мышц брюшной стенки, и признаки раздражения брюшины могут отсутствовать или быть слабо выраженными. Однако на этом фоне постепенно нарастающая тахикардия, повышение температуры и лейкоцитоз, нарастание пареза кишечника, быстро прогрессирующее ухудшение состояния больного играют решающую роль в диагностике этого осложнения. Стертые формы НША обычно наблюдаются при ее более позднем возникновении, когда уже успели образоваться отграничительные спайки.
Клиническая картина этой формы проявляется высокой температурой, лейкоцитозом, постепенно нарастающей интоксикацией. При НША во время некроза стенки желудка картина нередко протекает через стадию формирования ограниченного подпеченочного или поддиафрагмального гнойника, в которых открывается свищ. Если гнойник вовремя не вскрыт, то обычно происходит его прорыв в свободную брюшную полость, в результате чего развивается картина разлитого перитонита.
Чтобы уточнить диагноз, применяется контрастная рентгенография с использованием жидких контрастных веществ, а также лапароскопия, особенно в сочетании с введением контрастного вещества или окрашенной жидкости через рот.
Лечение. Лечение НША — задача весьма трудная и сложная. Результаты лечения осложнения до настоящего времени продолжают оставаться неудовлетворительными, причина главным образом обусловлена поздней диагностикой осложнения. Тактика при повторных операциях по поводу НША различна. При ранней диагностике осложнения, когда перитонит еще не выражен и состояние больного удовлетворительное, рекомендуется радикальное вмешательство — резекция желудка, которая дает самые хорошие результаты при НША, возникшие после дистальных резекций (О.Б. Милонов и соавт., 1990).
При НШ ГДА в этих случаях производят реконструкцию в модификации типа Бильрот-II (B.C. Маят и соавт., I97S; A Detrussi et al., 1979 и др.). При НША или некрозе культи после субтотальной резекции желудка может быть выполнена резекция культи с наложением ЭЭА по Ру. В конце операции за анастомоз проводят тонкий термопластичный зонд, предназначенный для энтерального питания. Рекомендуют (B.C. Маят и соавт., 1975) наряду с ушиванием дефекта в соустье накладывать илеостому для питания больного. Если диагноз устанавливается в первые часы и операция производится своевременно, результаты хорошие.
Так как диагноз НША устанавливается с опозданием, воспользоваться такой тактикой не удается. Поэтому операцию заканчивают широким дренированием брюшной полости, надеясь сформировать свищ, учитывая особенности моторно-эвакуаторной функции желудка, резецированного по способу Бильрот-I. Для питания больного рекомендуют (A.M. Ганичкин и соавт, 1973; А.И. Горбашко и соавт, 1983) проводить чрезназально в ДПК полихлорвиниловый зонд, который в первые 2 сут. после операции выполняет дtкомпрессивную функцию. Клинические проявления НШ ГДА протекают значительно легче по сравнению с НШК ДПК (А.Г. Земляной и соавт., 1987). Автор это объясняет тем, что частично сохраняется пассаж, и поэтому не так резко нарушается пищеварение, как после резекции желудка по способу Бильрот-II.
Для закрытия свища используют обтуратор В.А. Иваньковича (1988), изготовленный из тонкой резиновой пластинки (материал грелки).
Во всех случаях, когда ререзекция по тем или иным причинам считается нецелесообразной, надо исходить из следующей ситуации: если нет грубых воспалительно-инфильтративных изменений в зоне анастомоза и отмечается достаточная мобильность стенок, необходимо ушить дефект анастомоза, так как при этом сохраняются наибольшие шансы на выздоровление (О.Б. Милонов и соавт, 1990). Авторы считают целесообразным ушивание дефекта произвести однорядными вворачивающими швами узелками внутрь с надежным захватом обеих стенок. Зону швов дополнительно укрепляют путем подшивания сальника, петли кишки, пластины из коллагена или твердой оболочки головного мозга.
В том случае, если края дефекта ригидны вследствие воспалительного процесса, имеется возможность закрыть отверстие путем тампонады (пломбировки) сальником на ножке (если он имеется) по принципу ушивания ПЯ по Оппелю—Поликарпову. До ушивания за анастомоз проводят тонкий зонд с отверстиями, который сначала используют для эвакуации кишечного содержимого, а начиная с З-5-ro дня — для энтерального питания. Если позволяет состояние больного, рекомендуется (B.C. Маят и соавт., 1975) накладывать или У-образную энтеростому, или энтеростому с двойным дренированием — приводящей и отводящей петли, причем зонд, введенный в отводящую петлю, в дальнейшем используют для энтерального питания.
Во многих случаях ликвидировать НША не представляется возможным (крайне тяжелое состояние больного, запоздалая диагностика). Тогда ограничиваются дренированием брюшной полости с последующей активной аспирацией. Одновременно пытаются провести зонд за анастомоз. Профилактика НША состоит в полноценной предоперационной подготовке и качественном техническом проведении операции.
В профилактике некроза стенки желудка основное значение придают тщательной, атравматической технике скелетирования малой кривизны желудка, се надежной инвагинации и реперитонизации в ходе операции. Лигирование сосудов рекомендуется производить поверхностно, без включения в шов стенки желудка, избегать вынужденной спленэктомии и др.
Григорян Р.А.
Опубликовал Константин Моканов
Источник