Низкая кишечная непроходимость это
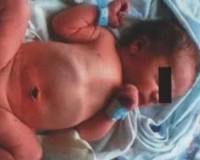
Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
Общие сведения
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.

Врожденная кишечная непроходимость
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Большинство аномалий, которые впоследствии проявляются кишечной непроходимостью, формируются с 4 по 10 недели внутриутробного периода. В это время наблюдаются активный рост и дифференцировка пищеварительных отделов, поворот кишечника. С 18-20 недели беременности плод совершает глотательные движения, поэтому околоплодные воды частично попадают в верхние отделы пищеварительного тракта и скапливаются над местом непроходимости.
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом “bubble double” — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
Источник

Непроходимость кишечника – это комплекс симптомов, развивающихся на фоне полного или частичного нарушения продвижения пищи по кишечнику. Непроходимость кишечника является грозным состоянием, которое при отсутствии лечения неизбежно осложняется перитонитом, некрозом кишки и приводит к гибели пациента. Поэтому начать лечить такое заболевание нужно как можно раньше.
Причины и виды острой кишечной непроходимости
В зависимости от того, что послужило причиной ее развития, выделяют:
- Динамическую, или функциональную непроходимость. Она развивается из-за нарушения перистальтики кишечника – его спазма или паралича.
- Механическую непроходимость кишечника. Она развивается из-за закрытия просвета кишки и невозможности транзита его содержимого. Здесь различают:
- Странгуляционную непроходимость кишечника, от латинского strangulatio – удушение. Она развивается из-за сдавления кишки или ее брыжейки, в результате которого нарушается кровоснабжение кишечника. Это очень опасное состояние, поскольку может привести к некрозу кишечной стенки.
- Обтурационная непроходимость кишечника. Развивается из-за закупорки (обтурации) просвета кишки инородными телами (конкременты, паразиты), опухолью или рубцовой деформацией.
По месту развития выделяют толстокишечную и тонкокишечную непроходимость.
В онкологии непроходимость кишечника чаще всего носит обтурационный характер и развивается, как осложнение колоректального рака, когда опухоль перекрывает просвет толстой кишки, как правило, в его терминальных стадиях. Обтурация может развиться и в результате сдавления кишки опухолью другого органа, например, матки или предстательной железы.
Непроходимость тонкого кишечника возникает реже. Как правило, ее причиной является канцероматоз висцеральной брюшины. Первичные опухоли в этом отделе встречаются крайне редко.
Последствия непроходимости кишечника
Развитие непроходимости запускает каскад патологических процессов, которые действуют на организм системно. При опухолевой обтурации начало, как правило, носит стертый характер из-за неполной окклюзии просвета кишки, но по мере роста опухоли, ситуация усугубляется. Острая непроходимость, как правило, развивается из-за полной обтурации плотными каловыми массами на суженном опухолью участке кишки.
В первое время после развития непроходимости, отмечается усиление перистальтики кишки. Он как бы хочет преодолеть препятствие. По мере того, как скапливается кишечное содержимое, стенка кишки перерастягивается, возникают водно-электролитные и метаболические нарушения, моторная функция резко ослабевает, а затем и вовсе наступает паралич кишечника.
На втором этапе развиваются нарушения секреторно-резорбтивной деятельности кишечника и нарушения пристеночного пищеварения, блокируется ферментативная активность энтероцитов, поскольку они отторгаются, а регенеративная активность крипт сначала угнетается, а затем и вовсе прекращается.
В таких условиях активируется деятельность кишечных бактерий, и так называемого симбионтного пищеварения. Оно не физиологично и по эффективности уступает нормальному, пристеночному пищеварению. В результате происходит гниение и брожение, а также накопление большого количества продуктов неполного расщепления белков, часть из которых оказывает токсическое действие.
По мере прогрессирования процесса происходит нарушение иммунных механизмов защиты, что приводит к активному размножению анаэробных бактерий, выделяющих экзо- и эндотоксины. Они действуют на организм системно – нарушают микроциркуляцию тканей, приводят к расстройству ЦНС, нарушают клеточный метаболизм. Благодаря этим эффектам увеличивается проницаемость кишечной стенки для бактерий, и они могут распространяться в брюшную полость, кровоток и лимфоток, вызывая перитониты и даже сепсис.
Прогрессируют и водно-электролитные нарушения. За счет нарушения работы кишки происходит усиленная фильтрация жидкости, обратно она не всасывается и скапливается в приводящей петле кишечника. В нормальных условиях в сутки в просвет ЖКТ поступает около 10 л жидкости (с учетом пищи, питья, слюны и секретов пищеварительных желез). Около 8-9 литров должно всасываться обратно, но этого не происходит из-за нарушения реабсорбции. Жидкость скапливается в приводящем отделе кишки, вызывая его расширение. Это, в свою очередь, приводит к рефлекторной рвоте, что еще больше усугубляет обезвоживание. На этом фоне быстро развиваются электролитные нарушения, которые в конечном итоге приводят к почечной и сердечной недостаточности.
Симптомы кишечной непроходимости
- Боли. Это один из самых первых признаков непроходимости кишечника. Он отмечается абсолютно у всех больных. При опухолевой непроходимости боль возникает внезапно, без видимых причин, и может даже являться одним из первых признаков рака. Она имеет схваткообразный характер. Наибольшая болезненность приходится на момент перистальтических сокращений, после чего она немного утихает на пару минут. Постепенно интенсивность болевых ощущений усиливается и через несколько часов они уже носят нестерпимый характер. Стихают они только на 2-3 сутки, когда уже развивается паралич кишки – «шум в начале, тишина в конце», симптом «могильной тишины», когда вообще нет звуков перистальтики.
- Рвота. Если непроходимость располагается на уровне тонкой кишки или правого отдела толстого кишечника, рвота будет присутствовать на ранних стадиях, как признак рефлекторного раздражения ЖКТ. При непроходимости терминальных отделов, рвоты сначала скорее всего не будет или она будет с большими промежутками. В перерывах больные могут страдать от тошноты, икоты или отрыжки. Если непроходимость кишечника сохраняется, рвота приобретает неукротимый характер, сначала выходит застойное содержимое желудка, а потом и кишечника, вплоть до рвоты каловыми массами. Это плохой признак, поскольку он говорит о том, что рвота является симптомом токсического отека головного мозга, и устранить ее с помощью дренирования ЖКТ невозможно.
- Задержка стула. Этот симптом наблюдается при непроходимости на уровне сигмовидной и прямой кишки. При высокой непроходимости в первое время стул может сохраняться.
- Вздутие живота. Здесь выделяют 4 признака: асимметрия живота, пальпируемая выпуклость кишечника, перистальтические сокращения кишечника, которые можно видеть невооруженным глазом, тимпанический звук при перкуссии.
- Кровянистые или слизистые выделения из прямой кишки. Обычно они возникают при раке терминальных отделов кишечника и связаны с секрецией слизи опухолью, ее распадом или травмированием каловыми массами.
В процессе развертывания клинической картины непроходимости кишечника выделяют три периода:
- Ранний – до 12 часов. Основным симптомом этого периода является схваткообразные опухоли в животе. Рвота развивается редко и только при обтурации (закупорке) на уровне тонкого кишечника.
- Промежуточный период – от 12 часов до суток. В это время симптоматика продолжает нарастать и превращается в развернутую картину. Боль становится интенсивной и даже нестерпимой, без схваток, отмечается увеличение живота, рвота, возникают признаки дегидратации.
- Поздний период – более 24 часов. Состояние больного ухудшается, повышается температура, развивается системный воспалительный ответ, вплоть до перитонита и сепсиса. Нарастает отдышка и сердечная недостаточность.
Диагностика кишечной непроходимости
Заподозрить диагноз кишечная непроходимость можно на основании характерных жалоб пациента. Подтверждение производится с помощью инструметального обследования.
Наиболее простой, быстрый и доступный метод диагностики – это обзорная рентгенография органов брюшной полости. На снимках обнаруживаются характерные признаки:
- Чаша Клойбера – видны расширенные петли кишечника в виде куполов, и в них горизонтальный уровень жидкости. Эта картина напоминает перевернутую вверх дном чашу. Чаш может быть несколько, на снимке они наслаиваются друг на друга.
- Кишечные аркады – возникают из-за раздувания газами петель тонкой кишки, в нижних коленах кишки визуализируется горизонтальный уровень жидкости.
- Складки Керкинга – из-за растяжения тощей кишки на рентгенограммах она приобретает вид растянутой пружины.
- Могут также применяться рентгенологические исследования с контрастированием, например, исследование пассажа бариевой взвеси по ЖКТ, или ирригоскопия. Однако данные методы занимают много времени и затягивают принятие решения о необходимости операции.
Из других методов диагностики применяются:
- Эндоскопическое обследование, например, колоноскопия или ректороманоскопия. Такое исследование помогает определить локализацию новообразования и уровень стеноза в обтурированном сегменте кишечника. В ряде случаев через стенозированный участок удается провести зонд и дренировать приводящий отдел кишки. Колоноскопия не проводится при тяжелом состоянии пациента, наличии симптомов перитонита и угрозе перфорации опухоли.
- КТ. С помощью этого исследования удается визуализировать опухоль, ее размеры и протяженность стеноза (сужения). Кроме того, можно оценить взаимоотношение рака с окружающими тканями и определить наличие метастазов.
- УЗИ. При непроходимости визуализируется увеличение просвета кишечника, скопление в нем воздуха (газов), утолщение стенки кишки за счет воспаления. При развитии системных воспалительных процессов может обнаруживаться свободная жидкость в брюшной полости.
Лечение кишечной непроходимости и первая помощь
Если у пациента подозревают непроходимость кишечника, его немедленно госпитализируют в стационар, поскольку сроки начала лечения напрямую сказываются на прогнозе. Применяются как консервативные, так и хирургические методы.
В рамках консервативной терапии применяются следующие процедуры:
- Декомпрессия кишки. С этой целью может применяться удаление кишечного содержимого выше места обструкции с помощью зондовой аспирации или постановке клизм.
- Коррекция водно-электролитных нарушений, восполнение потери жидкости. С этой целью назначаются инфузии кристаллоидных растворов.
- Купирование боли. Назначаются спазмолитики и анальгетики, например, атропин, платифиллин и др.
- Восполнение потери белка – инфузия белковых препаратов.
- Для профилактики инфекционных осложнений назначаются антибиотики широкого спектра действия.
- Стентирование просвета кишки. С помощью эндоскопа в место непроходимости кишки вводится саморасширяющийся стент. Он раздвигает опухолевые ткани и поддерживает кишку в расправленном состоянии, обеспечивая свободный пассаж ее содержимого. Таким образом, выигрывается время на более тщательную подготовку к плановому вмешательству.
Для онкологических пациентов это особенно актуально, поскольку обширное опухолевое поражение приводит к необходимости наложения колостомы. Установка стента при опухолевой непроходимости дает время для проведения неоадъювантной или периоперационной химиотерапии. Это позволит уменьшить объем опухолевой массы и, возможно, даже провести радикальную операцию. В других случаях это дает шанс наложить обходные анастомозы. Для пациентов в терминальной стадии колоректального рака, у которых есть высокие риски осложнения хирургического вмешательства и наркоза, стентирование является основным методом лечения непроходимости кишечника. После проведения процедуры, пациента продолжают наблюдать и к хирургическому лечению прибегают только в случае развития жизнеугрожающих осложнений.
Во всех остальных случаях показана операция, поскольку опухоль будет продолжать расти и рано или поздно возникнет рецидив непроходимости.
При компенсированном состоянии хирургическое вмешательство может быть отложено на срок до 10 дней, при субкомпенсированном его проводят как можно раньше, после стабилизации с больного. А если есть симптомы перитонита, выполняется экстренная операция.
В любом случае, во время хирургического вмешательства по поводу непроходимости кишечника проводят вскрытие брюшной полости (лапаротомию) с ее ревизией. Определяют расположение опухоли, ее взаимоотношение с окружающими тканями, наличие видимых метастазов. Также выполняют оценку жизнеспособности кишечной стенки с целью определения объема резекции.
В идеале выполняется радикальное удаление опухоли посредством резекции пораженного отдела кишки и восстановление непрерывности кишечника посредством наложения анастомоза. К сожалению, при развитии непроходимости на фоне злокачественного процесса, такой объем операции одноэтапно произвести очень сложно и рискованно, поскольку имеются обширные опухолевые поражения.
Как правило, в таких случаях проводятся паллиативные операции:
- Наложение обходного анастомоза вокруг фрагмента кишки с опухолью. Тем самым непроходимый (обтурированный) отдел исключается из пищеварительной цепи.
- Выведение стомы – отдел кишечника, расположенный выше места непроходимости, выводится на переднюю брюшную стенку в виде отверстия. Через него кишечное содержимое будет отводиться в специальный мешок – калоприемник.
Стомирование является калечащей операцией и тяжело переносится пациентами в моральном плане. Но в этой ситуации на первое место выходит спасение жизни пациента. По возможности, после стабилизации его состояния и устранения последствий кишечной непроходимости проводят дальнейшее лечение, например, химиотерапию, лучевую терапию, и при удовлетворительных результатах проводят реконструктивные вмешательства для восстановления целостности кишки.
Источник