Операция острая спаечная кишечная непроходимость диета

Спаечная кишечная непроходимость – расстройство пассажа содержимого пищеварительного тракта в результате образования грубых рубцовых сращений в брюшной полости. Патология вызывается различными причинами, но чаще всего является следствием хирургического вмешательства. Заболевание характеризуется сильными болевыми ощущениями и асимметричным вздутием живота, рвотой, невозможностью отхождения газов и стула, постепенным нарастанием признаков интоксикации. Диагностика заключается в проведении обзорной рентгенографии органов брюшной полости, УЗИ, КТ и МРТ. Тактика зависит от формы патологии и времени ее появления; как правило, выполняется повторная операция.
Общие сведения
Спаечная кишечная непроходимость – нарушение продвижения пищевых масс и пищеварительных соков по кишечнику, связанное с формированием спаек. Это довольно распространенная патология, которая является серьезной проблемой хирургии и гастроэнтерологии, она занимает примерно 30-40% среди всех типов кишечной непроходимости. Проявляется одинаково часто как у мужчин, так и у женщин, независимо от возраста. Актуальность заболевания в последнее время значительно возросла из-за роста количества и объема оперативных вмешательств на органах брюшной полости. По данным многих авторов, примерно 40% всех операций сопровождаются появлением спаек, при этом до 60% всех лапаротомий выполняется по поводу спаечной кишечной непроходимости.
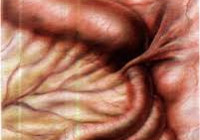
Спаечная кишечная непроходимость
Причины спаечной кишечной непроходимости
Причинами формирования спаек могут быть травматические повреждения, кровотечение в брюшную полость, ишемия желудочно-кишечного тракта, инородные тела, негативное воздействие токсинов, гнойные процессы брюшной полости (перитонит, аппендикулярный абсцесс и пр.), оперативные вмешательства, в ходе которых происходит пересушивание брюшины (чаще всего это аппендэктомии, операции по поводу патологии матки и придатков), генетическая предрасположенность.
Механизм образования спаек объясняется расстройством процессов рассасывания воспалительных элементов и их замещением соединительной тканью. Известно, что брюшина в ответ на травму и любое воздействие продуцирует экссудат, который обладает клейкими свойствами. Из его клеток образуются соединительнотканные волокна, постепенно выпадает фибрин, который должен рассасываться по окончании процессов заживления. Если этого не происходит, он прорастает коллагеновыми и эластическими волокнами, сосудами – так образуются спайки.
Симптомы спаечной кишечной непроходимости
Спаечная кишечная непроходимость подразделяется на три вида: обтурационную, странгуляционную и сочетанную (с признаками механического и динамического типа: обычно развивается в случае формирования спаек между очагом воспаления в брюшной полости и петлями кишечника). Также выделяют сверхострую, острую и хроническую форму патологии, которые отличаются скоростью развития, степенью тяжести и выраженности симптомов.
Обтурационный тип патологии вызван сдавлением петель кишечника спайками, но при этом они не нарушают его кровоснабжение и иннервацию. Болевые ощущения появляются внезапно, они связаны с усилением перистальтики и носят приступообразный характер. Время появления рвоты с примесями желчи и зелени зависит от уровня препятствия: чем выше непроходимость, тем быстрее развивается рвота. У пациента определяется равномерное вздутие живота, нарушается отхождение газов, возникают запоры. Врач может увидеть перистальтику кишечника через брюшную стенку и определить усиление шумов.
Странгуляция характеризуется сдавлением брыжейки кишечника и осложняется некрозом пищеварительного тракта. Клинические признаки развиваются остро и внезапно: появляется сильная боль в животе без четкой локализации, бледность кожных покровов, пациент не может найти удобное положение, отказывается от еды. Некроз кишечника может вызвать стихание симптомов, но только на короткое время. Рвота без примесей, она имеет рефлекторный характер и вызвана травмой брыжейки. Постепенно появляется задержка отхождения газов и стула. Признаки токсикоза нарастают стремительно (учащение пульса, перепады артериального давления, слабость, головокружение, обезвоживание и т. п.). Вначале живот мягкий, но болевой сидром вызывает напряжение мышц живота. Перистальтика невидима невооруженным глазом.
Спаечная кишечная непроходимость, как правило, является осложнением хирургических манипуляций, при этом она может развиваться в разные сроки. У пациентов с тяжелым перитонитом патология регистрируется в первые дни после операции. Тяжелое состояние больных и выраженные признаки основной патологии маскируют симптоматику непроходимости. Пациентов беспокоят периодические схваткообразные боли, рвота. Постепенно развивается асимметричное вздутие живота. Пальпация болезненна, прикосновения к мышцам вызывают усиление болевых ощущений. Стул отсутствует.
Спаечная непроходимость иногда развивается на 5-13 день после операции и улучшения общего состояния, или же на 3-4 неделе. При этом наблюдаются отчетливые симптомы заболевания: интенсивные периодические боли, частая рвота с примесью желчи, асимметрично вздутый живот, видимая перистальтика, усиленные кишечные шумы. Симптоматика постепенно нарастает, исчезает самостоятельный стул и резко ухудшается состояние пациента.
Если болезнь развилась через длительный промежуток времени после хирургической процедуры, говорят о поздней спаечной кишечной непроходимости. Патология характеризуется внезапным появлением схваткообразной боли, частой рвотой, сильным беспокойством и вынужденным положением пациента. Газы и стул самостоятельно не отходят. Живот асимметрично вздутый, прикосновения к нему усиливают приступы боли, отчетливо видна перистальтика петель кишечника. У пациента быстро нарастают признаки интоксикации.
Диагностика спаечной кишечной непроходимости
Заподозрить спаечную кишечную непроходимость можно на основании клинических признаков и данных анамнеза о предшествующей операции на органах брюшной полости. Основными методами диагностики считаются рентгенологические: рентгенография брюшной полости обзорная и после контрастирования кишечника взвесью сульфата бария. Эти исследования позволяют определить растяжение петель кишечника, чаши Клойбера (раздутые участки пищеварительного тракта, содержащие жидкость и газы), затемнение нижних отделов живота, задержку контраста в отдельных петлях и пр.
В последние годы все чаще в качестве методов диагностики используются лапароскопия, УЗИ органов брюшной полости, КТ и МРТ. Они помогают гастроэнтерологу и хирургу выявить причину патологии, а также степень тяжести и вид повреждений.
Лечение спаечной кишечной непроходимости
Терапевтические процедуры зависят от типа патологии и времени ее появления, а также общего состояния больного, сопутствующих заболеваний. Лечение ранней спаечной кишечной непроходимости необходимо начать с консервативных методов, которые позволяют восстановить функции пищеварительной системы и нередко являются предоперационной подготовкой. Очень важно правильно вычислить допустимый период консервативной терапии, и при отсутствии положительных результатов сразу провести операцию.
При регистрации ранних признаков болезни всем пациентам назначают парентеральное (внутривенное) питание, а также мероприятия, улучшающие перистальтику кишечника, предупреждающие развитие интоксикации и нормализующие общее состояние. Если симптомы заболевания появились на 2-3 сутки после хирургической процедуры на фоне пареза кишечника и перитонита, то необходимо ликвидировать паретический компонент непроходимости: с этой целью вводят тримекаин в перидуральное пространство. Совместно с этим назначают промывание желудка, сифонные клизмы, внутривенно вливают гипертонический раствор натрия хлорида и неостигмин. Все вышеуказанные процедуры проводят курсами (примерно 2-3) в течение 24 часов. При отсутствии положительной динамики через 5-6 часов после назначения терапии осуществляют лапаротомию.
При подозрении на раннюю странгуляционную непроходимость показано кратковременное консервативное лечение, а затем проведение операции с последующей поддерживающей терапией и уходом. Лечение поздней непроходимости всегда хирургическое, промедление может вызвать некротические изменения стенок кишечника. Перед хирургической процедурой проводят подготовку: промывают желудок, делают сифонную клизму, вводят прозерин. Если через 2-3 часа боль стихает, признаки патологии исчезают, то пациента оставляют в отделении под наблюдением и назначают антиспаечную терапию. В противном случае сразу проводят операцию по разъединению спаек, наложению обходного анастомоза или резекции участка кишечника (вид вмешательства подбирается индивидуально).
Если больного доставили в больницу в тяжелом состоянии, назначают интенсивную терапию для устранения признаков интоксикации, минимальную предоперационную подготовку и сразу же приступают к хирургической процедуре.
Профилактика и прогноз спаечной кишечной непроходимости
Профилактика спаечной кишечной непроходимости заключается в бережном проведении операции, предотвращении пересушивания брюшины и введения сухих препаратов, своевременной эвакуации крови и инородных предметов. После операции хороший эффект дает физиотерапия: УВЧ, электрофорез, а также лечебная физкультура и соблюдение диеты. Прогноз спаечной кишечной непроходимости при проведении своевременной диагностики и рациональной терапии благоприятный, но высока вероятность рецидива патологии.
Источник
Прилегающая кишечная непроходимость – один из видов нарушения оттока пищевых масс, кишечных соков в просвет кишечника. Это происходит в любом возрасте. Это происходит из-за спаек, образующих брюшину при ее повреждении. Спайки вызывают внешнее механическое сужение просвета кишечника и затрудняют его опорожнение.
Что это такое?
Уверенность – это реактивное разрастание соединительной ткани в виде спаек в ответ на такие факторы, как воспаление, травма (включая любую абдоминальную операцию). Это защитная реакция брюшины, направленная на определение очага поражения. В некоторых случаях эта реакция бывает чрезмерно выраженной.
Особенно часто спаечные процессы образуются при парезе кишечника (отсутствии дефекации). Образование спаек – завершающая (пролиферативная) стадия воспаления брюшной полости вне зависимости от причины (асептическая травма, инфекционный процесс).
Развитие спаек живота – сложная проблема в хирургии. Для его преодоления были перепробованы различные лекарства и методы. Результат считается лучшим, по крайней мере, при травме брюшины при хирургическом вмешательстве. Получена серьезная травма брюшины:
- Использование сухих тканей, лазера, диатермокоагуляции, большого количества шовного материала, раздражающих жидкостей (спирт, йод) во время операции. Самая опасная причина – попадание порошка талька в брюшную полость.
- Развитие обширного воспалительного процесса, вызванного кишечной палочкой. Было обнаружено, что у других патогенов меньше вероятность развития спаек.
- Использование больших разрезов передней брюшной стенки. По этой причине хирурги проводят большую часть своих операций с использованием эндоскопического оборудования, небольших проколов передней брюшной стенки.
При любом вмешательстве на животе в первые 5-7 дней образуются шипы. Вначале на поврежденной брюшине оседает фибрин, который вскоре замещается соединительной тканью, и появляются кровеносные сосуды. Быстрому развитию соединительной ткани «способствует» остальная часть, вызванная парезом кишечника.
Одновременно с образованием спаек происходит процесс их рассасывания, который длится 2-3 недели как компенсаторная реакция организма. Растворение происходит более успешно при активных физических нагрузках пациента, при нормальной работе его кишечника.
Какие виды бывают
Спаечная кишечная непроходимость бывает нескольких разновидностей. Они различаются по времени возникновения после травм (операций) и методам лечения. Он может быть острым, хроническим, полным или частичным. Рассмотрим их подробнее на примере операций. Эти:
- Спастически-молочная непроходимость (при развитии пареза кишечника). Появляется через 2-6 дней после операции.
- Рано. С 5 дня до 2-3 недель после операции.
- Поздно. 3-4 недели после операции. Иногда симптомы появляются через месяцы или годы после вмешательства.
Спастически-паразитарный тип кишечной непроходимости отличается тем, что причина возникает на фоне «остановки» кишечных движений (пареза). В таких условиях первые послеоперационные дни сопровождаются «прилипанием» петель кишечника друг к другу. Это затрудняет передачу их содержимого. Состояние обратимо, спайки рассасываются через 5-7 дней, иногда позже.
Диагностировать такое препятствие несложно. Клиническая картина проявляется болями в животе, внезапным метеоризмом и рвотой. Лечение таких состояний практически всегда консервативное (без хирургического вмешательства), имеет несколько направлений, устраняя причины паралича кишечника:
- Устранение симптомов вздутия кишечника (вводятся желудочные и кишечные зонды, газовая трубка).
- Полная анестезия проводится, поскольку болевой симптом останавливает испражнение. С этой целью чаще всего применяется эпидуральная анестезия в течение нескольких дней.
- Применяются препараты, стимулирующие перистальтику кишечника (прозерин, гипертонический раствор натрия хлорида и др.), Используются различные виды клизм.
Ранние спайки имеют схожие причины возникновения, механизм развития, симптомы; их диагноз относительно прост. Что ее отличает, так это то, что спайки не всегда в конечном итоге проходят.(частично или полностью). Они сжимают просвет кишечника снаружи и могут вызвать механическое препятствие прохождению пищи по кишечнику.
Симптомы этой непроходимости могут сохраняться, несмотря на лечение (аналогично лечению спаечно-молочной непроходимости). В таком случае операцию необходимо удалить из-за тяжелого состояния пациента.
Поздняя кишечная непроходимость из-за спаек может быть полной или неполной, острой или хронической. Консервативное лечение неэффективно, если эти спайки вызывают непреодолимую непроходимость содержимого кишечника, вызывая симптомы тяжелого заболевания. Клиника острой непроходимости типична: рвота не переваривается и не приносит облегчения. Это вызывает обезвоживание из-за большой потери кишечного сока с рвотой (до 6-8 литров в сутки).
Сильная боль в животе резко усиливается при пальпации живота. При развитии кишечной непроходимости возникает абдоминальная асимметрия. Используется при консервативном лечении описанными выше методами, как подготовка к операции. Используется постоянное внутривенное введение растворов для восполнения потери жидкости. Чтобы поставить диагноз и начать лечение, вы можете записаться на прием к лечащему врачу в Москве здесь: https://www.mos-clinics.ru/lechenie/.
Хирургические приемы помощи
В хирургии наблюдается парадоксальное явление: пациент, который один раз прооперировали тривиальный аппендицит, может перенести несколько операций из-за симптомов спаечной кишечной непроходимости. Нет сомнений в том, какое лечение должен проводить хирург. Острая кишечная непроходимость опасна для жизни.
Хирургическое лечение включает несколько способов устранения кишечной непроходимости (через широкий доступ, пункции эндоскопическим методом). По этой причине с 1991 года начали применяться эндоскопические методы лечения. Их применяют при отсутствии противопоказаний:
- Сильное вздутие живота.
- Наличие симптомов диссеминированного перитонита.
- Обнаруживаемый внутрибрюшной инфильтрат.
- Были или имели в прошлом кишечные свищи.
Подобные противопоказания являются основанием для обычного доступа к кишечнику через широкое брюшное отверстие. В случае эндоскопической операции можно переключиться на обычный хирургический доступ после изучения ситуации или в случае осложнений, возникших в результате вмешательства (так называемая конверсия).
Что можно сделать при эндоскопии
В эндоскопической хирургии используются инструменты и видеооборудование, не травмирующие органы брюшной полости. После первого прокола передней брюшной стенки вводится достаточное количество углекислого газа, чтобы безопасно ввести оборудование и завершить исследование (или изменение, распознавание ситуации) содержимого брюшной полости. Газ растягивает спайки и делает их видимыми, что облегчает их пересечение там, где нет сосудов. Это позволяет относительно легко удалить спайки с передней брюшной стенки. Целью введения эндоскопа является:
- Осмотр всей брюшной полости для определения места препятствия оттоку кишечного содержимого. Эта область выглядит как спавшаяся часть кишечника с избытком кишечника.
- Определение жизнеспособности соседних органов.
- Ищите липкие органы, которые вызвали закупорку, разрывая их.
Если кишечник выглядит нормально, его нормальная «работа» появляется после отделения спаек, и операция завершается при отсутствии других спаек – вздутых мест. В тех случаях, когда на брюшных стенках делаются дополнительные разрезы для отделения соседних органов.
Если обнаруживаются инфильтраты, спайки петель кишечника, а лечение непроходимости заключается в удалении части кишечника, необходимо сделать широкие разрезы брюшной полости. Такая необходимость возникает при симптомах возникающей травмы кишечника, появлении кровотечения.
Хроническое течение
Прилегающая непроходимость кишечника может иметь хронические симптомы. Это заболевание определяется как спаечная болезнь живота. Это чаще встречается у женщин, даже в детстве после аппендэктомии. Его диагноз, симптомыони сложны из-за анатомических особенностей женского организма (маточная труба, прилегающий яичник). Спаечная болезнь характеризуется повторяющимися эпизодами острой кишечной непроходимости. Его проявления:
- Основной симптом – боль в животе, особенно вокруг хирургического рубца.
- У вас длительная задержка стула.
- Рвота встречается реже.
Часто этот вид кишечной непроходимости протекает неполно и лечится консервативно. В лечении используются различные виды клизм, особенно эффективны сифонные клизмы. Освобождение кишечника восстанавливает его нормальное функционирование, устраняет боль и нормализует состояние.
Если эпизоды частичной кишечной непроходимости часты, проводят диагностическую лапароскопию (обследование брюшной полости с помощью видеоаппаратуры), введенную через прокол брюшной стенки). Такая процедура объясняет причину возникновения эпизодов непроходимости и исключает другие причины ее развития.
Часто у женщин и девочек маточная труба и яичник вовлекаются в процесс сращения. Возникающая боль вызывает рефлекторный парез кишечника с симптомами задержки стула. Препятствий к развитию кишечного содержимого при эндоскопии не обнаруживают. Иногда причиной болей в животе является воспаление внутрибрюшных брыжеечных лимфатических узлов.
Лечение хронической кишечной непроходимости всегда начинается с консервативных методов, ограничиваясь ими в редких эпизодах болевых симптомов. Если частые болезненные приступы сопровождаются тяжелым общим состоянием, есть основание рассматривать необходимость радикального хирургического лечения (удаление спаек как причины боли, непроходимости). Хирургическое вмешательство не обязательно решает проблему навсегда, все еще существует возможность повторного развития спаечного процесса. Лечение в этом случае сочетает минимально травматичные эндоскопические методы с методами консервативного лечения.
Обструктивная масса всегда является проблемой для пациента и хирурга. Его можно решить своевременным применением пациентом при отсутствии осложнений (2-3 часа острых симптомов). Если 2-3 часа консервативного лечения не дали результатов, предлагается хирургическое лечение, которое обычно начинается с эндоскопического вмешательства для поиска причины или устранения симптомов. Это последняя диагностическая процедура и может быть единственным терапевтическим вмешательством.
После каждого хирургического вмешательства рекомендуется, чтобы пациент был физически активен в течение первых 24 часов после операции, чтобы предотвратить повторение спаек. Назначают ЛФК, лечебную физкультуру, устраивают активный режим дня. Продолжение такой физической активности в сочетании с рациональной диетой может предотвратить повторение симптомов кишечной непроходимости.
Источник