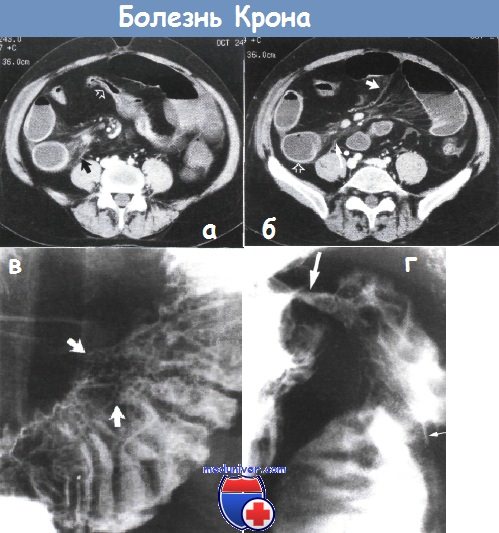
Органические стриктуры желудочно кишечного тракта
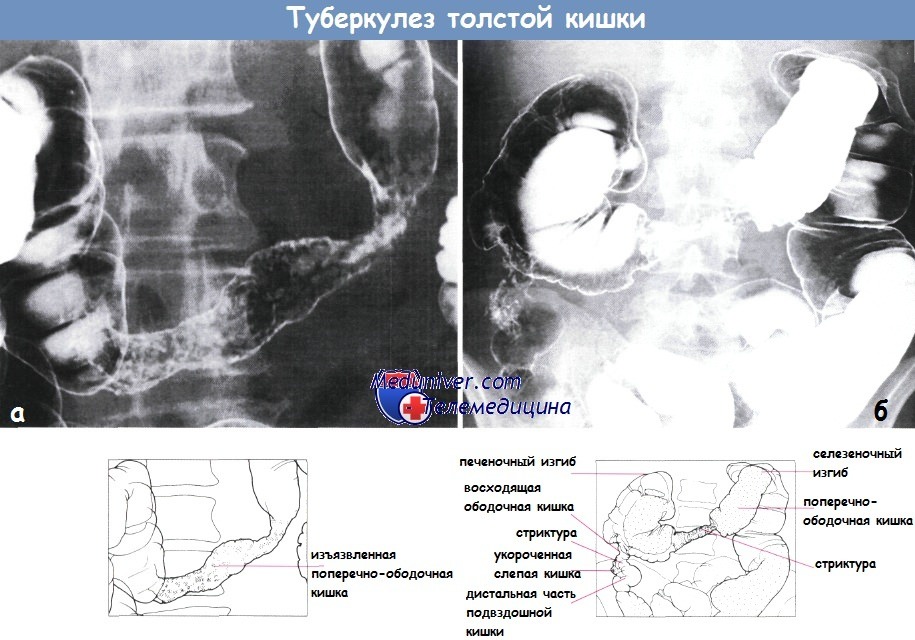
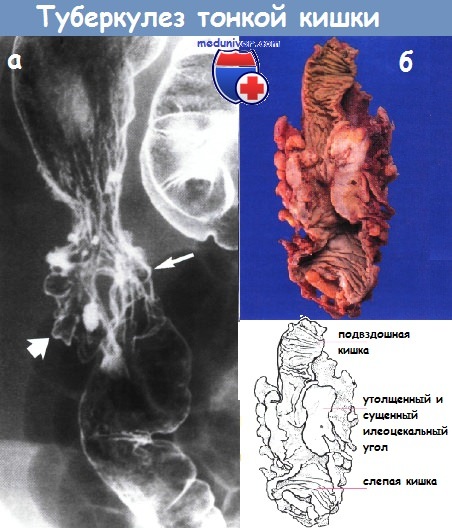
Причины стриктуры кишечника и обследование при нейХарактеристика стриктур кишечника: Дифференциальный диагноз причин кишечных стриктур:1. Мальформации: 2. Сосудистые заболевания: 3. Воспалительные заболевания:
4. Опухоли: 5. Дегенеративные заболевания/функциональные нарушения: 6. Травматические/посттравматические изменения: Причины стриктур тонкой кишки: Причины стриктур толстой кишки:
Какое обследование необходимо при стриктуре кишки?• Анамнез: перенесенные операции на органах брюшной полости, опухоли и т.д. • Клинические исследования: общее состояние пациента, вздутие живота (может отсутствовать при очень высокой обструкции), наличие/отсутствие (тимпанит) перистальтических шумов, очаговая/диффузная болезненность при пальпации, перитонеальные симптомы, стул в прямой кишке. • Методы лучевой диагностики: – Обзорная рентгенография органов брюшной полости и грудной клетки: обструкция тонкой/толстой кишки, свободной воздух, уровни воздуха/ жидкости, расширение желудка, расширение тонкой кишки (>2,5см) с циркулярными складками, наличие воздуха в дистальных отделах толстой кишки, раздутые петли кишки, кальцификаты, пневмобилия. – Обзорная КТ (если возможно, с пероральным и внутривенным контрастированием): расширение тонкой кишки, экзофитные образования слизистой, пневматоз кишечника, пневмобилия, газ в воротной вене, подозрение на отключенную петлю кишки, опухолевую обструкцию и т.д. – Контрастные исследования с заполнением всей толстой кишки:
– Вернуться в оглавление раздела “Хирургия” Оглавление темы “Симптомы болезней толстого кишечника”:
|
Источник
Стриктура – это патология, которая заключается в сужении органов, имеющих трубчатое строение. Ей могут подвергаться мочеточник, пищевод, желчные протоки, а также кишечник и влагалище.
Причинами для образования стриктур могут быть воспалительные процессы, мышечный спазм, опухоли или сдавливание соседними органами. Существуют различные методы лечения стриктур, которые зависят от пораженного органа и других факторов. Далее – о стриктурах подробнее.
Стриктура уретры у мужчин: диагностика и лечение
Под диагнозом стриктура уретры (мочеточника), фото которой вы видите, подразумевается сужение ее просвета впоследствии развития рубцово-склеротических изменений. Чаще данной патологии подвергаются мужчины, которые в анамнезе перенесли травмы органов мошонки, венерические болезни, инструментальные манипуляции и оперативные вмешательства в половых органах. То есть, сужения могут возникать из-за любого повреждения слизистой мочеточника. Стриктура уретры у женщин встречается крайне редко, является результатом различных травм (послеоперационных, послеродовых, при сексе и пр.).
Обычно встречается стриктура лоханочно-мочеточникового сегмента и пузырно-мочеточникового сегмента уретры. В своей медицинской карте записи, например, «стриктура ЛМС». Что это? А это и есть стриктура лоханочно-мочеточникового сегмента мочевыводящего канала.
По происхождению стриктура уретры у мужчин, симптомы которой описаны ниже, бывает:
- врожденной;
- приобретенной (посттравматической и воспалительной).
Чаще всего встречается рубцовая стриктура, причины которой – комбинированные травмы. Химические, тепловые и электрические ожоги также могут привести к развитию этого заболевания. К воспалительным относится, например, стриктура мочеиспускательного канала у мужчин, возникшая в результате гонококковой инфекции.
Врожденная стриктура мочеточника – явление крайне редкостное. Такой диагноз обычно выставляется тогда, когда не получается связать появление заболевания с какими-то травмами или воспалениями.
Диагностика такой патологии как стриктура мочеточника, лечение которой необходимо проводить немедля, проводиться несколькими способами:
- уретрография, заключающаяся в рентгеновском снимке уретры после введения в нее контрастного вещества;
- уретроскопия. В уретру под местной анестезией вводят специальный оптический инструмент, который обследует состояние ее слизистой;
- урофлоуметрия. Определяется скорость мочеиспускания, снижение которой может свидетельствовать про стриктуру в уретре.
При диагнозе стриктура мочевыводящего канала пациенты жалуются на такие симптомы:
- затруднительное мочеиспускание, при котором они вынуждены тужиться;
- тонкую и вялую струю мочи,
- чувство не полностью опорожненного мочевого пузыря;
- дискомфорт в мочеиспускании;
- возможна острая задержка мочи.
Если вы где-то слышали, что лечение стриктуры уретры народными средствами приносит скорое выздоровление, не верьте. Не существует и медикаментозной терапии. Единственный способ вылечить заболевание стриктура уретры – операция. Сегодня существует три метода хирургического лечения этой патологии, их выбор зависит от размера, количества, места расположения и степени выраженности стриктур.
Стриктура влагалища или цервикального канала
Стриктура влагалища или цервикального канала у женщин – это врожденная патология, представляющая собой его сужение в верхней, средней или нижней трети. Возникает заболевание впоследствии влияния на плод на ранних сроках развития тератогенных факторов (наркотиков, алкоголя, вирусных инфекций, ионизирующего излучения). Обычно диагностируется заболевание в период полового созревания девочки. Стриктура влагалища (цервикального канала) проявляется периодическими болями внизу живота при отсутствии менструаций. Не имея возможности выйти наружу, менструальная кровь скапливается в матке и фаллопиевых трубах, впоследствии чего может развиться ее инфицирование. Лечение патологии производится при помощи хирургической коррекции.
Стриктура пищевода
Стриктура пищевода возникает впоследствии образования рубцовой ткани в зоне воспаления. Часто причиной сужения является воздействие кислотного содержимого желудка, попадающего в пищевод. Различают такие патологии:
- злокачественные (раковые) стриктуры;
- доброкачественные (нервно-мышечные, рубцовые) стриктуры пищевода.
Исходя из длины рубца, травматическая, ожоговая и пептическая стриктура пищевода бывает короткой (до 5 см) и протяженной. Протяженные пептические стриктуры делятся на субтотальные (поражение грудного отдела пищевода) и тотальные (охватывающие весь пищевод).
Причины, из-за которых возникают стриктуры пищевода, разные. Это может быть использование нестероидных противовоспалительных средств, эрозивно-язвенный рефлюкс-эзофагит, реже – ожоги и прочие травмы пищевода, в том числе и лучевая терапия.
Стриктура пищевода проявляется такими симптомами, как дисфагия (расстройство процесса глотания), изжога, горькая и кислая отрыжка.
Стриктура желчных протоков
Стриктура холедоха (желчевыводящих путей) – это рубцовое сужение, возникающее впоследствии их повреждения в ходе оперативных вмешательств или пролежней камнями. При этом могут присутствовать такие признаки:
- боль в правом боку живота;
- желтуха;
- лихорадка;
- истечение желчи, что указывает на формирование наружной желчной фистулы.
Кроме того, могут присутствовать диспепсические явления – рвота, тошнота, анорексия, метеоризм, иногда кишечная непроходимость. Стриктура желчных протоков грозит желчным перитонитом и развитием подпеченочного абсцесса.
Относительно классификации, то, в зависимости от места поражения, различается стриктура общего печеночного протока, а также общего и долевого желчного. За тяжестью бывает повреждение желчных путей полное и частичное. Кроме всего прочего, после диагностики выставляется уточненный диагноз, исходя из поврежденного сектора: стриктура терминального или другого отдела холедоха.
Органические стриктуры ЖКТ: что это?
Органическая стриктура кишечника – это рубцовое сужение в некоторых его отделах, возникшее в результате осложнений хронических воспалительных и специфических болезней, а также рубцевания язв на его стенках.
Данные патологии могут поражать любой из отделов кишечника. Поэтому часто в медицинских картах можно увидеть такие диагнозы:
- стриктура прямой кишки;
- стриктуры в илецекальном отделе кишечника;
- стриктуры БДС (большого сосочка двенадцатиперстной кишки) и данной кишки непосредственно;
- стриктура анального канала.
Стриктуры всех органов лечатся исключительно хирургических методом. Откладывать визит к доктору при симптомах наличия данной патологии не стоит, ведь осложнения могут очень страшными, вплоть до летального исхода.
Источник
Стеноз кишечника – это сужение его просвета из-за патологических изменений кишечной стенки или близлежащих органов. Нарушается продвижение содержимого по кишечнику, ухудшается переваривание пищи, страдает самочувствие. Без лечения заболевание прогрессирует и приводит к тяжёлым осложнениям.
Симптомы
Клиника стеноза кишечника зависит от локализации патологического процесса.
Стеноз пилородуоденальной зоны
При сужении привратника и начального отдела 12-перстной кишки нарушается эвакуация содержимого желудка в кишечник. Это приводит к дефициту питательных веществ.
- чувство тяжести и распирания в желудке после еды;
- рвота, приносящая облегчение (характерный признак – наличие в рвотных массах частиц пищи, съеденной накануне, отсутствие примеси желчи);
- отрыжка тухлым, связанная с застоем и разложением пищи в желудке;
- отсутствие аппетита;
- снижение веса вплоть до тяжёлого истощения;
- признаки дефицита витаминов и микроэлементов: анемия, ломкость ногтей, выпадение волос;
- жажда из-за постоянной рвоты;
- электролитные нарушения: судороги в мышцах, парезы и параличи, аритмичный пульс.
Стеноз тонкой кишки и верхних отделов толстой кишки
Признаки ухудшения переваривания пищи сочетаются с нарушением проходимости кишечника.
- неинтенсивные боли в животе;
- снижение частоты дефекации;
- рвота рефлекторного характера – чем выше локализация стеноза, тем чаще возникают эпизоды рвоты;
- снижение веса;
- слабость, головокружение.
Стеноз нижних отделов толстой кишки
Каловые массы скапливаются выше участка сужения, нарушается проходимость толстой кишки.
- ноющие или схваткообразные боли в зоне поражения;
- постоянные запоры;
- кал приобретает форму карандаша;
- анальные трещины и геморрой из-за постоянного натуживания при дефекации;
- вздутие живота из-за гнилостных процессов в кишечнике и нарушения отхождения газов.
Выраженность симптомов зависит от тяжести стеноза.
Причины
Стеноз кишечника осложняет течение многих заболеваний органов брюшной полости.
- Язвенная болезнь 12-перстной кишки – основная причина стеноза пилородуоденальной зоны. На фоне язвенного поражения развивается рубцовая деформация кишки, сужается ее просвет. Состояние ухудшается при обострении язвенной болезни.
- Опухоли кишечника и окружающих тканей – растущее новообразование уменьшает просвет кишечника изнутри или сдавливает его снаружи.
- Дивертикулёз кишечника – заболевание, при котором образуются выпячивания стенок кишечника – дивертикулы. Основная локализация патологических изменений – ободочная кишка. Хроническое воспаление дивертикулов способствует развитию стеноза.
- Воспаление кишечника. При неспецифическом язвенном колите поражается толстая кишка, при болезни Крона – весь кишечник. Хроническое воспаление и множественные дефекты слизистой оболочки приводят к разрастанию соединительной ткани и стенозу.
- Травмы и операции на органах брюшной полости и промежности. В зоне повреждения формируются рубцовые изменения, сужается просвет кишки.
- Амилоидоз кишечника – обменное нарушение, при котором в тканях откладывается особый белок – амилоид. При поражении кишечника нарушается сократительная способность гладких мышц, постепенно развивается стеноз.
Диагностика
Пациенты с подозрением на стеноз кишечника проходят обследование у гастроэнтеролога.
Клинические методы
- Сбор анамнеза – врач отмечает характерные жалобы, их длительность, выявляет заболевания, приводящие к сужению кишечника. Особого внимания заслуживают пациенты старше 50 лет с жалобами на недавно возникшие запоры и снижение веса.
- Осмотр – врач оценивает вес, состояние кожи и слизистых оболочек, тургор кожных покровов; при пальпации выявляет объёмные образования в животе (опухоли или инфильтраты), шум плеска в эпигастральной области.
- Общий анализ крови – при воспалительном процессе повышается уровень лейкоцитов и СОЭ, при анемии снижается количество эритроцитов и гемоглобин.
- Биохимия крови – определяют маркеры воспаления, показатели обмена веществ, содержание электролитов.
Инструментальные методы
- Фиброгастродуоденоскопия – обследование желудка и дуоденальной зоны с помощью эндоскопа. Выявляют язвенные дефекты, опухоли, воспаление, атрофию слизистой оболочки, рубцовые изменения. При стенозе пилородуоденальной зоны оценивают степень сужения просвета.
- Ректоскопия – осмотр прямой кишки с помощью ректоскопа. Исследование назначают при подозрении на ректальный стеноз.
- Колоноскопия – эндоскопическое обследование толстой кишки, позволяет обнаружить очаг поражения, взять биопсию.
- Рентгенография брюшной полости – выполняют серию рентгеновских снимков, на которых определяют пассаж контрастного вещества (бария) по кишечнику. При стенозе скорость продвижения бария снижается.
- Рентгеновская компьютерная томография – современный информативный метод диагностики объёмных образований.
- УЗИ органов брюшной полости – с помощью ультразвука выявляют опухоли, свободную жидкость в полости брюшины. При исследовании кишечника определяют толщину его стенки, диаметр просвета. Метод малоинформативен при выраженном метеоризме.
Гастроэнтеролог направляет пациентов с диагнозом «стеноз кишечника» на консультацию к хирургу или онкологу.
Лечение
Полностью устранить сужение кишечника можно только хирургическим путём.
Консервативная терапия
Цель консервативного лечения – подготовка к операции, стабилизация состояния пациента.
Диета
Цели и принципы лечебного питания зависят от причины стеноза. При язвенной болезни исключают механические и химические раздражители, готовят полужидкие протёртые блюда. При тяжёлом пилородуоденальном стенозе пациентов кормят через зонд, проведенный за участок сужения.
При поражении толстой кишки питание направлено на профилактику запоров. В рационе увеличивают количество овощей и фруктов, богатых растительной клетчаткой, корректируют питьевой режим.
Инфузионная терапия
Основные цели:
- коррекция водно-электролитного дисбаланса: растворы натрия хлорида, калия хлорида, раствор Рингера;
- нормализация белкового обмена: комплексные растворы для парентерального питания, Альбумин, Инфезол (смесь аминокислот), глюкоза с витаминами.
Медикаменты
Назначают препараты для лечения основного заболевания и облегчения симптомов стеноза:
- противоязвенные средства: Де-нол, Омепразол, антибиотики;
- спазмолитики (Но-шпа, Бускопан) – уменьшают спазмы кишечника, купируют болевые ощущения;
- слабительные (Дюфалак) – назначают для размягчения кишечного содержимого и облегчения продвижения кала;
- средства для борьбы с метеоризмом (Эспумизан) – уменьшают вздутие кишечника, тяжесть и боли в животе.
Эвакуация содержимого кишечника и желудка
- промывание желудка при сужении пилородуоденальной зоны;
- сифонная клизма при поражении толстой кишки.
Хирургическая терапия
Вид и объём хирургического вмешательства зависит от локализации стеноза, его причины, общего состояния пациента.
Основные виды операций
- Резекция (удаление) 2/3 желудка – операция выбора при пилородуоденальном стенозе, вызванном язвенной болезнью.
- Гастрэктомия – полное удаление желудка при стенозе, вызванном опухолью.
- Резекция кишки – иссекают пораженный участок тонкой или толстой кишки, накладывают анастомоз (соединяют два отрезка кишки).
- Двухэтапная операция – выполняют при тяжёлом состоянии пациента. На первом этапе удаляют деформированный участок кишки, делают колостому – выводят кишку на брюшную стенку. Второй этап – реконструктивная операция. Ушивают колостому и накладывают анастомоз.
- Удаление опухоли другого органа.
- Частичное разрушение опухоли с помощью эндоскопа – паллиативная мера при противопоказаниях к радикальной операции.
Восстановительный период
После удаления части кишечника пациенту на неделю назначают внутривенное питание. Затем дают жидкие пероральные смеси, в течение 2-х недель увеличивают их дневной объём до 2 литров. После этого разрешают протёртые блюда, кисели, компоты. При хорошей переносимости диетического питания пероральные смеси постепенно отменяют и осторожно расширяют рацион.
При резекции кишечника нарушается переваривание пищи, усвоение питательных веществ и витаминов, поэтому соблюдать диету придется пожизненно. Каждому пациенту подбирают оптимальный рацион с учётом объёма перенесенной операции. Кишечник привыкает к новым условиям работы в среднем через 1,5 года.
При двухэтапной операции пациента обучают уходу за колостомой, объясняют, как пользоваться калоприёмником.
Осложнения и прогноз
Главное осложнение стеноза кишечника – острая кишечная непроходимость. Полностью прекращается отхождение стула и газов. Возникают интенсивные схваткообразные боли в животе, затем развивается интоксикация, обменные нарушения. Состояние требуют срочной хирургической помощи, и без оперативного лечения приводит к летальному исходу.
Профилактика
Для профилактики стеноза кишечника пациенты с заболеваниями пищеварительного тракта должны наблюдаться у гастроэнтеролога, проходить регулярное обследование, а при ухудшении самочувствия своевременно обращаться за медицинской помощью.
Источник