Острая кишечная непроходимость история
I. ПАСПОРТНЫЕ ДАННЫЕ
1. Ф., и., о. больного
2. Пол муж.
3. Возраст 44 года
4. Семейное положение холост.
5. Место работы, занимаемая должность
6. Постоянное место жительства
7. Дата поступления в стационар 19.11.2002.
II. ЖАЛОБЫ
На момент курации:
Больной жалуется на резкие тянущие боли в правой половине живота, с иррадиацией в поясничную область, носящие периодический характер, усиливающиеся при пальпации живота. Так же предъявляет жалобы на длительные запоры.
III. ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
(Anamnesismorbi)
Cчитает себя больным с 16.11.02. , когда вечером, того же числа, возникли боли, охватывающие правую часть передней брюшной стенки. По характеру боли резкие, продолжительные, тянущие, с иррадиацией в поясничную область, усиливающиеся при нагрузке. Отмечалось урчание. Задержку стула больной отмечает с 13.11.02. Ранее у больного также отмечались запоры после перенесенной аппендэктомии (на протяжении 9 месяцев), но с помощью слабительных, проблема разрешалась. Запоры появлялись, примерно, каждые две недели и длились 2-4 дня, но болей при этом не было.
19.11.02 больной поступил в 3-е хирургическое отделение ………в плановом порядке по направлению терапевта.
IV. ИСТОРИЯ ЖИЗНИ БОЛЬНОГО
(Anamnesisvitae.)
Родился в ст. Самская Осинского р-на Ростовской области 7-ым ребенком в семье. Физическое и умственное развитие соответствует возрасту. Успешно обучался в школе, ГПТУ. Образование среднее техническое. Служил в вооруженных силах . 7лет назад переехал в г. Архангельск, где и живёт по сей день, работает электросварщиком в ДОАО мк-88 .
Проживает в благоустроенной квартире, питание удовлетворительное
Из перенесённых в детстве заболеваний отмечает ветрянку, желтуху, грипп, бронхит, пневмонию. Венерические заболевания, туберкулёз отрицает. Гемотрансфузий не было. В 28 лет произведена аппендэктомия, с развитием осложнений.
Наследственный анамнез: мать болеет астмой.
Отмечает аллергические реакции на димедрол.
Не курит, алкоголь употребляет умеренно.
V. НАСТОЯЩЕЕ СОСТОЯНИЕ БОЛЬНОГО
(status praesens)
Общее состояние больного удовлетворительное. Выражение лица спокойное. Сознание ясное. Положение вынужденное. Рост 171 см., вес 60 кг, телосложение правильное.
Температура тела 36,6oС. Видимые слизистые чистые, бледно-розовой окраски, влажные. Кожные покровы чистые. Кровоизлияния, высыпания на коже и слизистых оболочках отсутствуют. Подкожная жировая клетчатка умерено выражена. В правой паховой области имеется рубец после аппендэктомии.
Варикозного расширения вен нет. Периферические лимфатические узлы не пальпируются. Костно-мышечная и суставная системы без видимых изменений. Грудная клетка нормостенического типа. Патологических искривлений позвоночника, деформаций костей таза нет.
Суставы безболезненны, движения в них производятся в полном объеме, конфигурация их не изменена. Отёков нет.
Дыхательная система:
Дыхание через нос не затруднено. Тип дыхания диафрагмальный. ЧДД 18 движений в минуту. Форма грудной клетки нормостеническая, деформаций нет, при пальпации безболезненна, правая и левая половины равномерно участвуют в акте дыхания. Перкуторно определяется ясный легочной звук. Аускультативно выслушивается везикулярное дыхание, хрипов нет, высота стояния верхушек легких спереди 3 см, сзади 6 см, поля Кренига 7 см, нижние границы лёгких:
ЛИНИИ | СПРАВА | СЛЕВА |
-окологрудинная | 5 м/р | – |
-среднеключичная | 6 р | – |
-переднеподмыш. | 7 р | 7 р |
-среднеподмыш. | 8 р | 8 р |
-заднеподмыш. | 9 р | 9 р |
-лопаточная | 10 р | 10 р |
-паравертебральная | Остистый отросток 11 гр. Позвонка | Остистый отросток 11 гр. позвонка |
Сердечно-сосудистая система:
Видимых выпячиваний и пульсации в области сердца нет.
Пальпаторно верхушечный толчок располагается в V межреберье на 1,5 см кнутри от срединно-ключичной линии. Сердечный толчок не определяется. Эпигастральной пульсации нет.
Пульс 76 уд. в минуту, хорошего наполнения, напряжения
Перкуторно определяются границы относительной сердечной тупости:
левая граница: 1,5 см кнутри от срединно-ключичной линии,
верхняя: по верхнему краю 3-го ребра,
правая: на 1 см кнаружи от правого края грудины;
абсолютной сердечной тупости:
левая граница: на 1 см кнутри от левой границы относительной сердечной тупости.
верхняя: по верхнему краю 4-го ребра.
правая: по правому краю грудины.
Аускультативно: Тоны сердца ясные, ритмичные. Частота сердечных сокращений 76 ударов в минуту, патологические шумы не выслушиваются.
Нервная система:
По психоэмоциональному состоянию сангвиник.
Рефлексы сохранены, слышит шёпот с 6 метров. Сон беспокойный.
Дермографизм: розовый, не разлитой.
Эндокринная система:
При пальпации щитовидная железа не увеличена, первичные и вторичные половые признаки соответствуют полу и возрасту. Рост 171см, вес 60 кг. Части тела развиты пропорционально.
Мочеполовые органы:
При осмотре поясничной области покраснения, припухлости, болезненности не выявлено. Напряжения поясничных мышц нет. Симптом покалачивания отрицателен с обеих сторон. Почки, мочевой пузырь при пальпации не определяются. Дизурических расстройств нет.
VI. МЕСТНЫЙ СТАТУС
(St. localis.)
Пищеварительная система:
Полость рта: Язык влажный, не обложен. Слизистая оболочка внутренних поверхностей губ, щёк, нёба, зева розовой окраски.
1 1 1 1 1 1 1 1 | 1 1 1 1 1 1 1 1 |
1 1 1 1 1 1 1 1 к | 1 1 1 1 1 1 1 1 к |
Источник
Об этом заболевании знали уже древние греки. Гиппократ, Гален, их современники и последователи к непроходимости кишечника относили все заболевания органов брюшной полости, сопровождающиеся болями, вздутием живота, рвотой, задержкой газов и запором. Наблюдения при вскрытии трупов способствовали раскрытию подлинных причин отдельных видов острой непроходимости кишечника. Большие успехи в изучении этого заболевания были получены в, XVI и XVII вв., когда появились описания таких видов острой непроходимости, как инвагинация, ущемление, узлообразование и др.
Понадобились многие десятилетия для того, чтобы отдельные наблюдения были обобщены и сделаны более или менее правильные выводы об этиологии, патогенезе, клинике и лечении этого тяжелого страдания. Первую попытку в этом направлении сделал русский хирург Викентий Добровольский, опубликовавший в 1838 г. монографию «О болезни, именуемой ileus». Эта книга ценна и в наше время, так как она довольно полно показывает представления врачей об острой непроходимости кишечника к началу XIX в.
Второй важной работой XIX в., появившейся в России и посвященной острой непроходимости кишечника, была статья Н. И. Пирогова «О проявлении при постели больного различных болезненных процессов под одной формой и одного процесса под формами различными и в особенности о явлениях болезни, известной под именем ileus», напечатанная в журнале «Записки по части врачебных наук» (1849). В этой работе Н. И. Пирогов подробно излагает вопросы этиологии, патогенеза, клиники и лечения острой непроходимости кишечника.
Монография В. Добровольского и статья Н. И. Пирогова были первыми работами, положившими начало глубокому, нaучно обоснованному изучению острой непроходимости кишечника. К сожалению, эти труды современными исследователями иногда забываются.
Во второй половине XIX в. этой проблеме были посвящены работы: Leichtenstern «Сужения, закрытия и перемены положения кишок» (1876); Я. Я. Мультановского «К вопросу о проницаемости для бактерий кишечника при непроходимости его» (1895) и диссертация И. И. Маклецова «К вопросу о проницаемости для бактерий стенки кишок при непроходимости последних» (1900).
Большое внимание изучению острой непроходимости кишечника уделяется советскими хирургами, о чем свидетельствуют монографии И. М. Перельмана (1937), П. Н. Маслова (1953), Д. П. Федорова (1954), П. Л. Сельцовского (1954), Д. П. Чухриенко (1955), К. С. Симоняна (1961), А. С. Альтшуля (1962) и других авторов.
Вопросы острой непроходимости обсуждались на I, IV, IX, XIII, XV и XXVI съездах отечественных хирургов, на съездах и конференциях хирургов союзных республик. Особенно широко и всесторонне острая непроходимость у взрослых и детей обсуждалась на XXVI Всесоюзном съезде хирургов (1955). На съезде принята резолюция, в которой отмечено: «Показатели исхода оперативного лечения больных с острой непроходимостью кишечника из года в год значительно улучшаются: уменьшается процент летальности, улучшаются сроки доставки больных в лечебные учреждения, значительно обогатился арсенал лечебных средств.
Однако, несмотря на указанные результаты, лечение кишечной непроходимости следует признать все еще неудовлетворительным, а процент летальности — высоким».
В целях дальнейшего снижения летальных исходов при острой непроходимости кишечника съезд считает необходимым: приближение квалифицированной хирургической помощи к населению; плановое повышение квалификации участковых терапевтов, врачей скорой помощи и помощи на дому; широкое развертывание санитарно-просветительной работы среди населения; повышение квалификации всех хирургов; разработку современных методов диагностики и лечения; недопустимость промедления с оперативным вмешательством вследствие запоздалой диагностики внутри стационарных учреждений.
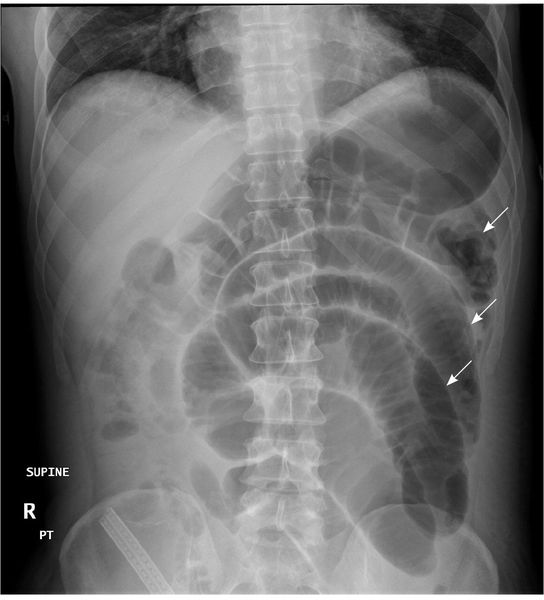
Рентгенография органов брюшной полости при кишечной непроходимости
– Читать далее “Классификация острой кишечной непроходимости. Виды кишечной непроходимости”
Оглавление темы “Течение аппендицита. Острая кишечная непроходимость в практике хирурга”:
1. Дифференциальная диагностика аппендицита. Особенности острого аппендицита
2. Лечение острого аппендицита. Исходы аппендицита
3. Обезболивание при аппендэктомии. Техника аппендэктомии
4. Аппендикулярный инфильтрат. Аппендикулярный абсцесс
5. Лечение аппендикулярного абсцесса. Пилефлебит
6. 3абрюшинная флегмона. Внутрибрюшное кровотечение после аппендэктомии
7. Острая кишечная непроходимость. История изучения острой кишечной непроходимости
8. Классификация острой кишечной непроходимости. Виды кишечной непроходимости
9. Механическая и динамическая непроходимость. Распространенность кишечной непроходимости
10. Структура больных кишечной непроходимостью. Причина кишечной непроходимости
Источник
Дата публикации 28 декабря 2018Обновлено 22 июля 2019
Определение болезни. Причины заболевания
Кишечная непроходимость (от латинского іleo — обёртывать, завёртывать) относится к числу наиболее тяжёлых неотложных патологий органов брюшной полости.
Острая кишечная непроходимость (ОКН) — это симптомокомплекс (синдром), возникающий в результате нарушения пассажа по кишечнику от рта до ануса механического или динамического характера.
Частота ОКН составляет от 1,2 до 3,5-4% от общего числа хирургических стационарных больных и до 9,4% среди неотложных заболеваний органов брюшной полости. На 10000 городского населения заболеваемость составляет 1,6 случаев. Чаще встречается в возрасте 30-60 лет, у мужчин — в два раза чаще, чем у женщин. Из общего числа пациентов с ОКН в 88% встречается механическая, а у 12% динамическая непроходимость. Послеоперационная летальность при ОКН составляет 5-12%.[9] При неоказании первой медицинской помощи в первые 4-6 часов летальный исход составляет 90%.
Причины развития кишечной непроходимости:
- спаечный процесс в брюшной полости;
- доброкачественные и злокачественные опухоли толстого кишечника, приводящие к обтурационной непроходимости;
- индивидуальные особенности строения кишечника — долихосигма (удлинённая сигмовидная кишка), подвижная слепая кишка, дополнительные карманы и складки в брюшной полости;
- грыжи передней брюшной полости;
- сдавление кишечной трубки опухолью из соседних органов;
- сужение просвета кишечника в результате перифокальной опухолевой или воспалительной инфильтрации.[10]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы кишечной непроходимости
- схваткообразные боли в животе — совпадают с перестальтической волной, могут сопровождаться симптомами шока (тахикардия, гипотония, бледность кожи, холодный пот);
- синдром нарушения пассажа — сопровождается задержкой стула и газов;
- вздутие живота — принято включать в классическую триаду самых важных симптомов ОКН;
- понос с кровью — следствие внутреннего кровоизлияния;
- многократная рвота — имеет цвет и запах желудочных масс, не приносит облегчения;
- визуально неправильная форма живота;
- усиленная перистальтика петель.
Все эти симптомы сопровождаются обезвоживанием.
Стихание болей в животе может быть следствием некроза (отмирания) стенки кишечника с последующим развитием перитонита — воспаления брюшины.
При низкой кишечной непроходимости происходит задержка стула и газов.
При высокой непроходимости некоторое время может быть стул, так как часть кишечника расположенна ниже препятствия опорожняется.
При инвагинации (внедрение одной части кишки в другую) наблюдаются кровянистые выделения из заднего прохода.
При неоказании помощи через несколько суток у человека с ОКН начнет развиваться общая интоксикация организма:
- обезвоживание организма;
- учащение ЧДД;
- нарушение мочеотделения;
- септический процесс;
- повышение температуры тела.
Интоксикация может привести к летальному исходу.
Если пациент обратился на ранней стадии процесса, то на фоне правильной диагностики и комплексного лечения исход будет благоприятным. На поздних стадиях всё зависит от возраста и правильно подобранной хирургической тактики. Большое значение имеет антибактериальная терапия. Если она подробна неправильно, то распространение септического процесса продолжится.
Патогенез кишечной непроходимости
Существует несколько патогенетичех механизмов кишечной непроходимости.
Основными звеньями патогенеза ОКН являются гиповолемия (снижение объёма циркулирующей крови) и обезвоживание, приводящие к снижению антидиуретического гормона, который отвечает за удержание воды в организме и сужение сосудов. В результате снижения этого важного гормона происходит задержка мочи, внутриклеточный и метаболический ацидоз (увеличение кислотности — pH).
Другим немаловажным механизмом ОКН является эндотоксикоз — образование и накопление в организме токсичных соединений. Вследствие застоя содержимого в кишечнике происходит процесс гниения этого содержимого с последующим всасыванием продуктов распада через кишечную стенку и путём циркуляции в кровеносном русле, что является одной из основных причин смерти
Также при ОКН происходит нарушение моторной и секреторно-резорбтивной функций кишечника. Это приводит к нарушению барьерной функции и снижению иммуннинтета.
Развитие ОКН становится пусковым механизмом для различных патологических процессов, которые затрагивают все органы и системы. Патологический каскад изменений начинается в тонком кишечнике, так как именно он является первичным источником интоксикации.
В результате активного перерастяжения кишечных петель и нарушения микроциркуляции нарушаются функции тонкого кишечника, что приводит к расстройству гомеостаза (поддержания жизнедеятельности органа).
Нарушение кровообращения стенки кишки, по причине которого орган не получает достаточное количество крови и кислорода, негативно сказывается на барьерной функции слизистой, нарушая её. Вследствие этого бактерии и продукты их жизнедеятельности через неполноценный слизистый барьер проникают в систему воротной вены и лимфоток, что приводит к интоксикации.
Изменения в организме, возникающие при ОКН, наиболее выражены в случае ущемлённой формы непроходимости. Бактерии значительно быстрее преодолевают слизистый барьер кишечника и раньше оказываются в кровотоке, хотя при этом некроза участка кишки может и не быть.
В первую очередь происходят расстройства, связанные с нарушением движения крови по сосудам. Приток артериальной крови сокращается, а отток венозной — снижается, так как сосуды сдавливаются брыжейкой кишки. В связи с этим происходит высвобождение особых белков, нарушающих проницаемость сосудистой стенки. Такой процесс приводит к возникновению интерстициального отёка, который усугубляется расстройством коллоидно-осмотических и ионно-электролитных взаимоотношений плазмы крови и интерстициальной жидкости. После такого угнетения нарушается пассаж кишечника с секвестрацией жидкости и волемическими нарушениями.
Возникшая ишемия при воздействии микробных и тканевых эндотоксинов приводит к патологическим изменениям стенки кишечника.[1][19]
Классификация и стадии развития кишечной непроходимости
По происхождению ОКН бывает:
- врождённой
- приобретённой.
По механизму возникновения ОКН делится на:
- динамическую:
- паралитическую — образуется чаще всего, связана со снижением мышечного тонуса кишечника;
- спастическую — встречается редко, связана с повышенным тонусом кишечника;
- механическую:
- обтурационную — характерна закупорка просвета кишки изнутри опухолями, каловыми камнями, аскаридами и другими факторами, а также сдавливание кишечника извне опухолями и пакетами увеличенных лимфоузлов;
- странгуляционную — возникает по причине заворотов, узлообразования и ущемления грыжы;
- смешанные формы — инвагинация и некоторые формы спаечной непроходимости.
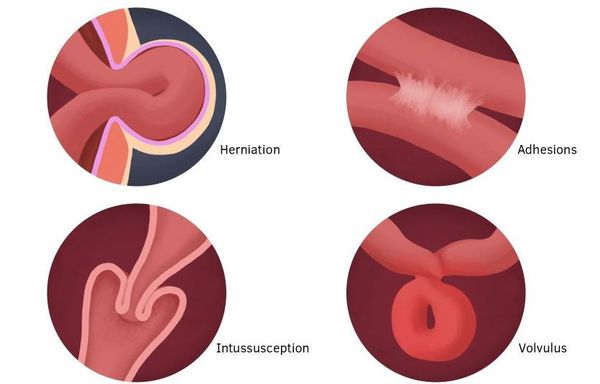
По уровню (локализации) обструкции выделяют два типа кишечной непроходимости:
- тонкокишечная непроходимость:
- высокая (тощая кишка);
- низкая (подвздошная кишка);
- толстокишечная непроходимость.
По клиническому течению ОКН бывает:
- частичной;
- полной:
- острой;
- подострой;
- хронической рецидивирующей.
В развитии патологического процесса выделяют три стадии синдрома:
- I стадия — стадия острого нарушения кишечного пассажа;
- II стадия — стадия острых расстройств гемоциркуляции в стенке кишки;
- III стадия — стадия перитонита.
Одной из редких форм КН является синдром Огилви — ложная толстокишечная непроходимость. Этот синдром проявляется клинической картиной толстокишечной непроходимости, но при проведении операции обнаруживается отсутствие какого-либо механического препятствия в толстой кишке.
Осложнения кишечной непроходимости
Самым жизнеопасным осложнением является некроз с последующей перфорацией кишечной стенки. В свою очередь, это приводит к перитониту — более грозному осложнению, нередко приводящему к летальному исходу.[17]
Большое значение имеет правильное послеоперационное ведение пациента (его нужно “вынянчить”). Это связано с риском несостоятельности кишечного анастомоза (места соединения двух частей кишечника). Как правило несостоятельность кишечного анастомоза чаще бывает в месте первого или последнего стежка. Поэтому необходимо проводить целый комплекс действий для его предотвращения и использовать современный шовный материал (викрил, ПДС и другие). В настоящее время одним из эталонов кишечного шва является однорядный или рецензионный кишечные швы.
Также после больших операций возникает спаечный процесс. Профилактика этого процесса предполагает :
- брюшной диализ;
- интенсивная антибактериальное лечение до и посоле операции;
- стимуляция моторики кишечника (например, с помощью прозерина и “Нейромидина”);
- использование фибринолитических препаратов — фибринолизин, трипсин, химотрипсин, урокиназа и стрептокиназа;[18]
- применение антикоагулянтов — гепарина, “Фраксипарина” и преднизолона с новокаином.
Парез кишечника — одно из сложнейших осложнений в послеоперационном периоде. Он может произойти из-за пересечения нервных сплетений в забрюшинном пространстве. Для того, чтобы избежать его, необходимо как можно меньше наносить повреждений брыжейке кишечника и минимально резецировать её с целью сохранения адекватного кровоснабжения кишечника.
Для предупреждения развития инфекционных осложнений и ускорения процессов регенерации должна проводиться тщательная обработка послеоперационных ран антисептиками.
Диагностика кишечной непроходимости
Основные диагностические критерии ОКН:
- иногда через брюшную стенку можно видеть глубокую перистальтику приводящей петли кишки, которая вызывает шум плеска (симптом Склярова);
- быстро нарастает обезвоживание организма, заостряются черты лица, западают глазные яблоки, учащается пульс до 120 ударов в минуту;
- перкуссия живота определяет неравномерно распределённый тимпанический звук, который чередуется с участками притупления — тупость в отлогих местах живота (симптом Гангольфа);
- при ректальном исседовании ампула кишки пустая, раздута газом, сфинктер иногда расслаблен (симптом Обуховской больницы);
- перкуторно над раздутой петлёй отмечается высокий тимпанический звук, при более низноком — над соседними участками (симптом Валя).
Огромное знначение имеет пальцевое исследование прямой кишки. Оно производится в положении на боку, в коленно-локтевом положении или на корточках. При ректальном исследовании определяется симптом Обуховской больницы (расширенная ампула прямой кишки) . Также этот метод диагностики позволяет определить каловый завал, инородное тело прямой кишки, опухоли и воспалительные инфильтраты, которые являются причиной непроходимости, а также низко расположенную головку инвагината. При инвагинации и опухолях, распадающихся на вытянутом пальце, часто обнаруживается кровь.[3]
Лабораторные исследования (анализ крови и мочи) в определённой степени свидетельствуют об обезвоживании организма и не являются точным критерием для диагностики непроходимости кишечника.
Лабораторные признаки ОКН:
- кровь в кале;
- выраженный эритроцитоз;
- повышение процентного содержания гемоглобина;
- относительно незначительный лейкоцитоз;
- завышенные показатели гематокрита;
- анемия;
- увеличение СОЭ;
- белок и цилиндры в общем анализе мочи.
Для более точной диагностики необходимо проведение МРТ и рентгенологического исследования с контрастированием (чаще используется барий).[4] Для проведения последнего пациент выпивает контраст с барием, который будет виден при рентгенологическом исследовании во время прохождения по желудочно-кишечному тракту. Его наибольшее скопление будет в месте закупорки кишечника. Данная методика позволяет определить уровень непроходимости кишечника и правильно подобрать тактику оперативного лечения.

Рентгенологические признаки ОКН:
- чаши Клойбера;
- симптом перистости;
- кишечные аркады.
Новые технические возможности и накопленный опыт позволили широко использовать для диагностики ОКН ультразвуковую аппаратуру. Применение ультразвуковых методов расширяет спектр диагностических возможностей и позволяет поставить правильный диагноз до появления изменений на рентгенограммах.
Сонографические признаки ОКН:[1][2][5][6]
- гиперпневматоз кишечника — на эхограммах газ в кишечнике выглядит как гиперэхогенная полоса с выраженной акустической тенью;
- секвестрация жидкости в просвете кишечника;
- усиление кишечной перистальтики с интенсивным перемешиванием содержимого в просвете кишки по типу броуновского движения или “снежной бури”;
- увеличение высоты крекинговых складок и расстояния между ними — данный симптом обусловлен перерастяжением кишки;
- изменение стенки кишки — сопровождается нарушением лимфо- и гемоциркуляции кишечника с изменением структуры кишки (её утолщение):
○ при утолщении кишки более, чем на 6 мм выраженная неоднородность её структуры и появление ленточных анэхогенных структур свидетельствуют о деструктивных изменениях стенки;
○ утолщение, неоднородность и отсутствие перистальтики свидетельствуют о нарушении гемоциркуляции.[14]
В тех случаях, когда все диагностические возможности, имеющиеся в распоряжении врача, исчерпаны, а диагноз остаётся неясным, не исключается возможность непроходимости кишечника, поэтому оправдана диагностическая лапаротомия. Она тем более обоснована, когда есть очевидная картина острой хирургической патологии, а топическая диагностика (определение локализации) затруднена.[11]
Лечение кишечной непроходимости
Правильная диагностика и тактика врача играют большую роль в лечении кишечной непроходимости. Лечение предполагает:
- своевременность инфузионной терапии;
- выявление причины патологического процесса;
- выбор метода снятия компрессии;
- определение объёма оперативного вмешательства;
- профилактика послеоперационных осложнений и реабилитация пациента.
Задачи и содержание оперативного вмешательства
Декомпрессия кишечника (оперативное устранение его сдавления) разделяется на закрытый и открытым методы.
Закрытый метод заключается во введение 80-100 см назогастрального зонда с множеством боковых отверстий диаметром 0,3-0,4 см — интубация кишечника. Продолжительность дренирования кишечника составляет 2-5 суток.
К открытым методам декомпрессии относятся энтеротомия, еюностомия и колоностомия.
Менее эффективными способами декомпрессии являются:
- интубация кишечника (70-80 см ниже связки Трейца) через микрогастростому;
- концевая илеостома — должна выполняться на расстоянии 25-30 см от слепой кишки;
- подвесная энтеростомия;
- цекостома;
- трансцекальная ретроградная интубация тонкого кишечника;
- противостественный задний проход.
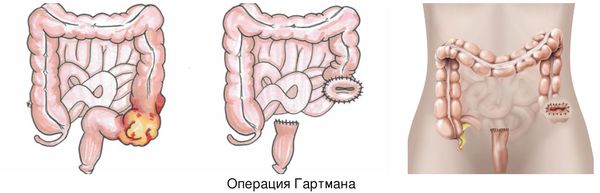
Если имеется толстокишечная непроходимость левых отделов кишечника, то чаще всего выполняют операцию Гартмана. Если же участок окклюзии расположен в прямой кишке, то тактика меняется: проводят экстирпацию прямой кишки и, если хватает длины кишечника, накладывают колоанальный анастомоз.
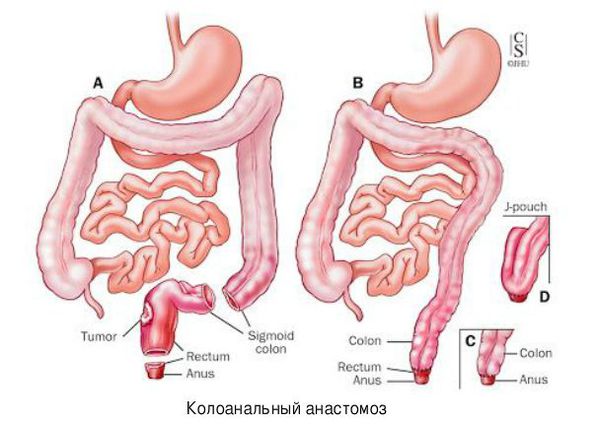
Для коррекции недержания кала проводят пластику анального кольца с помощью большой приводящей мышцы бедра или магнитного жома.
Выполнение оперативного вмешательства у больных с ОКН в поздний срок и в условиях развитого перитонита имеет свои особенности. Они связаны, прежде всего, с необходимостью тщательной санации брюшной полости во время операции.[16]
Большое значение имеет лечение и наблюдение больных в послеоперационном периоде.[3][5] Для этого проводится:
- коррекция гипогидратации — введение полиионных растворов;
- восстановление водно-эликтролитных и колоидно-осматических функций;
- восстановление кислотно-щелочных взаимоотношений.
Важным аспектом при лечение ОКН является инфузионная терапия. Пациенту с ОКН назначаются криталоиды, белковые, гликозированные и коллоидные препараты. Также должна проводится антибиотикотерапия.
При лечении ОКН используются антибиотики широкого спектра действия — цефалоспорины III поколения, фторхинолоны, карбапинемы и метронидазол. Продолжительность антибактериального лечения — 7-9 дней.
Вся тактика послеоперационного лечения должна быть направлена на устранение интоксикации, востановление водно-эликтролитного баланса и поддержание моторики желудочно-кишечного тракта. Пациентам назначаются:
- раствор гидрокарбоната натрия;
- 5% раствор глюкозы;
- раствор Рингера.
При отсутствии сокращения стенок кишечника добавляются производные прозерина или нейромидин. В качестве обезбаливающих мероприятий проводится параумбиликальная блокада (если изначальной причиной была патология поджелудочной железы).[15]
В послеоперационный период обязательным мероприятием является промывание кишечника растворами антисептика через зонд, который остаётся до тех пор, пока не восстановится перистальтика кишечника, начнут отходить газы и уменьшится количество отделяемого по кишечной трубке.
Прогноз. Профилактика
Чем раньше диагностирована кишечная непроходимость и начато лечение, тем благоприятнее исход и прогноз. При неоперабельных опухолях длительность жизни зависит от массивности распространения метастазов и правильно подобранной схемы химиотерапии.
Профилактика кишечной непроходимости основана на удалении опухоли кишечника по всем современным принципам онкологии, профилактике спаечного процесса в брюшной полости после операции, соблюдении правил асептики и антисептики в послеоперационном уходе за больным.
Пациентам разрешается употреблять в пищу:
- ржаной хлеб из муки грубого помола;
- рассыпчатые и полувязкие продукты (гречнивая каша, соевый творог, зелёный горошек);
- нежирные сорта мяса (говядина, кролик, курица, индейка) в отварном или запечённом виде;
- супы, преимущественно из овощей на мясном бульоне;
- простокваша;
- растительные масла.
Запрещенные продукты:
- хлеб из муки и высших сортов;
- слоённое или сдобное тесто;
- жирные сорта мяса (свинина, баранина, мясо гуся и утки);
- шашлык, копчённости;
- консервы;
- варёные в крутую яйца;
- копчённая и жирная рыба;
- животные и кулинарные жиры;
- лук , редис, редька, чеснок, грибы, репа;
- изделия с кремом, шоколад;
- кизил, айва;
- острые и жирные соусы, хрен, перец, горчица;
- алкогольные напитки;
- чёрный кофе, крепкий чай, кисель;
- ограниченное употребление риса.
Также в качестве профилактики нужно проводить диагностику гельминтозов и выявление аскарид. Гельминты снижают иммунитет и могут повлиять на заживление анастамоза, отток желчи и любые отделы желудочно-кишечного тракта. С целью профилактики гельминтозов пациентам назначается “Трихопол” или “Немозол” по 1 таблетке в день в течение двух недель.
Источник