Острая кишечная непроходимость у грудных детей

Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
Общие сведения
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.
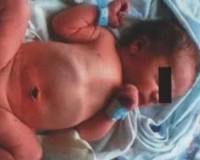
Врожденная кишечная непроходимость
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Большинство аномалий, которые впоследствии проявляются кишечной непроходимостью, формируются с 4 по 10 недели внутриутробного периода. В это время наблюдаются активный рост и дифференцировка пищеварительных отделов, поворот кишечника. С 18-20 недели беременности плод совершает глотательные движения, поэтому околоплодные воды частично попадают в верхние отделы пищеварительного тракта и скапливаются над местом непроходимости.
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом “bubble double” — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
Источник

Боль в животе у детей часто появляется из-за колик или запора, но в некоторых случаях ее причиной оказывается серьезная патология – непроходимость кишечника. Ее основными симптомами являются острая боль, запор, вздутие живота, тошнота и рвота. При отсутствии своевременного лечения она может приводить к развитию тяжелых осложнений и нести угрозу для жизни. При подозрении на непроходимость кишечника у ребенка, особенно новорожденного, нужно срочно показать его хирургу, чтобы он провел диагностику и назначил терапию. В зависимости от вида заболевания может быть показано консервативное лечение или операция.
Симптомы непроходимости кишечника у детей:
- Сильная резкая боль в животе;
- Вздутие живота;
- Отсутствие стула и выведения газов;
- Частая рвота;
- Ухудшение общего самочувствия;
- Учащение пульса;
- Побледнение кожи;
- Холодный пот.
Эти симптомы могут проявляться как при полной, так и частичной непроходимости кишечника.
Основным признаком заболевания является острая боль, напоминающая схватки, которая сопровождается сокращениями кишечника. На начальном этапе развития патологии боль может локализоваться вокруг очага закупорки, а позже распространяться на весь живот.
Если непроходимость возникла в верхней части кишечника, она может сопровождаться частой рвотой. У детей она возникает после каждой попытки кормления.
Также при закупорке кишечника появляется запор, и отсутствует выведение газов. У некоторых пациентов появляется понос и кровотечение.
При появлении симптомов непроходимости кишечника, особенно у младенцев, нужно незамедлительно вызвать «Скорую помощь» или самостоятельно доставить ребенка в детский стационар.

Виды кишечной непроходимости у детей
Принцип лечения кишечной непроходимости зависит от ее вида и причины возникновения. Определяются они после осмотра хирургом и проведения инструментальной диагностики в отделении детской хирургии.
Кишечную непроходимость у детей классифицируют по:
- Основной симптоматике: выделяют острую, хроническую и рецидивирующую;
- Степени закупорки кишечника: выделяют полную и частичную;
- Механизму развития: выделяют динамическую и механическую;
- Характеру происхождения: выделяют врожденную и приобретенную;
- Количеству непроходимых зон: выделяют простую, ущемленную и замкнутого контура;
- Типу сжатия сосудов: выделяют спаечную, странгуляционную и обтурационную;
- Уровню возникновения: выделяют тонкокишечную и толстокишечную.
У новорожденных детей кишечная непроходимость часто имеет врожденный характер, тогда как у более старших – только приобретенный. Она может развиться в результате динамических или механических причин.
Динамическая непроходимость кишечника развивается по причине нарушения моторики кишечника, когда механического препятствия для движения каловых масс нет. Механическая, наоборот, возникает из-за перекрытия просвета кишечника инородным предметом, каловыми камнями, спайками или другими элементами. Спаечная непроходимость кишечника встречается у детей наиболее часто.
При частичной непроходимости кишечника наблюдается сужение просвета кишечника, что замедляет продвижение его содержимого, а при полной оно, соответственно, перекрывается.
Острая непроходимость кишечника развивается быстро и сопровождается ярко выраженными симптомами. Она требует госпитализации ребенка и проведения лечения в срочном порядке.

Причины непроходимости кишечника
Причин развития острой непроходимости кишечника достаточно много, но все их распределяют на две группы – динамические и механические.
Динамическими причинами являются нарушения перистальтики кишечника в результате длительного спазма или, наоборот, расслабления стенок органа. Такая непроходимость, обычно, развивается:
- на фоне острого аппендицита, панкреатита и некоторых других заболеваний;
- после операций на органах брюшной полости;
- при приеме некоторых препаратов.
Механическими причинами называют различные препятствия, которые возникают в кишечнике и усложняют или полностью перекрывают просвет в определенной части органа. Это могут быть:
- Спайки;
- Новообразования;
- Грыжи;
- Инородные предметы;
- Каловые камни;
- Желчные камни;
- Заворот кишок;
- Копростаз;
- Гельминтоз;
- Вязкий кал.
Вязкий кал часто является причиной непроходимости кишечника у новорожденных. В этом возрасте у детей должен быть жидкий стул, но в некоторых случаях (при несоответственном питании) содержимое кишечника затвердевает.
Кроме непосредственных причин заболевания, выделяют также факторы, повышающие риск его развития. К ним относятся:
- Воспалительные заболевания желудочно-кишечного тракта;
- Глистная инвазия;
- Желчнокаменная болезнь;
- Спаечная болезнь;
- Новообразования;
- Дисфункция внутренних органов;
- Кишечные инфекции;
- Неврологические расстройства;
- Частые запоры;
- Отравление.
У детей риск кишечной непроходимости также повышается при неправильном питании. Диету и очередность введения прикорма желательно согласовывать с педиатром.

Методы диагностики и лечения
Диагностика начинается с осмотра ребенка хирургом, пальпации живота и оценки общего состояния. Измеряется температура тела и пульс. После этого специалист направляет ребенка на обследования. Наиболее информативным методом при кишечной непроходимости является рентгенография. От проведения УЗИ, как правило, отказываются, так как из-за большого скопления газа ухудшается видимость. В сложных случаях также проводят кольпоскопию и диагностическую лапароскопию.
Тактика лечения непроходимости кишечника определяется в зависимости от причины и вида заболевания. При врожденной патологии, как правило, применяются хирургические методы, направленные на исправление порока. Также операцию назначают при полной кишечной непроходимости и развитии осложнений.
В других случаях на начальных этапах (в течение первых 6 часов) может быть применена консервативная терапия. В стационаре ребенку могут провести очистительную клизму, освободить желудок с помощью назогастральной трубки и провести другие процедуры. Иногда подобных мероприятий бывает достаточно. Если же они оказываются неэффективными, ребенку проводят операцию.
Несвоевременное устранение кишечной непроходимости может привести к тяжелым осложнениям:
- Некрозу стенки кишечника;
- Воспалению брюшины (перитониту);
- Сепсису.
У детей заболевание быстро приводит к обезвоживанию и нарушению водно-электролитного баланса, что провоцирует к ухудшению общего самочувствия и нарушению работы внутренних органов.
В медицинском центре ADONIS работает отделение детской хирургии с круглосуточным стационаром, где лечение непроходимости кишечника у детей проводится по европейским стандартам на новейшем оборудовании из США и Германии. Наши специалисты имеют высшую квалификационную категории и более чем 10-летний опыт работы. Благодаря этому мы можем гарантировать нашим пациентам наивысшее качество медицинских услуг.
Стоимость услуг в отделении детской хирургии ADONIS
Консультация хирурга | 530 грн |
Пребывание в детском стационаре (1 сутки) | 2200 грн |
Удаление каловых камней | 450 грн |
Очистительная клизма | 150 грн |
Оперативное вмешательство при спаечной болезни | От 11 000 грн |
Лапароскопическое лечение инвагинации кишечника | От 15 000 грн |
Ознакомиться со всеми услугами педиатрии ADONIS, а также их ценами вы можете в разделе «Стоимость».
Направления
Лечебно-диагностический центр, м. Левобережная
Киев, ул.Раисы Окипной, 8-Б
Лечебно-диагностический центр ADONIS FAMILY, м. Осокорки
Киев, Днепровская набережная, 26-К
Лечебно-диагностический центр
Киев, ул.Жилянская, 72
Детский медицинский центр, м. Позняки
Киев, проспект Петра Григоренко, 22/20
Лечебно-диагностический центр
Киев, улица Княжий Затон, 9
Стоматология ADONIS, м. Осокорки
Киев, Днепровская набережная, 26-Г
Роддом ADONIS (акушерский стационар)
Бузовая, ул. Садовского, 34-А
Лечебно-диагностический центр в Обухове
Обухов, ул.Киевская, 115-А
Роддом ADONIS на левом берегу
Киев, ул. Виноградная, 1
Филиалы

г. Киев, проспект Петра Григоренко, 22/20
с 08:00 до 21:00
 Позняки
Позняки

г. Киев, ул. Жилянская, 72
с 09:00 по 21:00
 Вокзальная
Вокзальная
Источник
 Кишечная непроходимость — патология, при которой происходит нарушение продвижения ранее съеденной пищи в ЖКТ с полной или частичной закупоркой пути выхода кала. Заболевание чаще бывает врожденным, но иногда имеет приобретенный характер. Непроходимость кишечника у детей в 25% случаев может возникать внутриутробно. Составляет 1,5-9% от всех болезней, локализованных в брюшной полости и 3-5 % случаев обращений в хирургические отделения.
Кишечная непроходимость — патология, при которой происходит нарушение продвижения ранее съеденной пищи в ЖКТ с полной или частичной закупоркой пути выхода кала. Заболевание чаще бывает врожденным, но иногда имеет приобретенный характер. Непроходимость кишечника у детей в 25% случаев может возникать внутриутробно. Составляет 1,5-9% от всех болезней, локализованных в брюшной полости и 3-5 % случаев обращений в хирургические отделения.
Классификация
Если рассматривается кишечная непроходимость у детей, классификация учитывает много моментов.
В зависимости от механизма развития:
- Динамическая кишечная непроходимость у детей появляется, если нарушена регуляция моторики, она бывает: спастической (возникает спазм кишки) паралитической (полностью исчезает перистальтика).
- Механическая — создается препятствие в кишечнике, которое мешает прохождению его содержимого. Такой вид подразделяется на следующие подвиды: странгуляционный — сдавливается кишка, ее брыжейка, нервы и сосуды; обтурационный — развивается в результате перекрытия просвета кишечника из-за разных причин (глисты, каловые камни); смешанный — есть признаки странгуляции и обтурации (примерами такого вида является инвагинация и спаечная кишечная непроходимость у детей).
В зависимости от уровня, на котором возникла непроходимости:
- высокая (тонкокишечная);
- низкая (толстокишечная).
По характеру непроходимости — частичная и полная.
По происхождению:
- врожденная кишечная непроходимость у детей;
- приобретенная.
По течению:
- острая — развивается в случае полной непроходимости кишечника;
- хроническая — возникает, если кишечник не проходим частично, при данной форме присутствуют периоды обострения и ремиссии;
- рецидивирующая — симптомы не постоянные, заболевание имеет перемежающийся характер.
Причины возникновения
Так как существует врожденная и приобретенная кишечная непроходимость у детей, нужно отдельно рассмотреть причины каждой из форм болезни.
К основным причинам, из-за которых может возникать врожденная болезнь, относятся:
- аномалии развития, при которых происходит сдавление части кишки (например, деформированные органы — кольцевидная форма поджелудочной железы, аберрантный сосуд);
- врожденные атрезии и стенозы кишечника;
- мекониальный илеус (закупорка тонкой кишки у маленьких детей), при котором вязкий меконий закупоривает просвет кишки;
- врожденные пороки, нарушающие поворот и фиксацию брыжейки;
- аномальное развитие стенки кишки (болезнь Гиршпрунга).
Приобретенная непроходимость кишечника у детей возникает по таким причинам:
- образование спаек после перенесенных ранее травм, операций;
- выраженная глистная инвазия;
- инвагинация — развитие болезни происходит, если один участок кишечника внедряется в другой;
- некротический энтероколит в период новорожденности;
- новообразования кишечника;
- отравления токсинами;
- метаболические нарушения.
Симптоматика
Симптомы непроходимости кишечника у детей могут отличаться, в зависимости от формы болезни, но можно выделить ряд общих признаков для каждой из них.
- Ранний и постоянный симптом заболевания — болевой синдром. Он может появиться внезапно, без каких-либо предвестников, в любое время дня. Иногда живот начинает болеть после сильной физической нагрузки или переедания. Если заболевание возникает из-за закупорки кишечника опухолью, могут проявляться предшествующие признаки: периодическое вздутие живота, слизь и/или кровь в кале, чередование запоров с поносами. Боль в этом случае возникает без четкой локализации. Странгуляционная (возникающая в следствие сдавливания) острая кишечная непроходимость у детей характеризуется выраженным, постоянным болевым синдромом, периодически он усиливается до непереносимого. Период мнимого благополучия наступает в случае некроза ущемленного участка кишечника — боль уменьшается и даже может исчезнуть. При паралитической непроходимости болевые ощущения постоянные, не интенсивные, распирающие, при спастической чаще приступообразные, но не интенсивные.
- Задержка стула и газов — обязательный признак непроходимости. При условии инвагинации можно наблюдать выделение слизи с кровью («малиновое желе»).
- В 50-60% случаев возникает рвота, обычно совместно с тошнотой. Вначале рвота рефлекторная, ранее съеденной пищей, возникает на высоте болевого синдрома. По мере прогрессирования интоксикации она становится более обильной, включает кишечное содержимое.
- Вздутие живота равномерное или асимметричное. При высоких формах непроходимости живот может не вздувать.
Врожденная кишечная непроходимость у детей:
- в зависимости от локализации препятствия, бывает низкой или высокой;
- по времени возникновения — постнатальной и внутриутробной;
- по выраженности сужения — частичной и полной.
Высокая непроходимость возникает в первые часы жизни, характеризуется упорной рвотой с примесью желчи, быстрой потерей веса, при полной обтурации (закупорке) — отсутствием мекония (первого кала новорожденных). При этом малыш беспокойный, живот запавший.
Если развивается врожденная низкая непроходимость кишечника, симптомы у ребенка немного другие. Сразу же видно выраженное вздутие живота, усиленную, определяемую даже визуально перистальтику. Рвота не настолько частая, застойного характера, с неприятным запахом. При подозрении на врожденную непроходимость кишечника, новорожденного нужно срочно перевести в специализированное хирургическое отделение.
Чем опасна кишечная непроходимость для детей
При данной проблеме у детей часто развиваются выраженные нарушения водно-электролитного баланса, приводящее к обезвоживанию. Так как клетки и ткани организма очень чувствительны к любым изменениям внутренней среды, может возникнуть нарушение функции почти всех систем и органов.
Непроходимость кишечника у детей может осложняться различными угрожающими жизни патологическими процессами, среди них:
- некроз стенки кишечника и ее дальнейшая перфорация;
- перитонит;
- сепсис.
Чтобы предотвратить риск осложнений, при малейшем подозрении на возникновение непроходимости важно срочно обратиться к доктору.
Диагностические мероприятия
Врожденная кишечная непроходимость у детей предусматривает диагностику еще в роддоме. Она включает в себя:
- оценку анамнеза: многоводие, патологическое течение беременности;
- оценку общего состояния новорожденного: большая физиологическая потеря веса, признаки интоксикации, высокие показатели гематокрита и гемоглобина;
- пальпацию живота;
- ректальное исследование — нет мекония;
- зондирование желудка для оценки его содержимого.
Если диагноз подтвердился, малыша в экстренном порядке переводят в хирургический стационар, в котором проводится рентгенологическое исследование, позволяющее рассмотреть уровень препятствия.
Приобретенная кишечная непроходимость у детей требует таких методик:
- опрос ребенка или родителей: выясняют жалобы, время начала заболевания и его развитие, особенности организма в конкретном случае;
- осмотр — позволяет оценить общее состояние, обнаружить вздутие живота, локализацию боли, характер стула и рвотных масс, состояние других систем;
- лабораторная диагностика: общеклинические анализы мочи, крови;
- инструментальные методики: рентгенографию, УЗИ органов брюшной полости.
В сложных случаях для диагностики может понадобиться лапароскопия.
Лечение и диета
Лечение кишечной непроходимости у детей включает такие моменты:
- при подозрении на данную патологию показана госпитализация в хирургический стационар;
- пока не установлен диагноз окончательно, нельзя принимать слабительные, исключены клизмы и промывание желудка;
- лечение может быть консервативным и оперативным.
Метод лечения выбирается в зависимости от формы болезни и сроков обращения к врачу. При врожденной непроходимости кишечника, мекониальном илеусе, пилоростенозе, показано хирургическое лечение.
Если возникла спаечная кишечная непроходимость у детей, обязательно проводится оперативное вмешательство. Это самая опасная форма заболевания. Иногда возникает необходимость выведения кишки на брюшную стенку.
При развитии некроза кишечника, в случае позднего обращения, при операции удаляется область поражения. Если возник перитонит, показано комплексное лечение с использованием дезинтоксикационных препаратов, антибиотиков, общеукрепляющих препаратов, обезболивающих, симптоматических средств.
Острая кишечная непроходимость у детей, возникшая при инвагинации, при условии раннего обращения за квалифицированной медицинской помощью, лечится консервативно. Специальным аппаратом в кишечник нагнетают воздух, и под рентгенологическим контролем стараются расправить инвагинат. После такой процедуры малыш наблюдается некоторое время в стационаре. В дальнейшем проводится рентгеновский снимок с использованием взвеси бария.
При непроходимости кишечника, спровоцированной глистами, сначала ее пробуют лечить консервативно. При неэффективности такой терапии проводится операция.
Динамическая кишечная непроходимость у детей лечится консервативно: устраняется вызвавшая ее причина.
Диета
Чтобы восстановить здоровье после болезни, показано диетическое питание. Кушать нужно небольшими порциями и часто. Из рациона исключаются сдоба, хлеб, молочные продукты, бобовые, капуста, сладкие, жирные и соленые блюда.
Рекомендована пища, приготовленная на пару, нежирная, с высоким содержанием грубых волокон. Овощи и фрукты в свежем виде есть не желательно. Из напитков можно пить отвары трав, зеленый некрепкий чай, воду, кисели. Следует исключить газировки, сладкие и холодные напитки.
Профилактические меры
Непроходимость кишечника у детей — серьезная патология, поэтому следует обратить внимание на ее профилактику. Она включает в себя такие меры:
- полноценное здоровое питание;
- прикорм малышу следует вводить постепенно, небольшими порциями, важно следить, как организм реагирует на такую пищу;
- избегать травм;
- бороться с запорами — в рационе должно быть достаточное количество растительных масел, клетчатки, при необходимости принимают слабительные средства;
- профилактика гельминтов.
Важную роль играют своевременная диагностика и лечение болезней пищеварительных органов.
Детский гастроэнтеролог в Алматы
Источник: babygastro.org.ua
Источник