Острая мезентериальная кишечная непроходимость

Острая мезентериальная непроходимость

Введение. n n Одно из наиболее грозных заболеваний; Летальность – 80 – 100%; 0, 5% от всех хирургических заболеваний; Трудности диагностики;

Определение. n Острая мезентериальная непроходимость – это непроходимость брыжеечных сосудов, конечным результатом чего является развитие инфаркта кишечника.

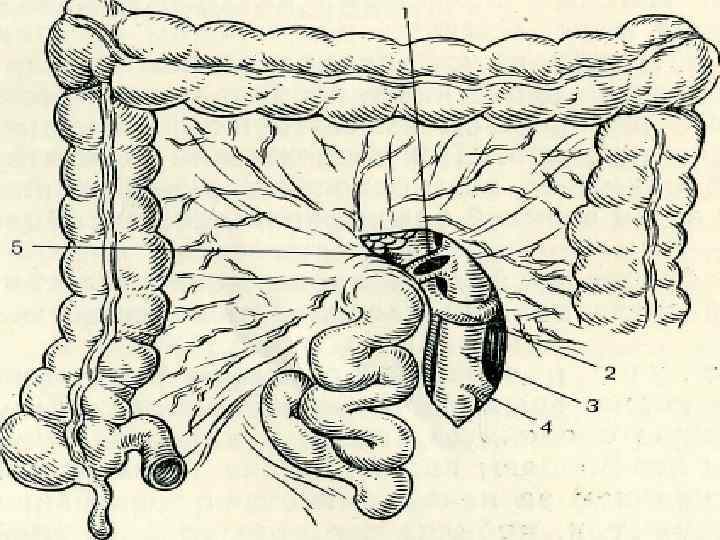
Кровоснабжение кишечника. n n n Осуществляется двумя непарными ветвями брюшной аорты: верхней и нижней брыжеечными артериями. ВБА: от брюшной аорты на уровне от Th. XI до LIII и делится на три отдела: от аорты до отхождения a. colica media; от a. colica media до отхождения a. ileocolica; от a. ileocolica.
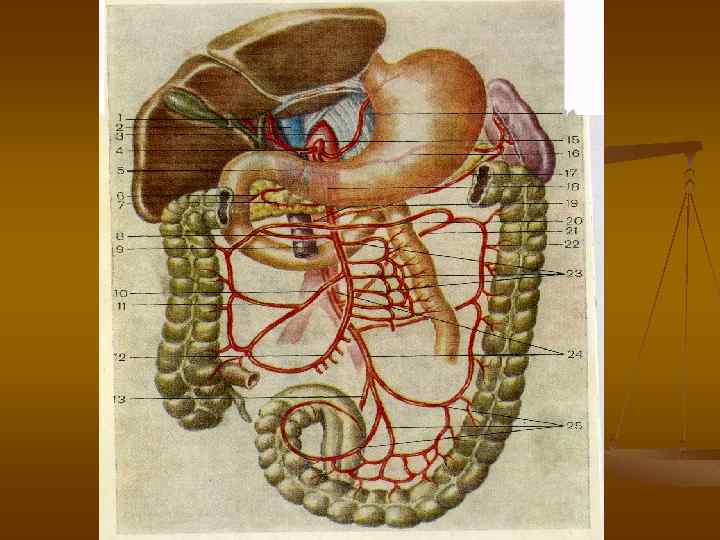

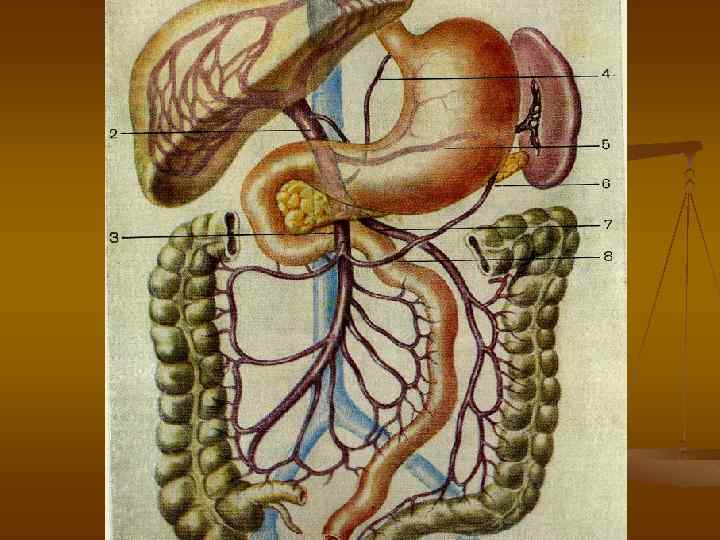
Кровоснабжение кишечника. n n Левая половина толстой кишки получает кровь из нижней брыжеечной артерии, имеющей богатые коллатеральные связи с ВБА по анастомозам между левой ободочной и средней ободочной артериями (Риоланова дуга) и с внутренней подвздошной артерией по анастомозам между верхними, средними и нижними ректальными артериями. Отток венозной крови осуществляется по одноименным венам и впадают в воротную вену.

Классификация. Окклюзионные: Виды нарушений: Неокклюзионные: 1. Эмболия 1. С неполной окклюзией 2. Тромбоз артерий 3. Тромбоз вен 2. Ангиоспастическая 4. Прикрытие устий артерий со стороны 3. Связанная с централиаорты вследствие атеросклероза зацией гемодинамики и тромбоза её 5. Окклюзия артерий в результате расслоения её стенок 6. Сдавление (прорастание) сосудов опухолями 7. Перевязка сосудов

Классификация. Стадии болезни: n n Стадия ишемии (геморрагического пропитывания при венозном тромбозе) – первые 6 часов; стадия инфаркта кишечника – от 6 до 12 (до 24 часов) часов: n n анемический; геморрагический; смешанный; Стадия перитонита – больше 12 (24) часов;

Классификация. 1. 2. 3. Течение: С компенсацией мезентериального кровотока; С субкомпенсацией мезентериального кровотока; С декомпенсацией мезентериального кровотока (быстро прогрессирующее течение, медленно прогрессирующее течение).

Виды острых нарушений МК. n Эмболия – самая частая причина нарушения брыжеечного кровотока и встречается в 45% случаев. Основным источником эмболий брыжеечных артерий является левая половина сердца. Причины: n n Инфаркт миокарда; Кардиосклероз; Ревматизм; И др.

Факторами риска для отрыва внутрисердечного тромба являются: n n n 1. 2. 3. Аритмии – в 75%; Физическое перенапряжение; Эмоциональные стрессы. Эмболы локализуются преимущественно в бассейне верхней брыжеечной артерии. Большая частота эмболии верхней брыжеечной артерии по сравнению с нижней объясняется: более высоким расположением сосуда; острым углом отхождения от аорты; большим диаметром просвета (В. А. Герке, 1950; Г. К. Дмитриева 1960; Morse et al. , 1957).

По некоторым данным, эмболия нижней брыжеечной артерии возникает в 40 раз реже, чем верхней (В. С. Савельев, 1979). Инфаркт кишечника в бассейне нижней брыжеечной артерии наблюдается реже за счет лучше развитой коллатеральной сети данного сосуда – «Риолонова дуга» (Ш. С. Тоизиде, 1940; Wilson и Block 1956; и др. ).

Виды острых нарушений МК. 2. Тромбоз артерий – по частоте занимает второе место после эмболий. Основной причиной тромбозов артерий является атеросклероз (75%). Реже тромбоз возникает при: n эндартериите; n узелковом периартериите; n неспецифическом и специфическом аортоартериите; n аневризмах аорты; n лейкозах; n экстравазальной компрессии (парааортальными лимфоузлами при лимфадените, рубцами, спайками, опухолями); n и др.

Виды острых нарушений МК. 3. Неокклюзионные нарушения мезентериального кровообращения. При этом виде расстройства мезентерильного кровотока артерии и вены брыжейки остаются проходимы. Отмечается расстройство микроциркуляции на уровне артериол, посткапилляров и мелких венул. 4. Тромбоз брыжеечных вен. Встречается довольно редко – 10, 1% больных (В. С. Савельев, 1979).

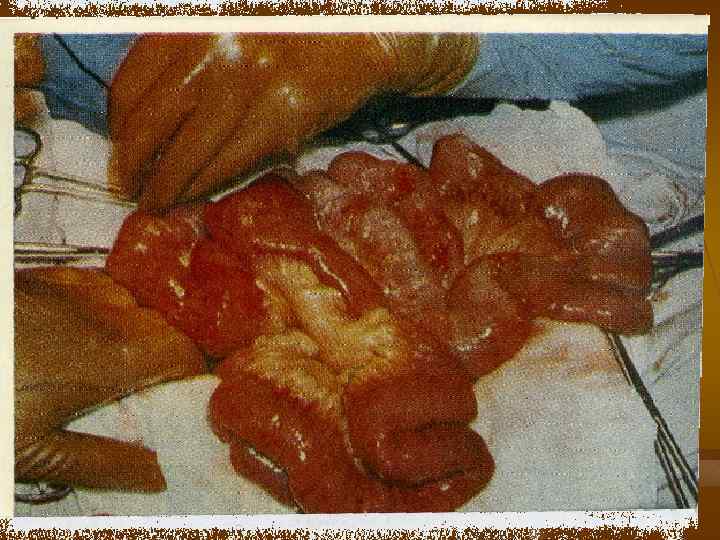
Морфологические изменения. Виды инфарктов кишечника. n n n Анемический – при этом виде инфаркта кишки выглядят серыми, истонченными, выпота в брюшной полости мало и он как правило серозный. Развивается при высоких окклюзиях артериального русла, осложненных блокадой коллатералей вследствие атеросклероза. Геморрагический – кишечник характеризуется интенсивным пропитыванием стенки и брыжейки кишки, наличием геморрагического выпота в брюшной полости. Наиболее характерен для венозных тромбозов. Смешанный – характеризуется чередованием участков анемического и геморрагического поражения и наблюдается в основном при неокклюзионных видах нарушения кровообращения.

n Некротические поражения начинаются с поверхностных слоев слизистой оболочки, охватывая в дальнейшем все слои кишечной стенки.

Клиника

Течение заболевания. n Выделяют несколько форм клинического течения острой мезентериальной непроходимости: 1. 2. 3. 4. 5. 6. форма, проявляющаяся в основном симптомом диареи – больные ошибочно госпитализируются в инфекционный стационар; форма, которая протекает в виде кишечной непроходимости; форма, симулирующая острый аппендицит – при поражении 3 отдела ВБА; токсико-инфекционная форма; форма по типу гастро-дуоденальных кровотечений – желудочное кровотечение – основной симптом. Общность кровоснабжение – отторжение слизистой – кровотечение. атипичная форма.

Диагностика. n n Диагностика острых нарушений мезентериального кровообращения должна основываться в первую очередь на клинической картине заболевания и правильной оценке анамнеза. Пребывание больного в приемном покое должно составлять не более 2 часов. Очередь № 1. Оптимальным сроком госпитализации для большинства больных с нарушением мезентериального кровообращения должен быть срок значительно меньший 6 часов – 1 – 3 часа от начала заболевания.

Диагностика. n 1. 2. В основу организационных диагностических мероприятий используется два правила: при подозрении на возникновение острого нарушения мезентериального кровообращения больной подлежит немедленной госпитализации; необходимо при подозрении на острое нарушение мезентериального кровообращения в максимально короткие сроки необходимо подтвердить диагноз или полностью его опровергнуть.

Лабораторная диагностика. n n 1. 2. Играет вспомогательную роль; Особое значение придают исследованию числа лейкоцитов: Высокий лейкоцитоз дажена ранних стадиях заболевания; Сдвиг лекоформулы влево – встадию инфаркта и перитонита.

Специальные методы исследования. n 1. 2. 3. 4. 5. не должны превышать 1 – 1, 5 часов. рентгенодиагностика; ангиография; лапароскопия; люминисцентная лапароскопия; лапаротомия.
Рентгенодиагностика.
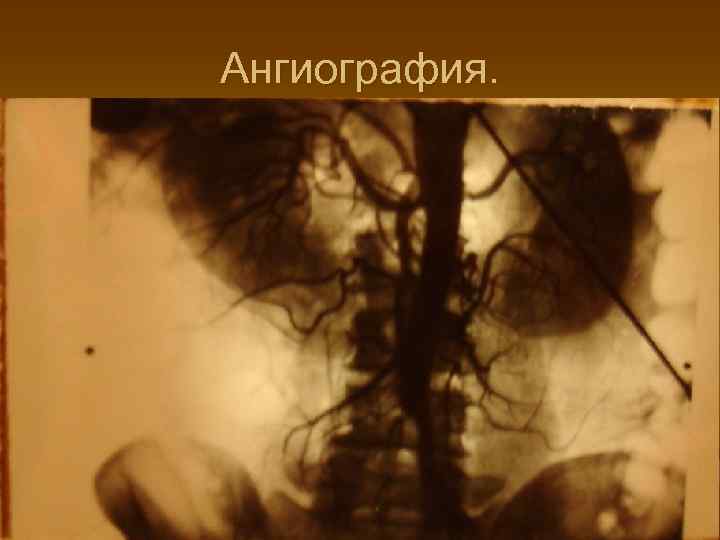
Ангиография.

Эмболия 1 сегмента ВБА

Диагностическая лапароскопия.
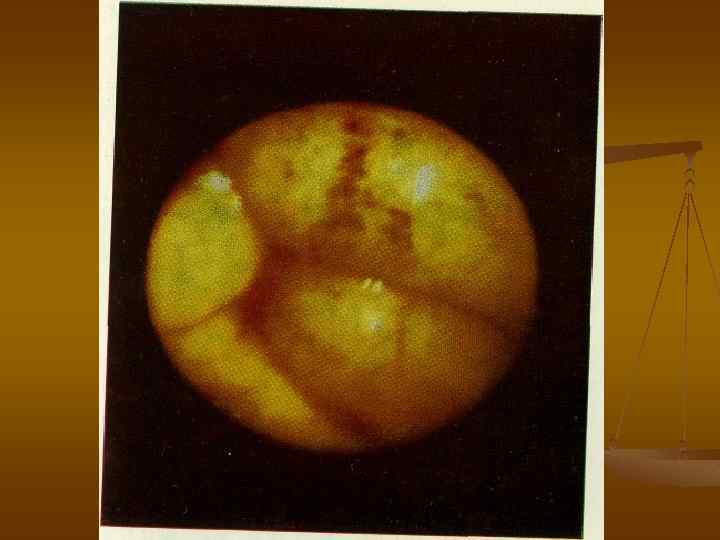
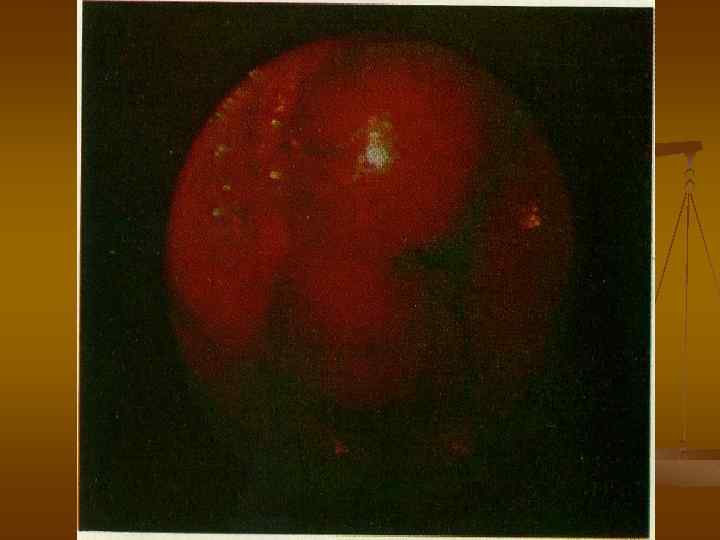
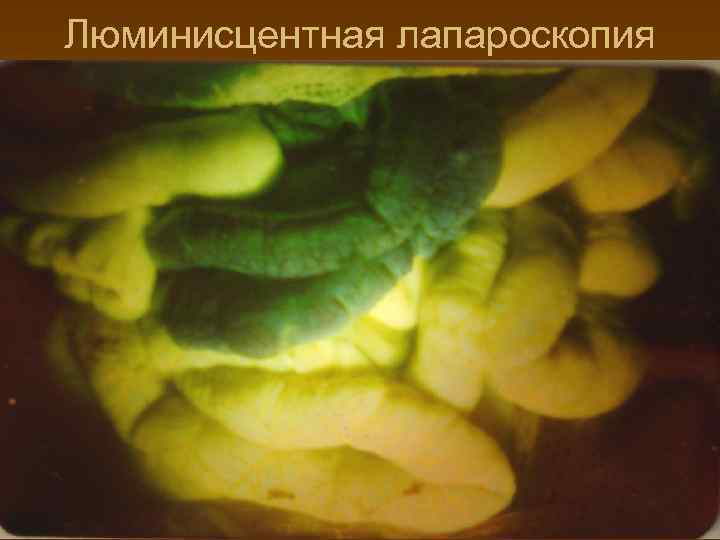
Люминисцентная лапароскопия
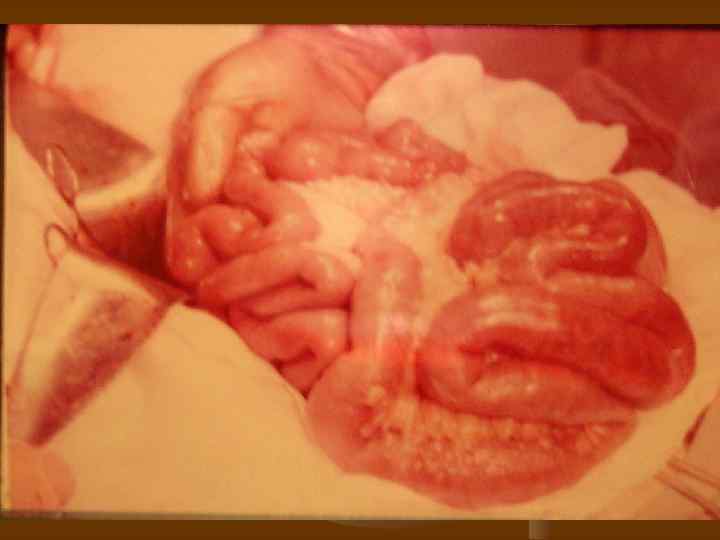
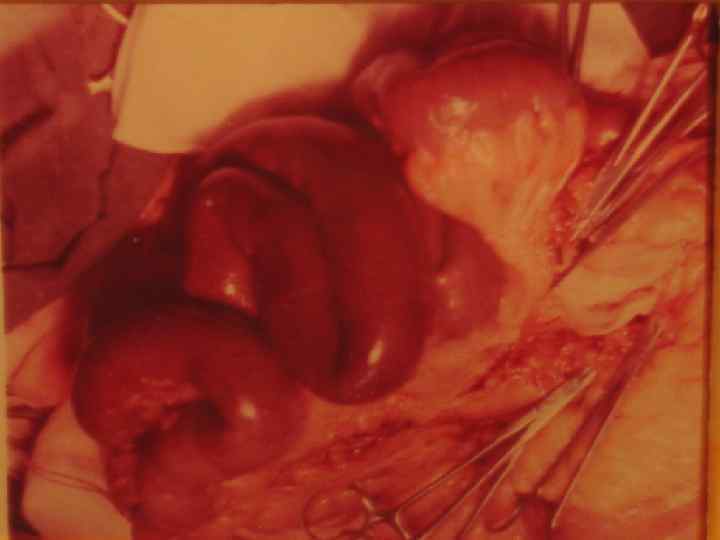
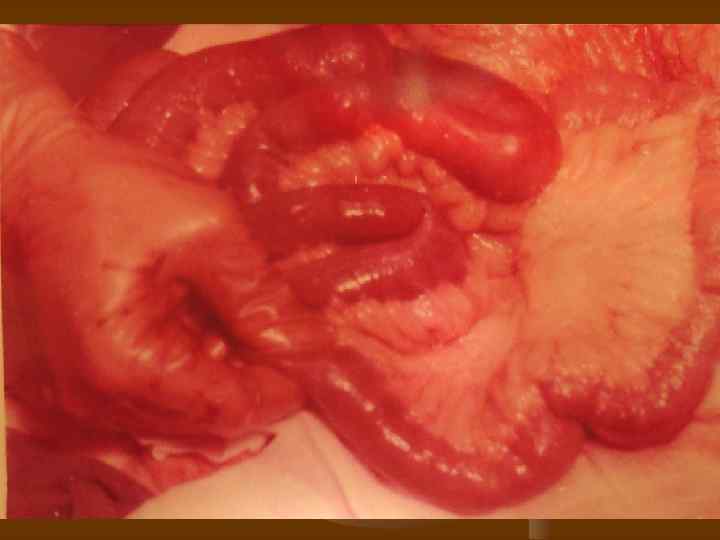
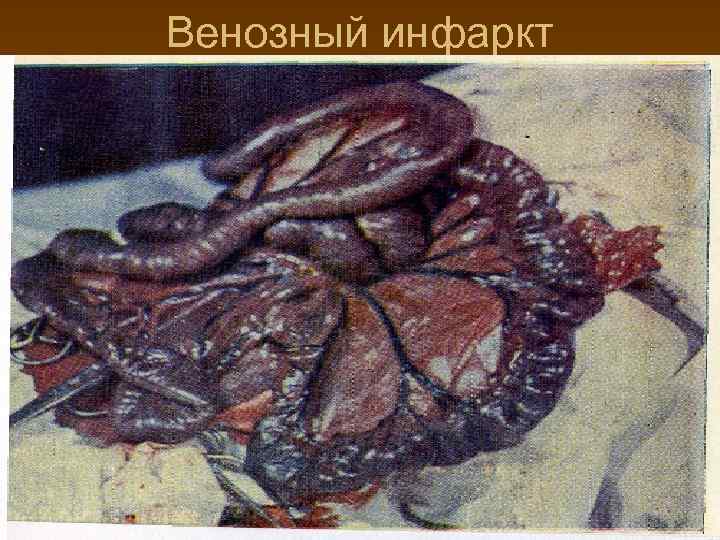
Венозный инфаркт
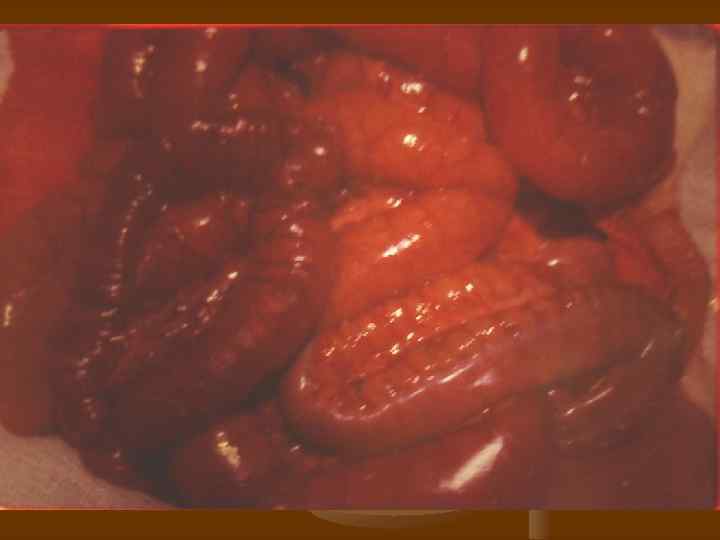
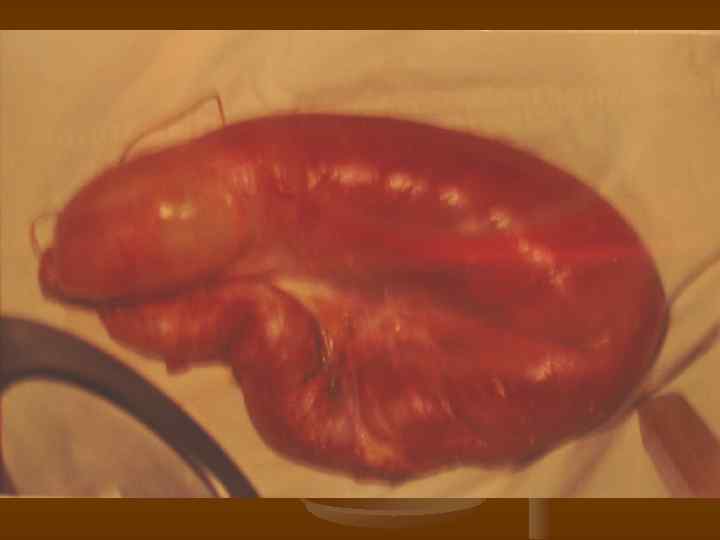

Лечение. n Оперативный метод лечения является основным в лечении больных с острой мезентериальной непроходимостью. Консервативные методы лечения должны использоваться в сочетании с оперативными, дополняя, но ни в коем случае не подменяя их.

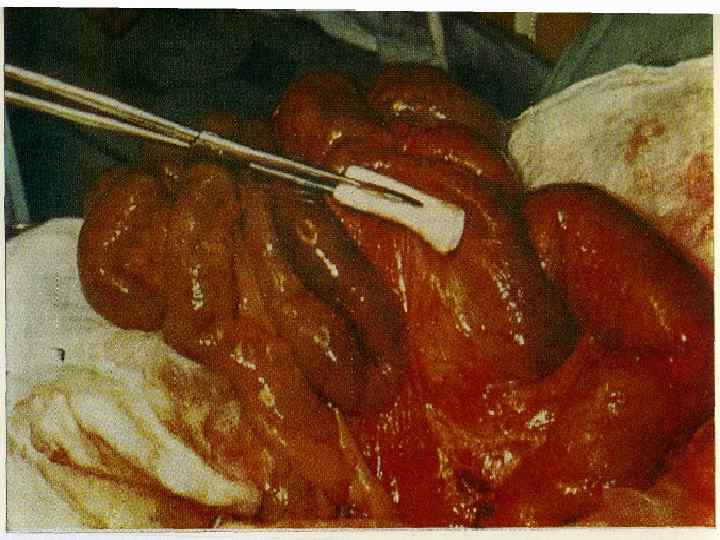
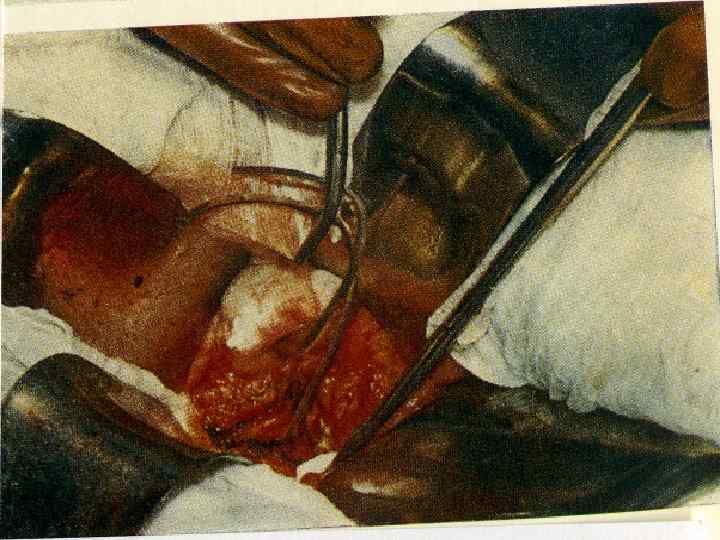
Лечение. n 1. 2. 3. n Оперативное лечение преследует следующие цели: коррекция мезентериального кровотока; удаление подвергшихся деструкции участков кишечника; борьба с перитонитом. Все виды оперативных вмешательств можно свести к 3 методам: сосудистые операции: передний и задний доступы, прямая и непрямая тромбэктомия; резекция кишечника; комбинация сосудистых операций с резекцией кишечника. Возможна контрольная релапароскопия, ангиография.
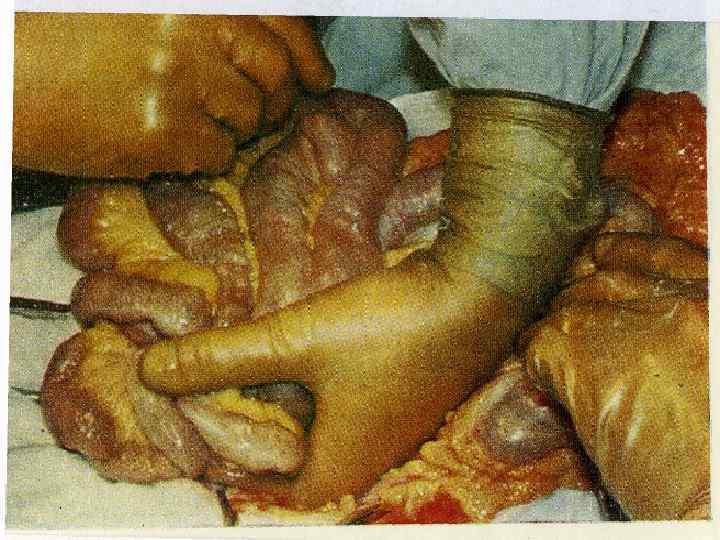
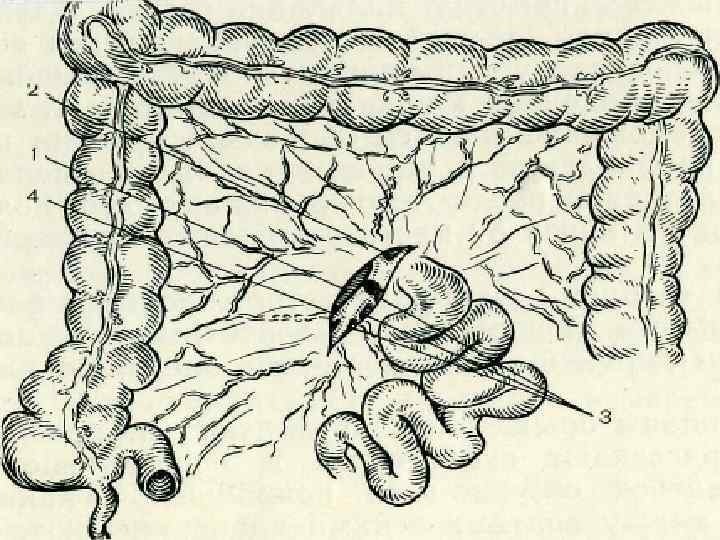
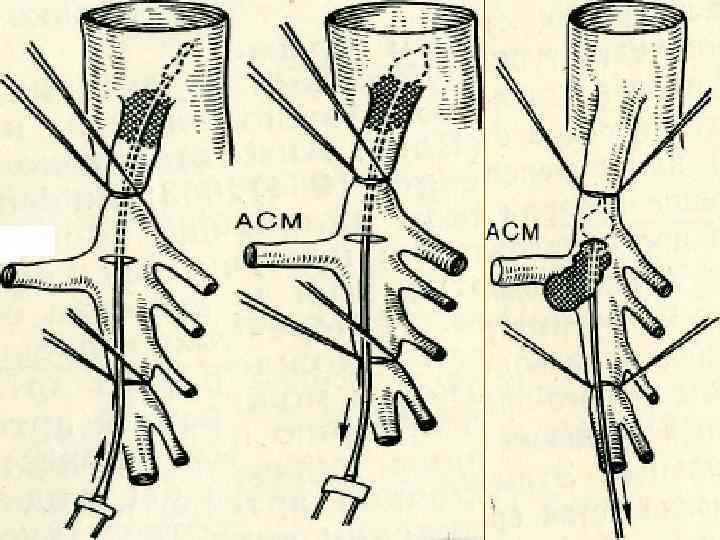

n. Практическая часть

n n n За период с 01. 06 по 31. 12. 06 в экстренное хирургическое отделение МУ ГКБ № 14 поступило 19 пациентов с диагнозом ОМН, из которых: 14 (73, 6%) женщин; 5 (26, 4%) мужчин. Возраст больных колебался от 54 до 95 лет. Сроки от начала заболевания до поступления составили от 2 часов до 7 суток; Среднее время до поступления в стационар составило 33, 6 часа; Большинство больных поступили в первые 20 часов от заболевания.
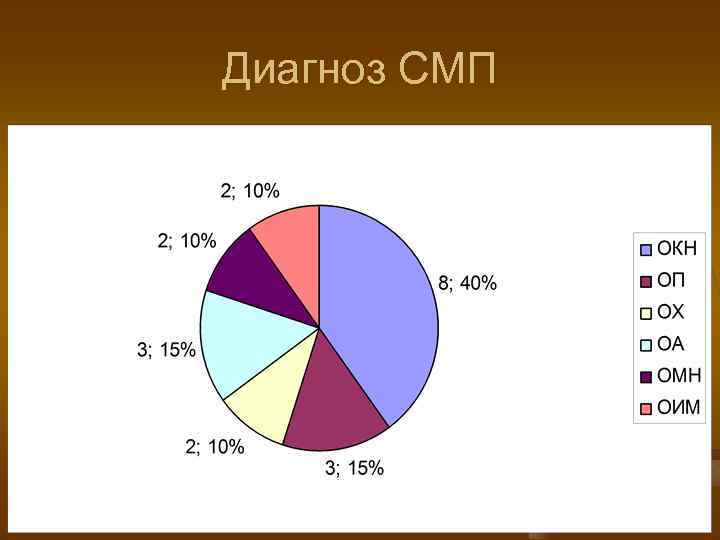
Диагноз СМП

n 1. 2. 3. 4. 5. 6. В ПДО все больные были доставлены в тяжелом состоянии, которое было обусловлено основной и сопутствующей патологией. Жалобы на: интенсивные боли в животе предъявляли 19 (100%) больных; Тошнота беспокоила 10 (53%) больных; Рвота наблюдалась в 7 (36, 8%) случаях; Диарея – в 7 (36, 8%) случаев; Стул типа «малинового желе» – в 3 (15, 7%); Интенсивные боли в окологрудинной

Объективное обследование. n 1. 2. 3. 4. 5. 6. При объективном обследовании отмечено наличие: Положительного симптома Щеткина – Блюмберга у 5 (23, 6%) пациентов; Отсутствие перистальтики у 2 (10, 5%) пациентов; Мерцательной аритмии у 12 (63, 5%) больных; Тахикардии свыше 100 в минуту в 14 (76, 7%) случаях; Гипертонической болезни у 18 (94, 7%) больных. По данным ЭКГ острый инфаркт миокарда диагностирован у 2 (10, 5%) пациентов.

n 1. 2. 3. 4. 5. В ПДО всем больным выполнялись следующие исследования: ОАК; Осадок мочи; Билирубин, амилаза, сахар крови, мочевина, электролиты; Рентгеноскопия грудной клетки и брюшной полости; УЗИ органов брюшной полости. Время пребывания в приемном покое составило в среднем 1, 3 часа.

Во время обследования выявлено. лейкоцитоз, который был отмечен у 15 (78, 9%) больных и колебался от 10, 0 до 26, 2*109/л. n Амилаземия выявлена у 2 (10. 5%) больных. n При рентгеноскопии органов грудной клетки патологии выявлено не было. При рентгеноскопии органов брюшной полости: n у 1 (5, 2%) пациента были найдены признаки тонкокишечной непроходимости; n у 1 (5. 2%) пациента – толстокишечной непроходимости. УЗИ брюшной полости: n 1 (5. 2%) пациенту даны признаки ЖКБ. Обтурационного калькулезного холецистита. n

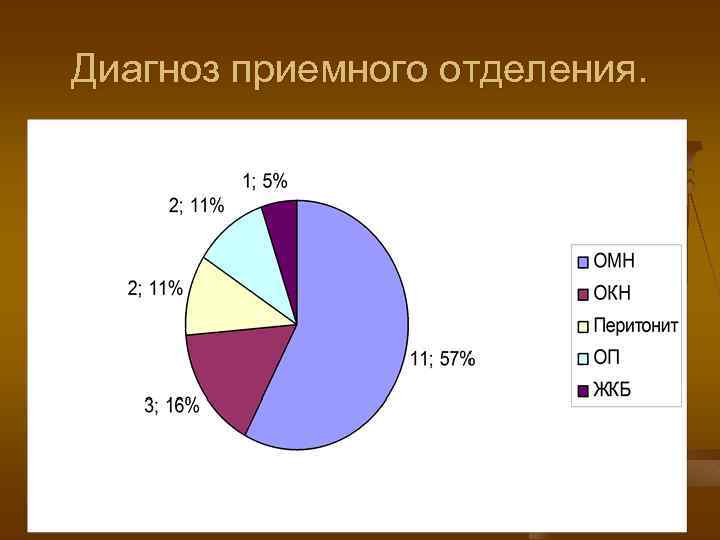
Диагноз приемного отделения.

дальнейшая диагностика и лечебная тактика. 19 пациентов 16 ч – лапароскопия 3 – динамич. набл. 9 – тотал. гангрена 4 – сегм. гангрена 3 – без патол. 2 ревизии ВБА 9 тотал. гангрена лапаротомия, резекция Лапароскопия ч/з 6 – 8 часов динамич. набл. 1 – релапаротомия, несостоятельность, тотал. гангрена релапароскопия тотал. гангрена 2 – тотал. инфаркт 1 – сегм. инфаркт

n n Смертность по причине острой мезентериальной непроходимости составила 79% (15 больных). Средняя продолжительность жизни пациентов в стационаре с диагнозом острая мезентериальная непроходимость составила 2, 2 суток (от1 до 12 суток).

Спасибо за внимание.
Источник
Острая окклюзия мезентериальных сосудов – острое нарушение кровообращения в брыжеечных сосудах, приводящее к ишемии кишечника. Заболевание проявляется резкой, нестерпимой болью в животе, рвотой и поносом с примесью крови, шоковым состоянием. Диагноз острой окклюзии мезентериальных сосудов определяют на основании клинической картины, данных селективной ангиографии, рентгенографии брюшной полости, лапароскопии. Острая окклюзия мезентериальных сосудов требует экстренного оперативного вмешательства (эмбол- или тромбэндартериоэктомии, резекции пораженных отделов кишечника), профилактики перитонита и повторных окклюзий.
Общие сведения
Острая окклюзия мезентериальных сосудов – неотложная патология в гастроэнтерологии, возникающая вследствие тромбоза или эмболии сосудов брыжейки. Острая окклюзия мезентериальных сосудов проявляется резким нарушением кровообращения в сосудистых участках проксимальнее и дистальнее места обструкции, сопровождается выраженным ангиоспазмом и дополнительным тромбообразованием, в результате чего возникает острое нарушение питания и ишемическое поражение стенки кишечника. В дальнейшем начинают развиваться необратимые деструктивные изменения, формируется анемический и геморрагический инфаркт (некроз) кишечника. Острая окклюзия мезентериальных сосудов характеризуется крайне тяжелым течением и высокой летальностью.
Локализация и протяженность ишемического поражения кишечника при острой окклюзии мезентериальных сосудов зависит от вида и уровня обструкции, наличия коллатеральных путей компенсации кровотока. В 90% случаев наблюдается окклюзия основного ствола или одной из ветвей верхней брыжеечной артерии, в большей степени обеспечивающей кровоснабжение пищеварительного тракта. Нижняя брыжеечная артерия имеет хорошие коллатеральные связи, поэтому при ее окклюзии редко возникают серьезные нарушения мезентериального кровообращения. Окклюзия брыжеечных вен встречается реже; возможно также смешанное поражение брыжеечных артерий и вен, при котором острой окклюзии одного из сосудов предшествует хроническая обструкция другого.
Острая окклюзия мезентериальных сосудов встречается преимущественно у лиц мужского пола в возрасте старше 50-60 лет.

Острая окклюзия мезентериальных сосудов
Причины острой окклюзии мезентериальных сосудов
Острая окклюзия мезентериальных сосудов развивается как осложнение различных сердечно-сосудистых заболеваний (атеросклероза, пороков сердца, системных аллергических васкулитов, ревматизма, гипертонической болезни, аневризмы брюшной аорты, аритмии), предшествующих операций на сердце и аорте, злокачественных опухолей, травм.
Непосредственной причиной острой окклюзии мезентериальных сосудов являются тромбоз и эмболия. При тромбозе просвет сосудов брыжейки перекрывается тромбом, образовавшимся вследствие изменения сосудистых стенок на фоне повышенной свертываемости крови и замедленного кровотока (патогенетическая триада Вихрова). При эмболии наблюдается обструкция брыжеечных сосудов частицей тканью опухоли, инородным телом или пузырьком воздуха, мигрировавшими от первичного источника поражения с током крови.
Острая окклюзия мезентериальных сосудов может протекать с компенсацией, субкомпенсацией и декомпенсацией мезентериального кровотока. При компенсации мезентериального кровотока (спонтанно или под воздействием консервативной терапии) все функции кишечника восстанавливаются полностью. Субкомпенсация мезентериального кровотока ввиду недостаточного кровоснабжения может приводить к ряду заболеваний кишечника: брюшной жабе, язвенным энтеритам и колитам и др. Декомпенсация мезентериального кровообращения вызывает распространенный гнойный перитонит и развитие тяжелого абдоминального сепсиса.
Симптомы острой окклюзии мезентериальных сосудов
Развернутой клинической картине острой окклюзии мезентериальных сосудов могут предшествовать предвестники заболевания, сходные с предынфарктным состоянием, – так называемая «брюшная жаба».
В большинстве случаев острая окклюзия мезентериальных сосудов имеет внезапное начало и на стадии ишемии (первые 6-12 часов) характеризуется невыносимыми, схваткообразными болями в животе. Пациент испытывает беспокойство, не находит себе места, принимает вынужденную позу с приведенными к животу ногами. Возникают тошнота и рвота с примесью желчи и крови, позднее рвота с каловым запахом, неоднократный жидкий стул с примесью крови («ишемическое опорожнение кишечника»).
Наблюдается резкая бледность кожных покровов, цианоз, шоковое состояние, повышение артериального давления на 60-80 единиц (симптом Блинова), брадикардия. Для острой окклюзии мезентериальных сосудов характерно несоответствие между тяжестью состояния больного и данными его осмотра: в первые часы живот остается мягким, брюшная стенка участвует в дыхании, отмечается незначительная болезненность без симптомов раздражения брюшины.
В стадии инфаркта (через 6-12 часов от начала острой окклюзии мезентериальных сосудов) болевые ощущения немного уменьшаются, но нарастает локальная (в зоне поражения кишки) болезненность при пальпации, между пупком и лобком может прощупываться тестовидная припухлость (симптом Мондора), ухудшается состояние больного. Эвакуаторная функция кишечника сохраняется, артериальное давление нормализуется, пульс учащается.
Стадия перитонита начинается через 18-36 часов от момента острой окклюзии мезентральных сосудов, характеризуется резким ухудшением состояния: усилением болей (особенно при движении), выраженной интоксикацией, признаками перитонита, паралитической кишечной непроходимостью.
Диагностика
Распознавание острой окклюзии мезентериальных сосудов опирается на анализ клинической картины заболевания: острый болевой абдоминальный синдром, поражение сердца и сосудов в анамнезе. Важное диагностическое значение имеет исследование коагулограммы, определение количества тромбоцитов, холестерина крови.
При обзорной рентгенографии брюшной полости определяется пневматизация кишечника, наличие горизонтальных уровней жидкости в брюшной полости. Специфическим методом диагностики острой окклюзии мезентериальных сосудов является селективная мезентерикография, которая уже на ранней стадии заболевания может выявить отсутствие кровотока в стволе и ветвях брыжеечной артерии. При наличии технической возможности выполняется магнитно-резонансная ангиография мезентериальных сосудов.
Диагностическая лапароскопия позволяет обнаружить изменения кишечника и брюшной полости, наличие признаков анемического и геморрагического инфаркта кишки. Острую окклюзию мезентериальных сосудов дифференцируют от прободной язвы желудка и двенадцатиперстной кишки, острого аппендицита, кишечной непроходимости, острого панкреатита и острого холецистита.
Лечение острой окклюзии мезентериальных сосудов
При острой окклюзии мезентериальных сосудов показано экстренное хирургическое вмешательство, целью которого служит ревизия кишечника с оценкой его жизнеспособности, ревизия основных брыжеечных сосудов, устранение причины сосудистой непроходимости и восстановление мезентериального кровотока, резекция некротизированных отделов кишечника, профилактика перитонита.
Реваскуляризация кишечника выполняется путем непрямой эмбол- или тромбэндартериоэктомии, в трудных случаях проводится реконструктивное обходное шунтирование с использованием сосудистых протезов (протезирование верхней брыжеечной артерии).
При некрозе кишечника реваскуляризация дополняется частичной или обширной резекцией пораженных участков кишечника и активным назоинтестинальным дренированием для лечения послеоперационного пареза кишечника. Через 24-48 часов возможно выполнение релапаротомии с целью контроля состояния брюшной полости или наложения отсроченного анастомоза.
Пред- и послеоперационное ведение больного с острой окклюзией мезентериальных сосудов включает назначение антитромботических препаратов для профилактики повторной эмболии и ретромбоза; мероприятия интенсивной терапии с целью восстановления ОЦК, устранения интоксикации, улучшения кровотока и тканевого метаболизма, стабилизации сердечной деятельности. Проводится антибактериальная терапия, дренирование и санация брюшной полости для предупреждения гангрены и перитонита.
Прогноз и профилактика
Восстановление кровотока в брыжеечных артериях в течение первых 4-6 часов («золотой период») может предотвратить инфаркт кишечника и восстановить его функции. Как правило, оперативное вмешательство приходится на II и III стадии острой окклюзии мезентериальных сосудов, поэтому летальность после операции достигает 80-90%. Прогноз ухудшает наличие основного заболевания, приведшего к острому нарушению мезентериального кровообращения.
Профилактика острой окклюзии мезентериальных сосудов заключается в своевременном устранении потенциального источника тромбоэмболии, т. е. первичного заболевания (атеросклероза, мерцательной аритмии, ревматического порока сердца, аневризм и др.).
Источник