Перестройки по кишечному типу
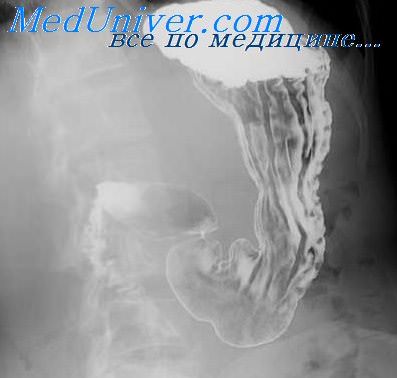
Перестройка слизистой желудка. Дивертикулит
Хронический гастрит, сопутствующий язвенной болезн и, характеризуется теми же морфологическими изменениями слизистой оболочки желудка и подслизистого слоя, что и обычный гастрит. Он может быть распространенным и ограниченным. Во всех случаях поражается преимущественно выходной отдел желудка. Часто в процесс вовлекается и двенадцатиперстная кишка (гастродуо-денит). Гастрит не всегда точно соответствует локализации язвы, однако наиболее выражен при локализации язвы в луковице двенадцатиперстной кишки и в антральном отделе желудка.
Патологическая перестройка слизистой оболочки сопровождается значительным утолщением складок, изменением их хода, появлением извилистости. При рентгенологическом исследовании выявляется грубый, беспорядочный рисунок рельефа с полипоподобными и подушкообразными выбуханиями. Большая кривизна становится неровной, грубофестончатой. Эти изменения рельефа могут усиливаться функциональными и органическими деформациями органа, обусловленными самим язвенным процессом.
Таким образом, хотя рентгенологическое исследование желудка и не решает проблему распознавания хронического гастрита в целом, оно значительно облегчает диагностику этого заболевания. Полиморфизм изменений рельефа слизистой оболочки желудка, относительная стабильность рентгенологической картины, устанавливаемая на основании изучения серии рентгенограмм, и наличие сопутствующих функциональных расстройств свидетельствуют, как правило, о гаст-ритической природе заболевания. Полученные при рентгенологическом исследовании результаты в сочетании с соответствующими клиническими и лабораторными данными позволяют в большинстве случаев поставить правильный диагноз, определить распространенность и вид процесса, а также фазу его течения. Повторные исследования после курса лечения объективно документируют терапевтический эффект.

Вместе с тем необходимо подчеркнуть, что современная методика диагностики хронического гастрита всегда должна быть комплексной, включающей в себя клинические, лабораторные, рентгенологические и эндоскопические исследования. Визуальное изучение внутенней поверхности желудка при гастроскопии и морфологическое исследование его слизистой оболочки с помощью биопсии вносят существенный вклад в распознавание и дифференциальную диагности у этого заболевания.
Дивертикулит. Часто осложняет течение дивертикула (дивертикулеза). Воспалительный процесс слизистой оболочки может ограничиваться зоной тела дивертикула или захватывать его шейку и даже прилегающие отделы желудка.
– Также рекомендуем “Туберкулез желудка. Язвы желудка”
Оглавление темы “Лучевая диагностика болезней желудка”:
1. Острый гастрит на рентгенограмме. Формы острого гастрита
2. Рентгенодиагностика хронического гастрита. Эрозии хронического гастрита
3. Полипоподобный (бородавчатый) диффузный гастрит. Дифференциация гастрографий
4. Функциональные проявления гастрита. Ограниченные формы гастрита
5. Перестройка слизистой желудка. Дивертикулит
6. Туберкулез желудка. Язвы желудка
7. Патологический процесс в стенке желудка. Воспалительно-деструктивные процессы в желудке
8. Размеры язв желудка. Язвенная болезнь желудка пожилых
9. Множественные язвы желудка. Острые язвы желудка
10. Дифференциация язвы желудка. Дивертикул желудка
Источник
Здравствуйте.
У дамы 67 лет по данным гастроскопии выявлен атрофический гастрит. Биопсия не проводилась, наличие и объем метаплазии неизвестны. АТ к H. pylori отсутствуют, уреазный тест тоже отрицательный. Однако, уровень АТ к париетальным клеткам желудка составляет 2560, при норме меньше 10. Остальные параметры в анализе крови в норме, за исключением гамма-гт (176, nb: желчный пузырь удален) и эозинофилов (0). О чем может говорить резко повышенный уровень АТ к париетальным клеткам? Не указывает ли он на паранеопластический синдром? Какие дополнительные обследования в этой связи стоит предпринять? Спасибо.
Zambrozy
19.09.2010, 13:17
Зачем проводились все эти исследования?
Не указывает ли он на паранеопластический синдром?С чем связаны подозрения? Neo желудка у ближайших родственников; наличие тревожных симптомов?
С какой целью делали гастроскопию?
“Антитела к париетальным клеткам присутствуют примерно у 90% пациентов с пернициозной анемией, и до 50% пациентов с атрофическим гастритом без пернициозной анемии и у 33% больных с тириоидитом. PCA также наблюдается с меньшей частотой у пациентов с болезнью Аддисона, миастенией, ювенильным сахарным диабетом,язвой желудка, железодеыицитной анемией, синдромом Шегрена.
Это исследование обнаруживает аутоантитела к микросомам и клеточной поверхности париетальных клеток. От 50% до 60% пациентов с пернициозной анемией также имеют антитела, блокирующие внутренний фактор. Исследование PCA более чувствительно, но менее специфично для пернициозной анемии,чем исследование антител блокирующих внутренний фактор.
Источник: Энциклопедия клинических лабораторных тестов под редакцией Н. Тица.”
с сайта [Ссылки могут видеть только зарегистрированные и активированные пользователи]
А так же …”главное внимание гастроэнтерологов должно быть сосредоточено на состоянии слизистой желудка. Если даже в данный момент с желудком проблем нет (клинически), можно говорить о риске развития гастрита аутоиммунной природы. … рекомендуется провести иммунохимическое обследование «Гастропанель» (пепсиногены I и II, гастрин-17 базальный и стимулированный, антитела к Helicobacter) и проконтролировать гематологические показатели (исключить анемию) и концентрацию витамина В12 в крови. “…
Больная с 1993 наблюдается у гастроэнтеролога в связи с болями в желудке. В семейном анамнезе: отец больной умер от рака желудка (84 года), мать умерла от миелолейкоза (64 года). По данным гастроскопии: атрофический гастрит и 3мм. полип антрального отдела. Гастроскопия проводилась ежегодно, состояние оставалось без изменений до настоящего времени, полип не увеличивался. Никакого лечения гастрита не предпринималось. Летом 2010 гастроскопия показала, что полип исчез, но атрофия усилилась. Больная обратилась к терапевту, который и назначил указанные выше анализы. В данный момент терапевт в отпуске, поэтому его мнение по поводу результатов неизвестно. На мысль о паранеопластическом синдроме больную навело 250-кратное превышение референсных значений по АТ к париетальным клеткам. Вот такая гипотеза непрофессионала: не может ли данный уровень АТ говорить об атаке иммунной системы на мутирующие клетки.
p.s. Добавлю, что больная также страдает гипотиреозом, принимает L-тироксин. Восемь лет назад у нее также наблюдалась железодефицитная анемия. После годичного приема препаратов железа проблема исчезла.
Родственник 1 линии умер от рака желудка.
Атрофический гастрит.
Прямые показания к обследованию на хеликобактер и его эрадикацию
Прямые показания к обследованию на хеликобактер и его эрадикацию
АТ к H. pylori отсутствуют, дыхательный уреазный тест тоже отрицательный. Нужно посмотреть что-то еще?
Zambrozy
19.09.2010, 21:32
в связи с болями в желудке Боль в верхней части живота не обязательно связана с желудком. Какие препараты принимаются в связи с болями? Их эффективность…
Сама пациентка, может участвовать в беседе?
Какие препараты принимаются в связи с болями? Их эффективность…
Альмагель А:ah: Работает.
Сама пациентка, может участвовать в беседе?
Да, через меня. Это моя мама.
Ну, я так понимаю, что уровень АТ к париетальным клеткам в 2500 никого особенно не смущает?
Если Нр не найдены, думаю, есть смысл взятия 5 биопсий из различных отделов желудка для прогнозирвания вероятности развития рака желудка (по системе OLGA).
А альмагель “без А” – работает?
Если Нр не найдены, думаю, есть смысл взятия 5 биопсий из различных отделов желудка для прогнозирвания вероятности развития рака желудка (по системе OLGA).
Спасибо за рекомендацию.
А альмагель “без А” – работает?
Мы не проверяли.
АТ к H. pylori отсутствуют, дыхательный уреазный тест тоже отрицательный. Нужно посмотреть что-то еще?
Стоит почитать здесь[Ссылки могут видеть только зарегистрированные и активированные пользователи] %E0%E7%ED%FB%E9+%F2%E5%F1%F2 о “правильном” уреазном тесте.
Спасибо. Как я понимаю, тест делали именно с меченным углеродом.
Если Нр не найдены, думаю, есть смысл взятия 5 биопсий из различных отделов желудка для прогнозирвания вероятности развития рака желудка (по системе OLGA).
Биопсию по системе Olga маме сделали. Подтвержден аутоиммунный атрофический гастрит, метаплазия по кишечному типу. Вероятность рака желудка выше средней по популяции в шесть раз.
Подробнее: в антральном отделе слабо выраженный (I) неактивный хронический гастрит с незначительной атрофией (0-I) слизистой оболочки и пилоризацией эпителия фундальных желез. Угол: слабо выраженный (I) неактивный хронический гастрит с атрофией (I) слизистой оболочки и перестройкой эпителия по кишечному типу (полная метаплазия I). Тело: умеренно, местами значительно выраженный (II-III) неактивный хронический гастрит. Наряду с диффузной лимфоплазмоцитарной инфильтрацией видны лимфоидноклеточные скопления с атрофией слизистой оболочки (II) и очагами перестройки эпителия по кишечному типу (полная и неполная метаплазия I ст).
При обследовании в ходе госпитализации попутно выяснилось, что ее гипотиреоз есть следствие хронического аутоиммунного тиреоидита.
Вопрос: что можно сделать, чтобы остановить прогрессирование метаплазии и не допустить рак желудка? Лечащий врач считает, что возможно лишь наблюдение (гастроскопия и биопсия раз в полгода). Существуют ли какие-нибудь передовые методы лечения аутоиммунного гастрита?
Источник
Цитологическое исследование желудка. Гастрограммы.
При цитологическом изучении материала, полученного из желудка с помощью гастробиопсии, в препаратах отчетливо определяют клеточные элементы слизистой оболочки желудка: покровно-ямочный эпителий, главные и обкладочные клетки желез.
Соотношение в цитологических препаратах клеточных элементов слизистой оболочки желудка, различная степень их дифференцировки, появление признаков дегенерации и атипии, а также появление лейкоцитов, ретикулярных и гистиоидных элементов позволяют выявить типы гастроцитограмм. которые наиболее свойственны тому или другому заболеванию желудка.
Гастроцитограммы больных хроническим гастритом характеризуются наличием клеток покровно-ямочного эпителия, которые располагаются преимущественно небольшими пластами и скоплениями. Клетки имеют высоко- и низкоцилиндрическую форму, базально или центрально расположенное ядро. широкую,слабобазофильную цитоплазму. Ядра клеток отличаются некоторым полиморфизмом, имеются все переходы от незрелых относительно крупных, светлых с нежносетчатым рисунком хроматина до зрелых небольших размеров, интенсивно окрашенных ядер.
Главные и обкладочные клетки желез обнаруживают в различном количестве, расположены разрозненно, небольшими округлыми группами или ровными рядами, в которых отмечается правильное чередование главных и обкладочных клеток. В главных клетках отчетливо просматриваются окрашенные в сине-фиолетовый цвет грубые гранулы, заполняющие всю цитоплазму. Обкладочные клетки отличаются широкой светлой цитоплазмой, окрашенной в нежно-розовый цвет. В препаратах встречаются лимфоидные элементы и полиморфно-ядерные нейтрофильные лейкоциты.
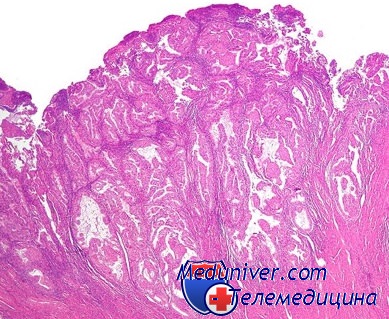
В цитограммах при полипах желудка большое количество пластов и больших скоплений покровно-ямочного эпителия, встречаются железисто-подобные структуры. По сравнению с цитограммами при гастрите можно отметить преобладание молодых, незрелых клеток с укрупненными ядрами и нежным рисунком хроматина в них.
При язвенной болезни желудка в гастроцитограммах преобладают сег менто-ядерные нейтрофилы, кроме того, обнаруживаются в значительном количестве лимфоциты, плазматические клетки, эозинофилы, клетки гистиоидного тина, скопления полиморфных эпителиальных клеток. В эпителии обычно отмечают признаки дегенерации в виде вакуолизации цитоплазмы и ядер, кариолизиса, кариорексиса и плазмолиза.
Однако необходимо отметить, что при цитологическом исследовании материала при неопухолевых и опухолеподобных поражениях желудка далеко не всегда возможно диагностировать эти заболевания. Последнее зависит от того, что изменения в клетках носят однотипный характер и часто можно обсуждать только степень клеточной пролиферации, атнпии и перестройки эпителия по кишечному типу.
Из злокачественных новообразований в желудке наиболее часто встречается аденокарцинома трех видов адеиокарцинома с высокой и низкой степенью дифференцировки, а также аденокарцинома с выраженным слизеобразованием. Реже встречаются перстневидноклеточный и недифференцированный рак, а также другие неэпителиальные опухоли.
Цитограммы больных раком желудка характеризуются наличием клеток с морфологическими признаками злокачественности. Клетки располагаются комплексами, в виде железисто-подобных или папиллярных структур, разрозненно. В комплексах и структурах отмечается беспорядочное нагромождение ядер. Клетки крупных размеров. Ядра занимают почтя всю клетку, преимущественно неправильной формы, гиперхромиые с грубым, неравномерно распределительным хроматином, гипертрофированными множественными нуклеоламн.
Гистологическую форму опухоли не всегда удается установить, чаше это возможно в случаях аденокарциномы, где, как правило, обнаруживаются железисто-подобные структуры. Коллоидный рак характеризуется наличием большого количества слизистых масс и перстневидных опухолевых клеток При малоднфференцированном раке резко анаплазированные клетки, с большим числом фигур деления, обычно располагающиеся разрозненно.
– Также рекомендуем “Цитологическое исследование печени. Цитологическое исследование поджелудочной железы.”
Оглавление темы “Цитологическая картина опухолей.”:
1. Цитологическое исследование материала из легких. Цитология эпителия пищеварительного тракта.
2. Цитологическое исследование желудка. Гастрограммы.
3. Цитологическое исследование печени. Цитологическое исследование поджелудочной железы.
4. Цитологическое исследование у гинекологических больных. Цитологическая картина рака молочной железы.
5. Цитология новообразований мочевыделительной системы. Цитология заболеваний простаты.
6. Цитология опухолей яичка. Цитология при заболеваниях кожи.
7. Цитологическая картина рака щитовидной железы. Новообразования серозных оболочек.
8. Мезотелиома. Нейрогенная опухоль.
9. Синовиома. Рабдомиосаркома. Сосудистая саркома.
10. Хондрома. Хондросаркома. Остеогенная саркома.
Источник
Полный текст статьи:
Хронический гастрит – группа хронических заболеваний, которые морфологически характеризуются наличием воспалительных и дистрофических процессов в слизистой оболочке желудка, прогрессирующей атрофией, функциональной и структурной перестройкой с разнообразными клиническими признаками или бессимптомным течением. Гастрит, ассоциированный с H. pylori является инфекционным заболеванием, независимо от наличия симптомов и осложнений. Диагноз любой формы гастрита устанавливается только гистологически. Эндоскопические результаты не являются убедительными. При эндоскопическом исследовании следует брать 4-6 биоптатов из разных отделов желудка (по модифицированной Сиднейской системе). Современная Киотская классификация гастритов и дуоденитов, которая станет основой для данного раздела в международной классификации болезней 11 пересмотра (МКБ11), является этиологической. Таким образом, врач-эндоскопист не может на основании визуальных данных поставить диагноз гастрита, и в заключении более корректно использовать термин «гастропатия». Данный термин был введен Зденеком Маржаткой в восьмедисятых годах прошлого столетия (1984г., если быть точнее). Переоценить вклад З. Маржатки в развитие эндоскопической терминологии невозможно. Именно она была взята за основу для создания минимальной стандартной терминологии OMED. Он был бессменным участником создания МСТ, пока не покинул наш мир в возрасте 96 лет. МСТ 2.0, созданная уже без его участия, используется с 2008 года. Для описания изменений слизистой желудка предложено несколько типов гастропатий. В контексте диагностики гастрита рассмотрим эритематозную, геморрагическую, эрозивную и гипертрофическую гастропатии.
Для врача-эндоскописта очень важно определение эндоскопической картины неизмененной слизистой на уровне «узнавания». Это позволяет не только точно определить отсутствие патологии, но и выявить незнакомую патологию. Неизмененная слизистая желудка красновато-розовая, гладкая, блестящая, с равномерным распределением собирательных венул, признак имеет диагностическую ценность при определении по малой кривизне нижней трети тела желудка.
Эритематозная гастропатия – это покраснение слизистой оболочки желудка (СОЖ) в сочетании с усилением ее васкуляризации. Может быть очаговым (ограниченным) или диффузным (распространенным). Благодаря колоссальной распространенности этого, казалось бы, неспецифического симптома, сформировалось очень легкое отношение к нему среди как эндоскопистов, так и клиницистов. Некоторые из них считают его чуть ли не проявлением нормы. Однако, термин «эритематозная гастропатия» объединяет целый ряд состояний СОЖ, различных по своим визуальным и прогностическим признакам. На сегодняшний день публикуется достаточно много исследований, посвященных привязке тех или иных вариантов гастропатий к хеликобактер-ассоициированному гастриту. Рассмотрим формы эритематозных гастропатий. Диффузная эритема – это равномерное покраснение всей слизистой желудка, включая слизистую проксимальных отделов. Данные изменения патогномоничны для хеликобактер-ассоциированного гастрита (Нр+). Диффузная эритема может сочетаться с отеком (желудочные поля четко контурированы, слизистая утолщена, рисунок слизистой не изменен), что так же является маркером Нр+. Эритема диффузная или очаговая, может сочетаться с фолликулярной гиперплазией слизистой желудка: слизистая желудка (чаще антрального отдела) гиперемирована, зернистая. Зернистость обусловлена разрастанием лимфоидных фолликулов в собственной пластинке слизистой желудка. Зернистость слизистой антрального отдела желудка является единственным достоверным признаком Нр+. Стоит отметить, что подобным образом может проявляться MALT-лимфома желудка. Необходимо провести морфологическое исследование СОЖ, особенно в случаях обнаружения крупных или неравномерных узелков. И вообще следует всегда помнить, что лимфома желудка может скрываться за любыми макроскопическими изменениями СОЖ.
Следующий вариант эритематозной гастропатии – это гребневидная эритема: покраснение СОЖ в виде продольно ориентированных полос или лент. Не связана с хеликобактер-ассоциированным гастритом (Нр-), является стигматом гиперацидного состояния.
Пятнистая эритема («Spotty redness») – множественные мелкие красные пятна в проксимальных (фундальный, верхняя треть тела по большой кривизне). Красные пятна могут быть на фоне слегка возвышающихся четко очерченных желудочных полей. Является стигматом Нр+. Следует дифференцировать с портальной гипертензионной гастропатией.
Очень распространена очаговая гастропатия на фоне атрофии слизистой СОЖ (о которой речь пойдет ниже). Является стигматом Нр+. Может быть результатом разрешения диффузной эритемы.
При выявлении любых из этих изменений СОЖ в эндоскопическом заключении будет выставлена эритематозная гастропатия. Имеет смысл указывать форму эритемы СОЖ в описательной части заключения, а так же выставлять показания для взятия биопсии для верификации морфологических изменений СОЖ и выявления Нр.
Геморрагическая гастропатия характеризуется множественными геморрагическими проявлениями, включая диффузное кровотечение из слизистой оболочки. Так же является разнородной по макроскопическим признакам и этиологическим факторам. Геморрагическая гастропатия может проявляться кровоточащими пятнами (Bleeding spot) – это точечные наложения гематина на фоне неповрежденной слизистой. Нр -. Является стигматом гиперацидного состояния. Так же может быть проявлением синдрома рикошета при отмене ингибиторов протонной помпы. Геморрагическая гастропатия может проявляться как множественные внутрислизистые кровоизлияния, вплоть до диффузной кровоточивости слизистой. Данные изменения СОЖ сопровождают коагулопатии или острые инфекционные гастриты. Множественные плоские эрозии под гематином так же являются вариантом геморрагической гастропатии. Такие изменения часто сопровождают симптоматические язвы, включая НПВП-ассоциированную гастропатию. Определенной связи с хеликобактер-ассоциированным гастритом не выявлено. Может быть как Нр+, так и Нр-.
Эрозивная гастропатия. Эрозия желудка – это поверхностный, не выходящий за пределы мышечной пластинки, дефект слизистой. Заживает через эпителизацию. Разработано достаточно большое количество различных классификаций эрозий желудка. Было предложено разделять их на острые и хронические, полные и неполные, стратифицировать по локализации относительно привратника и так далее. В терминологии З. Маржатки были варианты афтозной и папулезной гастропатий. Однако, единой точки зрения на этиологию и патогенез эрозий желудка не существует, возможно, они различны по механизму развития. Таким образом, на сегодняшний день эрозии желудка принято разделять на плоские и приподнятые. Термин «афта» согласно МСТ 3.0 для желудка не используется, и сохранен только для толстой и прямой кишок. И так, плоские эрозии – это поверхностные дефекты слизистой овальной или округлой формы, диаметром до 5 мм. Наиболее распространенная локализация – антральный отдел желудка. Для данных изменений слизистой требуется дифференциальный диагноз с острой язвой желудка. Плоские эрозии желудка могут быть представлены поверхностными дефектами слизистой линейной, треугольной и других форм. Излюбленная локализация – тело желудка.
Приподнятые эрозии (в старых классификациях – папулы, хронические эрозии) локализация – антральный отдел желудка. Представлены плоско-приподнятыми или холмовидными поражениями СОЖ с плоской или псевдоуглубленной вершиной с налетами фибрина, признаками воспаления. Согласно положению 5 Киотского глобального консенсуса по хеликобактер-ассоцитированному гастриту, эрозии желудка должны быть выделены отдельно от гастрита. Клиническая значимость гастродуоденальных эрозий зависит от этиологии и нуждается в дальнейшей классификации. Уровень рекомендации: сильный. Уровень доказанности: низкий. Уровень согласованности: 100%.
В комментариях к этому положению отмечено, что эрозии желудка – это поверхностные повреждения слизистой с диаметром от 3 до 5 мм. Такой маленький размер принят для того, чтобы не путать эрозии с пептическими язвами, которые по своему определению могут пенетрировать в мышечный слой. Эрозии желудка могут выявляться и при H. pylori инфекции, но более частой причиной их возникновения является повреждение слизистой лекарствами, в частности ацетилсалициловой кислотой и нестероидными противовоспалительными препаратами (НПВП). С позиции прогноза, наиболее значимым аспектом эрозий у пациентов, принимающих НПВП и имеющих множественные эрозии в желудке, может быть повышенный риск развития язв. Хотя необходимы дальнейшие исследования для лучшего понимания их происхождения, потенциальных возможностей прогрессирования, язвообразования и кровотечения.
Плоские эрозии на фоне гребневидной эритемы чаще всего не связаны с хеликобактер-ассоциированным гастритом, а являются стигматом гиперацидного состояния. Множественные приподнятые эрозии в антральном отделе желудка, расположенные «цепочками» (по типу «присосок осьминога») могут быть признаком Нр+.
Гипертрофическая гастропатия характеризуется гипертрофией слизистой оболочки желудка.
Может проявляться утолщением складок без увеличения их количества; увеличением количества утолщенных складок, свисающих в просвет; диффузной формой при отсутствии поражения антрального отдела желудка. Данные изменения необходимо дифференцировать с инфильтративной формой рака желудка (4 тип по Парижской классификации).
Существует несколько причин развития гипертрофической гастропатии, среди которых болезнь Менетрие, гипертрофическая гиперсекреторная гастропатия (с потерей белка или без), гипертрофический лимфоцитарный гастрит и синдром Золлингера-Эллисона.
При болезни Менетрие развивается гипертрофия складок тела и дна желудка, анральный отдел не изменен. Гистологически выявляется массивная фовеолярная гиперплазия.
Для гипертрофической гиперсекреторной гастропатии (с потерей белка или без) характерна гипертрофия складок слизистой желудка, атрофия слизистой антрального отдела. Гистологически выявляется гиперплазия всех типов желез.
Гипертрофический лимфоцитарный гастрит проявляется гигантскими складками слизистой оболочки с относительным сохранением антрума. Гистологически выявляется лимфоцитарная инфильтрация.
Синдром Золлингера-Эллисона характеризуется избыточной секрецией гастрина, повышенной секрецией желудочной кислоты и торпидной язвенной болезнью. Складки желудка утолщены диффузно, больше в дне и теле, наряду с множественными пептическими язвами. Гистологически – диффузная гиперплазия и гипертрофия париетальных клеток.
При выявлении гипертрофической гастропатии необходимо обязательное взятие биопсии СОЖ!
При обсуждении неспецифических изменений СОЖ необходимо затронуть тему хронического атрофического гастрита, который характеризуется функциональной и структурной перестройкой с дистрофическими процессами в СОЖ, прогрессирующей атрофией с утратой желудочных желез и замещением их метаплазированным эпителием и/или фиброзной тканью. Выделяют аутоиммунный и мультифокальный атрофические гастриты. Аутоиммунный гастрит, как правило, диффузно поражает тело желудка, ассоциирован с В12-дефицитной анемией и пониженной секрецией. Часто сочетается с другими аутоиммунными заболеваниями (сахарным диабетом 1-го типа, аутоиммунным тиреоидитом, пернициозной анемией). Мультифокальный атрофический гастрит эндоскопически проявляется в виде светлого рисунка СОЖ различной формы в комбинации с усилением сосудистого рисунка (при осмотре в белом свете визуализируются сосуды подслизистого слоя). В азиатско-тихоокеанском регионе общепринята классификация атрофического гастрита Кимуро-Такемото, согласно которой атрофический гастрит (АГ) подразделяется на шесть типов. При АГ закрытого типа граница атрофии остается на малой кривизне желудка, в то время как при АГ открытого типа граница атрофии больше не выходит на малую кривизну, но распространяется вдоль передней и задней стенок желудка. Границы атрофии слизистой оболочки называют линией F, прогрессирование атрофических изменений СОЖ происходит от антрального отдела к телу наряду с малой кривизной. Однако, у нас данная классификация не нашла широкого применения.
Мультифокальный атрофический гастрит является следующим этапом в каскаде изменений СОЖ, ведущим к развитию аденокарциномы желудка по кишечному типу. Данный каскад описан П. Корреа. Ведущим звеном патогенеза в каскаде Correa является Нр, под воздействием которой развивается сначала неатрофический, затем атрофический, после этого метапластический и диспластические гастриты, ведущие к образованию рака желудка. Атрофированная слизистая и кишечная метаплазия могут быть точно определены с помощью эндоскопии с улучшением изображения специалистами, имеющими соответствующий уровень подготовки. Рутинная эндоскопия в большинстве случаев не подходит для диагностики атрофии и кишечной метаплазии, и, следовательно, биопсия остается обязательной процедурой, позволяющей судить о гистоморфологической структуре слизистой желудка согласно Сиднейской классификации. Для стратификации риска развития рака желудка на фоне атрофического гастрита предложена визуально-аналоговая шкала OLGA, при которой применяется оценка гистологических признаков выраженности воспаления и атрофии в антральном отделе (3 фр.) и теле желудка (2 фр.), с последующим определением интегральных показателей – степени (выраженность суммарной воспалительной инфильтрации) и стадии (выраженности атрофии) хронического гастрита. 0- отсутствие риска, стадия I –т минимальный риск, стадия II – умеренный риск, стадии III и IV – высокий риск.
Зденек Маржатка утверждал, что на основании эндоскопических данных возможна постановка диагноза только одной формы гастрита, а именно атрофического. Атрофической гастропатии не существует. Для описания атрофических изменений СОЖ МСТ 3.0 рекомендует термин «Атрофия слизистой желудка».
Кишечная метаплазия слизистой при рутинной гастроскопии с осмотром в белом свете без увеличения характеризуется плоскими участками слизистой бледно-розового цвета с гребневидным рисунком поверхности с неровными четкими контурами, с возможным слиянием, которое чаще выявляется в препилорической зоне. Следует отметить, что кишечная метаплазия (по И.В. Маеву) может быть тонкокишечной (полной) и толстокишечной (неполной). Неполная кишечная метаплазия отличается худшим прогнозом, в то же время имеет менее выраженные эндоскопические проявления. Для стратификации риска развития рака при метапластическом гастрите применяется визуально-аналоговая шкала OLGIM. Существуют еще некоторые формы метаплазии слизистой, преимущественно проксимальных отделов желудка (SPEM-метаплазия, псевдопилорическая метаплазия), злокачественный потенциал которых на сегодняшний день до конца не определен. Однако достоверных дифференциально-диагностических признаков при рутинном осмотре в белом свете без увеличения для различных типов метаплазии СОЖ не существует. Выявление признаков атрофии слизистой желудка с метаплазией требует обязательной морфологической оценки. Для этого проводится взятие биопсии по Сиднейской системе: неприцельно 5 фрагментов СОЖ (с большой и малой кривизны антрального отдела желудка, угла желудка, большой и малой кривизны верхней трети тела желудка) + прицельно со всех патологически измененных участков СОЖ.
По теме:
- Статьи: Минимальная стандартная терминология гастроинтестинальной эндоскопии МСТ3
- Статьи: Минимальная стандартная терминология гастроинтестинальной эндоскопии МСТ 2.0
- Статьи: Маржатка З. – Эндоскопия пищеварительного тракта. Минимальная стандартная терминология гастроинтестинальной эндоскопии МСТ 1
Источник