Пищевые кишечные инфекции холера
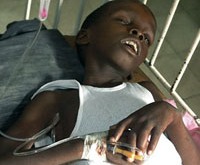
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.

Холера
Причины холеры
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Пути передачи
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Диспепсия
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым.
При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Дегидратация
Сильное обезвоживание характеризуется побледнением и сухостью кожных покровов, снижением тургора, цианозом губ и дистальных фаланг пальцев. Сухость характерна и для слизистых оболочек. С прогрессированием дегидратации отмечают осиплость голоса (снижается эластичность голосовых связок) вплоть до афонии. Черты лица заостряются, живот втягивается, под глазами проявляются темные круги, сморщивается кожа на подушечках пальцев и ладонях (симптом «рук прачки»). При физикальном исследовании отмечается тахикардия, артериальная гипотензия. Снижается количество мочи.
Дегидратация организма различается по стадиям:
- на первой стадии потеря жидкости не превышает 3% от массы тела;
- на второй – 3-6%;
- на третьей – 6-9%;
- на четвертой стадии потеря жидкости превышает 9% массы тела.
При потере более 10% массы тела и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Осложнения
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й день лечения) – питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
Источник
Наибольший подъем заболеваемости кишечными инфекциями наблюдается в летне-осенний период, что связано с выездами на садовые участки, на природу, употреблением овощей и фруктов, купанием в открытых водоемах. Возбудители острых кишечных инфекций могут находиться на поверхностях различных предметов, овощах, ягодах, фруктах.
К кишечным инфекциям относятся дизентерия, сальмонеллез, брюшной тиф, паратифы А и Б, холера, гастроэнтерит, пищевые токсикоинфекции, вирусный гепатит А, вирусные кишечные инфекции (аденовирус, ротавирус, норовирус и т. д.).
Основными симптомами заболевания кишечными инфекциями являются слабость, вялость, плохой аппетит, диарея, рвота, боли в животе, повышение температуры и появление озноба.
Для всех этих заболеваний характерным является проникновение возбудителей через рот и размножение их в кишечнике человека, откуда они с выделениями вновь попадают во внешнюю среду: почву, воду, на различные предметы и продукты питания.
Возбудители кишечных инфекций обладают высокой устойчивостью во внешней среде, сохраняя свои болезнетворные свойства от нескольких дней до нескольких недель и даже месяцев. В передаче возбудителей могут участвовать следующие факторы: вода, пищевые продукты, почва, предметы обихода, живые переносчики (например, насекомые) и т.д. В пищевых продуктах возбудители кишечных инфекций не только сохраняются, но и активно размножаются. Но при действии высокой температуры, например при кипячении, возбудители кишечных инфекций погибают.
Источником кишечными инфекциями является человек – больной или бактерионоситель (практически здоровый человек, в организме которого находятся возбудители кишечных инфекций).
Восприимчивость людей к кишечным инфекциям довольно высокая. Особенно подвержены им дети. В условиях несоблюдения правил личной гигиены кишечные инфекции способны передаваться окружающим, могут быстро распространяться среди лиц, окружающих больного (бактерионасителя) и вызывать массовые заболевания людей.
Опасность заражения кишечными инфекциями представляют продукты (блюда из них), употребляемые в холодном виде, без тепловой обработки т.к. микробы в ней не только хорошо сохраняются, но и размножаются. Большую опасность представляют собой кремово- кондитерские изделия, салаты, винегреты, молоко, масло, другие пищевые продукты (особенно те, которые не подлежат термической обработке).
Одним из основных факторов заражения и распространения кишечных инфекций является вода. Опасность заражения кишечными инфекциями представляет вода из открытых водоемов, используемая для питья, мытья посуды, рук, овощей и фруктов. Заражение может произойти при купании в открытых водоемах. Через воду могут распространяться холера, брюшной тиф, дизентерия, сальмонеллезы, вирусный гепатит “А” (или болезнь Боткина) и др.
Предметы домашнего обихода тоже могут содержать возбудителей различных заболеваний, особенно если в семье есть больной (или носитель) какого- либо заболевания. Это посуда, через которую могут передаваться кишечные инфекции, игрушки для детей, полотенца.
Профилактика кишечных инфекций включает простые правила гигиены:
– соблюдение правил личной гигиены (тщательное мытье рук с мылом перед приготовлением, приемом пищи, до и после посещения туалета;
– не использовать для питья воду из открытых источников. Употреблять для питья только кипяченную или бутилированную воду;
– перед употреблением свежие овощи и фрукты следует тщательно мыть и обдавать кипятком;
– соблюдать технологию приготовления блюд. Тщательно прожаривать (проваривать) продукты, особенно мясо, птицу, яйца и морепродукты;
– скоропортящиеся продукты хранить в соответствии с температурой, указанной на упаковке. Не оставлять приготовленную пищу при комнатной температуре более чем на 2 часа. Не использовать продукты с истекшим сроком годности и хранившиеся без холода (скоропортящиеся продукты);
– для обработки сырых продуктов пользоваться отдельными кухонными приборами и принадлежностями, такими как ножи и разделочные доски;
– осуществлять раздельное хранение сырых и готовых продуктов;
– купаться только в установленных для этих целей местах. При купании в водоемах и бассейнах не следует допускать попадание воды в рот;
– проводить влажные уборки помещений с применением дезинфицирующих средств;
– не накапливать мусор в жилищах, не допускать наличие мух в местах хранения продуктов.
ПОМНИТЕ!
Соблюдение простых профилактических мер позволить избежать распространения кишечных инфекций, повторного заражения людей и сохранит Ваше здоровье и здоровье Ваших близких!
Источник
Причина развития – бактерия под названием холерный вибрион (Vibrio cholerae). Он представляет собой палочкообразный, немного изогнутый микроорганизм со жгутиком на одном из концов (монотрих).
Бактерия хорошо сохраняется в окружающей среде, наилучшими условиями роста является температура 370С, слабощелочная среда. Аэроб, растет на простых питательных средах. На твердых образует голубоватые опалесцирующие колонии. На жидких – пленку и помутнение среды.
Возбудитель чувствителен к ультрафиолетовым лучам, высушиванию, кислым средам, высоким температурам. Устойчив к замораживанию и значительному содержанию солей. В неблагоприятных условиях переходит в L-форму, но спор и капсул не образует.Этот вид делится на два биовара: classic и eltor.
Биоваром называют бактерий одного вида, отличающихся друг от друга по каким-либо биологическим свойствам.
Холерный вибрион неоднороден в серологическом плане. Существует около 150 вариантов, которые делят на холерогенные (А) и нехолерогенные (В). К первой группе относятся микроорганизмы (всего их 139 вариантов), содержащие на поверхности антиген О1, который и позволяет диагностировать эту форму при соответствующих реакциях с сывороткой. В начале XX века был выявлен патогенный штамм, несущий антиген О139.
Антиген О1 может состоят из трех субъединиц: А, В и С, в зависимости от их комбинаций выделяют три типа:
- А+В – вариант Огава,
- А+С – вариант Инаба,
- А+В+С – вариант Гикошима.
Это влияет на особенности диагностики инфекции.
Сейчас наиболее распространен и опасен биовар Эль-Тор, который ответственен за седьмую пандемию холеры. Она началась в 1963 году и продолжается в современности. Микроорганизм, в отличие от классического, показывает чудеса выживаемости окружающей среде. Он способен долгое время сохраняться в обитателях водоемов: креветках, моллюсках, рыбах. Чаще становится причиной стертого течения и бессимптомного носительства, что гораздо более опасно в эпидемиологическом плане, так как люди не обращаются за помощью, являясь источниками инфекции. Также этот вибрион способен вызывать хроническое носительство, что не характерно для классического.
Ранее считалось, что холерный вибрион может существовать лишь в человеческом организме, но биовар Эль-Тор может длительное время циркулировать вне его.
Факторы патогенности, которые продуцирует вибрион, влияют на организм и вызывают патологические реакции. К ним относятся:
- Холерный энтеротоксин состоит из субъединиц А и В. Вторая из них крепится к клетке кишечника и способствует проникновению первой внутрь нее. Субъединица А запускает каскад реакций, которые приводят к массивному выделению воды в просвет кишки.
- Добавочный энтеротоксин и нейраминидаза активируют холероген и способствуют реализации его действия.
- Эндотоксин выделяется при гибели бактерии и оказывает дополнительное поражающее действие, способен сужать сосуды.
- Токсин III типа, который нарушает обратное всасывание жидкости и электролитов.
История
Многочисленные исторические сведения указывают, что холера была известна нашим далеким предкам. В своих трудах похожую болезнь описывали Гиппократ и Гален. В клинописях, найденных в долине Ганга, есть рассказы о подобной инфекции.
Однако, упорядочивание сведений и систематические исследования стали проводиться лишь в XIX веке, когда заболевание вышло с полуострова Индостан и вместе с торговцами и дипломатами начало свое путешествие по Европе. Холерный вибрион впервые был выделен в 1854 году итальянским патологоанатомом Ф. Пачини, но его открытие было забыто, так как считалось, что в распространении инфекции играют роль «миазмы». В 1883 году Роберт Кох повторно открыл возбудителя и описал, как передается холера. В 1906 году Ф. Готшлихом в Египте был обнаружен биовар Эль-Тор. Долго не удавалось доказать его принадлежность к виду. Такое решение было принято лишь в 70-е годы XX века, когда он вызвал обширную пандемию, ученые причислили его к холерным вибрионам.
И.И. Мечников, М. Петтенкофер и Ж.Жюпиль заражали себя холерным вибрионом, чтобы лучше описать его действие.
Первая описанная пандемия началась в 1817 году и длилась восемь лет. В 1961 году началась седьмая. Она вызвана штаммом Эль-Тор, в 1970 году это заболевание поразило 39 стран, а всего пострадало население 180 государств. Пандемия длится и сейчас на территории Юго-Восточной Азии.
Эпидемиология
Холера относится к антропонозным болезням с фекально-оральным механизмом передачи, то есть источником инфекции является человек или бессимптомный носитель бактерий, которые выделяют их в окружающую среду. Ворота – желудочно-кишечный тракт, куда попадают микроорганизмы водным, пищевым или контактным путем.
Водный путь является самым важным, так как в этой среде вибрион долго сохраняется и даже способен образовывать колонии. Кроме того, жидкость снижает кислотность желудка, открывая дорогу бактериям. Зараженный источник для питья способен вызвать массивные, бурные и длительные вспышки.
При пищевом типе эпидемии характерно заражение тесной группы людей, которые употребили инфицированный продукт. Происходят как в коллективе с заболевшим человеком при нарушении санитарных норм, так и при употреблении в пищу плохо обработанных морепродуктов.
Описание того, как передаётся холера Эль-Тор, объяснил его стремительное распространение и выживаемость.
Третий способ передачи происходит среди лиц, ухаживающих за больным при несоблюдении ими правил гигиены.
Холера может распространяться и смешанным образом.
Холерный вибрион – очень заразный микроорганизм. Восприимчивость к нему достигает 95-100%. Особенно подвержены люди со сниженной кислотностью желудочного секрета. У лиц, перенесших болезнь, на 12-36 месяцев формируется видоспецифический иммунитет, то есть повторные случаи заражения не исключены.
Наиболее характерно распространение заболевания в теплое время года.
Эпидемиология распространения такова: классическая холера эндемична для Индии, а Эль-Тор для Индонезии. В Российской Федерации случаи инфицирования возникают спорадически (единично), в основном у путешественников. Последняя вспышка произошла в Дагестане в 1994 году, она захватила около 1500 человек.
В районах, для которых характерно распространение этой инфекции, заболевшими чаще являются маленькие дети с несформированным иммунитетом. В неэндемичных регионах заболевание поражает все возрастные группы.
Возбудитель Эль-Тор – этиология тяжелого течения заболевания у людей с I (O) группой крови, меньше от него страдают с VI (АВ).
Клиника
Некоторые исследователи (Руднев Г.П.) выделяют стадии заболевания:
- энтерит,
- гастроэнтерит,
- алгид.
Первые два пункта отражают степень поражения ЖКТ. Последний описывает терминальный уровень обезвоживания, когда происходит снижение температуры тела, падение давления, пропадает пульс на периферических артериях.
Другие же считают деление стадии неправомочным, так как при холере нет воспалительных явлений в пищеварительном тракте.
Другие же считают деление стадии неправомочным, так как при холере нет воспалительных явлений в пищеварительном тракте.
Инкубационный период холеры короткий: от 5 до 72 часов. За это время вибрион преодолевает желудок и колонизирует кишечник, где крепится к клеткам и заставляет их секретировать большое количество жидкости и электролитов.
Пациент выделяет от 7 до 30 л воды в сутки.
Из-за повышенного выделения воды наступает диарея по типу «рисового отвара», то есть стул выглядит как белесая жидкость с хлопьями. Она не сопровождается болями в животе, дискомфортом и повышением температуры. Включаются компенсационные механизмы, которые приводят к забору жидкости из межклеточного пространства, на некоторое время это сдерживает наступление гиповолемии. В почках начинает сильнее всасываться вода, поэтому частота мочеиспускания снижается. Болезнь прогрессирует, развивается обезвоживание, кровь становится гуще, из-за чего нарушается питание всех органов. Компенсаторно возникает тахикардия и тахипноэ.
Этиология нарушения работы органов – потеря электролитов. Недостаток ионов калия ведет к рвоте, нарушению деятельности мышц: парез кишечника, перебои в работе сердца, судороги.
При тяжелом течении развивается клиника гиповолемического шока.
Болезнь может осложниться острой сердечной или почечной недостаточностью, поражением центральной нервной системы, полиорганной недостаточностью.
Facies cholerica – лицо больного тяжелой степенью холеры: осунувшееся, черты лица заострены, глаза запавшие, с темными кругами вокруг.
Помимо классических форм, выделяют атипичные:
- вибрионосительство,
- молниеносная (сухая),
- стертая,
- геморрагическая.
Диагностика
Основой для постановки диагноза являются клиника и эпидемиология. Собираются сведения о путешествиях пациента и распространении инфекции в этом регионе.
Общеклинические анализы
Анализ крови будет отражать ее сгущение, то есть количество всех клеточных элементов будет повышено относительно содержания жидкости. Изменения мочи также будут зависеть от степени обезвоживания: чем она выше, тем больше содержания белка, клеток, плотность выделяемого.
Биохимические анализы
Биохимические анализы покажут снижение содержания электролитов, снижение pH крови. При нарушении функции почек нарастает содержание креатинина и азота крови.
Специфическая диагностика
Микробиологическая верификация (определение) выделенной бактерии подтверждает предположения лечащего врача. Серологические методики с точностью классифицируют найденный вибрион. Экспресс-методики заключаются в лизировании выделенной культуры специфическими фагами.
Вибрион Эль-Тор, в отличие от классического, способен разрушать клетки крови.
Лечение
В связи с высокой вероятностью эпидемического распространения, лица, у которых подозревается холера, в обязательном порядке госпитализируются в карантинный бокс инфекционной больницы.
Лечение направлено на восстановление водно-электролитного баланса и элиминацию (уничтожение) микроорганизма.
Первая цель достигается применением специальных солевых растворов, а вторая – антибиотиков. Специальный режим и диета не назначаются.
Профилактика
Общая
Направлена на предотвращение заноса холерной инфекции из эндемичных районов. Для этого осуществляется санитарный контроль вод и обследование лиц, вернувшихся из опасных по холере регионов. В течение пяти дней за такими людьми наблюдают и при первых намеках на болезнь желудочно-кишечного тракта госпитализируют.
При угрозе возникновения вспышки в коллективе людей с признаками кишечной инфекции их госпитализируют.
В 1992 году эксперты ВОЗ сформулировали три основных правила профилактики холеры на эндемичных территориях:
- мыть руки,
- термически обрабатывать пищу,
- кипятить воду.
Специфическая
Перед поездкой в страны с высоким риском заболевания делают прививку против холеры. Вакцину вводят дважды с интервалом в десять дней. Она обеспечивает полугодичный иммунитет от болезни.
Существует вакцина, которую принимают внутрь. Она действует на серотипы Огава и Инаба и создает лишь кратковременную защиту.
Экстренная
Применяется для контактных лиц. Заключается в профилактическом приеме антибиотиков.
Источник