Пневмонии вызванные кишечной палочкой
Пневмония — инфекционное поражение одного или обоих легких. Пневмония может быть вызвана грибковыми инфекциями, бактериями или вирусами.
- Что такое бактериальная пневмония. Факторы риска
- Стафилококковая пневмония — причины, факторы риска, симптомы, лечение
- Стрептококковая пневмония (стрептококк группы В) — причины, симптомы, методы лечения
- Пневмония, вызванная Escherichia coli — причины, симптомы, лечение
В процессе заболевания инфекционные процессы развиваются в одном или двух легких — воспаляются воздушные мешочки (альвеолы). Вследствие воспаления они заполняются жидкостью или гноем, таким образом, нормальная дыхательная функция легких нарушается.
Что такое бактериальная пневмония. Факторы риска
Бактериальная пневмония — это пневмония, вызванная определенными видами бактерий, например, стрептококками (групп А или В), стафилококками, кишечной палочкой, хламидиями или легионеллами. От пневмонии часто умирают больные СПИДом, поскольку при данном заболевании иммунитет, а значит и дыхательная система, не может справляться с бактериями и отражать их атаку. Наиболее распространенной причиной бактериальной пневмонии является пневмококк.
Бактериальная пневмония может поразить только одну небольшую часть легких или же охватить обе доли. Такое состояние ухудшает способность кислородного обмена организма. При попытке вдоха у пациентов постоянно появляется боль в груди или одышка. Степень заболевания может быть и легкой, и тяжелой. Тяжелые формы бактериальной пневмонии иногда оканчиваются летальным исходом.
Степень развития любого вида пневмонии зависит от интенсивности воздействия бактерий и скорости диагностики и лечения. Возраст, состояние здоровья и иммунитета — вот главные факторы, от которых зависит продолжительность заболевания и его тяжесть. Лечение пневмонии обычно осуществляется в стационаре, легкие случаи могут контролироваться врачом дистанционно, с обязательным осмотром раз в неделю. Пневмония проходит примерно спустя 10 дней после начала лечения.
Основные факторы, приводящие к появлению пневмонии:
- инсульт, после которого человек прикован к постели и не может нормально глотать и полноценно вдыхать и выдыхать;
- возраст от рождения до 2-х лет;
- возраст старше 65 лет;
- ослабленная иммунная система;
- употребление наркотиков и алкоголя;
- заболевания: астма, муковисцидоз, диабет, сердечная недостаточность.
Стафилококковая пневмония — причины, факторы риска, симптомы, лечение
Стафилококковая пневмония — эта форма заболевания, вызываемая бактериями стафилококка.
Причины
Основная причина стафилококковой пневмонии — это бактерии Staphylococcus. Свое название они получили из-за внешнего вида. Они похожи на виноградную гроздь и представляют собой скопление неподвижных шарообразных кокков с диаметром до 1,2 мкм, формируя «гроздь». Данные бактерии распространены повсеместно и содержатся в воде, почве, на коже человека и животных, а также в воздухе. Легочные заболевания, как и заболевания практически любых тканей и органов, вызывает золотистый стафилококк или Staphylococcus aureus.
Существует больничная и небольничная инфекция. Больничным стафилококком можно заразиться, даже находясь на лечении. При таком пути заражения бактерия попадает в организм пациента от других пациентов-носителей стафилококка. Кроме того, опасность могут представлять все больничные поверхности — кровати, дверные ручки, даже посуда.
Небольничный стафилококк передается аналогично — при контакте с зараженными людьми, при контакте с зараженными поверхностями, а также при употреблении зараженных овощей, фруктов, воды.
Факторы риска
Стафилококковой пневмонией можно заразиться где угодно и каким-либо способом.
Основные факторы риска это:
- младенческий и детский возраст;
- возраст старше 65 лет;
- ослабленный иммунитет;
- любое заболевание в активной форме;
- долгосрочное употребление антидепрессантов;
- хроническая обструктивная болезнь легких (ХОБЛ);
- применение ингаляционных кортикостероидов длительное время;
- курение.
Симптомы
Основные симптомы бактериальной пневмонии, вызванной стафилококками:
- кашель с густой желтой, зеленой или кровянистой слизью;
- боль в груди, которая усиливается при кашле или вдохе;
- внезапное начало озноба;
- температура выше 38 градусов;
- головная боль;
- боли в мышцах;
- одышки или учащенное дыхание;
- вялость или сильная усталость;
- влажная, бледная кожа;
- бред;
- потеря аппетита.
Лечение
Для лечения стафилококковой пневмонии необходимы антибиотики. Их в обязательном порядке должен назначить лечащий врач. Самолечение этого вида воспаления легких опасно для жизни! Народные средства бессильны против стафилококков, каждый день неправильного лечения может сильно усугубить заболевание.
Основные медикаментозные средства для лечения это:
- антибиотики;
- средства, понижающие температуру.
Необходимо обеспечить питьевой режим, полный покой, дробное питание и отсутствие перепадов температуры.
Стрептококковая пневмония (стрептококк группы В) — причины, симптомы, методы лечения
Стрептококк группы В также известен как Streptococcus agalactiae — это основная причина послеродовых инфекций, сепсиса, а также, в более редких случаях, — пневмонии. Эта бактерия может вызывать заболевания у каждого человека, причем не обязательно во время беременности. Однако стрептококковая инфекция группы В встречается у людей с активным сильным иммунитетом очень редко.
Основная группа больных — диабетики и люди с хроническими инфекционными заболеваниями.
Причины
Основная причина стрептококковой пневмонии — это бактерии Streptococcus agalactiae. Бактерия попадает в организм и может временно находиться в «спящем» состоянии, однако позднее, при благоприятных обстоятельствах начинает активно действовать внутри легких, вызывая первые симптомы пневмонии.
Симптомы
Стрептококки группы В можно распознать по классическим для этого вида бактерий симптомам:
- лихорадка;
- одышка;
- боль в груди;
- кашель;
- боль в области диафрагмы при вдыхании;
- липкая кожа;
- бледность;
- отсутствие аппетита;
- скачки температуры;
- плеврит;
- скопление жидкости в легких;
- признаки сердечной недостаточности;
- неврологическая дисфункция;
- нарушение психического состояния;
- головная боль, жесткость затылочных мышц;
- боли в животе;
- кашель с небольшим выделением мокроты, окрашенной в желтый либо зеленоватый цвет.
Лечение
Для лечения пневмонии, вызванной стрептококками группы В, необходимы антибиотики. Их в обязательном порядке должен назначить лечащий врач. Самолечение этого вида воспаления легких опасно для жизни! Народные средства бессильны против стрептококков, каждый день неправильного лечения может сильно усугубить заболевание.
Основные медикаментозные средства для лечения это:
- антибиотики;
- средства, понижающие температуру.
Основные виды антибиотиков, рекомендованных для лечения этого вида пневмонии:
- пенициллин;
- ампициллин;
- ванкомицин;
- клиндамицин;
- цефазолин;
- телаванцин;
- гентамицин.
Пенициллин, ампициллин и ванкомицин рекомендованы для лечения стрептококкового эндокардита.
Хирургия
В редких случаях может потребоваться дренаж легких — при скоплении жидкости и необходимости её откачки.
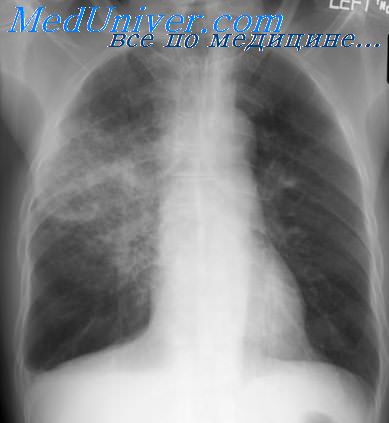
Пневмония, вызванная Escherichia coli — причины, симптомы, лечение
Кишечная палочка или Escherichia coli — одна из наиболее распространенных причин бактериальных инфекций, вызывающих серьезные заболевания: пневмонию, холецистит, холангит, бактериемию, неонатальный менингит и другие.
Причины
Род бактерий Escherichia назван в честь медика Эшериха, который первым выделил типовой вид рода. Микроорганизмы Escherichia представляют собой грамотрицательные бактерии, которые существуют отдельно или в парах. Кишечная палочка — это анаэробная структура, которая является одновременно ферментативной и респираторной. Она может быть как неподвижной, так и подвижной. Бактерия является одним из основных факультативных обитателей толстого кишечника человека и животных.
Кишечная палочка довольно редко вызывает воспаление легких, тем не менее, такие случаи иногда происходят. Инфекция может быть как больничной, так и небольничной.
Больничной кишечной палочкой можно заразиться, даже находясь на лечении. При таком пути заражения бактерия попадает в организм пациента от других пациентов-носителей Escherichia coli. Кроме того, опасность могут представлять все больничные поверхности — кровати, дверные ручки, даже посуда. Небольничная Escherichia coli передается аналогично — при контакте с зараженными людьми, при контакте с зараженными поверхностями, а также при употреблении зараженных овощей, фруктов, воды.
Симптомы
Основные симптомы пневмонии, вызванной Escherichia coli:
- начало в виде бронхита;
- кашель;
- учащенное дыхание;
- хрипы;
- эмпиема;
- гнойная мокрота, выделяемая при кашле;
- усиление приступов кашля в сухом помещении или в положении лежа;
- лихорадка;
- бронхопневмония;
- одышка;
- высокая температура;
- озноб;
- инфильтрат в нижних долях легких (заметен на рентгенограмме).
Осложнения
Среди возможных осложнений можно выделить:
- легочную эмболию;
- сердечную недостаточность;
- скопление жидкости в легких в количестве, требующем проведения дренажа.
Лечение
Лечение воспаления легких, вызванного кишечной палочкой, проводится при помощи антибиотиков (как и других видов бактериальных пневмоний).
Количество и вид антибиотиков зависит от тяжести инфекции.
Дополнительные меры лечения:
- гидратация (питьевой режим);
- оксигенация (кислородная терапия);
- поддержание уровня артериального давления.
Источники статьи:
https://emedicine.medscape.com/article/217485-overview
https://emedicine.medscape.com/article/229091-overview
https://www.mayoclinic.org/
https://www.healthline.com/
https://www.webmd.com/
https://www.cdc.gov/
https://emedicine.medscape.com/
https://cid.oxfordjournals.org/
По материалам:
U.S. Department of Health and Human Services.
National Institutes of Health.
USA.gov.
©1996-2016 MedicineNet, Inc.
National Center for Immunization and Respiratory Diseases,
Division of Bacterial Diseases.
© 2005 – 2016 Healthline Media.
© 1994-2016 by WebMD LLC.
Смотрите также:
У нас также читают:
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синегнойная палочка (Pseudomonas aeruginosa) – условно-патогенный микроорганизм, являющийся одним из частых возбудителей госпитальной пневмонии. Наиболее часто эта пневмония развивается у больных с ожогами, гнойными ранами, инфекциями мочевыводящих путей, в послеоперационном периоде, у пациентов, перенесших тяжелые операции на сердце и легких.
Синегнойная палочка вырабатывает ряд биологически активных веществ: пигменты, ферменты, токсины. Она выделяет в культуру характерный сине-зеленый пигмент пиоцианин, благодаря которому бактерия и получила свое название.
Наиболее важными патогенными факторами синегнойной палочки являются экзотоксин а, гемолизин, лейкоцидин и др. Она продуцирует также ряд ферментов – эластазу, металлопротеазу, коллагеназу, лецитиназу.
Антигенная структура синегнойной палочки представлена антигенами соматическими (О-антигены) и жгутиковыми (Н-антигены).
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
J15.1 Пневмония, вызванная Pseudomonas синегнойной палочкой
Симптомы пневмонии, вызванной синегнойной палочкой
Общепринято считать, что симптомы пневмонии, вызванной синегнойной палочкой, соответствуют тяжелому течению бактериальной пневмонии другой этиологии.
Пневмония начинается остро. Состояние больных быстро становится тяжелым. У больных наблюдается высокая температура тела (характерны утренние пики лихорадки), резко выражены симптомы интоксикации, одышка, цианоз, тахикардия.
Физикальное исследование легких выявляет очаговое притупление перкуторного звука, крепитацию и мелкопузырчатые хрипы в соответствующей зоне. Характерной особенностью пневмонии является быстрое появление новых воспалительных очагов, а также частое абсцедирование и раннее развитие плеврита (фибринозного или экссудативного).
При рентгенологическом исследовании выявляются очаговые затемнения (очаги воспалительной инфильтрации), часто множественные (характерна склонность к диссеминации), при абсцедировании видны полости с горизонтальным уровнем, обнаруживается интенсивное гомогенное затемнение с верхним косым уровнем (при развитии экссудативного плеврита).
Пневмонии, вызванные другими грамотрицательными бактериями
Грамотрицательные бактерии семейства Enterobacteriae (E.coli – кишечная палочка, Enterobacteraerogenes, Serratia) широко распространены во внешней среде и являются также представителями нормальной микрофлоры человека. В последние годы эти микроорганизмы стали этиологическими факторами внутригоспитальных пневмоний, особенно аспирационных.
Пневмонии, вызванные этими возбудителями, чаще наблюдаются у лиц, перенесших операции на органах мочевыделительной системы, кишечнике; у пациентов резко ослабленных, истощенных, страдающих нейтропенией.
Клиническое течение этих пневмоний в целом соответствует клинике других бактериальных пневмоний, но отличается большей тяжестью и более высокой летальностью. Для этиологической диагностики используется бактериоскопия окрашенной по Граму мокроты – определяется большое количество небольших неотрицательных палочек. Для идентификации определенных штаммов проводится посев мокроты на культуральные среды. Для Enterobacter aerogenes характерна способность утилизировать нитраты и давать положительную реакцию с метиловым красным, для Serratia характерно образование красного пигмента. Используются также методы энзимоидентификации с помощью специальных политропных сред и идентифицирующих систем. В последние годы стали применять моноклональные антитела к антигенам E.coli для выявления coli-инфекции (при этом используется иммунофлюоресцентный или иммуноферментный метод).
Диагностические критерии пневмонии, вызванной синегнойной палочкой
Диагностика пневмонии, вызванной синегнойной палочкой, основывается на следующих положениях:
- анализ клинической картины, описанной выше, тяжелое течение пневмонии, раннее присоединение плеврита и абсцедирование;
- наличие у больного ожогов, особенно обширных и нагноившихся, гнойных ран, инфекционно-воспалительных заболеваний мочевыводящих путей;
- обнаружение в препаратах мокроты с окраской по Граму грамотрицательных палочек. Синегнойная палочка имеет вид прямых или несколько искривленных палочек с закругленными концами;
- высевание синегнойной палочки из мокроты, содержимого плевральной полости, отделяемого ран; синегнойная палочка хорошо растет на обычном агаре. В случае ассоциации синегнойной палочки с бактериями рода Proteus, другими энтеробактериями в среду добавляют селективные факторы цетримид и налидиксовую кислоту. Серотипирование синегнойной палочки проводят с помощью моноспецифических диагностических сывороток;
- высокие титры антител к синегнойной палочке в крови больного (до 1:12800 – 1:25000). Антитела определяются с помощью реакции непрямой гемагглютинации. У здоровых носителей синегнойной палочки титры не превышают 1:40 – 1:160;
- высокие титры антител к экзотоксину А синегнойной палочки в крови больных (1:80 – 1:2 500). Для их определения применяется метод И. А. Александровой и А. Ф. Мороз (1987) с использованием специального эритроцитарного диагностикума. Метод высокоспецифичен и высокочувствителен. В сыворотке здоровых людей антитела к экзотоксину А отсутствуют.
[11], [12], [13], [14], [15], [16], [17]
Какие анализы необходимы?
Лечение пневмонии, вызванной синегнойной палочкой
Препаратами первого ряда являются пенициллины пятого и шестого поколений: азлоциллин и питрациллин (до 24 г в сутки), амдиноциллин (40-60 мг/кг в сутки). В ряде случаев весьма эффективен карбенициллин.
Из цефалоспоринов эффективны цефтазидим и цефзулодин (до 6 г в сутки). Указанные препараты целесообразно сочетать с аминогликозидами.
Высокоэффективны внутривенное введение ципрофлоксацина (0.4-0.6 г в сутки), пероральный прием других хинолонов, парентеральное введение азтреонама (8 г в сутки). Не утратили своего значения и аминогликозиды (амикацин, нетилмицин) в максимальных дозах. Возможно сочетанное применение пенициллинов с аминогликозидами или хинолонами.
Лечение пневмонии, вызванной кишечной палочкой и протеем
Большинство штаммов чувствительно к карбепициллину и ампициллину в больших дозах. Особенно эффективно сочетание ампициллина с ингибитором β-лактамазы сульбактамом (уназин). Высокой чувствительностью эти микроорганизмы обладают и к цефалоспоринам второго и третьего поколений.
Клиническое значение имеет также применение азтреонама и хинолонов, хлорамфеникола парентерально в больших дозах.
К препаратам резерва можно отнести аминогликозиды, особенно полусинтетические (амикацин, нетилмицин). Возможно парентеральное введение бактрима, успешно применяется метронидазол внутривенно (начальная доза – 15 мг/кг, затем по 7.5 мг/кг каждые 6-8 ч).
Лечение пневмонии, вызванной серрацией и энтеробактер
Лучший эффект дают цефалоспорины второго и третьего поколений (например, цефотаксим по 4-6 г в сутки внутривенно или внутримышечно) в сочетании с карбоксипенициллинами. Альтернативными препаратами являются азтреонам, хинолоны и аминогликозиды (в больших дозах). Большинство штаммов этого микроорганизма также чувствительны к хлорамфениколу (в дозе до 3 г в сутки).
- Пневмония – Лечебный режим и питание
- Антибактериальные препараты для лечения пневмонии
- Патогенетическое лечение пневмонии
- Симптоматическое лечение пневмонии
- Борьба с осложнениями острой пневмонии
- Физиотерапия, ЛФК, дыхательная гимнастика при пневмонии
- Санаторно-курортное лечение и реабилитация при пневмонии
Источник
Редкие причины пневмоний. Микоплазменные и хламидийные пневмонииПневмонии другой бактериальной этиологии встречаются гораздо реже, чем пневмококковые и стафилококковые. Стрептококковая пневмония клинически мало отличается от стафилококковой. Пневмонии, вызываемые грамотрицательными бактериями (кишечной палочкой, клебсиеллой), встречаются обычно у ослабленных больных. Клебсиеллезная пневмония имеет склонность к образованию микроабсцессов, иногда сопровождается желтухой и служит одним из проявлений клебсиеллезного сепсиса (септикопиемии). Обращает на себя внимание резко выраженная реакция корней легких. При пневмонии, вызванной кишечной палочкой, иногда наблюдается клиническая картина, напоминающая крупозную пневмонию, но при этом обычно бывает двустороннее поражение легких. Пневмония, вызванная гемофильной палочкой, локализуется чаще в нижних долях легких. Возбудителями пневмоний могут быть также синегнойная палочка, протей, энтерококк. Названные потенциально патогенные бактерии вызывают обычно пневмонии у ослабленных больных, страдающих тяжелыми заболеваниями (сахарным диабетом, болезнью сердца, почек и др.). При длительном лечении антибиотиками возможно развитие кандидозных пневмоний. Как правило они наслаиваются на текущие бактериальные или вирусные пневмонии. Развиваются постепенно, отягощая течение основного заболевания. Гораздо реже встречаются первичные грибковые пневмонии. Грибы рода Candida вызывают очаговые, сливные и интерстициальные пневмонии. При них лихорадка может быть высокой гектической или длительной субфебрильной. Мокрота скудная, вязкая, иногда с примесью крови. Аспергиллезные пневмонии начинаются остро, протекают с высокой лихорадкой, болью в грудной клетке и кровохарканьем. Нередко они носят абсцедирующий характер, при них часты явления гнойного бронхита. Этиологическая расшифровка бактериальных пневмоний основана на результатах бактериологического исследования мокроты и серологических исследований с соответствующими антигенами возбудителей. Оправданы посевы крови, так как при ряде бактериальных пневмоний наблюдаются бактериемии. Достаточно трудно бывает верифицировать аспергиллезную пневмонию путем пробных лекарственных терапий. Во многом это бывает связано с применением не сертифицированных препаратов сомнительного происхождения.
Среди небактериальных первичных пневмоний наиболее частыми являются микоплазменные пневмонии, которые в отличие от упомянутых бактериальных пневмоний нередко имеют групповой характер. Микоплазменные пневмонии регистрируются в течение всего года, но наиболее часто поздней осенью и в начале зимы, что совпадает с увеличением количества острых респираторных заболеваний (ОРЗ). В этиологической структуре ОРЗ возбудитель микоплазмоза – Mycoplasma pneumoniae составляет иногда 5-10%. При микоплазменной пневмонии инкубационный период от 8 до 35 дней. Она протекает в форме очаговой, сливной или интерстициальнои. Воспалительный процесс чаще локализуется в нижних долях легких. При перкуссии определяются небольшие зоны притупления легочного звука, над которыми выслушиваются влажные хрипы. Клиническая картина и течение заболевания варьируют от легких до очень тяжелых форм. У большинства больных начало заболевания острое. Лихорадка высокая, постоянного типа, с повторным познабливанием длится от 6 дней до 3-4 недель. У многих больных имеются насморк, боль в горле, в грудной клетке, а у некоторых – и в верхних отделах живота. Выражена интоксикация (головная боль, миалгии, недомогание). Кашель вначале сухой, приступообразный, позднее становится влажным, со слизистой мокротой, иногда с примесью крови. Склеры инъецированы, возможны конъюнктивиты, фарингит, бронхит, поражение плевры. При рентгенологическом исследовании в легких обнаруживают неоднородные и негомогенные инфильтраты в виде небольших пятнистых или массивных затемнений с нечеткими контурами или нежных «облачков». У части больных инфильтрация распространяется от корня легкого к периферии в виде «веера». Для подтверждения диагноза микоплазмоза используют реакцию связывания комплемента (РСК) и реакцию иммунофлюоресценции с препаратами из мокроты, в которой возможно обнаружение микоплазменного антигена. Пневмония при орнитозе – лишь одно из проявлений этого заболевания, протекающего с полиорганными поражениями. Выделяют пневмонический, гриппоподобный, тифоидный, менингеальный, смешанный и латентный варианты течения орнитоза (Ю.А. Ильинский). При всем полиморфизме симптоматики постоянно наблюдается поражение легких в разной степени. Инкубационный период при орнитозе чаще 7-14 дней, реже до 25 дней. Заболевание начинается остро с озноба, повышения температуры до 39-40°С, интенсивной головной боли, болей в пояснице и икроножных мышцах. Продромальные явления редки. Длительность лихорадки от 3 до 55 дней. Физикальные явления со стороны легких слабо выражены, выслушиваются сухие и влажные хрипы. Кашель обычно сухой, со скудной мокротой, иногда с примесью крови, наблюдается одышка, в тяжелых случаях – цианоз. На рентгенограммах легких видно усиление легочного рисунка по типу интерстициальной пневмонии, уплотнение корней легких, увеличение лимфоузлов; позднее обнаруживают очаги затемнения от мелких до больших, облаковидных. В крови умеренный лейкоцитоз, нормоцитоз или лейкопения, анэозинофилия, увеличение РОЭ до 30-40 мм/ч. Распознаванию орнитоза помогает хорошо собранный эпидемиологический анамнез. Чаще всего выявляются бытовые (попугаи) или промышленные контакты с птицами. Иногда наблюдается семейный орнитоз (пситтакоз), протекающий под маской гриппа. В одном из наших наблюдений (Б.П. Богомолов, Н.П. Кондратьева), когда семейная пара участвовала в захоронении заболевшего и погибшего попугая, жившего в их квартире, пневмония у жены протекала по интерстициальному типу с локализацией в прикорневой зоне справа, а у мужа был гриппоподобный вариант течения пситтакоза. – Также рекомендуем “Пневмония при лихорадке Ку. Пневмония при сыпном тифе” Оглавление темы “Изменения ротоглотки. Причины пневмоний”: |
Источник