Почему аппендикс называют кишечной миндалиной
Разберемся, к чему приводит удаление этого органа, который иногда заслуженно называют “кишечной миндалиной”.
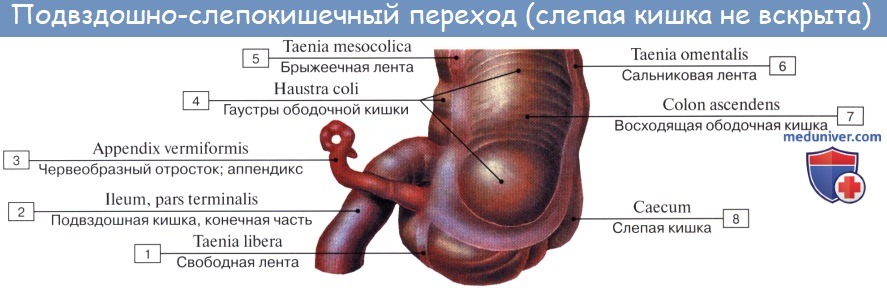
Аппендицит возникает, когда воспаляется особый орган человеческого тела – червеобразный отросток, или аппендикс, что в переводе с латинского означает “придаток”. Он располагается в самом начале слепой кишки. Толщина червеобразного отростка равна 0,5-1 см, а длина колеблется от 3-4 до 18-20 см (чаще 7-9 см).
Это узкая извилистая трубочка, которая одним концом открывается в просвет слепой кишки, а другой конец у нее закрыт. Получается, что аппендикс и впрямь какой-то несуразный придаток – кому нужна кишка, которая никуда не ведет?
Как к “лишнему” органу, к аппендиксу долгое время и относились. Родоначальник иммунологии И. Мечников считал, что отросток не выполняет никакой полезной функции.
Ученый рассуждал так: во-первых, удаление аппендикса не отражается на физиологических отправлениях человека, во-вторых, в пожилом возрасте он нередко и вовсе атрофируется.
Но сегодня аппендикс стал вызывать все больше уважения к себе. В подслизистом слое его стенок ученые обнаружили большое количество лимфатических фолликулов, защищающих кишечник от инфекции и онкологических заболеваний.
За обилие лимфоидной ткани аппендикс даже иногда называют “кишечной миндалиной”. Это сравнение вполне уместно. Если миндалины в глотке являются барьером для инфекции, рвущейся в дыхательные пути, то аппендикс “тормозит” микробы, которые пытаются размножаться в содержимом кишечника. Новые данные заставили врачей изменить свое отношение к удалению червеобразного отростка.
Нашу страну это поветрие миновало, но еще лет 15 назад редкий американский новорожденный покидал роддом, сохранив свой аппендикс: заокеанские врачи считали, от “бесполезных” и “опасных” органов (к ним, кроме червеобразного отростка относили и крайнюю плоть, и небные миндалины) нужно избавляться как можно раньше…
К сожалению, воспалиться аппендикс может у каждого. Единственное условие для этого – быть человеком, потому что у животных такого органа просто нет. Самый “урожайный” для аппендицита возраст – тридцать-сорок лет. И еще, червеобразные отростки в два раза чаще подводят женщин, чем мужчин.
При аппендиците своевременная операция обеспечивает выздоровление практически всем. Печальные результаты бывают лишь при тяжелых осложнениях – не более чем в 0,02-0,4 процентах случаев. О непосредственных причинах возникновения аппендицита ученые спорят и поныне.
Все соглашаются, что в аппендиксе поселяются и активно размножаются болезнетворные микроорганизмы, но особого, “специального” для аппендицита возбудителя нет. Однако наблюдения показывают, что аппендицит в большей степени угрожает тем, кто отдает предпочтение мясной пище (она вызывает застой в кишечнике и способствует гниению и брожению), а у детей подтолкнуть отросток к воспалению способны глисты.
Некоторые ученые считают, что аппендицит способен развиться, если в организме есть очаги хронического воспаления (кариозные зубы, воспаленные миндалины). Лимфоидная ткань червеобразного отростка может тоже включаться в борьбу с инфекцией, следствием чего и становится аппендицит. Поэтому, чтобы снизить риск аппендицита, нужно разнообразнее питаться, своевременно лечиться от кишечных паразитов и вовремя расставаться с очагами хронической инфекции в организме.
А при любой продолжительной боли в животе (и не обязательно слева) нужно обратиться в больницу. Обследование будет быстрым: врачам нужно будет узнать, каково содержание в крови клеток воспаления – лейкоцитов. Если их число достигает двадцати тысяч в микролитре (при норме четыре-девять тысяч), велика вероятность аппендицита.
Если останутся какие-то сомнения, их разрешит ультразвуковое исследование. Сейчас аппендицит редко оперируют под местным обезболиванием: при нем хотя и не больно, но зато страшно. Врачи говорят: человек не должен присутствовать на своей операции, и поэтому предпочитают общий наркоз при помощи маски.
Операция при аппендиците – аппендэктомия – хорошо отработана и длится обычно минут пятнадцать-двадцать. Не стоит добиваться, чтобы операцию делал самый опытный профессор: здесь хватит квалификации обычного хирурга. Иного лечения, кроме хирургического, при аппендиците не бывает.
В дальнейшем отсутствие аппендикса не грозит никакими неприятностями: для пищеварения он не нужен, а его роль в иммунной защите организма возьмут на себя другие органы иммунной системы.
Лилиана Локацкая
Источник
files/uploads/articles/homesitesdrugmetrunkmediafilesuploadsarticleshomesitesdrugmetrunkmediafilesuploadsarticleshomesitesdrugmetrunkmediafilesuploadsarticles1612-2010-01-11-173936591428split1266924484.jpg
Старые хирурги на вопрос, какое заболевание в полостной хирургии (полостная хирургия – оперативные вмешательства в грудной или брюшной полостях) легче всего диагностировать и при каком проще всего прооперировать, отвечали: “Конечно, аппендицит”. А на вопрос, какое заболевание труднее всего диагностировать и при каком труднее всего оперировать: “Тоже аппендицит”.
Почему?
Аппендикс , червеобразный отросток слепой кишки (слепая кишка – начальная часть толстого кишечника), долго считался рудиментарным, не нужным органом, оставшимся у нас от предков, у которых был более длинный кишечник. Было даже мнение, что всем подряд, не дожидаясь аппендицита (воспаления этого самого аппендикса), аппендикс нужно удалять.
Как часто бывало в истории науки, оказалось, что с выводами надо быть очень осторожными. Сейчас считается, что аппендикс очень нужен, он – своеобразная миндалина кишечника. Он защищает кишечник от инфекции. Микроскопическое строение
аппендикса это подтверждает – в нём много характерной для системы иммунитета лимфоидной ткани. Сверху, у входа в дыхательные пути и желудочно-кишечный тракт ,на страже стоят миндалины, глоточное лимфоидное кольцо, а снизу, на границе тонкого и толстого кишечника, в котором много микробов, – аппендикс. Насколько уместно сейчас поднимать аппендицитную тему? – по-моему, очень даже. Дело в том, что часто приступы аппендицита провоцируют употребление большого количества острой, непривычной еды и активные резкие движения, например, танцы. У меня самой приступ аппендицита разыгрался в школьные годы после плясок на новогодней ёлки.
Итак. Аппендицит – воспаление аппендикса (окончание «ит» в медицинской терминологии всегда обозначает воспаление), встречается в медицинской практике довольно часто. 80% пациентов хирургического отделения общего профиля – с аппендицитом.
Кто из проработавших в хирургии хотя бы месяц не встречался с таким заболеванием? И, если симптоматика типичная, аппендикс расположен обычно и аппендицит свеженький, ещё не запущен до гнойного процесса, прободения или спаек, то всё элементарно.
Классический вариант развития событий при этом таков. У человека начинаются боли в животе, часто не сразу чётко локализованные, иногда в области пупка. Но со временем они локализуются в типичной области – правой подвздошной. Боли усиливаются при ходьбе, тряске в транспорте; больной, бывает, поддерживает живот рукой. Появляются тошнота, иногда рвота Иногда отсутствует стул, живот слегка вздувается, газы не отходят, температура поднимается до субфебрильных цифр (37,2 – 37,6, реже – выше). Пациента смотрит хирург. Он пальпирует живот и ощущает напряжение мышц брюшного пресса над местом, где обычно располагается аппендикс. Он проверяет, имеются ли определённые симптомы. Наиболее известны среди специалистов 6 –7 специальных проб разной степени значимости. Их принято называть
по фамилиям ученых, которые эти пробы описали .
Но один из наиболее значимых признаков, который проверит любой врач, симптом Щеткина-Блюмберга. При этой пробе больного просят сравнить ощущения при нажатии руки хирурга в болевой точке живота и затем резком её отбрасывании. Если при отбрасывании, когда трясётся брюшная стенка, больнее, чем при нажатии – проба положительна. Это симптом раздражения брюшины – тонкой оболочки, покрывающей изнутри стенки брюшной полости и аппендикс, как и многие другие органы этой полости. Если обнаруживается раздражение брюшины, это всегда указывает на опасную хирургическую патологию, и речь идёт об операции. Кстати, боли при аппендиците вообще связаны во многом с тем, что в процесс начинает вовлекаться брюшина, в которой особенно много болевых рецепторов.
Продолжим. Хирург не всегда проверяет наличие всех известных симптомов, когда всё и так ясно. Но часто всё-таки несколько проб проводит. Некоторые другие пробы, которые тоже часто производят, учитывают особенности хода толстой кишки в животе. Руками, с учётом того, где толстая кишка проходит, далеко от места прикрепления аппендикса, провоцируют колебания давления, и они передаются далеко по кишке. Это вызывает боли не в том её участке, на который воздействуют, а там, где находится воспалённый червеобразный отросток.
Таким образом, хирург находит известные симптомы. Делается ещё срочно клинический анализ крови, где окажется увеличение числа лейкоцитов и в частности, их молодых форм. И больной быстро попадает на операционный стол.
Даже только начавший работать терапевт, если уж не совсем дурак, в типичных случаях легко ставит диагноз аппендицита. И не ошибается. Но это в типичных случаях.
Дело в том, что в одной трети всех случаев встречаются атипичные формы аппендицита . Обычно это связано с анатомическими особенностями расположения червеобразного отростка. В этом случае и диагностика затруднена, и оперировать бывает очень трудно. Ведь перед тем, как червеобразный отросток удалить, надо найти его через маленький разрез, добраться до него, выделить. И это при том, что иногда он весь окутан спайками.
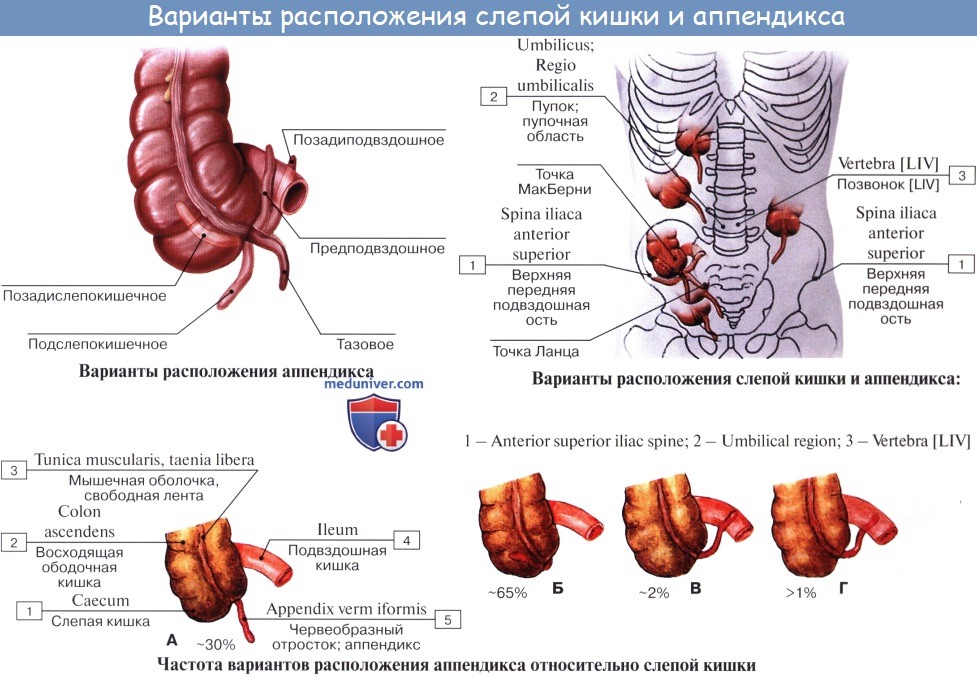
В типичных случаях аппендикс расположен несколько впереди слепой кишки. Бывают другие положения, более редкие (в левой половине живота, справа, но ниже – в тазу, выше – близко от желчного пузыря и др.).
А у одного человека из каждых 9 –10 отросток (анатомическая особенность) может располагаться позади слепой кишки (ретрацекально, ретра – сзади, цекум – слепая). В этом случае имеются трудности в диагностике.
При этом не будет выраженного симптома Щеткина-Блюмберга, который говорит о срочной хирургической ситуации. Там из–за резкого отбрасывания руки будет сотрясаться передняя брюшная стенка, что вызывает боли. Но при заднем расположении отростка он не примыкает к передней брюшной стенке.
А что будет? Чтобы понять, надо знать, к чему при заднем расположении будет прилегать аппендикс. За аппендиксом будет находиться прилегающая изнутри к костям таза большая мышца, подвздошно-поясничная (илио-псоас). Она начинается от нижнего грудного и поясничных позвонков и идёт вниз. Затем она выходит из таза, идёт спереди и сверху по тазобедренному суставу и прикрепляется на внутренней поверхности бедренной кости. Её функция – сгибать ногу в тазобедренном суставе и слегка вращать бедро наружу. В нашем случае на этой мышце будет лежать воспалённый аппендикс. Так какую симптоматику будем иметь? – Во-первых, боли будут незначительными и не в типичном месте. При таком расположении аппендикса они могут в основном отдавать в поясницу (по ходу нервных волокон в мышце), иногда – в правую ногу, редко – даже под правую лопатку. Там же, сзади, в поясничной области, будет напряжение мышц. Во-вторых, боли усиливаются при прижатии аппендикса к мышце сзади него, а это будет при резком выпрямлении ноги. Поэтому в таких случаях будут наблюдаться особые симптомы. Наиболее важный – псоас-симптом (по латинскому названию мышцы). Пациент лежит с согнутой в тазобедренном суставе правой ногой, при быстром её насильственном разгибании – резком толчке в бедро – возникает боль.
Теперь кое-что из наблюдений старых хирургов . Современные этого часто не знают. Иногда при заднем расположении аппендикса при аппендиците меняется походка. Мы уже знаем, что при ретрацекальном расположении воспалённого аппендикса боли в животе может вызывать вытягивание правой ноги. Значит, пациент будет идти, несколько согнувшись вперёд и вправо, на слегка согнутой правой ноге, меньше её разгибая.
Короче, лучше не болеть, но если уж заболели аппендицитом, на стол к хирургу желательно попасть без опоздания.
Источник
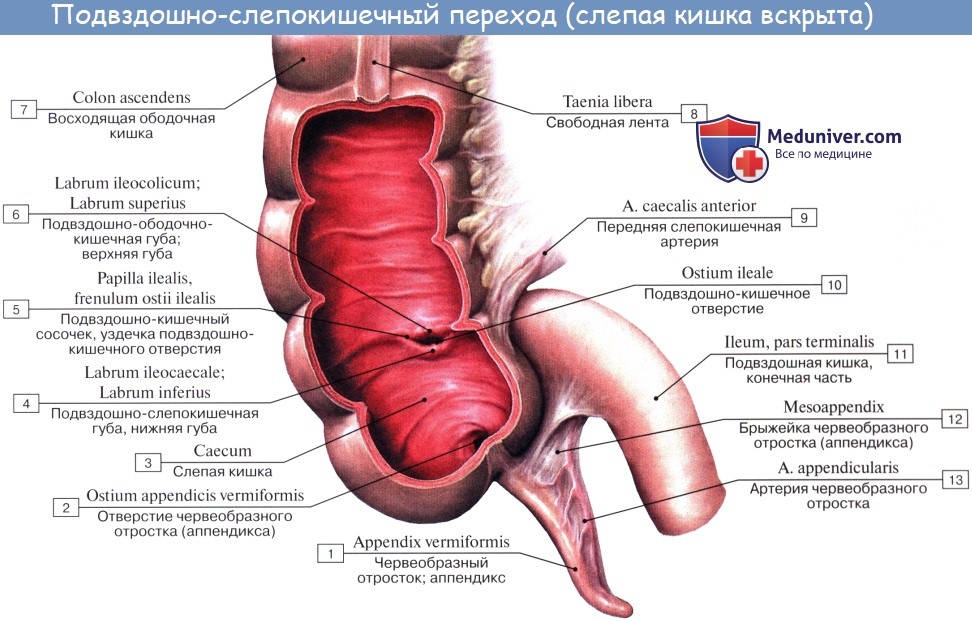
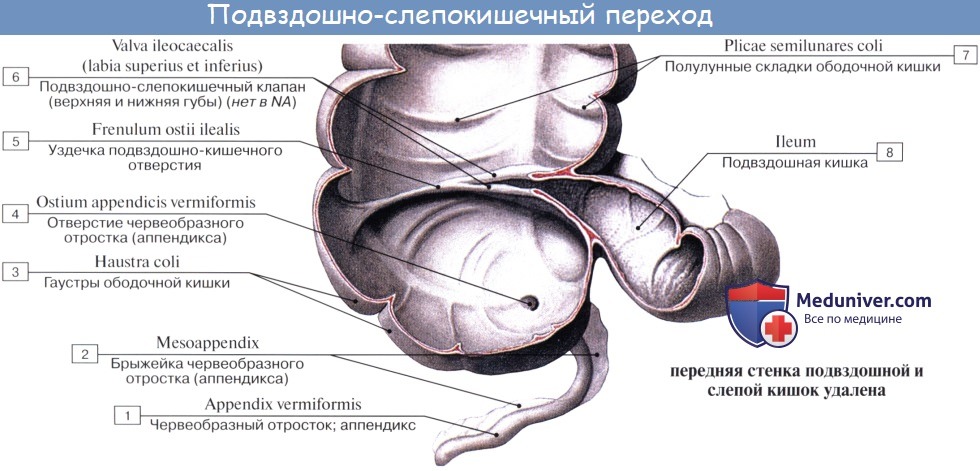
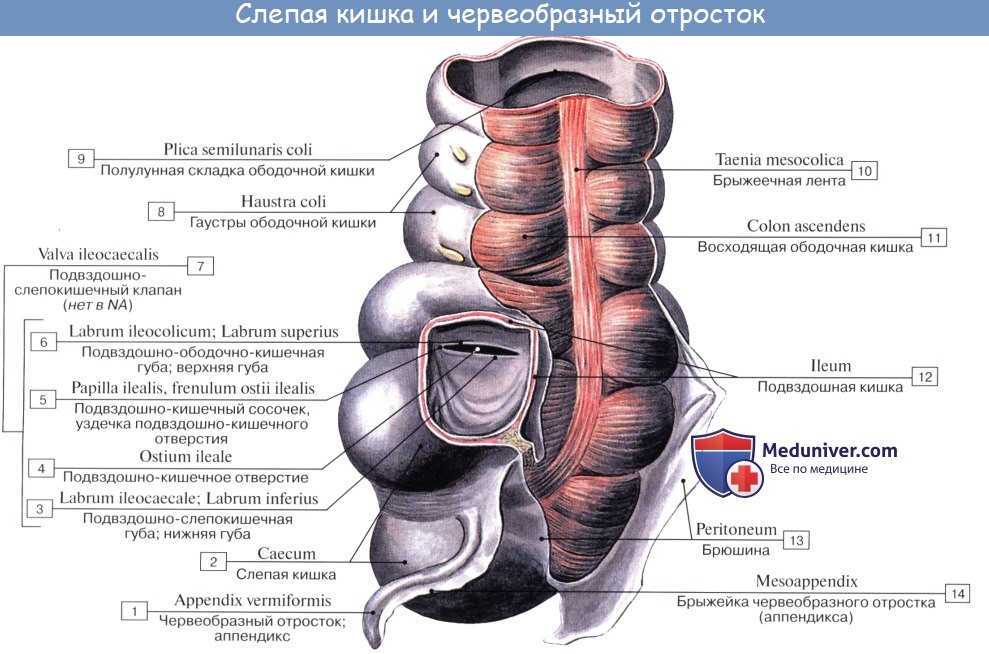
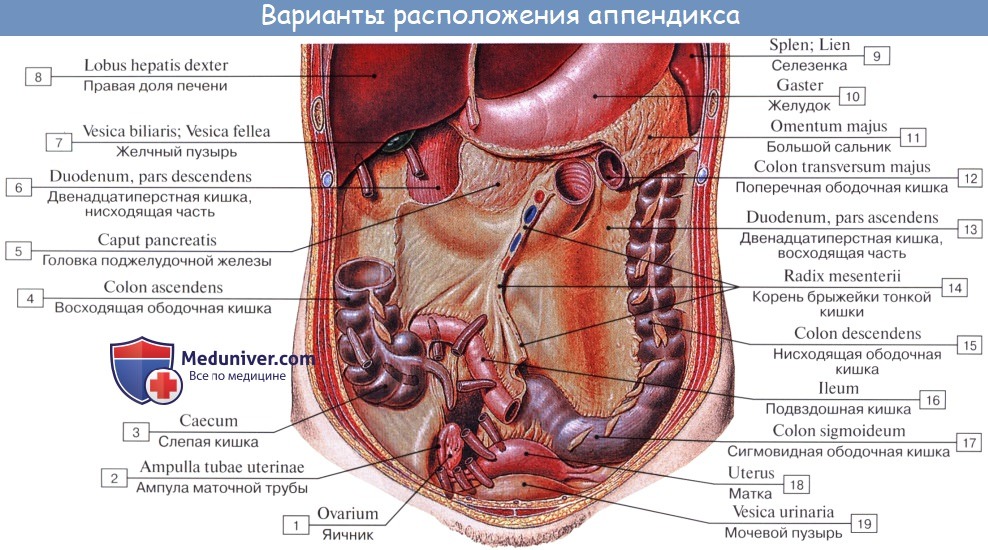
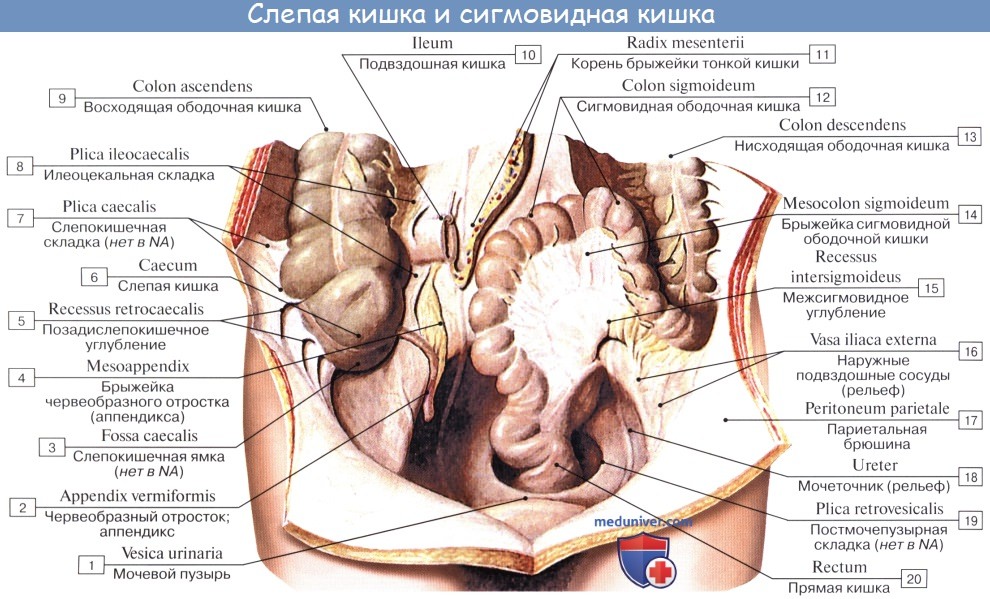
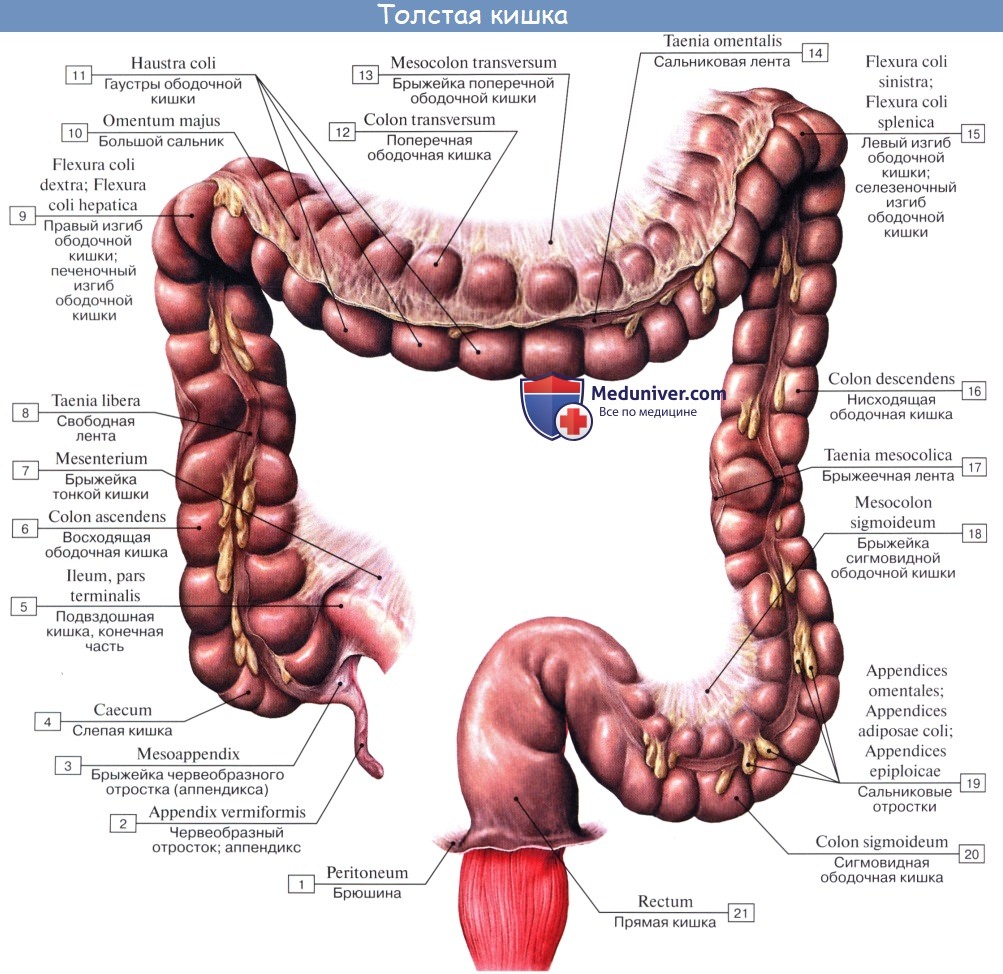
Оглавление темы “Анатомия толстой кишки”: 1. Толстая кишка. Строение толстой кишки. Стенки толстой кишки. 2. Слепая кишка. Червеобразный отросток ( апендикс, аппендикс ). Строение, стенки червеобразного отростка ( апендикса, аппендикса ). Строение, стенки слепой кишки. 3. Восходящая ободочная кишка. Поперечная ободочная кишка. Строение, стенки ободочной кишки. 4. Нисходящая ободочная кишка. Сигмовидная ободочная кишка. Отношение ободочной кишки к брюшине. 5. Прямая кишка. Топография прямой кишки. Стенки, отношение к брюшине прямой кишки. 6. Рентгеноанатомия толстой кишки. Эндоскопия толстой кишки. 7. Кровоснабжение толстой кишки. Иннервация толстой кишки. Кровоснабжение, иннервация червеобразного отростка ( аппендикса, апендикса ). 8. Общие закономерности строения кишечника. Слепая кишка. Червеобразный отросток ( апендикс, аппендикс ). Строение, стенки червеобразного отростка ( апендикса, аппендикса ). Строение, стенки слепой кишкиCaecum (от греч. typhlon, отсюда воспаление слепой кишки — typhlitis), слепая кишка, представляет первый участок толстой кишки от ее начала до места впадения в нее тонкой кишки; имеет вид мешка с вертикальным размером около 6 см и поперечным — 7—7,5 см. Расположена caecum в правой подвздошной ямке тотчас выше латеральной половины lig. inguinale; иногда наблюдается более высокое положение, вплоть до нахождения кишки под печенью (сохранение зародышевого положения). Своей передней поверхностью caecum прилежит непосредственно к передней стенке живота или же отделена от нее большим сальником, сзади от caecum лежит m. iliopsoas. От медиально-задней поверхности caecum, на 2,5 — 3,5 см ниже впадения тонкой кишки, отходит червеобразный отросток, appendix vermiformis. Длина червеобразного отростка и его положение сильно варьируют; в среднем длина равна около 8,6 см, но в 2 % случаев она уменьшается до 3 см; отсутствие червеобразного отростка наблюдается очень редко. Что касается положения червеобразного отростка, то оно прежде всего тесно связано с положением слепой кишки. Как правило, он, как и слепая кишка, лежит в правой подвздошной ямке, но может лежать и выше при высоком положении слепой кишки, и ниже, в малом тазу, при низком ее положении.
При нормально расположенной слепой кишке различают следующие четыре положения червеобразного отростка: 1. Нисходящее положение (наиболее частое, в 40 —45 % случаев). Если червеобразный отросток длинен, то конец его спускается в полость малого таза и при воспалении иногда срастается с мочевым пузырем и прямой кишкой. 2. Латеральное положение (около 25 % случаев). 3. Медиальное положение (17 —20 % случаев). 4. Восходящее положение позади слепой кишки (около 13 % случаев). В этом случае червеобразный отросток располагается забрюшинно.
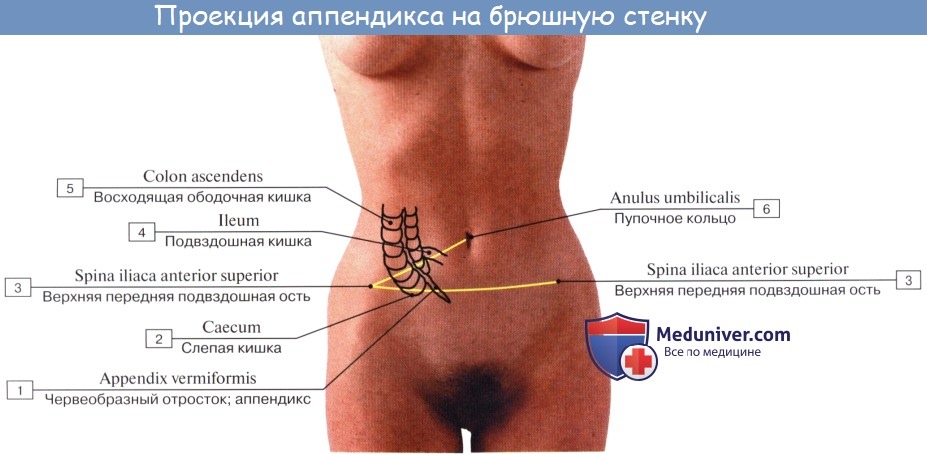
При всех разнообразных вариантах положения отростка центральная часть его, т. е. место отхождения отростка от слепой кишки, остается постоянным. При аппендиците болевая точка проецируется на поверхность живота на границе наружной и средней третей линии, соединяющей пупок с передней верхней подвздошной остью (точка Мак-Бурнея), или, точнее, на линии, соединяющей обе передние верхние ости в точке, отделяющей на этой линии правую треть от средней (точка Ланца). Просвет червеобразного отростка у пожилых может частично или целиком зарастать. Червеобразный отросток открывается в полость слепой кишки отверстием, ostium appendicis vermiformis. Дифференциация слепой кишки на два отдела: собственно слепую кишку и узкую часть — червеобразный отросток имеется, кроме человека, у антропоморфных обезьян (у грызунов конец слепой кишки также напоминает по своему устройству червеобразный отросток). Слизистая оболочка аппендикса сравнительно богата лимфоид-ной тканью в виде folliculi lymphatici aggregdti appendicis vermiformis, и некоторые авторы видят в этом его функциональное значение («кишечная миндалина», которая задерживает и уничтожает патогенные микроорганизмы, чем и объясняется частота аппендицита). Стенка червеобразного отростка состоит из тех же слоев, что и стенка кишечника. По современным данным, лимфоидные образования аппендикса играют важную роль в лимфопоэзе и иммуногенезе, что послужило основанием считать его органом иммунной системы. Слепая кишка и червеобразный отросток покрыты брюшиной со всех сторон. Брыжейка червеобразного отростка, mesoappendix, тянется обычно до самого конца его. У слепой кишки приблизительно в 6 % случаев задняя поверхность оказывается не покрытой брюшиной, причем кишка в таких случаях отделена от задней брюшной стенки прослойкой соединительной ткани, а червеобразный отросток расположен внутрибрюшинно. На месте впадения тонкой кишки в толстую заметен внутри илео-цекальный клапан, valva ileocaecalis. Он состоит из двух полулунных складок, в основании которых залегает слой кольцевой мускулатуры, sphincter ileocaecdlis. Valva et sphincter ileocaecalis образуют вместе приспособления, которые регулируют продвижение пищи из тонкой кишки, где щелочная реакция, в толстую, где среда снова кислая, и препятствуют обратному прохождению содержимого и нейтрализации химической среды. Поверхность valvae ileocaecales, обращенная в сторону тонкой кишки, покрыта ворсинками, тогда как другая поверхность ворсинок не имеет.
Видео анатомия слепой кишки, кровоснабжение и иннервация– Также рекомендуем “Восходящая ободочная кишка. Поперечная ободочная кишка. Строение, стенки ободочной кишки.” |
Источник
Аппендицит — воспаление червеобразного отростка (аппендикса). Эта патология является одной из самых распространенных среди заболеваний органов желудочно-кишечного тракта. По статистике аппендицит развивается у 5-10% всех жителей планеты. Медики не могут предсказать вероятность его возникновения у конкретного пациента, поэтому в профилактических диагностических исследованиях нет особого смысла. Данная патология способна внезапно развиться у человека любого возраста и пола (за исключением детей, которым еще не исполнилось года — у них аппендицита не бывает), хотя у женщин она встречается чуть чаще. Наиболее «уязвимая» возрастная категория пациентов — от 5 до 40 лет. До 5 и после 40 лет заболевание развивается гораздо реже. До 20 лет патология чаще возникает у мужчин, а после 20 — у женщин.
Аппендицит опасен тем, что развивается стремительно и может вызывать серьезные осложнения (в некоторых случаях опасные для жизни). Поэтому при подозрении на данное заболевание надо безотлагательно обращаться к врачу.
Червеобразный отросток — это придаток слепой кишки, полый внутри и не имеющий сквозного прохода. В среднем его длина достигает 5-15 см, в диаметре он обычно не превышает сантиметра. Но встречаются и более короткие (до 3 см) и длинные (свыше 20 см) аппендиксы. Червеобразный отросток отходит от заднебоковой стенки слепой кишки. Однако его локализация относительно остальных органов может быть разным. Встречаются следующие варианты расположения:
- Стандартное. Червеобразный отросток находится в правой подвздошной области (в передней части бокового отдела, между нижними ребрами и тазовыми костями). Это наиболее «удачное» с диагностической точки зрения расположение: в данном случае аппендицит выявляется быстро и без особых сложностей. Стандартная локализация червеобразного отростка наблюдается в 70-80% случаев.
- Тазовое (нисходящее). Такое расположение аппендикса встречается чаще у женщин, чем у мужчин. Червеобразный отросток находится в полости малого таза.
- Подпеченочное (восходящее). Верхушка червеобразного отростка «смотрит» на подпеченочное углубление.
- Латеральное. Аппендикс располагается в правом боковом околоободочном канале.
- Медиальное. Червеобразный отросток прилегает к тонкой кишке.
- Переднее. Аппендикс расположен на передней поверхности слепой кишки.
- Левостороннее. Наблюдается при зеркальном расположении внутренних органов (то есть все органы, которые должны в норме быть с правой стороны, находятся слева, и наоборот) или сильной подвижности ободочной кишки.
- Ретроцекальное. Червеобразный отросток находится позади слепой кишки.
Аппендицит, развивающийся при стандартном расположении аппендикса, называют классическим (традиционным). Если червеобразный отросток имеет особую локализацию, речь идет об атипичном аппендиците.
Роль аппендикса
Некоторые пациенты задаются вопросом: если аппендицит — достаточно опасное заболевание, которое может возникнуть у любого человека, то, может, целесообразно было бы в профилактических целях удалять аппендикс, чтобы избежать развития патологии?
Раньше считалось, что червеобразный отросток — это рудимент. То есть когда-то аппендикс имел несколько иной вид и был полноценным органом: люди, жившие в далекие времена, питались совсем иначе, и червеобразный отросток участвовал в процессах пищеварения. Вследствие эволюции пищеварительная система человека изменилась. Аппендикс начал передаваться потомкам в зачаточном состоянии и перестал выполнять какие-либо полезные функции. В начале 20 века даже удаляли червеобразные отростки у грудных детей — с целью профилактики аппендицита. Тогда и выяснилось, что важность аппендикса сильно недооценивают. У пациентов, которым в детстве вырезали червеобразный отросток, значительно снижался иммунитет, они гораздо чаще, чем другие, страдали различными заболеваниями. Также у таких людей наблюдались проблемы с пищеварением. Поэтому со временем врачи отказались от практики удаления аппендикса в профилактических целях.
Современные ученые считают, что в человеческом организме нет ненужных органов, и если рудименты продолжают передаваться из поколения в поколение, значит, они выполняют какие-то функции (иначе бы давно «отмерли»). Если они не беспокоят пациента, то нет никакой необходимости удалять их в профилактических целях. Существует несколько научных теорий относительно роли аппендикса в организме современного человека, наиболее распространенными из которых являются следующие:
- Червеобразный отросток является частью иммунной системы. В стенке аппендикса содержится большое количество лимфоидной ткани, синтезирующей лимфоциты. Лимфоциты — это клетки крови, обеспечивающие защиту организма от чужеродных частиц и инфекций.
- Аппендикс помогает поддерживать баланс полезной кишечной микрофлоры. Кишечник заселен микроорганизмами, участвующими в процессах пищеварения. Одни из них безоговорочно полезны и не представляют угрозы для организма ни при каких обстоятельствах. Другие — условно-патогенные, то есть становятся опасными только при соблюдении ряда условий. В здоровом организме между всеми микроорганизмами поддерживается необходимый баланс. При развитии инфекционных заболеваний ЖКТ (сальмонеллеза, лямблиоза, дизентерии, ротавирусной инфекции и т.д.) этот баланс нарушается, из-за чего страдают процессы пищеварения. Некоторые ученые полагают, что полезные бактерии обитают и в аппендиксе, где защищены от воздействия инфекций. Вследствие заболеваний важные микроорганизмы гибнут в кишечнике, но не в червеобразном отростке. Это позволяет микрофлоре кишечника достаточно быстро восстановиться. Полезные бактерии размножающиеся в аппендиксе, «выходят» в кишечник и нормализуют баланс. К этому выводу ученые пришли, когда заметили, что пациенты, перенесшие операцию по удалению червеобразного отростка, часто имеют проблемы с микрофлорой пищеварительного тракта.
Лечение аппендицита практически всегда подразумевает удаление аппендикса (за исключением случаев, когда операция противопоказана пациенту), так как он не является жизненно важным органом. Но это не значит, что в результате хирургического вмешательства у человека обязательно начнутся проблемы со здоровьем. Ему просто придется уделять больше внимания своему иммунитету. А избежать дисбактериоза кишечника помогают современные препараты — пробиотики и пребиотики.
Виды аппендицита
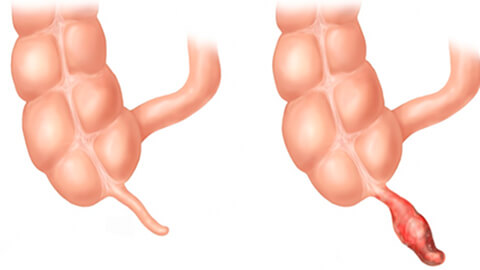
Аппендицит можно классифицировать по форме и по характеру течения. По форме заболевание бывает:
- Острым. Развивается стремительно, проявляется ярко выраженными симптомами. При отсутствии врачебной помощи продолжает прогрессировать. В очень редких случаях происходит самоизлечение. Однако полагаться на такую возможность не рекомендуется, при бездействии аппендицит может вызвать серьезные осложнения.
- Хроническим. Достаточно редкая форма. В большинстве случаев развивается вследствие перенесенного острого аппендицита при отсутствии лечения. Имеет те же симптомы, что и острый аппендицит, однако признаки проявляются более вяло. Как и любому другому хроническому заболеванию, ему свойственны периоды обострений и ремиссий.
По характеру течения острое заболевание (согласно наиболее распространенной хирургической классификации) бывает неосложненным и осложненным. К разновидностям неосложненной патологии относятся:
- Катаральный (простой, поверхностный) аппендицит. Воспаляется только слизистая оболочка червеобразного отростка.
- Деструктивный (с разрушением тканей) аппендицит. Имеет две формы — флегмонозную (поражаются более глубокие слои тканей аппендикса) и гангренозную (происходит омертвение стенки червеобразного отростка).
К осложнениям острого аппендицита относят:
- Перфорацию (разрыв) стенки червеобразного отростка.
- Образование аппендикулярного инфильтрата (воспалительной опухоли вокруг аппендикса).
- Перитонит (воспаление брюшины).
- Развитие абсцессов (гнойников).
- Сепсис (заражение крови).
- Пилефлебит (гнойный воспалительный процесс, в результате которого происходит тромбоз воротной вены — крупного сосуда, доставляющего кровь от органов брюшной полости к печени для ее обезвреживания).
Хронический аппендицит подразделяется на:
- Резидуальный (остаточный). Является последствием перенесенного острого аппендицита, закончившегося самоизлечением. Проявляется тупыми ноющими болями в правой подвздошной области. Развитие резидуального аппендицита часто связано с образованием спаек.
- Рецидивирующий. Возникает на фоне перенесенного острого аппендицита. Носит приступообразный характер: время от времени происходят обострения, сменяющиеся ремиссией.
- Первично-хронический. Развивается самостоятельно, без предшествия острого аппендицита.
Причины возникновения аппендицита
Точные причины развития заболевания не установлены до сих пор. Существует несколько гипотез, наиболее распространенными из которых являются:
- Инфекционная теория. Эта гипотеза связывает развитие острого аппендицита с нарушением баланса микрофлоры внутри червеобразного отростка, вследствие чего бактерии, являющиеся безопасными при нормальных условиях, по непонятным причинам становятся вирулентными (ядовитыми), вторгаются в слизистую оболочку аппендикса и вызывают воспаление. Теория была предложена в 1908 году немецким патологоанатомом Ашоффом, ее придерживаются и некоторые современные ученые.
- Ангионевротическая теория. Ее сторонники считают, что вследствие психогенных нарушений (нервно-психических расстройств, например, неврозов) в аппендиксе происходит спазм сосудов, за счет чего сильно ухудшается питание тканей. Некоторые участки тканей отмирают, а затем становятся очагами инфекции. В итоге развивается воспаление.
- Теория застоя. Приверженцы этой гипотезы считают, что аппендицит возникает из-за застоя в кишечнике каловых масс, в результате которого каловые камни (отвердевшая каловая масса) попадают внутрь червеобразного отростка.
Современные медики приходят к выводу, что единственной причины развития аппендицита, актуальной для всех случаев заболевания, не существует. В каждой конкретной ситуации могут быть свои причины. К факторам риска относят:
- Закупоривание просвета червеобразного отростка инородным телом, гельминтами, опухолями (как доброкачественными, так и злокачественными).
- Инфекции. Возбудители брюшного тифа, туберкулеза и прочих заболеваний способны вызывать воспаление аппендикса.
- Травмы живота, из-за которых может произойти перемещение аппендикса или его перегиб и дальнейшая закупорка.
- Системные васкулиты (воспаления стенок сосудов);
- Переедание;
- Частые запоры;
- Недостаток растительной пищи в рационе.
Стенки аппендикса становятся более уязвимыми перед негативными факторами при сбоях работы иммунной системы.
Симптомы аппендицита
Симптомами острого аппендицита являются:
- Непрекращающаяся боль в области живота. Проявляется внезапно, чаще всего в утреннее или ночное время. Сначала боль локализуется в верхней части живота, недалеко от пупка (или «разливается» по всей области живота), но через несколько часов перемещается в правую сторону — подвздошную область (чуть выше бедра). Такое перемещение называют симптомом Кохера-Волковича и считают наиболее характерным признаком аппендицита. Сначала боль тупая и ноющая, затем становится пульсирующей. Болевые ощущения ослабевают, если лечь на правый бок или подогнуть колени к животу. При повороте, кашле, смехе и глубоких вдохах становятся более интенсивными. Если на живот в подвздошной области нажать ладонью, а затем резко отпустить, пациент испытает резкий приступ боли. При нетипичном расположении аппендикса локализация боли может быть иной: в левой части живота, в области поясницы, таза, лобка. Брюшная стенка при аппендиците напряжена. В ряде случаев боли могут пройти сами собой, но это свидетельствует не о выздоровлении, а о некрозе (отмирании) тканей червеобразного отростка. Необходимо обязательно обратиться за медицинской помощью, потому что бездействие способно стать причиной развития перитонита.
- Периодические расстройства стула (диарея или запор).
- Тошнота и рвота, не приносящая облегчения.
- Перепады артериального давления (то повышается, то понижается).
- Учащение сердцебиения.
- Повышение температуры тела: сначала до 37-38 градусов, затем, при прогрессировании заболевания, до 39-40. В промежутке между двумя этими этапами температура может нормализоваться.
- Сухость во рту.
У пожилых людей симптомы аппендицита могут проявляться менее отчетливо: незначительные боли, несильная тошнота. Высокая температура и напряженность брюшной стенки наблюдаются не во всех случаях. При этом аппендицит у пожилых людей часто отличается тяжелым течением и развитием осложнений. Поэтому при малейших подозрениях на аппендицит у пациента преклонного возраста следует сразу же обращаться к врачу.
У детей до 5 лет симптомы аппендицита выражены не так ярко, как у взрослых. Боли часто не имеют четкой локализации. Распознать аппендицит у маленького ребенка можно по повышению температуры тела, диарее и наличию на языке налета. Несмотря на то, что такие симптомы могут иметь и другие, гораздо менее опасные, заболевания, юного пациента необходимо обязательно показать доктору.
Диагностика аппендицита
Диагностику аппендицита осуществляет хирург. Сначала проводится сбор анамнеза и опрос пациента, а также визуальный осмотр с ощупыванием живота. В ходе обследования выявляются четкие симптомы, свидетельствующие о наличии заболевания. Также проводятся следующие исследования (необязательно все из перечня — зависит от конкретного случая):
- общие анализы крови и мочи (особое внимание уделяется уровню лейкоцитов в крови — при аппендиците он повышен);
- биохимический анализ крови;
- УЗИ органов брюшной полости;
- компьютерная томография;
- магнитно-резонансное исследование.
Также могут назначаться дополнительные исследования:
- анализ кала (на присутствие скрытой крови или яйца глист);
- копрограмма (комплексный анализ кала);
- ирригоскопия (рентгенологическое обследование кишечника);
- лапароскопическое обследование через стенку живота.
Лечение аппендицита
Лечение острого аппендицита практически всегда осуществляется хирургическими методами. Консервативная терапия проводится лишь при наличии у пациента противопоказаний к операции. При хроническом аппендиците медикаментозное лечение может назначаться не только при наличии противопоказаний к хирургическому, но и если заболевание протекает вяло, с редкими и неявными обострениями.
Операция (аппендоктомия) подразумевает удаление воспаленного червеобразного отростка. Она может проводиться двумя методами:
- Традиционным (классическим). Червеобразный отросток удаляется через разрез в передней брюшной стенке. Затем разрез зашивают.
- Лапароскопическим. Такая операция гораздо менее травматична и имеет более короткий реабилитационный период. Хирургическое вмешательство проводится с помощью тонкого прибора лапароскопа, оснащенного видеокамерой, через небольшой прокол в передней брюшной стенке.
До и после операции пациенту назначаются антибиотики. Метод хирургического вмешательства выбирается врачом в зависимости от сложности случая и наличия/отсутствия осложнений.
Профилактика аппендицита
Специфической профилактики аппендицита не существует. На пользу пойдет здоровый образ жизни (отказ от вредных привычек, правильное питание, умеренная физическая активность). Также к профилактическим ?