Почему после кефира жидкий стул


Кадр из фильма «Операция „Ы“ и другие приключения Шурика»
Ферментированные продукты — кефир, йогурт, квашеная капуста, соленые огурцы, хлеб на закваске, кимчи, чайный гриб и другие пищевые продукты и напитки, при производстве которых использовался процесс сквашивания и брожения, в последнее время стали очень популярны благодаря многочисленным публикациям, в которых рассказывается об их особой пользе для здоровья. Такие продукты — результат жизнедеятельности живых бактерий и дрожжевых грибков, то есть пробиотиков.
Пробиотики стимулируют рост полезной микрофлоры кишечника, нормализуют работу иммунной системы, улучшают пищеварение и помогают сбросить вес.
Однако стоит иметь в виду, что подходят богатые пробиотиками ферментированные продукты далеко не всем, у некоторых людей такая пища может вызывать неприятные побочные эффекты и даже серьезные проблемы со здоровьем.
Вздутие кишечника
Усиленное образование кишечных газов (метеоризм) — наиболее распространенная реакция на ферментированные продукты. Газы активно образуются в результате выделения пробиотиками веществ, убивающих патогенные бактерии и грибки. Обычно вздутие быстро проходит, но некоторые люди, поев квашеной капусты или выпив кефира, потом долго мучаются от сильного метеоризма и болей в животе.
Головные боли
В процессе ферментации, при разложении бактериями аминокислот, происходит бурное выделение биогенных аминов — органических соединений, производных аммиака. Амины способны оказывать стимулирующее действие на нервную систему и кровообращение. Чувствительные к аминам люди, поев ферментированных продуктов, могут страдать от головной боли.
Непереносимость гистамина
Гистамин — один из аминов, в больших количествах производимых бактериями при ферментации. У большинства людей это вещество разлагается в пищеварительном тракте с помощью специальных энзимов. Однако если организм не вырабатывает эти энзимы в достаточных количествах, гистамин из кишечника всасывается в кровь, что приводит к различным симптомам, напоминающим аллергические. Наиболее распространенные — кожный зуд, насморк, головная боль, покраснение глаз, крапивница, упадок сил, диарея, тошнота и рвота. Непереносимость гистамина может вызывать и более серьезные последствия — астму, снижение артериального давления, мерцательную аритмию (нарушение сердечного ритма), расстройство сна, сосудистую недостаточность, а также резкие психические нарушения — появление чувства тревоги, агрессивность, головокружение, неспособность к концентрации внимания.
Пищевая инфекция
Хотя обычно ферментированные продукты вполне безопасны, так бывает не всегда. Так, в 2012 году в США произошла вспышка сальмонеллеза из-за тэмпе — ферментированного продукта из соевых бобов.
А в Южной Корее в 2013 и 2014 годах случились две крупные вспышки кишечной инфекции, вызванной бактерией Escherichia coli, из-за употребления в пищу зараженной кимчи — квашеных овощей.
В норме рост патогенных бактерий, выделяющих токсины, должны сдерживать пробиотики, но иногда они не срабатывают, и ферментированные продукты становятся источниками инфекции.
Инфекция, вызванная пробиотиками
Для большинства людей пробиотики опасности не представляют, но в редких случаях, особенно при ослабленной иммунной системе, они могут вызвать очень серьезное, угрожающее жизни инфекционное заболевание — пневмонию, эндокардит и даже сепсис. Поэтому при проблемах с иммунитетом лучше не есть слишком много содержащих пробиотики продуктов.
Устойчивость к антибиотикам
В пробиотических бактериях, как оказалось, присутствуют гены, обеспечивающие микроорганизмам устойчивость к действию антибиотиков. Причем эти гены антибиотикоустойчивости могут передаваться от пробиотиков к бактериям, встречаемым ими в пищеварительном тракте, с помощью механизма горизонтального переноса генов.
Чаще всего пробиотики из ферментированных продуктов распространяют гены устойчивости к эритромицину и тетрациклину — антибиотикам, применяемым при лечении неосложненных инфекций верхних дыхательных путей и инфекций, передающихся половым путем. Однако штаммы пробиотических бактерий, устойчивые к препаратам, которым лечат очень тяжелые бактериальные инфекции, были обнаружены даже в популярных добавках с пробиотиками, которые продаются в аптеках.
Мало того, американские микробиологи нашли шесть штаммов пробиотических бактерий рода Bacillus, устойчивых сразу к нескольким видам антибиотиков, в ряде продающихся в супермаркетах ферментированных продуктов — кимчи, йогурте, консервированных оливках. Ученые из Малайзии недавно выяснили, что пробиотик Lactobacillus, содержащийся в продающемся в стране кефире, несет гены устойчивости к множеству антибиотиков, включая ампициллин, пенициллин и тетрациклин. А пробиотики из турецких кисломолочных продуктов, как показало другое исследование, даже устойчивы к ванкомицину — «антибиотику стратегического резерва», используемому для борьбы с «супербактериями», на которые не действуют никакие другие антимикробные препараты.
По материалам сайта theconversation.com
Читайте также:
Смотрите наши видео:
Во время загрузки произошла ошибка.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Для того, чтобы разобраться в привычным продуктах питания, АиФ.ru вместе с Роскачеством запускает проект, где будет отвечать на самые популярные вопросы потребителей. Первый текст посвящен кефиру, вызвавшему в последнее время бурные споры в сети. Разобраться в тонкостях потребления этого продукта помогает доктор медицинских наук, диетолог, рефлексо- и фитотерапевт Марият Мухина.
1. Кефир точно полезен?
Кефир — традиционный продукт нашего рациона и мощный стимулятор пищеварения.
Самое главное полезное свойство кисломолочного напитка — то, что в нем содержатся полезные молочнокислые бактерии. Кислая рh-среда и молочнокислые бактерии — лактокультуры пребиотиков, очень схожие с естественной микрофлорой кишечника, помогают хорошо усваиваться не только самому кефиру, но и другой пище.
Кефир является кисломолочным продуктом, а значит, в его составе есть бактерии, схожие с теми, которые обитают в микрофлоре человеческого желудка. Он благотворно влияет на работу сердечно-сосудистой и нервной системы, к тому же, это источник кальция и белка.

В составе кефира:
- молочный белок, жиры, органические и жирные кислоты, натуральные сахара;
- витамины — А, РР, бета-каротин, С, Н, 8 витаминов группы В;
- минеральные вещества — кальций, магний, натрий, калий, фосфор, хлор, сера, железо, цинк, йод, медь, марганец, селен, хром, фтор, молибден, кобальт.
2. Кефир полезен всем?
Нет, это миф. Есть люди, которым кефир противопоказан. В первую очередь, это те, у которых повышена кислотность желудочного сока. Кефир запрещен при язвенной болезни желудка и двенадцатиперстной кишки, а также при гиперацидном гастрите или панкреатите.
Кефир противопоказан детям до 7 месяцев. Вообще, детям кефир можно давать только с года, и не более 100 мл в день, потому что кефир раздражает слизистую, что может вызвать кровотечение у малыша.
3. Обезжиренный кефир полезнее обычного?
Лучше все-таки выбирать кефир с жирностью 3,2%. Обезжиренный кефир не содержит жиров, и жирорастворимые витамины, например, витамин D, при отсутствии молекул жира не усваиваются. А он необходим для усвоения кальция.

Однако человеку, который снижает вес, рекомендован 1% кефир. Если же диеты отсутствуют, то можно употреблять в пищу напиток и большей жирности.
4. Чем био-кефир отличается от обычного?
Кроме обычных молочнокислых бактерий био-кефир содержит бифидобактерии в огромном количестве — 10 миллионов бактерий в одном грамме продукта. По сравнению с обычным кефиром — био — более активный продукт. Он гораздо эффективнее и быстрее очищает наш кишечник от шлаков и токсинов.
Кефир лучше пить без сахара. Но этот напиток, кстати, хорошо сочетается с мёдом — по 1 ч.л. на стакан.
5. Помогает ли кефир при диарее?
Такое убеждение существует у многих потребителей, еще с тех времен, когда в продаже был трехдневный кефир. Он, действительно, тормозил развитие патогенных микроорганизмов в кишечнике. Сейчас такой кефир не производят. Мы имеем возможность купить только суточный кефир, который наоборот, обладает послабляющим действием на кишечник.
6. Что лучше пить на ночь — кефир или молоко?
Когда перед сном стоит выбор между молоком и кефиром, то лучше выбирать второе.
Чтобы усвоилось молоко, его следует пить не меньше, чем за два часа до сна. А кефир благодаря бактериям хорошо усваивается сразу, его можно выпить непосредственно перед сном.

7. Кефир лучше молока?
Кефир полезнее молока именно для взрослых людей, так как кисломолочные бактерии не только активизируют перистальтику кишечника и подавляют патогенные микроорганизмы, не давая происходить брожению и гниению, но и помогают переварить казеин — белок коровьего молока, способствуют усвоению витаминов, кальция и железа.
Кальций из кефира усваивается гораздо лучше, чем из молока. Молоко также (по сравнению с кефиром) затрудняет усвоение железа.
8. Кому надо пить кефир?

Людям, у которых есть определенные показания к этому. Например, если у них:
- Дисбактериоз кишечника
- Заболевания печени
- Сахарный диабет
- Аутоиммунные и аллергические заболевания
- Гастрит с пониженной кислотностью (3 раза в день перед едой, по ½ стакана).
- Запоры (свежий кефир).
9. Сколько кефира можно пить в день?
Для взрослого человека норма потребления кефира — не более 200-400 мл в сутки.
10. Правда ли, что кефир вызывает депрессию?
Это очередное заблуждение. Да, кефир кислый, несладкий, и кажется, что радости от него маловато. Но между тем, кефир содержит аминокислоту триптофан, которая является источником гормона радости — серотонина. Когда мы пьем кефир, у нас в организме лучше синтезируются гормоны радости. Никакой депрессии. Мы легкие, воздушные и счастливые.
Кефир — расслабляющий нервную систему напиток, поэтому не рекомендуется употреблять его в периоды повышенной концентрации (экзамены, деловые переговоры).
Кстати, по результатам экспертизы кефира, проведенной Роскачеством. Были обнаружены нарушения у 19 из 36 торговых марок кефира. Например, были найдены плесень, растительные жиры и кишечная палочка.
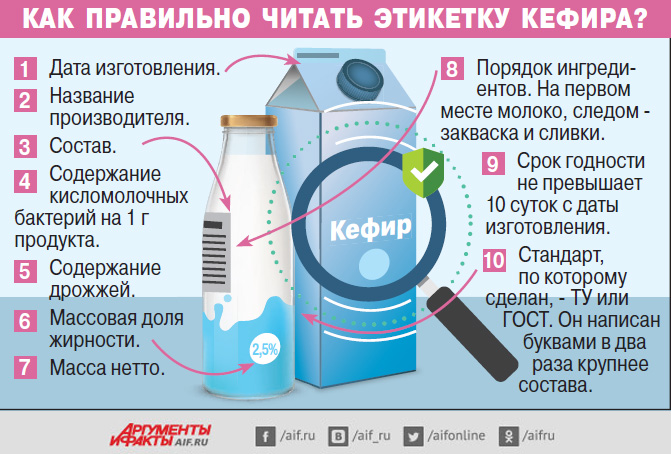
Нажмите для увеличения
Источник
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемых патогенными (шигеллы, сальмонеллы и др.) и условно-патогенными бактериями (протеи, клебсиеллы, клостридии и др.), вирусами (рота-, астро-, адено-, калицивирусы) или простейшими (амеба дизентерийная, криптоспоридии, балантидия коли и др.).
ОКИ до настоящего времени занимают ведущее место в инфекционной патологии детского возраста, уступая по заболеваемости только гриппу и острым респираторным инфекциям. По данным ВОЗ ежегодно в мире регистрируются до 1–1,2 млрд «диарейных» заболеваний и около 5 млн детей ежегодно умирают от кишечных инфекций и их осложнений.
Ведущим компонентом терапии ОКИ является рациональное лечебное питание, адаптированное к возрасту ребенка, характеру предшествующего заболевания и вскармливания.
Цель диетотерапии — уменьшение воспалительных изменений в желудочно-кишечном тракте, нормализация функциональной активности и процессов пищеварения, максимальное щажение слизистой оболочки кишечника.
Принципиально важным является отказ от проведения «голодных» или «водно-чайных» пауз, так как даже при тяжелых формах ОКИ пищеварительная функция кишечника сохраняется, а «голодные диеты» значительно ослабляют защитные силы организма и замедляют процессы восстановления слизистой.
Основные требования к диете при ОКИ:
пища должна быть механически и химически щадящей, легкоусвояемой, разнообразной по вкусу;
кулинарная обработка: пища готовится на пару, отваривается, протирается, пюрируется;
ограничение в рационе жиров, углеводов, поваренной соли и калорий;
введение достаточного количества белка;
включение в диеты низко- и безлактозных продуктов и кисломолочных продуктов, обогащенных бифидо- и лактобактериями;
снижение объема пищи в первые дни болезни на 15–20% (при тяжелых формах до 50%) от физиологической потребности;
употребление пищи в теплом виде (33–38 ° С) в 5–6 приемов.
Из диеты исключаются стимуляторы перистальтики кишечника, продукты и блюда, усиливающие процессы брожения и гниения в кишечнике: сырые, кислые ягоды и фрукты, соки, сырые овощи, сливочное и растительные масла (в чистом виде), сладости, свежая выпечка. Не следует давать бобовые, свеклу, огурцы, квашеную капусту, редис, апельсины, груши, мандарины, сливы, виноград. Не рекомендуется овсяная крупа, так как она усиливает бродильные процессы. Должны быть исключены из питания жирные сорта мясных и рыбных продуктов (свинина, баранина, гусь, утка, лосось и др.).
Цельное молоко в остром периоде кишечных инфекций назначать не следует, так как оно усиливает перистальтику кишечника и бродильные процессы в результате нарушения расщепления молочного сахара (лактозы), что сопровождается усилением водянистой диареи и вздутием живота.
В первые дни заболевания исключается также черный хлеб, способствующий усилению перистальтики кишечника и учащению стула.
При уменьшении проявлений интоксикации, прекращении рвоты и улучшении аппетита вводится творог, мясо (говядина, телятина, индейка, кролик в виде котлет, фрикаделек, кнелей), рыба нежирных сортов, яичный желток и паровой омлет. Разрешаются тонко нарезанные сухари из белого хлеба, каши на воде (кроме пшенной и перловой), супы слизистые, крупяные с разваренной вермишелью на слабом мясном бульоне.
В остром периоде заболевания рекомендуется использовать молочнокислые продукты (кефир, ацидофильные смеси и др.). Молочнокислые продукты за счет активного действия содержащихся в них лактобактерий, бифидобактерий, конечных продуктов протеолиза казеина (аминокислот и пептидов, глутаминовой кислоты, треонина и др.), увеличенного количества витаминов В, С и др. способствуют улучшению процессов пищеварения и усвоению пищи, оказывают стимулирующее влияние на секреторную и моторную функции кишечника, улучшают усвоение азота, солей кальция и жира. Кроме того, кефир обладает антитоксическим и бактерицидным действием на патогенную и условно-патогенную флору за счет наличия молочной кислоты и лактобактерий. Однако длительное применение только кефира или других молочнокислых смесей нецелесообразно, поскольку эти продукты бедны белками и жирами. Лечебным кисломолочным продуктом является Лактофидус — низколактозный продукт, обогащенный бифидобактериями.
При лечении детей с ОКИ в периоде выздоровления необходимо широко использовать плодово-овощные продукты (яблоки, морковь, картофель и др.), так как они содержат большое количество пектина. Пектин — коллоид, обладающий способностью связывать воду и набухать, образуя пенистую массу, которая, проходя по кишечному тракту, адсорбирует остатки пищевых веществ, бактерий, токсических продуктов. В кислой среде от пектина легко отщепляется кальций, оказывая противовоспалительное действие на слизистую оболочку кишечника. Фрукты и овощи содержат органические кислоты, обладающие бактерицидным действием, а также большое количество витаминов, глюкозу, фруктозу, каротин и др. Применение вареных овощей и печеных фруктов уже в остром периоде кишечных инфекций способствует более быстрому исчезновению интоксикации, нормализации стула и выздоровлению.
Питание детей грудного возраста
Оптимальным видом питания грудных детей является материнское молоко, которое назначают дробно до 10 раз в день (каждые 2 часа по 50,0 мл). Возможно применение принципа «свободного вскармливания».
В последнее время в клинике кишечных инфекций предпочтение отдается назначению детям, находящимся на искусственном вскармливании, низко- и безлактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ, соевые смеси). При тяжелых формах ОКИ и развитии гипотрофии широко используются гидролизованные смеси (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил и др.), способствующие быстрому восстановлению процессов секреции и всасывания в кишечнике и усвоению белков, жиров и углеводов, что предупреждает развитие ферментопатии в исходе кишечной инфекции (табл).
По нашим данным, в результате клинико-лабораторной оценки влияния низколактозных смесей на клиническую картину и состояние микробиоценоза кишечника при вирусных диареях у детей раннего возраста был получен положительный эффект стимуляции функциональной активности нормальной и, в первую очередь, сахаролитической микрофлоры (по стабилизации показателей уксусной, масляной и пропионовой кислот), а также регулирующее влияние на процессы метаболизма углеводов и жиров в острый период заболевания. Клинический эффект заключался в быстром и стойком купировании основных проявлений болезни: рвоты, диареи, абдоминального синдрома и эксикоза, что наряду с хорошей переносимостью позволило рекомендовать низколактозные смеси для использования в качестве лечебного питания у детей раннего возраста в острый период кишечных инфекций вирусной этиологии.
Тактика вскармливания и введения прикормов у больных ОКИ индивидуальна. Кратность кормлений и количество пищи на прием определяются возрастом ребенка, тяжестью заболевания, наличием и частотой рвоты и срыгиваний. Важно учитывать, что при 8–10-кратном кормлении (через 2 часа) с обязательным ночным перерывом в 6 часов ребенок должен получать на одно кормление 10–50 мл пищи, при 8-кратном (через 2,5 часа) — по 60–80 мл, при 7-кратном (через 3 часа) — по 90–110 мл, при 6-кратном (через 3,5 часа) — по 120–160 мл, при 5-кратном (через 4 часа) — 170–200 мл. Недостающий объем питания до физиологической потребности для детей первого года жизни должен быть возмещен жидкостью (глюкозо-солевыми растворами — Регидроном, Глюкосоланом и др.).
При разгрузке в питании ежедневно объем пищи увеличивается на 20–30 мл на одно кормление и соответственно изменяется кратность кормлений, то есть увеличивается интервал между кормлениями. При положительной динамике заболеваний и улучшении аппетита необходимо довести суточный объем пищи до физиологической потребности не позднее 3–5 дня от начала лечения.
Детям 5–6 месяцев при улучшении состояния и положительной динамике со стороны желудочно-кишечного тракта назначается прикорм кашей, приготовленной из рисовой, манной, гречневой круп на половинном молоке (или воде при ротавирусной инфекции). Кашу назначают в количестве 50–100–150 г в зависимости от возраста ребенка и способа вскармливания до заболевания. Через несколько дней добавляют к этому прикорму 10–20 г творога, приготовленного из кипяченого молока, а затем — овощные пюре, ягодный или фруктовый кисель в количестве 50–100–150 мл, соки.
Питание детей 7–8 месяцев должно быть более разнообразным. При улучшении состояния им назначают не только каши, творог и кисели, но и овощные пюре, желток куриного яйца на 1/2 или 1/4 части, затем бульоны, овощной суп и мясной фарш. В каши и овощное пюре разрешается добавлять сливочное масло. Желток (яйцо должно быть сварено вкрутую) можно давать отдельно или добавлять его в кашу, овощное пюре, суп.
Питание детей старше года строится по такому же принципу, как и у детей грудного возраста. Увеличивается лишь разовый объем пищи и быстрее включаются в рацион продукты, рекомендуемые для питания здоровых детей этого возраста. В остром периоде болезни, особенно при наличии частой рвоты, следует провести разгрузку в питании. В первый день ребенку назначают кефир по 100–150–200 мл (в зависимости от возраста) через 3–3,5 часа. Затем переходят на питание, соответствующее возрасту, но с исключением запрещенных продуктов. В остром периоде заболевания всю пищу дают в протертом виде, применяется паровое приготовление вторых блюд. Крупу для приготовления каши и гарнира, овощи разваривают до мягкости. Набор продуктов должен быть разнообразным и содержать кисломолочные смеси, кефир, творог, сливки, сливочное масло, супы, мясо, рыбу, яйца, картофель, свежие овощи и фрукты. Можно пользоваться овощными и фруктовыми консервами для детского питания. Из рациона исключают продукты, богатые клетчаткой и вызывающие метеоризм (бобовые, свекла, репа, ржаной хлеб, огурцы и др.). Рекомендуются арбузы, черника, лимоны, кисели из различных ягод, желе, компоты, муссы, в которые желательно добавлять свежевыделенный сок из клюквы, лимона.
Правильно организованное питание ребенка с кишечной инфекцией с первых дней заболевания является одним из основных условий гладкого течения заболевания и быстрого выздоровления. Неадекватное питание и погрешности в диете могут ухудшить состояние ребенка, равно как и длительные ограничения в питании. Важно помнить, что на всех этапах лечения ОКИ необходимо стремиться к полноценному физиологическому питанию с учетом возраста и функционального состояния желудочно-кишечного тракта ребенка.
Значительные трудности в диетотерапии возникают у детей с развитием постинфекционной ферментопатии, которая развивается в разные сроки заболевания и характеризуется нарушением переваривания и всасывания пищи вследствие недостатка ферментов.
При ОКИ, особенно при сальмонеллезе, кампилобактериозе, протекающих с реактивным панкреатитом, наблюдается нарушение всасывания жира и появление стеатореи — стул обильный с блеском, светло-серый с неприятным запахом. Диетотерапия при стеаторее проводится с ограничением жира в рационе, но не более 3–4 мг/кг массы тела в сутки для детей первого года жизни. Это достигается путем замены части молочных продуктов специализированными низкожировыми продуктами (Ацидолакт) и смесями зарубежного производства, в состав которых в качестве жирового компонента входят среднецепочечные триглицериды, практически не нуждающиеся в панкреатической липазе для усвоения (Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ, Алфаре, Прегестимил, Фрисопеп и др.). При появлении признаков острого панкреатита из рациона исключают свежие фрукты, ягоды, овощи, концентрированные фруктовые соки на срок до 1 мес.
Наиболее частой формой ферментативной недостаточности при ОКИ, особенно при ротавирусной инфекции, эшерихиозах, криптоспоридиазе, является дисахаридазная недостаточность (нарушение расщепления углеводов, в первую очередь молочного сахара — лактозы). При этом наблюдается частый «брызжущий» стул, водянистый с кислым запахом, вздутие живота, срыгивания и беспокойство после кормления.
При лактазной недостаточности рекомендуется использование адаптированных низколактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ и др.) или соевых смесей (Нутрилон Соя, Фрисосой, Хумана СЛ, Симилак Изомил, Энфамил Соя и др.). При их отсутствии — 3-суточный кефир; детям первых трех месяцев жизни можно давать смесь типа В-кефир, состоящую из 1/3 рисового отвара и 2/3 3-суточного кефира с добавлением 5% сахара (глюкозы, фруктозы), 10% каши на воде, овощных отварах.
В качестве прикорма этим больным дают безмолочные каши и овощные пюре на воде с растительным или сливочным маслом, отмытый от сыворотки творог, мясное пюре, печеное яблоко. Схемы введения прикормов могут быть индивидуализированы, следует обратить внимание на раннее назначение мясного (суточная доза в 3–4 приема). Избегают применения сладких фруктовых соков, продуктов, повышающих газообразование в кишечнике и усиливающих перистальтику (ржаной хлеб, белокочанная капуста, свекла и другие овощи с грубой клетчаткой, кожура фруктов, чернослив, сухофрукты). Длительность соблюдения низколактозной диеты индивидуальна — от 1,5–2 до 6 месяцев.
После тяжелых кишечных инфекций может возникнуть непереносимость не только лактозы, но и других дисахаридов, реже — полная углеводная интолерантность (глюкозо-галактозная мальабсорбция), при которой у больных отмечается выраженная диарея, усиливающаяся при применении смесей и продуктов, содержащих дисахариды, моносахариды и крахмал (молочные и соевые смеси, крупы и практически все фрукты и овощи). Это чрезвычайно тяжелое состояние, приводящее к обезвоживанию и прогрессирующей дистрофии, требует строгого безуглеводного питания и парентерального введения глюкозы или полного парентерального питания. В отдельных случаях возможно пероральное введение фруктозы. При индивидуальной переносимости в диете сохраняются белок и жиросодержащие продукты: нежирное мясо — индейка, конина, говядина, кролик, растительное масло, ограниченный ассортимент овощей с низким содержанием сахарозы и глюкозы — цветная и брюссельская капуста, шпинат, стручковая фасоль, салат.
Дефицит белка возникает за счет нарушения утилизации, всасывания либо за счет потери эндогенного белка, особенно у детей с исходной гипотрофией. Коррекция потерь белка проводится путем назначения гидролизованных смесей (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил, Фрисопеп и др.).
При длительных постинфекционных диареях, особенно у детей, получавших повторные курсы антибактериальных препаратов, возможно развитие вторичной пищевой аллергии, сопровождающейся сенсибилизацией к белкам коровьего молока, реже — к яичному протеину, белкам злаковых культур. Такие нарушения могут возникать не только у детей с аллергическим диатезом, но и у больных без отягощенного преморбидного фона. Клинически постинфекционная пищевая аллергия проявляется гиперчувствительностью к ранее хорошо переносимым продуктам — молочным смесям, молочным кашам, творогу и др. У детей отмечаются боли в животе, вздутие после кормления, срыгивания, жидкий стул с мутной стекловидной слизью, иногда с прожилками крови, при копрологическом исследовании в кале обнаруживаются эозинофилы. Характерна остановка прибавки массы тела, вплоть до развития гипотрофии.
При выявлении аллергии к белкам коровьего молока в питании детей первого года жизни используются смеси на соевой основе (Нутрилак Соя, Нутрилон Соя, Фрисосой, Хумана СЛ, Энфамил Соя и др.) и на основе гидролизатов белка (Нутрилон Пепти ТСЦ, Нутримиген, Прегестимил, Фрисопеп и др.).
Отсутствие специализированных продуктов не является непреодолимым препятствием в организации безмолочного рациона. Элиминационная диета в этом случае составляется на основе безмолочных протертых каш (рисовой, гречневой, кукурузной), фруктовых и овощных пюре, картофеля, кабачков, цветной капусты, тыквы, из печеного яблока, банана, растительного и сливочного масла, мясного пюре. При этом необходимо учитывать физиологические потребности ребенка в основных пищевых веществах и энергии. Мясное пюре, как основной источник белка, при отсутствии специализированных смесей можно назначать с 2–3-месячного возраста. Предпочтительно использовать конину, мясо кролика, птицы, постную свинину, а также диетические мясные консервы — Конек-Горбунок, Чебурашка, Петушок, Пюре из свинины и др.
У детей старше года принцип составления рациона тот же. При назначении безмолочной диеты необходимо полностью компенсировать недостающее количество животного белка протеинами мяса, соевых смесей, а также исключить из диеты продукты, обладающие повышенной сенсибилизирующей активностью (шоколад, рыба, цитрусовые, морковь, свекла, красные яблоки, абрикосы и другие плоды оранжевой или красной окраски, орехи, мед). При постинфекционной пищевой аллергии срок соблюдения указанной диеты составляет не менее 3 месяцев, а чаще — от 6 до 12 месяцев. Эффект от элиминационной диеты оценивается по исчезновению симптомов заболевания, прибавке массы тела, нормализации стула.
Л. Н. Мазанкова, доктор медицинских наук, профессор Н. О. Ильина, кандидат медицинских наук Л. В. Бегиашвили РМАПО, Москва
По вопросам литературы обращайтесь в редакцию.
Таблица Продукты питания, применяемые при диареях
Источник