Почему при холецистите жидкий стул
Что такое хронический холецистит?
Хронический холецистит развивается, если стенки желчного пузыря периодически воспаляются из-за застоя желчи или по другим причинам. Такое воспаление сопровождается болями в боку с правой стороны, тошнотой, рвотой, отрыжкой.
Причины хронического холецистита
Основной причиной холецистита считают холестаз – застой желчи. Он возникает по трем причинам:
- После желчнокаменной болезни. Вязкость желчи увеличивается, ее отток замедляется. Возможно формирование камней, которые закупоривают проток или травмируют стенки желчного пузыря (рис. 1);
- В результате дискинезии. Нарушается моторика желчевыводящих путей и не происходит полного опорожнения желчного пузыря;
- Из-за анатомических особенностей. Желчный проток может иметь участки сужения, перегибов или спаек, из-за которых отвод желчи нарушается.
 Рисунок 1. Камни в желчном пузыре – основная причина холецистита. Источник: iStock
Рисунок 1. Камни в желчном пузыре – основная причина холецистита. Источник: iStock
При холестазе внутри желчного пузыря возникают условия, в которых микроорганизмы быстро размножаются. Они могут проникать сюда из кишечника, из других очагов воспаления, с током лимфы, крови.
Среди заболеваний и состояний, которые могут вызывать холецистит:
- инфекции мочеполовой системы;
- воспаление в пищеварительных органах;
- инфекционные или воспалительные заболевания ЛОР-органов;
- лямблиоз или другие паразитарные поражения желчного протока;
- снижение тонуса мышц и ухудшение моторики желчного пути;
- изменение гормонального фона, в том числе при беременности;
- патологии или особенности строения желчного пузыря и пути;
- сахарный диабет или гипертония, из-за которых ухудшается кровоснабжение желчного пузыря.
Причиной также может быть аутоиммунное заболевание или аллергическая реакция.
Факторы риска
Развитие болезни могут провоцировать:
- лишний вес,
- переедание,
- много жирных, жареных, острых продуктов в рационе,
- нерегулярный прием пищи,
- неправильное питание, меняющее состав или вязкость желчи,
- частое употребление алкоголя или курение,
- недостаточная физическая активность.
Особенно часто болезнь встречается у женщин в возрасте старше 40 лет и у людей с лишним весом.
Виды
Существует несколько классификаций хронического холецистита. У него есть разные клинические формы:
- Каменный: свойства желчи меняются, и начинается образование камней. Они перекрывают проток, и отток желчи нарушается;
- Бескаменный: причиной воспаления становится нарушение кровоснабжения, инфекция или сосудистое заболевание;
- С преобладанием воспаления или дискинетических явлений (нарушена моторика желчного пути).
Хронический холецистит классифицируют по типу течения:
- редко или часто рецидивирующий (различается частотой обострений);
- монотонного течения (с постоянным сохранением некоторых симптомов);
- атипичного течения (с появлением нехарактерных симптомов).
Разной может быть и тяжесть симптомов:
- Легкая. Заболевание обостряется не чаще, чем раз в полгода. Боли умеренные и проходят за две недели;
- Среднетяжелая: до трех приступов в год с сильными болями, сохраняющимися в течение 3-4 недель. Возможно появление тошноты, изжоги, чувства переполнения в желудке. Может нарушаться работа печени;
- Тяжелая. Больше трех обострений в год с сильными болями, с появлением панкреатита и гепатита в качестве осложнений.
Различают также несколько фаз заболевания, классификация может затрагивать характер осложнений и другие признаки.
Стадии хронического холецистита
Выделяют следующие стадии болезни.
- Начальная. Отток желчи нарушается, она застаивается в желчном пузыре, и его стенки воспаляются, но обострения происходят редко, а боли остаются умеренными.
- Образование камней. На этой стадии из-за постоянного застоя желчи начинают формироваться камни. Боли усиливаются, симптомы нарастают, ухудшается общее самочувствие.
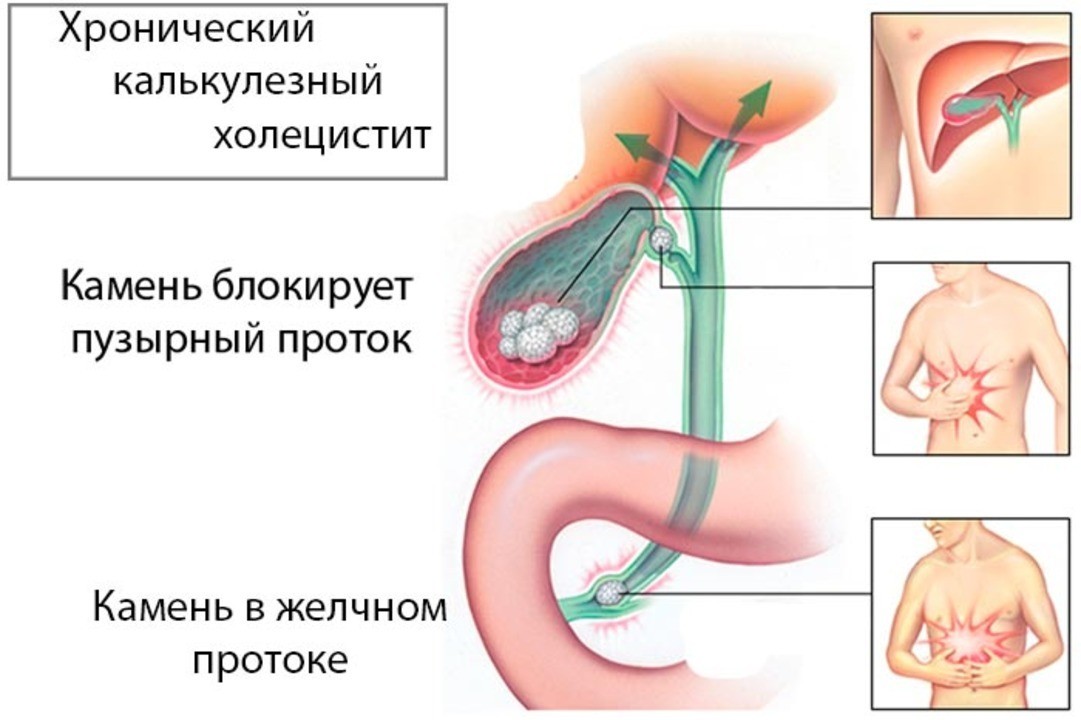
- Хронический калькулезный холецистит (рис. 2). Образовавшиеся камни травмируют стенки желчного пузыря, перекрывают желчный путь. Это усиливает застой желчи, делает воспаление более тяжелым.
- Появление осложнений. Хроническое воспаление приводит к некрозу тканей.
 Рисунок 2. Обострение хронического калькулезного холецистита. Источник: pechen.x.ru
Рисунок 2. Обострение хронического калькулезного холецистита. Источник: pechen.x.ru
Своевременное лечение и профилактика останавливают развитие болезни и позволяют избежать тяжелых осложнений.
Опасен ли хронический холецистит? Осложнения
Без лечения хронический холецистит может приводить к осложнениям:
- печеночной колике;
- разрыву желчного пузыря, перитониту;
- закупорке общего желчного протока, желтухе;
- гепатиту – тяжелому поражению печени;
- скоплению гноя в желчном пузыре.
Самое частое осложнение – печеночная колика, которая проявляется как резкая, острая боль в правом боку. Она сохраняется на несколько часов и может сопровождаться тошнотой и рвотой.
Симптомы
При ремиссии болезнь может вообще не проявляться, но иногда могут возникать нарушения стула, тупые боли в правом боку, метеоризм.
При обострении самочувствие ухудшается, и тогда человека беспокоят:
- Сильные, приступообразные боли в правом боку. Обычно они продолжаются от нескольких часов до нескольких дней, иногда отдают в плечо или в ключицу.
- Ухудшение общего самочувствия: может повышаться температура тела, появляться слабость и потливость, озноб.
- Тошнота и рвота (рвотные массы содержат желчь), отрыжка с горьким привкусом;
- Желтуха: слизистые, склеры и кожа приобретают желтый оттенок.
При хроническом холецистите почти постоянно сохраняются проблемы с пищеварением, снижен аппетит, присутствует ощущение распирания или тяжести в животе (рис. 3).
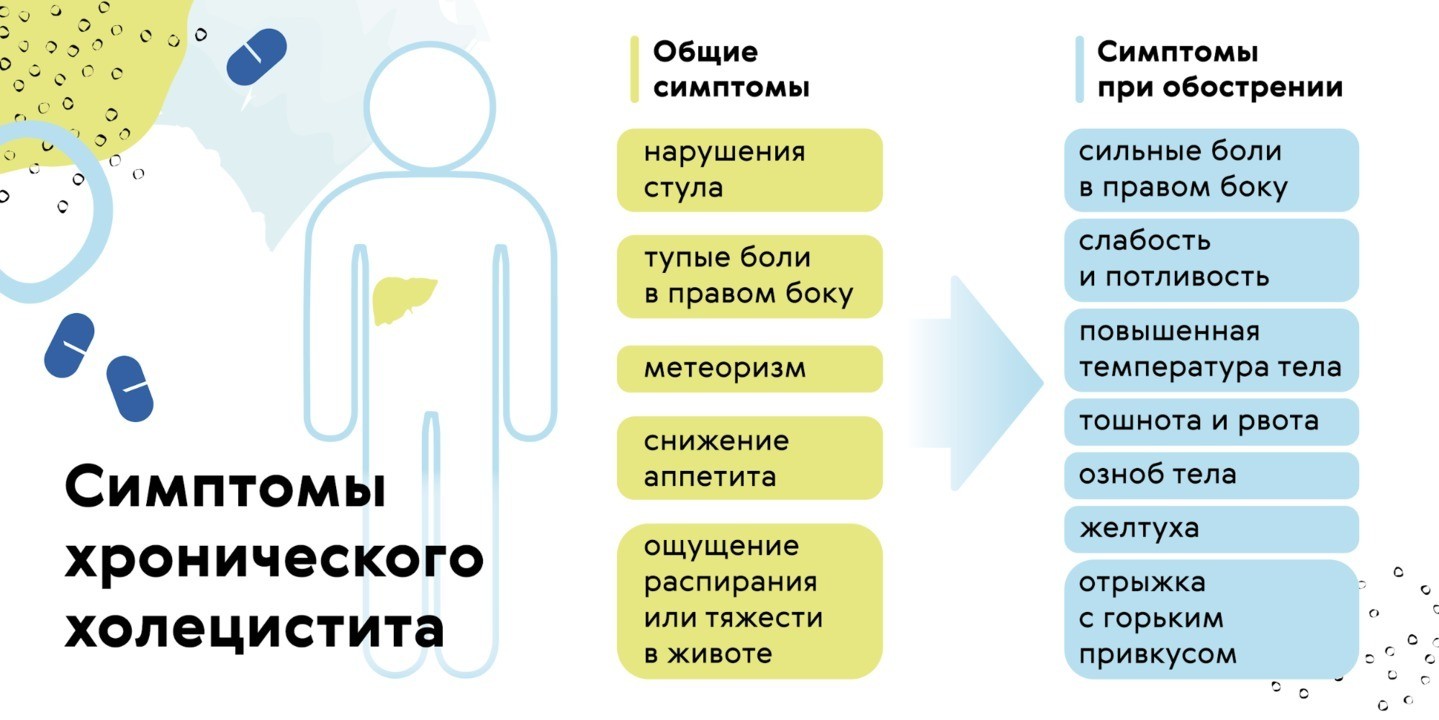 Рисунок 3. Симптомы хронического холецистита. Источник: МедПортал
Рисунок 3. Симптомы хронического холецистита. Источник: МедПортал
Особенности болезни у людей разных групп
У некоторых групп людей хронический холецистит может иметь ряд особенностей: специфические симптомы, причины появления, особенные подходы к лечению.
Хронический холецистит у детей
Причиной холецистита чаще всего становится глистная инвазия или лямблиоз. Как и у взрослых, у детей при болезни появляются боли, аппетит ухудшается, нарушается стул. Холецистит может сопровождаться дерматитом, ухудшением общего самочувствия: появляются частые головные боли, слабость, быстрая утомляемость. Для лечения корректируют питание, увеличивают число приемов пищи до 4-6 в день, назначают лечебную физкультуру. Если причина воспаления в глистной инвазии или лямблиозе, их лечат. Дополнительно врач может назначить антибактериальные, спазмолитические, желчегонные и другие препараты.
Хронический холецистит у беременных
При беременности холецистит может появляться из-за изменений гормонального фона. Риск болезни увеличивается при наличии следующих факторов:
- инфекции пищеварительных органов, нарушения их работы;
- наличие хронического холецистита до беременности;
- перенесенная желчнокаменная болезнь;
- отток желчи нарушается, если желчный пузырь и проток сдавливаются или меняют свое положение из-за смещения других органов на поздних сроках.
Холецистит при беременности может проявляться как затянувшийся токсикоз: тошнота и рвота сохраняются до срока в 30 недель. Они дополняются отрыжкой или изжогой, возможны боли в правом боку. При лечении корректируют питание, увеличивая частоту приемов пищи. Лекарства назначают с осторожностью, учитывая возможные противопоказания, влияние на беременность и ребенка.
Особенности хронического холецистита у пожилых людей
Стенки желчного пузыря с возрастом становятся менее эластичными, снижается тонус мускулатуры. Постепенно мышцы растягиваются, объем органа увеличивается, внутри скапливается больше желчи. Это опасно появлением камней, которые закупоривают желчный проток, дополнительно ухудшая отток желчи. Из-за этого чаще появляются тяжелые осложнения, и поэтому в пожилом возрасте особенно важно своевременное лечение и профилактика обострений. Для этого контролируют рацион и режим питания, принимают назначенные врачом спазмолитические, антибактериальные и другие препараты. При частых обострениях, тяжелом течении хронического холецистита возможно хирургическое вмешательство.
Обострение холецистита: когда обратиться к врачу?
Срочно обратиться к гастроэнтерологу нужно, если боли становятся сильными, острыми. Также консультация врача нужна при следующих симптомах:
- Сохраняющиеся от нескольких часов тупые боли в правом подреберье;
- Появление рвоты. Ей может предшествовать тошнота, неприятный привкус во рту, изжога, снижение аппетита;
- Понос или запоры, а также вздутие живота;
- Появившаяся на фоне других симптомов слабость, быстрая утомляемость, раздражительность.
Первая помощь при приступе холецистита
Если начинается обострение, и появляются сильные боли, можно снять их, сделав холодный компресс (его накладывают на область правого подреберья) и приняв спазмолитик. Принимать можно только лекарства, ранее назначенные лечащим врачом. Пока боли не пройдут, нужен покой (лучше соблюдать постельный режим). Чтобы уменьшить симптомы, нужно пить больше негазированной минеральной воды.
Важно! При обострении нельзя греть больное место, делать клизмы. Прием любых лекарств за исключением тех, что назначены врачом, может быть опасным.
Диагностика
Диагностику хронического холецистита выполняет гастроэнтеролог. Он проведет осмотр и опрос, назначит анализы и инструментальные обследования. Во время опроса врачу нужно будет рассказать о:
- режиме питания и рационе,
- образе жизни,
- наличии желчнокаменной болезни, инфекционных заболеваний, проблем с пищеварением,
- беспокоящих симптомах.
При осмотре врач оценит цвет кожи, склер и слизистых (нет ли признаков желтухи), проверит наличие болезненности при прощупывании живота, оценит, не вздут ли живот, нет ли признаков увеличения желчного пузыря.
Инструментальные методы обследования
Чтобы оценить течение хронического холецистита, его тяжесть, назначают следующие обследования:
- УЗИ брюшной полости. Выявляет увеличение размеров желчного пузыря, уплотнение, утолщение его стенок, признаки воспаления. Чтобы выявить дискинезию, УЗИ проводят после желчегонного завтрака (жирный йогурт или два вареных яйца);
- ФГДС (фиброгастродуоденоскопия). Эндоскоп вводится в верхнюю часть желудочно-кишечного тракта, что позволяет рассмотреть состояние слизистых и провести забор желчи для лабораторного исследования. До ФГДС нельзя есть в течение 8-10 часов;
- КТ или МРТ с контрастированием. Проводится для оценки структуры стенок желчного пузыря, позволяет обнаружить уплотнение стенок, абсцесс, опухоль, выявить плотные камни. Исследование выполняют натощак.
При диагностике хронического холецистита могут использоваться и другие инструментальные методы, включая эндоскопическое УЗИ, дуоденальное зондирование, радиоизотопное исследование.
Лабораторные методы обследования
Лабораторные исследования позволяют оценить общее состояние здоровья при хроническом холецистите, уточнить диагноз и назначить более эффективное лечение. Гастроэнтеролог может направить на сдачу следующих анализов:
- Клинический анализ крови. Выявляет признаки воспаления;
- Анализ крови на холестерин, глюкозу для контроля сопутствующих заболеваний;
- Анализ крови или кала на антитела к паразитам для диагностики лямблиоза или глистной инвазии;
- Биохимический анализ крови для контроля уровней трансаминаз АСТ, АЛТ, ГГТП, билирубина, щелочной фосфатазы (могут повышаться при хроническом холецистите);
- Общий анализ мочи;
- Копрограмма.
Лечение
При хроническом холецистите лечение ведут в нескольких направлениях:
- профилактика обострений;
- снятие приступа при обострении;
- медикаментозная терапия;
- хирургическое вмешательство.
Чтобы обострения хронического холецистита случались как можно реже, корректируют режим питания, стараются есть чаще и небольшими порциями, уменьшают количество жирного, острого, жареного в рационе. Важно вести здоровый образ жизни, увеличивать количество физической активности, контролировать вес.
Диета при холецистите
При холецистите показан диетический стол № 5, разработанный в целях нормализации процесса пищеварения и предотвращения рецидивов.
Основные принципы питания при холецистите:
- рацион должен быть сбалансированным по белкам, жирам и углеводам;
- питание дробное, порциями не больше 200 грамм через каждые 2-3 часа;
- количество жиров ограничивается 70 г в день;
- способ приготовления – только на пару, тушение и варка, жареные блюда под полным запретом;
- обязательно включать в меню белок в виде постного мяса и нежирного творога;
- количество быстрых углеводов – под строгим контролем.
Взято из статьи «Холецистит»
Лечение хронического холецистита должно улучшать отток желчи и препятствовать воспалению, останавливать его, если оно уже началось. Для этого назначают следующие препараты:
- прокинетики и спазмолитики для улучшения моторики желчного пути и улучшения оттока желчи;
- анальгетики для снятия острых болей;
- антибактериальные препараты (макролиды, пенициллины и другие при воспалениях, спровоцированных инфекцией);
- противогельминтные препараты при воспалении, спровоцированном глистной инвазией.
Лечение могут дополнять препаратами, восстанавливающими функции пищеварения и оттока желчи, витаминными комплексами. Также может использоваться физиотерапия: электрофорез, грязелечение и другие методики.
Если в желчном пузыре образуются камни или есть высокий риск осложнений, может проводиться холецистэктомия – операция, при которой удаляют желчный пузырь. Для этого чаще используют лапароскопический метод. Такое вмешательство малотравматично и позволяет провести ревизию органа и его удаление, сделав несколько небольших проколов в передней брюшной стенке.
Можно ли жить без желчного пузыря?
Если желчный пузырь удален, желчь, не скапливаясь в нем, из печени поступает сразу в кишечник. При этом организму первое время будет сложнее переваривать жирную пищу. Затем постепенно ЖКТ приспособиться работать без желчного пузыря, печень будет вырабатывать желчь порционно.
Сразу после операции могут потребоваться лекарства – гепатопротекторы. В период реабилитации важно укреплять переднюю брюшную стенку специальными упражнениями и соблюдать диету – ограничивать потребление жира.
Прогноз
Хронический холецистит поддается лечению, заболевание можно контролировать. Важно не допускать его осложнений, вовремя обращаться к врачу при обострениях. Самое опасное осложнение – разрыв желчного пузыря и перитонит, угрожающий смертью. Чтобы избежать его, нужно контролировать питание, следить за общим состоянием здоровья, соблюдать рекомендации по профилактике.
Профилактика
Для профилактики обострений хронического холецистита нужно соблюдать режим питания. Количество приемов пищи увеличивают до 5-6 раз в день, следят, чтобы еда была сбалансированной, стараются исключить алкоголь, жареные, копченые, острые, жирные продукты. В рационе должно быть больше нежирного мяса и рыбы, свежих овощей и фруктов, каш, продуктов, содержащих растительные жиры, витамин Е. Также важна физическая активность, контроль веса, укрепление иммунитета для защиты от инфекций.
Заключение
Хронический холецистит может быть опасным заболеванием, если не контролировать и не лечить его: он может приводить к осложнениям и даже к смерти. Чтобы обострения болезни случались как можно реже, чтобы она не приводила к тяжелым последствиям, важно соблюдать рекомендации по питанию, вести здоровый образ жизни, следить за состоянием своего здоровья.
Источники
- Клинический протокол диагностики и лечения. Хронический холецистит. – 2013
- Gosmed. Хронический холецистит.
Источник
Когда желчный пузырь воспалён. Говорим о холецистите
С патологией желчевыводящих путей современной медицине приходится сталкиваться довольно часто. И число таких заболеваний продолжает расти. Сегодня мы поговорим о холецистите: что это за заболевание, каковы его симптомы, причины появления, как его выявляют и лечат.
На наши вопросы отвечает врач-гастроэнтеролог «Клиника Эксперт» Пермь Николай Борисович Патрушев.
– Николай Борисович, есть данные, что сегодня холециститом страдает 10-20 % взрослого населения, и отмечается тенденция к дальнейшему росту этой патологии. Расскажите, пожалуйста, что она собой представляет?
– Если одной фразой, то холецистит – это воспаление желчного пузыря. Патология желчевыводящих путей остается актуальной проблемой для сегодняшней медицины. Да, тенденция к росту заболеваемости есть. Более того: по прогнозам учёных число заболеваний пищеварительной системы (куда относится и патология желчевыводящих путей) в ближайшие 15-20 лет вырастет в мире на 30-50 %.
– Какие виды холецистита известны современной медицине?
– Их два: острый и хронический холецистит. Первый развивается быстро, на фоне полного благополучия. Появляется болевой синдром в животе, боль локализуется в правом подреберье. Может появиться тошнота, рвота, может повыситься температура. Как правило, острый холецистит наиболее часто является проявлением желчнокаменной болезни. Такие больные госпитализируются по линии скорой помощи в хирургический стационар.
Подробнее о желчнокаменной болезни читайте здесь: Удалить или оставить? Что делать, если обнаружены камни в желчном пузыре?
Хронический холецистит изначально развивается как самостоятельный процесс, исподволь, незаметно. Зачастую диагноз «холецистит» пациенту ставят при обследовании по поводу совершенно других заболеваний.
Надо учитывать и то, что болезням желчного пузыря и желчевыводящих путей свойственно разнообразие клинических проявлений, длительность течения, затяжные обострения – это обуславливает частую обращаемость за медицинской помощью, делает эти недуги социальной проблемой.
– Каковы причины холецистита? Из-за чего он возникает?
– В развитии этой патологии участвуют различные факторы. На первое место я бы поставил нарушение сократительной функции желчного пузыря. Это приводит к застою желчи, замедлению её эвакуации из желчного пузыря. Чаще всего на сократительную функцию желчного пузыря влияют психоэмоциональные перегрузки, невротические реакции и длительные стрессовые ситуации, гиподинамия.
Имеет значение и инфекционный фактор. Инфекционные агенты проникают в желчный пузырь из хронических очагов воспаления в организме – например, при болезнях ЛОР-органов, желудка, двенадцатиперстной кишки, из других отделов кишечной трубки.
Вносят свою лепту в развитие холецистита и глистные инвазии – скажем, описторхоз. К воспалению желчного пузыря может приводить и перенесённый гепатит А (болезнь Боткина).
Также это заболевание могут спровоцировать забросы сока поджелудочной железы в полость желчного пузыря – возникает так называемый химический ожог слизистой желчного пузыря, что может привести к его воспалению.
Читайте материалы по теме:
Как уберечься от болезни Боткина?
Существует ли прививка от стресса?
Детство – для движения! К чему приводит гиподинамия?
– Расскажите, пожалуйста, о признаках холецистита. Как он проявляется?
– Холецистит может протекать с разной степенью тяжести. От этого, а также от стадии заболевания, будут зависеть симптомы. В первую очередь, патология проявляется болевым синдромом. Возникают эти боли за счёт спазма желчного пузыря или за счёт его растяжения.
Боль появляется в правом подреберье, как правило, через 40 минут – 1,5 часа после погрешности в диете (например, при употреблении острой, жирной пищи, жареных блюд, переедании). Боль ощущается примерно полчаса и при лёгкой форме проходит самостоятельно. При тяжёлых формах боли носят более интенсивный и длительный характер.
Ещё боль может провоцироваться длительным пребыванием человека в положении сидя – за рулём автомобиля, за компьютером. Из правого подреберья такие боли могут отдавать вверх – в правое плечо, шею, правую лопатку.
Кроме болевого синдрома, пациента могут беспокоить так называемые диспепсические расстройства: отрыжка, тошнота, металлический привкус во рту, иногда рвота (если она возникает неоднократно, в ней может появиться желчь). Могут наблюдаться вздутие живота, чередование запоров и поносов.
Также холецистит может сопровождаться раздражительностью, бессонницей, снижением работоспособности.
Чем тяжелее форма холецистита, тем ярче и длительнее будут выражены перечисленные симптомы.
– А бывает бессимптомный холецистит? То есть человека ничего не беспокоит, и болезнь выявляется только при проведении каких-либо диагностических исследований – например, в рамках профилактического обследования
– Да, такое бывает. В 50 % случаев холецистит протекает скрыто, бессимптомно. На признаки патологии желчного пузыря до клинических проявлений заболевания могут указывать только данные ультразвукового исследования. Поэтому это исследование надо обязательно включать в программу обследования заболеваний пищеварительной системы.
Кроме того, существуют атипичные клинические формы, которые могут вводить врача в заблуждение, симулируя различные заболевания других органов и систем, например, сердечно-сосудистой, эндокринной и других (так называемые «маски»). А когда начинаем разбираться, выясняется, что речь идёт о патологии именно желчного пузыря. Наиболее известна и изучена так называемая кардиальная маска холецистита (или холецисто-кардиальный синдром): каждый третий-второй больной холециститом может жаловаться на проблемы с сердцем. Это учащённое сердцебиение, одышка, боли в области сердца. Электрокардиограмма у таких больных без каких-либо отклонений.
Холецистит также может протекать под маской патологии щитовидной железы – здесь жалобы пациента будут как при тиреотоксикозе (раздражительность, чрезмерная потливость, то же учащённое сердцебиение, дрожание пальцев рук, повышение температуры тела до значений 37-37,5 градуса). При этом щитовидная железа может оказаться несколько увеличенной, и здесь надо разбираться, вызваны ли симптомы именно её патологией, или проблема всё же в желчном пузыре.
Ещё у холецистита может быть аллергическая маска, и ряд других. Чтобы разобраться в этом, врач должен обладать немалым практическим опытом, правильно выстроить диагностический поиск.
– Давайте поговорим о диагностике холецистита. Что в неё входит? Как доктор может обнаружить эту патологию?
– Сегодня самый доступный и распространённый метод диагностики холецистита – это УЗИ брюшной полости. Ультразвуковая диагностика позволяет оценить состояние стенок желчного пузыря: если они утолщены более чем на 4 мм, это уже явный признак холецистита, если меньше – возможно, патология только в начале развития. Врач оценивает также сократительную способность желчного пузыря.
УЗИ поможет выявить и камни в желчном пузыре. Если они обнаружены и также имеется холецистит, то говорят о каменном (калькулёзном) холецистите.
Записаться на УЗИ органов брюшной полости можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Есть и другие методы исследования. Например, зондирование двенадцатиперстной кишки (дуоденальное зондирование). Оно позволяет оценить биохимический состав желчи, посеять её на наличие инфекции и выявить микробы, которые вызывают воспаление в желчном пузыре.
– Чем могут помочь врачи пациенту с этим недугом? Как лечат холецистит?
– Помочь мы можем только после того, когда в ходе полноценного обследования максимально полно выясним все причины, которые привели к появлению у пациента холецистита. Программа лечения строится следующим образом. На первом месте – лечебное питание. Прежде всего, это дробный приём пищи, пять-шесть раз в день. Желчный пузырь «любит», чтобы пищу мы принимали в одни и те же часы: этим мы его тренируем и предупреждаем застой желчи в нём. Важно, чтобы пища была не в горячем или холодном виде, а в тёплом.
Подбор лекарственных препаратов осуществляется с учётом функции желчного пузыря, в частности, его сократительной способности. Если функция повышена, если присутствуют резкие спастические боли, рекомендуются препараты спазмолитического действия. Когда при нормальной сократительной функции органа мы находим признаки вязкой, застойной желчи, используются средства с желчегонным действием.
Если исследования показывают плохую сократимость пузыря, тогда в программу лечения включаются препараты, стимулирующие его функцию, помогающие ему работать правильно.
В определённых случаях используются противопаразитарные, антибактериальные, противовоспалительные средства. Всё это решает доктор, в зависимости от результатов исследования.
Не будем забывать и о других методах лечения холецистита – о том же санаторно-курортном. Хроническим больным надо хотя бы года три-четыре подряд ездить на курорты – как раньше говорили, «на воды». Это очень полезно. Но ехать туда надо со всеми медицинскими документами, тогда пациенту там правильно подберут диету, режим приемы воды (её тип, количество и температурный режим).
– Что можно есть при холецистите, а что нельзя?
– Белков, жиров и углеводов должно быть ровно столько, сколько необходимо для нормального функционирования организма. В рацион следует включать нежирные сорта мяса (говядина, крольчатина), рыбу (лучше отварную или приготовленную на пару), обезжиренный творог, пшеничные отруби. Среди круп предпочтение отдаётся овсяной и гречневой.
Не будем забывать о свежих овощах и фруктах (лучше пусть это будут дыня, тыква, арбуз, морковь, яблоки).
Исключаются жирные, жареные блюда, копчёности, маринады, соленья, спиртные напитки, включая пиво. В этот же список включаем газированные напитки, острые приправы и яичные желтки (последние – на период обострения).
Не помешают разгрузочные дни (1-3 в неделю): это могут быть рисово-компотные, творожные, арбузные дни. Кроме того, рекомендуется обильное питьё.
– Как предотвратить развитие холецистита? Расскажите, пожалуйста, о профилактике
– Наверное, многое понятно уже из вышесказанного. Основная профилактика мало отличается от профилактики многих других заболеваний. Это здоровый образ жизни, рациональное питание – едим часто, не на бегу, пищу пережёвываем тщательно, не спеша.
Согласитесь, казалось бы, простые, прописные истины. Но, поверьте, прежде всего именно они важны в плане профилактики холецистита.
Беседовал Игорь Чичинов
Если вам нужна консультация врача-гастроэнтеролога, записаться на приём можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Дискинезия желчевыводящих путей: что скрывается за этим диагнозом?
Отчего люди желтеют?
МРТ печени: за и против
Для справки:
Патрушев Николай Борисович
Врач-гастроэнтеролог, кандидат медицинских наук
Выпускник Пермского государственного института 1988 г.
Первичная специализация по гастроэнтерологии – 1995 г.
С 2005 по 2014 гг. работал в Центральном научно-исследовательском институте гастроэнтерологии (г. Москва). Сначала – врач отделения хронических заболеваний печени, затем заведующий консультативно-диагностическим отделением института.
С 2020 г. – врач-гастроэнтеролог в «Клиника Эксперт» Пермь.
Принимает по адресу: г. Пермь, ул. Монастырская, 42а.
Источник