Подхватили кишечную инфекцию в больнице
Заболеть в больнице не так сложно, как кажется. Несмотря на потенциальную стерильность помещений, внутрибольничные инфекции разнообразны и достаточно сильны. «В больнице огромное количество всего, чем можно заразиться, начиная от каких-то кишечных инфекций до внутрибольничных пневмоний. Особо неприятными являются больничные паразиты, потому что они уже получили устойчивость к различным препаратам, включая антибактериальные и антисептики разного плана», — говорит врач-иммунолог Анна Шуляева.
Почему внутрибольничные инфекции страшны
Специалисты буквально в один голос отмечают, что внутрибольничные инфекции страшнее и опаснее обычных, которые можно подцепить дома, на улице и в различных людных местах. Связано это с тем, что все вирусы, бактерии и грибки, а также паразиты циркулируют в замкнутой среде, постоянно мутируют и уже не реагируют на стандартное лечение, т. к. давно к нему привыкли.
«Занести инфекцию в больницу легко может пациент, который приходит, например, с признаками кишечной инфекции, — их же нельзя увидеть окружающим людям — а о своих симптомах и проблемах рассказывает только на приеме у врача», — отмечает Анна Шуляева. Кроме того, говорят специалисты, инфекции в стационар и поликлинику может приносить и персонал медучреждения. В результате ежедневно атмосфера пополняется новыми патогенными микроорганизмами, которые курсируют от пациента к пациенту.
Чем заражаются?
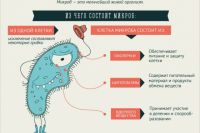
Притчей во языцех для российских больниц является золотистый стафилококк. Из-за этой бактерии даже регулярно закрывают родильные дома на так называемую мойку. По статистике, болезни, вызванные стафилококком, лидируют на фоне других. Бактерия приводит к гнойно-воспалительным инфекциям, справиться с которыми крайне сложно. Стафилококк вездесущ: он может поражать кожные покровы, приводя к развитию фурункулов, панарицеев и абсцессов. Также он негативно сказывается и на состоянии внутренних органов, становясь причиной пневмоний, эндокардитов, менингитов и т. д. Бактерия выделяет энтеротоксин, который легко провоцирует тяжелую пищевую интоксикацию.
В связи с его широкой распространенностью отмечают, что бактерия стафилококка устойчива к антибиотикам и различным неблагоприятным факторам окружающей среды, например, низким или высоким температурам, ветру и т. д. Кроме того, он уже не поддается различным антисептикам, даже тем, что изготовлены на основе этанола.
Передается он разными методами: контактным, воздушно-капельным, воздушно-пылевым. Так, например, он может перемещаться через нестерильные инструменты, руки, с молочными продуктами, во время инъекций и т. д.
ВИЧ-инфекция — редкий вариант, но все же, бывает, встречается. Зачастую ситуация заражения возникает при процедурах переливания крови. Если персонал больницы использует нестерильные инструменты, риски возрастают многократно. Проблема может возникнуть и в той ситуации, если пациенту влили зараженную кровь без должной проверки.
Отравление или прочие кишечные инфекции — еще один вариант болезней, которые могут настигнуть пациента внутри стационара. Частым явлением различные расстройства кишечника бывают в инфекционных отделениях, ведь сюда по определению привозят пациентов, которые получили патологию извне. Например, могли отравиться некачественной едой, водой и т. д. Ротавирусы довольно устойчивы и сильны, при этом заражение происходит мгновенно.
Дополнительно ухудшить ситуацию может несоблюдение другими пациентами личной гигиены: достаточно дотронуться до поверхности, к которой прикасался человек с кишечной инфекцией, как распространение патологии начинается в геометрической прогрессии.

Герпес — еще один вариант того, что можно принести из больницы. Стоит понимать, что герпетическая инфекция при заражении человека остается с ним навсегда. Она может присутствовать в организме в спящем состоянии, но регулярно будет рецидивировать при сопутствующих условиях: снижении иммунитета, ослаблении организма и т. д. Один из путей передачи вируса — воздушно-капельный. Поэтому им легко можно заразиться в условиях закрытого помещения стационара и большого количества людей.
Такая инфекция, как синегнойная палочка, чаще всего характерна для стационаров. Передается преимущественно через предметы ухода и руки персонала. Бактерия устойчива к антибиотикам в силу особенностей своего строения. Передается воздушно-капельным путем, контактно, пищевым путем, например, через плохо обработанные термически молоко, мясо или воду. Попадает в организм через поврежденную кожу или ранки на слизистых, пупочные ранки, конъюнктиву глаз, ЖКТ. Приводит к развитию таких болезней, как отит, цистит, пиелонефрит, уретрит, пневмония и другие.
Такая инфекция считается одной из самых опасных, т. к. извести ее практически невозможно. Врачам приходится прилагать немало усилий по подбору адекватного препарата, который сможет победить бактерию. Нередко те же антибиотики сначала назначают внутривенно, а потом уже, если есть эффект, начинают использовать внутримышечно. Также дополнительно применяют целый комплекс в виде назначений бактериофагов и прочих средств. Прибегают и к донорской плазме.

Сильны в больницах и детские инфекции: корь, краснуха, свинка и т. д. Они передаются в закрытых помещениях воздушно-капельным путем и поражают организм очень быстро. При этом взрослые переносят такие инфекции очень тяжело: с высокой температурой, серьезными болями в мышцах и прочими проявлениями.
Как защититься?
Естественно, на этом фоне возникает вопрос: как же можно по максимуму себя обезопасить от таких напастей? «Надо стараться чаще менять одежду, которую далее стирать на высоких температурах в машинке, по возвращении домой из стационара надо сразу же переодеваться. В больнице по возможности ходить в маске. Естественно, не стоит забывать и про личную гигиену: регулярно мыть руки и обрабатывать их дополнительно антисептиками. Кроме того, стоит быть аккуратнее с едой: контакты с пищей в больнице следует свести к минимуму. Причем питаться только проверенными продуктами, не оставлять открытыми баночки с тем же йогуртом и т. д. Перекусывать можно и на улице, если речь идет о том, чтобы съесть что-нибудь, помимо предлагаемого в стационаре питания. Предварительно перед выходом, естественно, надо помыть руки. Кроме того, стоит, если есть возможность, выходить на прогулки: многие бактерии под воздействием внешних температур, например, при -10 на улице, погибают довольно быстро», — отмечает иммунолог Шуляева.
Смотрите также:
- Враг дремлет. Когда вирус герпеса приводит к онкологии и как этого избежать →
- Вирус герпеса выгнать невозможно – нет лекарств. Как же с ним бороться? →
- С высокой чистотой. Можно ли заразиться гепатитом… от фруктов? →
Источник
Кишечная инфекция у детей – заболевание, вызывающее воспаление слизистых ЖКТ с расстройством пищеварения и стула. Дети страдают от подобных инфекций чаще взрослых. Это связано с тем, что в юном возрасте гигиенические навыки еще не закреплены, и дети не всегда соблюдают элементарные санитарные правила.
С момента заражения до появления первых симптомов может пройти неколько часов или дней
Как заражаются
Переносчиком инфекции может быть заболевший человек или латентный носитель, выделяющий бактерии и вирусы во внешнюю среду вместе с отправлениями организма, а также с мочой и слюной. Выделение микробов происходит с самого начала заболевания и продолжается до исчезновения всех симптомов.
Кишечной инфекцией можно заразиться только через рот, съев зараженный продукт или выпив грязной воды. Нередко возбудитель болезни попадает в организм через грязные руки или предметы. Наиболее часто случаи кишечной инфекции у детей регистрируются там, где пищу неправильно хранят, обрабатывают или готовят в плохих санитарных условиях. Следует также отметить, что подавляющее большинство инфекционных агентов не погибает на холоде.
Даже если продукт, обсемененный вредными бактериями, долго хранился в морозилке, это не гарантирует его безопасность. Более того, чем дольше пища находится в холодильнике, тем выше вероятность инфицирования вне зависимости от дальнейшей термической обработки.
Чаще всего отравление вызывают скоропортящиеся продукты – мясо, молоко, майонез, яйца и блюда из них. Именно в результате употребления мясо-молочной пищи в организм попадает золотистый стафилококк, сальмонелла, цереус (bacillus cereus), иерсиния, кишечная палочка, шигелла, кампилобактер.
В сырой и вареной рыбе и моллюсках может находиться парагемолитический вибрион, повсеместно распространенный как в морской, так и в пресной воде.
Острая вирусная инфекция «подхватывается» преимущественно бытовым и воздушно-капельным путем. Например, взрослый человек целует ребенка в щеку, оставляя на коже вредоносные микробы. Позже малыш прикасается рукой к месту поцелуя, а затем тянет эту руку в рот: так происходит заражение, в частности, ротавирусной инфекцией.
Так же заражаются дети, которые ходят в детский сад или играют с друзьями: слюна зараженного ребенка попадает на кожу здорового, затем микробы переносятся через руки в ротовую полость и проникают в желудок и кишечник. Собственно заражение может переходить от ребенка к ребенку через поцелуи, плевки и укусы.
Виды и классификация
Кишечная инфекция у детей встречается очень часто и занимает второе место по распространенности после ОРВИ. Кроме того, малыши более уязвимы для вирусов и бактерий, чем взрослые.
Самыми восприимчивыми к острым токсикоинфекциям являются дети до года. Почти половина случаев «кишечного гриппа» приходится на ранний возраст до трех лет. В педиатрической практике наиболее часто встречаются:
- дизентерия (шигеллез);
- сальмонеллез;
- эшерихиоз;
- иерсиниоз;
- кампилобактериоз;
- клостридиоз;
- криптоспоридиоз;
- ротавирусная, плезио-, аэромонадная и стафилококковая инфекция.
Летом кишечная инфекция у детей диагностируется в разы чаще, поскольку в жаркую погоду бактерии быстрее размножаются и вызывают порчу продуктов
По характеру течения заболевание бывает типичным и нетипичным. Типичная кишечная инфекция может протекать в легкой, среднетяжелой и тяжелой форме. Нетипичное протекание означает наличие стертой и расплывчатой либо, напротив, ярко выраженной клинической картины. Выраженность симптомов оценивается по степени поражения органов ЖКТ, дегидратации и отравления.
Кишечная инфекция способна поражать разные отделы ЖКТ и провоцировать воспаление желудка, тонкого и толстого кишечника. Инфекционно-токсический синдром, при котором возникают общие симптомы, обусловленные распространением возбудителя за пределы пищеварительного тракта, чаще развивается у грудных и ослабленных детей.
Сколько длится
Хроническая инфекция может беспокоить ребенка полгода и больше. Затяжным заболевание считается, если его продолжительность более полутора месяцев. При остром кишечном поражении дети выздоравливают не позднее чем через 1.5 месяца.
Характерные признаки
После попадания в пищеварительный тракт вирусы и патогенные микроорганизмы подвергаются воздействию слюны, соляной кислоты и «полезных» бактерий кишечника. Однако даже такая мощная защита иногда не срабатывает при сниженном иммунитете, несбалансированной диете, высокой активности или сверхконцентрации возбудителя.
Определить, что ребенок заразился, можно по ряду характерных признаков, к которым относятся:
- слабость, вялость;
- снижение или абсолютная потеря аппетита;
- повышение температуры;
- тошнота, переходящая в рвоту (нечасто);
- дискомфорт и боли в животе;
- метеоризм;
- кожные высыпания;
- частый и упорный понос.
Большинство описанных симптомов появляются в 100% случаев. Примерно у 1 ребенка из 10 наблюдается задержка мочеиспускания. Почти всегда в каловых массах обнаруживаются следы крови, а сами фекалии жидкие или напоминают рисовый отвар.
Согласно статистике, которую ведет Всемирная Организация Здравоохранения (ВОЗ), каждый год от кишечных инфекций погибает почти два миллиона детей в возрасте до пяти лет.
Основные проявления кишечной токсикоинфекции у взрослых и детей практически идентичны. Однако дети переносят отравление гораздо хуже и чаще сталкиваются с осложнениями. Кроме того у них быстрее развивается обезвоживание. Такую особенность следует обязательно учитывать, и с первых часов болезни давать ребенку пить солевые растворы.
Лечение ребенка, которому не исполнился год, проводится строго в стационаре
Важно знать, что при наличии признаков интоксикации дети до года обязательно госпитализируются и проходят лечение в условиях стационара. В возрасте до 12 месяцев организм стремительно теряет влагу, что может приводить к критическим последствиям вплоть до летального исхода.
Дети, которым исполнился год, обычно лечатся дома при условии отсутствия обезвоживания. Вызвать скорую помощь необходимо, если есть один или несколько из следующих признаков:
- быстро повышается температура тела, болит живот, или усиливается рвота на фоне прекратившейся диареи;
- наблюдается задержка мочеотделения в течение 6 часов и больше;
- потемнение мочи;
- сильная сухость во рту;
- западение глаз;
- изматывающая рвота, когда ребенок не может даже пить;
- сероватый тон кожи.
Принципы лечения
Терапия любой кишечной инфекции включает лечебное питание и соблюдение питьевого режима. Принимать лекарственные препараты необязательно, а зачастую и нежелательно, поскольку организм способен справиться с инфекцией сам. Для этого потребуется некоторое время, за которое появится достаточное количество антител к возбудителю болезни, и состояние начнет улучшаться.
Крайне важна профилактика обезвоживания. Для восполнения потери жидкости и солей назначают регидратационные растворы:
- Регидрон;
- Цитраглюкосолан;
- Гастролит, Гидровит;
- Глюкосолан;
- Хумана Электролит;
- Маратоник;
- Реосолан, Регидрарь, Ре-соль;
- Оралит, Орасан.
Регидратирующие средства для лечения кишечных расстройств продаются в форме порошков, которые перед употреблением разводят с водой и пьют мелкими глотками примерно по полстакана каждые 10 – 15 минут. Лучше всего разводить раствор в теплой воде, чтобы жидкость и соли быстрее усваивались организмом.
Для профилактики обезвоживания можно приготовить солевой раствор самим и растворить сахар, соль и соду в литре воды. Соды и соли нужно взять по одной чайной ложке, а сахара – столовую ложку.
После каждого эпизода жидкого стула или рвоты следует выпивать 1 – 2 стакана воды (чая, солевого раствора, компота).
Если под рукой не оказалось соли, соды, сахара, и невозможно купить регидратационный раствор в аптеке, то нужно давать ребенку пить любые жидкости. Подойдет минералка без газа, соки, морсы, компоты, чай с сахаром и пр.
Диета
При болезнях кишечника, сопровождающихся расстройством стула, назначается диетический стол №4 по Певзнеру. До прекращения диареи и рвоты разрешается есть только слизистые супы с крупами, слабые бульоны, вареное перекрученное нежирное мясо и рыбу, паровой омлет, кашу-размазню, подсушенный белый хлеб и сухарики, галетное печенье, печеные яблоки без кожуры.
Пока держится температура, можно кормить ребенка некрепким бульоном или жидкой кашей
Маленьким детям объем питания снижают, увеличивая при этом кратность кормлений. Рекомендуется применять смеси, в которых содержатся защитные факторы, и вводить в рацион протертую легкоусвояемую пищу.
Под временный запрет попадают все молочные продукты, копчености, консервы, а также острые, жирные и жареные блюда, лук, чеснок, редиска и газировка. Воздержаться от употребления этих продуктов необходимо минимум на 3 недели.
Переваривающая функция кишечника полностью восстанавливается через 3 месяца после перенесенной инфекции.
Жаропонижающие, пробиотики и антибиотики
Жаропонижающие средства – это единственная группа препаратов, рекомендованная к приему при кишечной инфекции. Их можно и нужно принимать, если температура тела поднялась выше отметки 37.5°. При повышенной температуре ускоряется потеря жидкости, так как кожа охлаждается за счет испарения влаги с поверхности. Чтобы остановить этот процесс, следует пить лекарства на основе Парацетамола или Ибупрофена.
Назначение антибиотиков требуется в крайне редких случаях. Они применяются при тяжелом протекании холеры, упорном поносе, вызванном лямблиозом.
При необходимости врач может назначить:
- сорбенты – Полисорб, Полифепан, Смекту;
- ферменты – Мезим Форте, Панкреатин, Панзинорм, Креон;
- кишечные антисептики – Энтерофурил, Фуразолидон, Гентамицмн, Налидиксовую кислоту, Канамицин, Полимиксин, Интетрикс.
Самое важное
Все родители должны знать, что при подозрении на кишечную инфекцию нельзя давать ребенку обезболивающие, противорвотные (Церукал) и закрепляющие средства (Лоперамид). Запрещается делать клизму, в особенности с теплой и горячей водой, и прогревать живот, используя грелку и другие приспособления.
Читайте также: монгольское пятно у новорожденного
Источник
Никто не любит болеть, особенно в больнице. А самое обидное, что даже там, где по идее положено лечиться и выздоравливать, вполне можно серьезно заболеть, заразившись одной из внутрибольничных инфекций.
Внутрибольничные инфекции (их еще называют госпитальными) настигают в среднем 6–12 процентов людей, по какому-либо поводу оказавшихся на больничной койке. Чаще всего это происходит в детских больницах, в хирургиях и травматологиях, в роддомах, отделениях, где применяется искусственная вентиляция легких. На первый взгляд проблемы вызывает то, с чем мы каждый день сталкиваемся в обычной жизни – самые простые бактерии, которые относятся к условно-патогенным. Они годами живут у нас на коже, в носу и во рту, на слизистых, в кишечнике, а также вокруг и никак не мешают, если человек здоров. Но если он болен и оказался в больнице – совсем другое дело: болезнь снижает общий иммунитет, делая организм уязвимым, а процедуры, которые необходимы для лечения, увеличивают риск занесения бактерий туда, где им совсем не место. Например, в рану, в кровь, в легкие, в мочеполовые пути при установке катетера.
Сам катетер, конечно, стерильный, но кожа и слизистые человека, через которые его вводят, – совсем нет.
Источником внутрибольничных инфекций может быть и то, что окружает пациента в больнице. У обычных бактерий есть внутрибольничные «сородичи», которые тоже обитают повсюду, но уже совсем небезопасны. Они намного агрессивнее, научились выживать в условиях, где постоянно убирают, стерилизуют и обрабатывают, и вызывают серьезные заболевания, которые трудно вылечить и от которых, к сожалению, часто умирают. Цифры пугают: 1 из 10 случаев внутрибольничных инфекций заканчивается смертью.
Чем опасна синегнойка
Всего бактерий, которые могут вызывать внутрибольничные инфекции, больше 200. Ниже – главные фигуранты, чаще всего доставляющие врачам и пациентам неприятности.
Синегнойная палочка. Около 15 процентов всех госпитальных инфекций – ее работа: синегнойка может вызывать отиты, пневмонии, нагноения ран, поражения сердца.
Эшерихия коли. На ее совести – около 19 процентов внутрибольничных инфекций. Чаще всего это кишечная инфекция, которая оказывается намного тяжелее внебольничной.
Энтерококки. Вроде бы нормальный обитатель человеческого организма, но портит жизнь пациентам и медперсоналу – например может вызывать серьезное нагноение раны у человека с ожогами.
Клебсиелла. Может вызвать пневмонию, менингит, кишечную инфекцию, конъюнктивит, сепсис (то, что в народе называют заражением крови) и массу других малоприятных заболеваний.
Стрептококк. Еще один привычный обитатель нашего организма – стрептококк есть во рту, в носу, на коже, в кишечнике. 2 процента всех внутрибольничных инфекций – его работа.
Сальмонелла. Сальмонеллез, вызванный больничным штаммом, проявляется не только кишечными проблемами и протекает очень тяжело.
Ацинетобактер. Почти никогда не вызывает болезней в обычной жизни, однако часто – в больницах. Как правило, это пневмонии и мочеполовые инфекции.
Золотистый стафилококк. Каждый третий из нас – носитель стафилококка, и в обычной жизни это ничем серьезным нам не угрожает. Но внутрибольничный стафилококк – зверь серьезный, устойчивый ко многим современным антибиотикам и дезсредствам. Может вызывать пневмонии, пиелонефриты, менингиты, поражать сердце, кости, кожу.
Не подцепить заразу: 6 правил для пациентов
Внутрибольничные инфекции – головная боль больше для медиков, от пациента, оказавшегося в стационаре, в этом плане мало что зависит. Но подстелить соломку все же можно.
Как можно чаще мойте руки – обязательно по возвращении в палату после процедур. Если нет возможности, пользуйтесь антисептиками для рук – это гели на основе спирта, которого в составе должно быть не меньше 60 процентов.
Не разрешайте никому, в том числе медперсоналу, садиться на вашу кровать. Меняйте постель каждый раз, когда санитарка приносит чистый комплект, даже если вам кажется, что в этом нет необходимости.
Не трогайте предметы, принадлежащие другим пациентам, не пользуйтесь с ними общей посудой, туалетными принадлежностями, книгами, игрушками.
Визитов родственников и друзей бояться не нужно – те бактерии, которые они принесут на себе, серьезной опасности не представляют.
Старайтесь не задерживаться в больнице, если есть возможность закончить лечение в домашних условиях и врач не против вас выписать. Чем дольше вы остаетесь в стационаре, тем выше риск заражения внутрибольничными инфекциями. То же самое касается периода перед операцией: если есть возможность не госпитализироваться заранее, лучше так и сделать.
Не принимайте антибиотики, если вам их не прописали. А если прописали, но курс лечения закончен, не храните остатки дома – так не будет соблазна в следующий раз «выпить таблеточку на всякий случай». Бесконтрольный прием антибиотиков по любому поводу может закончиться печально: когда повод будет серьезный, они просто не помогут.
Источник
