Помощь пациенту при диарее

Понос (диарея) наблюдается при острых и хронических кишечных инфекциях, а также при наличии воспалительных процессов в кишечнике, при этом выделяется большое количество воспалительного экссудата, что ведет к усилению перистальтики и нарушению всасывания. Пациент опорожняется в течение суток 5-6 раз и более. Понос возникает при энтеритах, энтероколитах, а также при снижении секреторной функции желудка и поджелудочной железы.
1 этап – объективное обследование пациента.
2 этап – выявление проблем пациента (понос, количество, цвет, консистенция).
3 этап – составление плана сестринских вмешательств
Цель: пациент отметит постепенное уменьшение кратности стула, нормализуется его консистенция.
1. выполнять назначения врача:
– обеспечить лечебное питание – стол №4
– вяжущие и другие средства (понос является симптомом различных заболеваний, и в первую очередь необходимы лечение основного заболевания, организация полноценного питания, нормализация консистенции стула)
2. наблюдать за видом испражнений, кратностью стула, общим состоянием пациента. Понос может сопровождаться слабостью, бледностью, холодным потом, сердцебиением и др.
3. регистрировать данные о стуле пациента.
4. провести беседу о необходимости включения в рацион жидкости не менее 1,5-2 л в сутки (сок черники, отвар шиповника, чай с лимоном). Необходимо восполнить потерю жидкости в организме, нормализовать перистальтику и метеоризм.
5. взвешивать пациента 1 раз в день с последующей регистрацией в температурном листе. Следить за массой тела пациента с целью распознавания дальнейшей потери жидкости в организме.
6. соблюдать личную гигиену пациента и лицам, ухаживающим за ним: мыть руки до и после еды, после посещения туалета, до и после ухода за перианальной областью. Эти меры являются профилактическими.
7. подмывать (подмываться) и смазывать пациенту перианальную область вазелином после каждого акта дефекации. Профилактика мацерации кожи в области перианальных складок.
8. провести беседу и объяснить пациенту или его родственникам, что максимальный эффект наступает при лечении основного заболевания (нормализуется работа кишечника, обеспечивается профилактика повторных поносов).
9. обучить пациента элементам ухода за перианальной областью.
10. контролировать эффективность оказываемой помощи. При необходимости – консультация диетолога. В норме отмечается ежедневный стул.
4 этап – реализация плана сестринских вмешательств:
1 – выполнять назначения врача:
– обеспечить лечебное питание – стол №4
– вяжущие и другие средства (понос является симптомом различных заболеваний, и в первую очередь необходимы лечение основного заболевания, организация полноценного питания, нормализация консистенции стула)
2 – наблюдать за видом испражнений, кратностью стула, общим состоянием пациента. Понос может сопровождаться слабостью, бледностью, холодным потом, сердцебиением и др.
3 – регистрировать данные о стуле пациента.
4 – провести беседу о необходимости включения в рацион жидкости не менее 1,5- 2 л в сутки (сок черники, отвар шиповника, чай с лимоном). Необходимо восполнить потерю жидкости в организме, нормализовать перистальтику и метеоризм.
5 – взвешивать пациента 1 раз в день с последующей регистрацией в температурном листе. Следить за массой тела пациента с целью
распознавания дальнейшей потери жидкости в организме.
6 – соблюдать личную гигиену пациента и лицам, ухаживающим за ним: мыть руки до и после еды, после посещения туалета, до и после ухода за
перианальной областью. Эти меры являются профилактическими.
7 – подмывать (подмываться) и смазывать пациенту перианальную область вазелином после каждого акта дефекации. Профилактика мацерации кожи в области перианальных складок.
8 – провести беседу и объяснить пациенту или его родственникам, что максимальный эффект наступает при лечении основного заболевания
(нормализуется работа кишечника, обеспечивается профилактика повторных поносов).
9 – обучить пациента элементам ухода за перианальной областью.
10 – контролировать эффективность оказываемой помощи. При необходимости – консультация диетолога. В норме отмечается ежедневный стул.
5 этап – оценка результата (постепенное уменьшение кратности стула).
Сестринский процесс при желудочно-кишечном кровотечении.
Желудочно-кишечное кровотечение может возникнуть у пациентов с язвенной болезнью, эрозиями (поверхностные дефекты слизистой оболочки) желудка и 12-типерстной кишки, опухоли желудка и пищевода, циррозом печени, протекающим с варикозным расширением вен пищевода, пациентов с различными заболеваниями кишечника – опухолями, геморроем, неспецифическим язвенным колитом, при приеме некоторых лекарственных препаратов (аспирин).
Желудочно-кишечное кровотечение проявляется в виде кровавой рвоты (гематемезис) или черного дегтеобразного стула (мелена).
В тех случаях, когда источник кровотечения находится в пищеводе, либо у пациента имеется низкая кислотность желудочного сока, либо объем кровопотери очень значительный, рвотные массы могут содержать неизмененную алую кровь. Чаще при желудочном кровотечении рвотные массы представлены коричневатыми сгустками типа «кофейной гущи», состоящими из солянокислого гематина, образовавшегося в желудке, при действии на кровь соляной кислоты.
Черный цвет каловых масс при мелене обусловливается в основном примесью сульфидов, которые образуются в кишечнике из крови под действием различных ферментов и бактерий. Неизмененная алая кровь в кале указывает не на желудочное кровотечение, а на кишечное, причем при опухолях толстой кишки кровь чаще бывает равномерно перемешанной с калом или располагается в виде прожилок, тогда как при геморрое отмечается примесь неизмененной крови в конце акта дефекации или же в виде следов крови на туалетной бумаге.
Желудочно-кишечное кровотечение нередко сопровождается и целым рядом общих симптомов: бледностью кожных покровов, падением артериального давления, тахикардией, иногда потерей сознания. Эти симптомы первыми появляются в клинической картине желудочно-кишечного кровотечения, а прямые признаки (кровавая рвота и мелена) появляются лишь несколько часов спустя.
1 этап – обследование пациента
2 этап – выявление проблем (выставление сестринского диагноза)
3 этап – составление плана сестринских вмешательств
Цель: пациент отметит улучшение общего состояния. Рвоты цвета «кофейной гущи» не будет.
1 – уложить пациента с приподнятыми ногами, успокоить, создать физический и психический покой.
2 – вызвать врача.
3 – запрещают прием пищи и жидкости.
4 – на верхнюю часть живота (эпигастральную область) кладут пузырь со льдом.
5 – подать пациенту лоток или клеенку и таз, если у пациента рвота и предотвратить аспирацию.
6 – контроль АД, ЧДД, пульса.
7 – приготовить следующие лекарственные препараты:
– солевые растворы
– аминокапроновую кислоту
– дицидон, викасол
– хлорид кальция
– кровь и кровезаменители
8 – по назначению врача вводят лекарственные препараты
9 – по назначению врача пациента готовят к срочному рентгенологическому или эндоскопическому исследованию.
4 этап – реализация плана сестринских вмешательств:
1 – уложила пациента с приподнятыми ногами, успокоила, создала физический и психический покой.
2 – вызвала врача.
3 – запретила прием пищи и жидкости.
4 – на верхнюю часть живота (эпигастральную область) положила пузырь со льдом.
5 – подала пациенту лоток или клеенку и таз, если у пациента рвота и предотвратить аспирацию.
6 – контроль АД, ЧДД, пульса.
7 – приготовила следующие лекарственные препараты:
– солевые растворы
– аминокапроновую кислоту
– дицидон, викасол
– хлорид кальция
– кровь и кровезаменители – 1 – 7 – независимые с/вмешательства.
8 – по назначению врача ввела лекарственные препараты
9 – по назначению врача пациента подготовила к срочному рентгенологическому или эндоскопическому исследованию – 8, 9 – зависимые с/вмешательства.
5 этап – оценка результата (прекращение кровотечения).
ВОПРОСЫ ДЛЯ САМОКОНТРОЛЯ:
1. Какие жалобы предъявляют пациенты с заболеваниями кишечника.
2. Что такое запор?
3. Что такое диарея?
4. Какие кровоостанавливающие препараты Вы знаете?
5. Какие жалобы предъявляют пациенты с печёночной коликой?
6. При каких заболеваниях развивается печёночная колика?
7. Как провести объективное обследование пациента с диареей?
8. Что такое мелена?
9. При каких заболеваниях наиболее часто встечается желудочно-кишечное
кровотечение?
Основные симптомы и жалобы пациентов при заболеваниях
печени и желчных путей.
Источник
Многие знакомы с такой проблемой как понос не понаслышке, но не все представляют реальную опасность этого симптома. Между тем, по данным ВОЗ, ежегодно от острой диареи погибает 2 млн человек по всему миру. Именно поэтому так важно знать основы первой помощи при остром поносе и ситуации, когда срочно необходимо врачебное вмешательство.

Чем опасна острая диарея
Диарея (или понос) представляет собой учащенный жидкий стул, повторяющийся более 2 раз за сутки. Однако такое определение считается условным: иногда и более частый стул не является патологией. В первую очередь нужно обращать внимание на жидкую консистенцию каловых масс и наличие в них патологических примесей – непереваренной пищи, слизи, гноя.
Какие бы факторы ни спровоцировали диарею, механизм ее развития заключается в снижении всасывании и увеличении секреции жидкости в желудочно-кишечном тракте (ЖКТ). Вместе с жидкостью из организма выходят и электролиты, необходимые для его нормальной жизнедеятельности – натрий, калий, магний, цинк и др.
Таким образом, человек страдает из-за недостатка воды, а потеря минералов приводит к нарушению работы сердечно-сосудистой, нервной систем, почки перестают нормально функционировать. Если вовремя не нормализовать водно-солевой баланс, такое состояние может привести к летальному исходу.
Опознать недуг: наиболее распространенные виды поноса
Острую диарею вызывает целый ряд причин, которые не всегда удается быстро установить. Однако от источника болезни будут зависеть основные направления терапии.
Инфекционный понос
Жидкий стул, вызванный вирусами, бактериями, простейшими или глистами, называется инфекционным. Для него характерно повышение температуры тела, общее недомогание, острое начало. При вирусной кишечной инфекции стул частый, водянистый, без патологических примесей. На фоне бактериального воспаления в каловых массах можно обнаружить примесь слизи и гноя, они могут сменить цвет на зеленоватый и приобрести зловонный запах. Инфекционные болезни ЖКТ сопровождаются тошнотой, рвотой, болями в животе.
Особенности!
Заражение глистами редко сопровождается острой диареей. Она обычно носит затяжной характер, параллельно наблюдаются снижение массы тела и кожные высыпания.
Диарея, вызванная погрешностями в питании
Понос может возникнуть при употреблении в пищу недоброкачественных либо тяжелых для переваривания продуктов. При этом имеется четкая связь с приемом пищи – жидкий стул и другие симптомы (рвота, тошнота, боль в эпигастрии и вокруг пупка) появляются через несколько часов после еды.
Диарею способны спровоцировать жирные, острые блюда, копчености, продукты, содержащие большое количество грубых волокон, алкогольные напитки в большом объеме. Продуктовые изделия с истекшим сроком годности или с неприятным запахом и вкусом в пищу употреблять нельзя – они могут стать источником болезнетворных бактерий.
Иногда понос начинается просто после переедания: желудок и поджелудочная железа «не справляются» с большим объемом пищи – она не переваривается до конца.
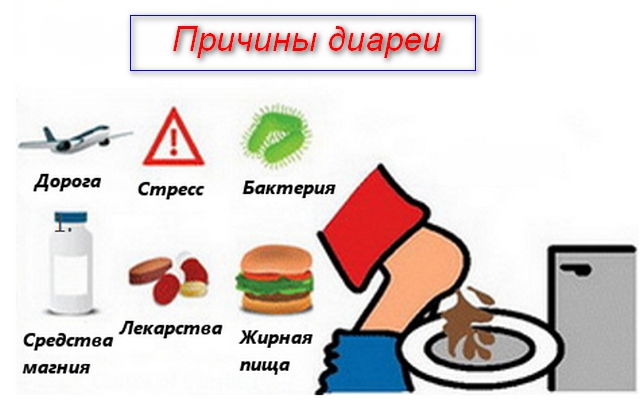
Диарея, вызванная причинами неинфекционного характера
Вызвать понос могут и другие факторы:
- Прием некоторых медикаментов (антибиотики, слабительные, противовоспалительные препараты);
- Воспалительные заболевания органов ЖКТ (панкреатит, холецистит, гастрит, энтероколит);
- Нервное перенапряжение, стресс;
- Гормональные сбои (сахарный диабет, тиреотоксикоз);
- Печеночная и почечная недостаточность.
Во всех перечисленных случаях на первый план выходят проявления основного заболевания. Понос практически никогда не бывает единственным симптомом.
Виды диареи, при которых требуется срочная медицинская помощь
Есть ситуации, при которых нужно незамедлительно вызывать скорую помощь или самостоятельно обращаться в дежурную больницу. К ним относятся:
- Длительная, обильная диарея, которую не удается остановить своими силами, особенно в сочетании с рвотой, когда больной не может много пить;
- Примесь большого количества крови в кале или появление черного дегтеобразного стула;
- Интенсивные боли в животе, которые сопровождают диарею и не поддаются самостоятельному купированию;
- Поносы, сопровождающиеся нарушением общего состояния больного (сильная слабость, одышка, потеря сознания, падение артериального давления, «неровный» пульс).
Когда обращаться к врачу
В отдельных случаях необходимости в экстренной медицинской помощи нет, однако записаться к врачу и пройти дополнительное обследование все-таки стоит:
- Затяжные поносы (более 3 дней);
- Неустановленная причина диареи;
- Прогрессирующее снижение веса;
- Признаки скрытой кровопотери на фоне поноса (бледность кожи, одышка, слабость, тахикардия);
- Появление сопутствующих симптомов, даже если понос уже прекратился. Например, кожная сыпь, длительная лихорадка, боли в суставах, нарушение мочеиспускания.

Что делать при первых симптомах
Что же при возникновении поноса нужно делать в первую очередь? На время диареи лучше соблюдать полный голод, хотя бы в первые сутки. Однако пить нужно много. При длительном или очень обильном поносе кроме минеральной воды и чая необходимы средства для пероральной регидратации (регидрон, гастролит), которые содержат минеральные соли и углеводы.
Если подобных препаратов в аптечке не нашлось, то можно приготовить аналогичное средство самостоятельно. В 500 мл кипяченой воды размешайте ¼ чайной ложки пищевой соды и по 2 столовые ложки сахара и поваренной соли. Получившийся раствор следует понемногу пить в течение дня. Общий объем регидратации зависит от частоты стула. Количество выпитой жидкости должно превышать потери в 1,5 раза.
Как можно раньше после появления жидкого стула нужно начать прием энтеросорбентов и не прекращать до исчезновения неприятных симптомов. Эти лекарства безопасны и эффективны практически при всех видах поноса.
Медикаментозные средства от поноса
При разных типах диареи показано применение следующих лекарственных препаратов:
- Энтеросорбенты (полисорб, смекта, энтеросгель) в кишечнике соединяются с бактериями и их токсинами, ускоряют их выведение из организма, а также нормализуют перистальтику и секрецию в пищеварительном тракте.
- Имодиум или лоперамид – препарат, замедляющий двигательную активность желудочно-кишечного тракта. Не всегда его применение актуально сразу же после появления жидкого стула. Диарея – защитная реакция организма, помогающая быстрее избавить ЖКТ от нежелательного содержимого. Имодиум эту защиту подавляет. Поэтому применять его целесообразно только при неэффективности другого лечения.
- Антибиотики (альфа нормикс, левомицетин) применяются только по назначению врача, как и противоглистные средства (пирантел, вермокс). Воздействуют непосредственно на возбудителей болезни, требуют курсового приема.
- Ферментные средства (мезим, креон, фестал) улучшают переваривание пищи в верхних отделах ЖКТ. Хорошо помогают при панкреатических поносах и переедании.
- Пребиотики и пробиотики (бифиформ, линекс, бион 3) восстанавливают нормальный состав микрофлоры в кишечнике при дисбактериозе на фоне энтероколита или длительной терапии антибиотиками.
- Спазмолитики (дюспаталин, но-шпа) расслабляют стенки кишечника, урежают позывы к дефекации и уменьшают болевой синдром.
Обратите внимание!
Из перечисленных средств в качестве первой помощи применяются лишь сорбенты и лоперамид. Спазмолитики и ферменты являются вспомогательными средствами – дополнением к основной терапии. Другие препараты назначает доктор.
Видео – Какая скорая помощь при диарее
Альтернативные методы лечения в домашних условиях
К немедикаментозному лечению относятся диетотерапия и фитотерапия. Кроме того, существуют рецепты народной медицины, которые могут быть эффективны в лечении поноса у взрослых в домашних условиях, однако их применение нужно согласовать с доктором.
Питание и добавки
Если в первый день жидкого стула желательно соблюдать полный голод, то затем – при улучшении самочувствия – диету постепенно расширяют. Разрешается есть ненаваристые супы, овсянку, гречку, рис, гренки, диетические сорта мяса и рыбы, лучше в виде паровых котлет и тефтелей. Запрещены жирные мясные и рыбные блюда, острая, жареная, копченая пища, маринады, сырые фрукты и овощи.
Пить лучше всего кисели. Они готовятся на основе крахмала, способного достаточно быстро остановить диарею. Некоторые народные целители советуют при поносе съедать столовую ложку крахмала, запивая стаканом воды. Однако такое лечение представляется нецелесообразным. Все же логичнее растворить крахмал в воде и выпить в виде раствора.
При диарее полезен также рисовый отвар, который остается после приготовления каши. Перед употреблением его нужно процедить.
Важно!
Не стоит следовать сомнительным советам, например, проглатывать горошины черного перца. В процессе переваривания горошина распадется, перчинки будут раздражать слизитую ЖКТ, лишь ухудшая самочувствие.
Травы
Среди полезных при поносе растительных препаратов можно выделить следующие:
- Трава зверобоя;
- Цветки ромашки аптечной;
- Кора дуба;
- Плоды черемухи и черники;
- Шишки ольхи;
- Корочки граната.
Их применяют в виде отваров или настоев 3-4 раза в день. Многие из этих фитопрепаратов не только останавливают понос, но и уменьшают воспаление, снимают спазмы ЖКТ и уменьшают боль.
Диарея у пожилых людей
У людей пожилого и старческого возраста бывает трудно установить причину поноса. Реактивность организма с возрастом снижается, поэтому даже при пищевом отравлении и кишечной инфекции температура тела может оставаться нормальной, реже возникает рвота. Вместе с тем слизистая оболочка пищеварительного тракта у них очень чувствительна к повреждающим факторам, поэтому даже однократный прием антибиотика или противовоспалительного препарата может вызвать разжижение стула.
У пожилых быстрее наступает обезвоживание, а сердце резче реагирует на нарушение электролитного баланса, что проявляется аритмиями.
Именно по этим причинам самостоятельно лечить понос у пожилых людей можно только при легких его формах. Обычно бывает необходим врачебный осмотр.
Видео – Когда при поносе у ребенка нужно к врачу? Доктор Комаровский
Лечим понос у ребенка в домашних условиях
Сложнее всего распознать диарею у грудных детей. Стул у младенцев, находящихся на грудном вскармливании, в норме неоформленный и частый (5-6 раз в сутки). Поэтому в первую очередь нужно обращать внимание на цвет и запах каловых масс, на наличие примесей гноя или слизи.
Детский организм очень чувствителен к обезвоживанию – важно своевременно начинать применение средств для регидратации или хотя бы давать побольше воды. Если ребенок отказывается пить, то при сохраняющемся поносе это повод обратиться за медицинской помощью.
Малышам с рождения безопасно можно давать сорбенты в соответствии с инструкцией по применению, а после 6 лет разрешен и имодиум. Во время болезни кормить детей нужно по аппетиту, не заставляя есть насильно.
Не перебарщивайте с фитотерапией у детей. Мнение о том, что она безопаснее аптечных средств, ошибочно. Фитопрепараты в детском возрасте чаще вызывают тяжелые аллергии вплоть до бронхоспазма. Во всех сомнительных случаях нужно обращаться за педиатрической помощью.
Диарея лишь на первый взгляд кажется незначительным неудобством. Иногда она служит сигналом серьезных проблем со здоровьем, а в отдельных случаях сама может представлять угрозу для жизни. Старайтесь соблюдать все рекомендации по питанию и лечению, а при отсутствии улучшения обратитесь за консультацией к гастроэнтерологу или терапевту.
Источник