Потенциальная сестринская проблема при желудочно кишечном кровотечении
Желудочно-кишечные кровотечения. Неотложная помощь при желудочко-кишечных кровотечениях.Причины желудочно-кишечных кровотечений многочисленны и разнообразны. Анамнез заболевания: возраст, какие лекарственные средства и продукты питания принимал (аспирин, НПВП, препараты железа, активированный уголь, шпинат). Наиболее частые причины желудочно-кишечных кровотечений
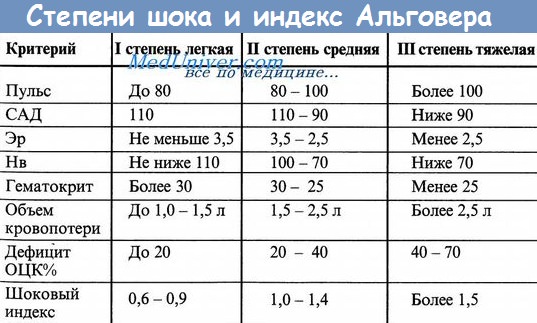
Рвотные массы и стул: количество, цвет (кофейной гущи для верхнего отдела ЖКТ), состав. Стул – цвет (черный – мелена, каштанового оттенка – гематохез, ярко красная кровь). Важным признаком желудочного кровотечения (наряду с общими симптомами острого малокровия является кровавая рвота. Кровавая рвота наступает обычно не сразу после начала кровотечения, а лишь при переполнении желудка кровью. При Листанном желудочном кровотечении выделение крови сопровождается рвотными движениями; в излившейся крови, как правило обнаруживаются остатки пищи; выделившаяся кровь обычно темного цвета (иногда темно-бурого), со сгустками. Однако при обильных кровотечениях кровь может быть и алого цвета, так как не успевает подвергнуться действию желудочного сока. Помимо рвоты, при желудочном кровотечении появляется (обычно на 2 сутки) черный стул, жидкий, кашицеобразный; клейкие испражнения со зловонным запахом. Дополнительные методы обследования при желудочко-кишечных кровотечениях.Пальцевое ректальное исследование – опухоль прямой кишки, геморрой, осложненный кровотечением, анальная трещина. В случае гематохезии проводят проктосигмоидо- или колоноскопию. ФГДС наиболее чувствительное и специфичное исследование для определения источника кровотечения из верхнего отдела ЖКТ; оно выявляет очевидный или потенциальный источник кровотечения более чем в 80% случаев. Критерии степени тяжести кровотечения Неотложные меры при кровотечениях из органов ЖКТОбщая гемостатическая консервативная терапия. Средства, обладающие гемостатическим и ангиопротективными свойствами: Остальные мероприятия по ведению и лечению этой группы больных находится в компетенции хирургов. Учебное видео – шоковый индекс Альговера, степени кровопотери и анемииСкачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь. – Также рекомендуем “Кровь в моче – гематурия. Неотложная помощь при кровотечениях.” Оглавление темы “Неотложная помощь и тактика в терапии.”: |
Источник
а) запор
б) чередование запоров и поносов
в) боль около пупка
г) вздутие живота
107. Вероятный сестринский диагноз при неспецифическом язвенном колите:
а) увеличение массы тела
б) уменьшение массы тела
в) повышенный аппетит
г) тошнота, рвота
108. Вероятный сестринский диагноз при язвенной болезни:
а) отеки
б) гипертермия
в) необоснованный отказ от приема пищи
г) желудочно-кишечное кровотечение
109. Независимое сестринское вмешательство при желудочно-кишечном кровотечении:
а) в/м введение викасола
б) в/в введение хлористого кальция
в) пузырь со льдом на живот
г) введение анальгетиков
110. Потенциальная проблема пациента при желудочно-кишечном кровотечении:
а) недержание стула
б) кахексия
в) анемия
г) гипогликемическая кома
111. Приоритетная проблема пациента при желчекаменной болезни:
а) неукротимая обильная рвота, не приносящая облегчения
б) печеночная колика
в) желтушность кожи
г) кожный зуд
112. Характер рвоты при остром панкреатите:
а) неукротимая, не приносящая облегчения
б) бывает сразу после приема пищи
в) не зависит от приема пищи
г) рвота желчью
113. Для хронического гастрита характерен синдром:
а) диспепсический
б) гипертонический
в) интоксикационный
г) гепатолиенальный
114. Симптом хронического гастрита с сохраненной секрецией:
а) понос
б) горечь во рту
в) лихорадка
г) боль в эпигастральной области
115. При хроническом гастрите определяется:
а) болезненность в эпигастральной области
б) симптом Ортнера
в) положительный симптом Пастернацкого
г) положительный симптом Щеткина-Блюмберга
116. При подготовке пациента к желудочному зондированию очистительная клизма:
а) ставится вечером накануне исследования
б) ставится утром в день исследования
в) ставится вечером и утром
г) не ставится
117. Осложнение хронического гастрита с повышенной секреторной активностью:
а) рак желудка
б) холецистит
в) цирроз печени
г) язвенная болезнь
118. Подготовка пациента к желудочному зондированию:
а) вечером – легкий ужин, утром – натощак
б) вечером – очистительная клизма
в) вечером и утром – очистительная клизма
г) утром – сифонная клизма
119. Подготовка пациента к эндоскопическому исследованию пищевода, желудка и двенадцатиперстной кишки:
а) вечером – легкий ужин, утром – натощак
б) вечером – очистительная клизма
в) вечером и утром – очистительная клизма
г) утром – сифонная клизма
120. Для стимуляции желудочной секреции медсестра использует:
а) пентагастрин
б) растительное масло
в) сульфат бария
г) сульфат магния
121. Наиболее эффективный стимулятор желудочной секреции:
а) капустный отвар
б) мясной бульон
в) пробный завтрак
г) гистамин
122. При хроническом гастрите из рациона исключают:
а) жирную, жареную пищу
б) молочные продукты
в) кашу
г) овощи и фрукты
123. Диета №1 предполагает:
а) повышенное содержание в рационе кальция
б) тщательное измельчение пищи
в) исключение молочных продуктов
г) исключение крупяных блюд
124. Заболевание, для которого характерна сезонность обострений:
а) хронический колит
б) хронический гепатит
в) цирроз печени
г) язвенная болезнь
125. Основная причина возникновения язвенной болезни желудка и двенадцатиперстной кишки:
а) переохлаждение, переутомление
б) хеликобактериальная инфекция
в) физическая перегрузка, переохлаждение
г) вирусная инфекция, переохлаждение
126. Ранняя боль в эпигастральной области возникает после еды в течение:
а) 30 минут
б) 2 часов
в) 3 часов
г) 4 часов
127. При язвенной болезни желудка боль локализуется в:
а) левой подреберной области
б) левой подвздошной области
в) правой подвздошной области
г) эпигастральной области
128. Основной симптом язвенной болезни желудка и двенадцатиперстной кишки:
а) метеоризм
б) отрыжка тухлым
в) боль в эпигастральной области
г) понос
129. Основная жалоба пациента при язвенной болезни двенадцатиперстной кишки – это боль:
а) ранняя
б) поздняя голодная, ночная
в) «кинжальная»
г) опоясывающая
130. Подготовка пациента к рентгенографии желудка:
а) вечером – легкий ужин, утром – натощак
б) вечером и утром – очистительная клизма
в) утром – сифонная клизма
г) за 3 дня до исследования исключить железосодержащие продукты
131. Самое частое осложнение язвенной болезни:
а) кишечная непроходимость
б) кахексия
в) обезвоживание
г) желудочное кровотечение
132. При подготовке пациента к анализу кала на скрытую кровь следует отменить препараты:
а) железа
б) магния
в) калия
г) кальция
133. Тактика медсестры при возникновении у пациента рвоты «кофейной гущей» вне лечебного учреждения:
а) амбулаторное наблюдение
б) направление в поликлинику
в) введение анальгетиков
г) срочная госпитализация
134. Независимое сестринское вмешательство при желудочном кровотечении:
а) промывание желудка
б) очистительная клизма
в) грелка на живот
г) пузырь со льдом на живот
135. Зависимое сестринское вмешательство при желудочном кровотечении – введение:
а) хлорида кальция, дицинона
б) гепарина, димедрола
в) дибазола, папаверина
г) пентамина, клофелина
136. В первые 2 дня после желудочно-кишечного кровотечения медсестра контролирует соблюдение пациентом диеты:
а) голодной
б) №2
в) №4
г) №6
137. Основная проблема пациента при хроническом энтерите:
а) боль в околопупочной области
б) запор
в) неукротимая рвота
г) отрыжка
138. При хроническом энтерите отмечается кал:
а) дегтеобразный
б) с примесью чистой крови
в) обесцвеченный, обильный
г) обильный, жидкий
139. При поносе пациенту рекомендуется:
а) молоко
б) ржаной хлеб
в) овощи и фрукты
г) обильное питье, рисовый отвар
140. При запоре медсестра рекомендует пациенту употреблять большое количество:
а) белков
б) жиров
в) углеводов
г) продуктов, богатых пищевыми волокнами
141. Элемент подготовки пациента к ректороманоскопии:
а) масляная клизма утром
б) сифонная клизма вечером
в) сифонная клизма утром
г) очистительная клизма накануне и за 2 часа до исследования
142. Заболевание, при котором отмечаются «сосудистые звездочки» на верхней части туловища, желтуха, асцит:
а) гастрит
б) холецистит
в) цирроз печени
г) энтерит
143. Подготовка пациента к абдоминальной пункции:
а) промывание желудка
б) очистительная клизма
в) сифонная клизма
г) опорожнение мочевого пузыря
144. Обострение хронического холецистита провоцирует:
а) стресс
б) переохлаждение
в) прием углеводов
г) прием жирной пищи
145. Пациента с хроническим некалькулезным холециститом медсестра должна обучить:
а) измерять АД
б) делать тюбаж
в) подсчитывать суточный диурез
г) контролировать массу тела
146. При подготовке пациента к дуоденальному зондированию очистительная клизма:
а) ставится вечером накануне исследования
б) ставится утром в день исследования
в) ставится вечером и утром
г) не ставится
147. Зависимое сестринское вмешательство при приступе печеночной колики – введение
а) строфантина, коргликона
б) баралгина, но-шпы
в) димедрола, супрастина
г) клофелина, лазикса
148. Приоритетная проблема пациента при мочекаменной болезни:
а) почечная колика
б) задержка мочи
в) жажда
г) слабость, сонливость
149. При почечной колике показано введение:
а) платифиллина
б) баралгина
в) промедола
г) строфантина
150. При заболеваниях почек назначается стол:
а) №10
б) №7
в) №9
г) №8
151. Больным хронической почечной недостаточностью рекомендуют:
а) увеличение содержания белков в пищевом рационе
б) уменьшение содержания белков в пищевом рационе
в) длительное применение гепарина
г) ограничение приема жидкости
152. Осложнения мочекаменной болезни:
а) гидронефроз
б) хроническая почечная недостаточность
в) хронический пиелонефрит
г) хронический гломерулонефрит
153. Приоритетные проблемы пациента при остром гломерулонефрите:
а) слабоcть, недомогание
б) повышенная утомляемость, лихорадка
в) снижение работоспособности и аппетита
г) головная боль, отеки
154. Отеки почечного происхождения появляются:
а) утром на ногах
б) утром на лице
в) вечером на ногах
г) вечером на лице
155. Мочу для общего клинического анализа медсестра должна доставить в лабораторию в течение:
а) 1 часа
б) 3 часов
в) 5 часов
г) 7 часов
156. При остром гломерулонефрите медсестра рекомендует пациенту режим:
а) строгий постельный
б) постельный
в) палатный
г) общий
157. При хроническом гломерулонефрите с выраженной азотемией назначают диету:
а) основной вариант стандартной
б) вариант с пониженным количеством белка
в) вариант с пониженной калорийностью
г) вариант с повышенным количеством белка
158. Диета при остром гломерулонефрите предусматривает ограничение:
а) белков и жиров
б) белков и углеводов
в) жидкости и соли
г) жидкости и углеводов
159. Для проведения анализа мочи по методу Нечипоренко медсестра отправляет в лабораторию:
а) 50 мл свежевыделенной теплой мочи
б) 100-200 мл мочи из суточного количества
в) 10-часовую порцию мочи
г) 3-5 мл мочи из средней порции
160. Никтурия – это:
а) уменьшение суточного количества мочи до менее 500 мл
б) увеличение суточного количества мочи до более 2000 мл
в) преобладание ночного диуреза над дневным
г) болезненное мочеиспускание
161. Основная причина острого пиелонефрита:
а) восходящая инфекция мочевых путей
б) нерациональное питание
в) переохлаждение
г) стрессы
162. Зависимое сестринское вмешательство при почечной колике – введение:
а) атропина, баралгина
| Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 |
Источник
Медицинским сестрам отводится одна из ведущих ролей оказания помощи больному. Сестринский процесс является одним из основных понятий современных моделей сестринского дела. В соответствии с требованиями Государственного образовательного стандарта по сестринскому делу, сестринский процесс – это метод организации и исполнения сестринского ухода за пациентом, нацеленный на удовлетворение физических, психологических, социальных потребностей человека, семьи и общества. Целью сестринского процесса является поддержание и восстановление независимости пациента, удовлетворение основных потребностей организма. Сестринский процесс требует отмедицинкой сестры не только хорошей технической подготовки, но и творческого отношения к уходу за пациентами, умения работать с пациентом как с личностью, а не как с объектом манипуляций. Постоянное присутствие медицинской сестры и ее контакт с пациентом делают медицинскую сестру основным звеном между пациентом и внешним миром. Функции медицинской сестры разнообразны и ее деятельность касается не только диагностического и лечебного процесса, но и ухода за пациентами с целью профилактики заболеваний. Правильная организация помощи, и оказание качественного ухода поможет добиться снижения смертности и увеличение продолжительности жизни.
За время практики нами проводилась курация пациентов, находящихся на стационарном лечении хирургического отделения и выполнялись элементы сестринского ухода. Всего наблюдали двух человек. Этапы сестринского ухода рассмотрим на примере истории болезни Винник Надежды Ивановны.
Впроцессенаблюдениявыполнялисьвсе5этапов:
1этап – оценка состояния пациента (обследование);
2 этап – интерпретация полученных данных (определение проблем);
3 этап – планирование предстоящей работы;
4 этап – реализация (выполнение) плана ухода;
5 этап – оценка результатов.
Первый этап – сестринское обследование. При поступлении данная больная жаловалась на слабость, периодические боли в эпигастральной области. При опросе больной выявляли факторы риска развития и прогрессирования ЖКК. В ходе общения с пациенткой оценивалось субъективное мнение больной об уровне благополучия в физическом, психологическом и социальном плане.
Со слов больной, пациентка 3 года страдает язвенной болезнью желудка, на момент курации отмечает: слабость, головокружение, черный стул был около 08:00. Раньше злоупотребляла алкоголем, диеты не придерживается, употребляет в пищу острое, жирное и жареное.
При сборе объективной информации было выяснено, что состояние пациентки средней тяжести, сознание ясное, присутствует заторможенность, положение активное. Состояние органов чувств, со слов пациентки, в норме. Нормостенический тип телосложения. Выражение лица соответствует возрасту и полу. Кожные покровы бледные, нормальной влажности. Слизистые бледные, обычной влажности, язык обложен белым налетом, миндалины не увеличены. Затылочные, поднижнечелюстные, подбородочные, над и подключичные, подмышечные, локтевые и подколенные узлы не пальпируются. Мышечная система развита удовлетворительно, тонус мышц сохранен, пальпация мышц, суставов безболезненна. Опорно-двигательная система без видимых деформаций Периферические отеки отсутствуют. ЧСС -100 в мин., одинакового напряжения и наполнения с обеих сторон. АД -110/80. ЧДД 18 В/мин. Температура тела 37,2.
При осмотре было выявлено, что живот без выраженной жировой клетчатки толщина складки 1, 5 см, симметричный, равномерно участвует в акте дыхания, рубцов повреждений нет.
Поверхностная пальпация: брюшная стенка мягкая, болезненная в эпигастральной области, видимой пульсации и перистальтики не отмечается. Симптом Щеткина-Блюмберга отрицательный.
Второй этап сестринског опроцесса – определение проблем пациентки. На основании собранной информации были выявлены проблемы пациентки. Настоящие проблемы пациентки:
– периодические боли в эпигастральной области;
– тошнота, рвота кофейной гущи;
– выраженная слабость;
– черный оформленный стул;
– страх за исход, беспокойство.
Потенциальные проблемы пациентки:
– развитие анемии и ГШ.
Третий этап сестринского процесса – планирование предстоящей работы. Планирование сестринских вмешательств проведено с учётом выявленных проблем. В план были включены мероприятия, которые способствовали сознательному и активному участию пациентки в процессе лечения и мероприятиях по вторичной и третичной профилактике. Все мероприятия плана направлены на то, чтобы уменьшить болевой синдром, улучшить самочувствие пациентки, нормализировать стул, повысить медицинскую осведомленность пациентки, добиться соблюдения диеты, антианемической терапии и инфузионной терапии.
Четвёртый этап сестринского процесса – реализация составленного плана. Реализация плана включала независимые и зависимые действия и осуществлялась следующим образом. Независимые вмешательства медицинской сестры при ЖКК включают следующее мероприятия:
– контроль за стулом пациентки;
– обеспечение холода на эпигастральную область;
– создание комфортных условий в палате;
– оказание помощи в проведении гигиенических мероприятий и приёме пищи;
– обеспечение динамического наблюдения за реакцией пациента на лечение;
– контроль за физиологическими отправлениями;
– мониторинг жизненно важных функций;
– контроль над соблюдением постельного режима;
– обеспечение и организация контроля над соблюдением диеты №4;
– проведение психотерапии – ежедневные беседы с больной, разъяснение ей, что при условии соблюдении рекомендаций врача, она быстро поправится и вернется к обычному образу жизни;
Зависимые вмешательства по назначению врача, заключались в следующем: медикаментозное лечение, режим. Медикаментозное лечение:
1. Квамател 40 мг.в-в капельно(блокатор Н2гистаминовых рецепторов, подавляет секрецию соляной кислоты)
2. Омепразол 20 мг 2р, в день(снижает секрецию соляной кислоты путем специфического ингибирования протонной помпы в париетальных клетках желудка)
3.Фенюльс 1мл 3 р. в день(комплекс витаминов и железа)
4. Этамзилат 2.0 в/м (гемостатикангиопротективный)
5. Денол 1 мл 2 раза (висмута децитрат вяжущий эффект)
6.Нексиум 20 мг 2 р. в день(блокирует секреции соляной кислоты).
7. Натрий хлорид 0,9% – 400 мл.в/в капельно(проводят с целью нормализации гемодинамики).
8. Дисоль 400 мл.в/в капельно(дезинтаксикационное, плазмозамещающее действие).
Пятый этап сестринского процесса – оценка эффективности сестринского ухода. Цель этапа –оценка реакции пациентки на сестринские вмешательства и оценка полученных результатов.
Добросовестное выполнение сестринского ухода за пациенткой способствовало предотвращению осложнений. На фоне проводимого лечения больная отмечала улучшение состояния. Выписывается в удовлетворительном состоянии на амбулаторное наблюдение к гастроэнтерологу по месту жительства. Жалобы на слабость отсутствуют. Пациентка выписана с улучшением. Желаемый результат достигнут.
При выписке пациентке были даны следующие рекомендации:
1. ФГДС контроль через пол года.
2. Диета №4.
Разрешено: подсушенный хлеб, супы на овощных бульонах, мясо отварное или на пару, рыба в отварном виде, каша гречневые и рис, свежевыжатые соки, отвар шиповника.
Запрещено: Крепкий чай,кофе, так же алкогольные напитки, жирные бульоны из мяса и рыбы, крупы (пшено, перловка), лук, огурцы, помидоры, редис, кислый кефир, грибы в любом виде.
3.Нексиум (эзомепразол) 2 мг 2 р. в день10 дней.
4.Эзомепразол S изомер Омепразола, снижает секрецию соляной кислоты путем специфического ингибирования протонной помпы в париетальных клетках желудка, препарат назначен для снижения кислой рH желудка, что способствует беспрепятственному скорейшему формированию язвенного рубца, создает неблагоприятные условия для Helicobacter.
5.Сорбифер 1 табл. 2 раза в день в течение 3-х месяцев (восполнение запасов железа в депо, это обьясняет длительность лечения).
6.Минеральная вода«Ессентуки» №4 за 1, 5 часа до еды.
Таким образом, сестринские вмешательства включали 5 этапов сестринского процесса, которые были направлены на улучшение качества жизни пациента, облегчение его состояния и адаптации человека в социуме после приобретения данного заболевания. Результаты курации больных, наблюдение за течением болезни позволило сделать вывод о том, что своевременное оказание медицинской помощи, адекватное лечение больных с ЖКК, проведение всех этапов сестринского процесса позволили избежать тяжелых осложнений, летальных исходов и способствовало их выздоровлению.
На основании анализа течения заболевания, действия применяемого лечения, проведения 5 этапов сестринской помощи можно сделать вывод: современные методы диагностики, своевременное комплексное адекватное лечение и добросовестное осуществление сестринского ухода позволяет избежать тяжелых осложнений и способствует выздоровлению больных с ЖКК.
Таким образом, в результате выполнения практической части работы мы выяснили, что синдром ЖКК более чем у 60-75% больных является осложнением язвенной болезни. Кровотечения в Валуйском районе чаще встречаются в возрастном диапазоне от 60 до 75 лет. Структура ЖКК представлена кровотечениями из язв желудка и 12-перстной кишки. А также мы выяснили, что отмечается тенденция к увеличению летальных исходов, что может быть связано с отсутствием приверженности больных к лечению.
ЖКК является актуальной и серьезной проблемой для Валуйского района. Но результаты курации показали, что выполнение всех этапов сестринской помощи позволяет правильно организовать уход, в сотрудничестве с врачами своевременно провести адекватное лечение и избежать неблагоприятных исходов.
Источник
