Презентации по желудочно кишечном тракте
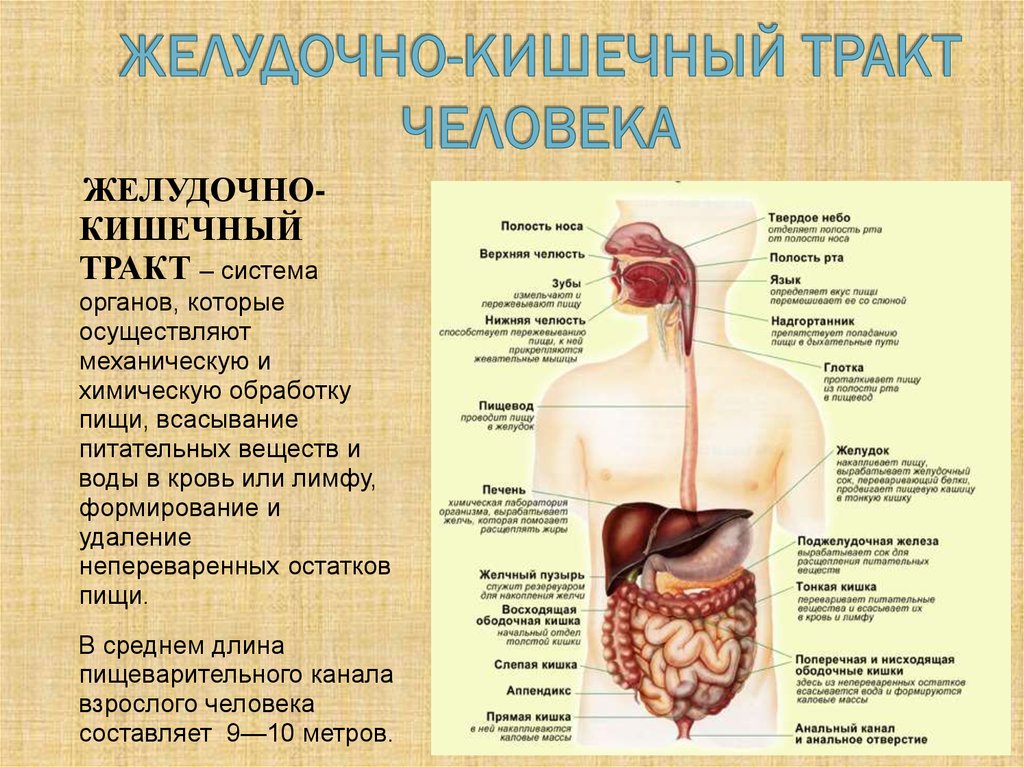
1. ЖЕЛУДОЧНО-КИШЕЧНЫЙ ТРАКТ ЧЕЛОВЕКА
ЖЕЛУДОЧНОКИШЕЧНЫЙ
ТРАКТ – система
органов, которые
осуществляют
механическую и
химическую обработку
пищи, всасывание
питательных веществ и
воды в кровь или лимфу,
формирование и
удаление
непереваренных остатков
пищи.
В среднем длина
пищеварительного канала
взрослого человека
составляет 9—10 метров.
2. Отделы ЖКТ
1.Ротовая полость с зубами, языком и слюнными железами.
2. Глотка.
3. Пищевод.
4. Желудок.
5. Тонкая кишка, включая подотделы:
а) двенадцатиперстная кишка,
б) тощая кишка,
в) подвздошная кишка;
6. Толстая кишка, включая подотделы:
а) слепая кишка с червеобразным отростком,
б) ободочная кишка со своими подотделами:
-восходящая ободочная кишка,
-поперечная ободочная кишка,
-нисходящая ободочная кишка,
-сигмовидная кишка,
в) прямая кишка с широкой частью — ампулой
прямой кишки, и дистальной, нижней частью —
заднепроходным каналом с анальным
отверстием.
3. Ротовая полость
–
начальный отдел
пищеварительной системы, в
котором расположены язык и
зубы. Здесь определяется вкус
пищи, она пережевывается,
смачивается слюной и
начинается процесс ее
переваривания.
Зубы – это костные образования,
расположенные в ротовой
полости.
Функции зубов:
1. Механическая обработка пищи
2. Удержание пищи
3. Участие в образовании звуков
речи
4. Эстетическая — являются
важной частью рта
4. Язык
– подвижный мышечный орган в
ротовой полости, служащий для
определения вкуса, захватывания,
пережёвывания и глотания пищи, а
также для артикуляции речи.
Функции языка. Он активно участвует в
процессе обработки пищи в полости
рта, способствуя ее перемещению
при жевании, перемешиванию со
слюной, обеспечивает вместе с
мягким небом и глоткой
проглатывание пищевого комка.
У грудных детей язык участвует в
акте сосания. Движения мышц языка
принимают участие в формировании
звуков речи, а также музыкальных
звуков, оказывают влияние на
артикуляцию и тембр голоса.
Различные участки поверхности
языка обладают неодинаковой
чувствительностью к вкусовым
раздражителям. К горькому вкусу
более чувствителен корень, к кислому
и соленому — края, к сладкому —
кончик языка.
5. Слюнные железы
— железы
в ротовой полости, которые
выделяют слюну.
Слюна – секрет больших и малых
слюнных желез и мелких желез
слизистой оболочки полости рта.
В слюне (2л/сутки) содержатся
ферменты. Слизистое белковое
вещество муцин участвует в
формировании пищевого комка.
Слюноотделение происходит
рефлекторно.
У человека, кроме многочисленных
мелких слюнных желез, в слизистой
оболочке языка, нёба, щёк и губ
имеется 3 пары крупных слюнных
желез: околоушная, подчелюстная и
подъязычная.
6. Глотка
– часть пищеварительной
трубки и дыхательных путей, которая
является соединительным звеном
между полостью носа и рта, с одной
стороны, и пищеводом и гортанью — с
другой. Представляет собой
воронкообразный канал длиной 11—
12 см, обращённый кверху широким
концом и сплющенный в
переднезаднем направлении. Верхняя
стенка сращена с основанием черепа.
Сзади глотка прикрепляется к
затылочной кости, по бокам — к
пирамидам височных костей. На
уровне VI шейного позвонка глотка,
суживаясь, переходит в пищевод.
В глотке происходит перекрест
пищеварительного и дыхательного
путей.
Функции глотки. Продвижение пищевого
комка из полости рта в пищевод,
проведение воздуха из полости носа
или рта в гортань.
7. Пищевод
– цилиндрическая
мышечная трубка, расположенная
между глоткой и желудком длиной 22-30
см. Пищевод выстлан слизистой
оболочкой, в подслизистой основе его
находятся многочисленные
собственные железы, секрет которых
увлажняет пищу во время ее
прохождения по пищеводу в желудок.
Продвижение пищевого комка по
пищеводу происходит за счет
волнообразных сокращений его стенки
– сокращение отдельных участков
чередуется с их расслаблением.
Функции пищевода:
1. Обеспечение продвижения еды. Эта задача
реализуется за счет перистальтики,
сокращения мышц, изменения в давлении и
силы тяжести.
2. В стенках пищевода секретируется слизь. Ею
насыщается пищевой комок, что облегчает
его проникновение в полость желудка.
3. Обеспечение защиты от обратного
поступления содержимого в верхние отделы
ЖКТ. Эта функция реализуется благодаря
сфинктерам.
8. Желудок
— полый мышечный
орган, расположенный в левом
подреберье и эпигастрии. Является
резервуаром для проглоченной пищи,
а также осуществляет её химическое
переваривание.
Образует до 2,5 л в сутки желудочного
сока. Объём пустого желудка
составляет около 500 мл. После
принятия пищи он обычно
растягивается до 1 л, но может
увеличиться и до четырёх.
Кроме того, осуществляет секрецию
биологически активных веществ и
выполняет функцию всасывания.
Желудок представляет собой
значительное расширение
пищеварительной трубы, которое
располагается между пищеводом и
двенадцатиперстной кишкой. Из
желудка частично переваренная пища
выводится в двенадцатиперстную
кишку.
9. Функции желудка
накопление пищевой массы, её механическая обработка и
продвижение в кишечник;
химическая обработка пищевой массы с
помощью желудочного сока (1—1,5 л/сут), содержащего
ферменты (пепсин, химозин, липазу) и соляную кислоту;
секреция противоанемического фактора Касла (в середине XX
века было замечено, что после резекции
желудка возникает анемия), способствующего всасыванию из
пищи витамина В12;
всасывание ряда веществ (воды, соли, сахара и др.);
экскреторная (усиливается при почечной недостаточности);
защитная (бактерицидная) — за счет соляной кислоты;
эндокринная — выработка ряда гормонов и биологически
активных
веществ (гастрина, мотилина, гистамина, серотонина и др.).
10. Тонкая кишка
– самая длинная часть
пищеварительного тракта (от 2,2 до 4,5м).
Здесь пищевая кашица, обработанная
слюной и желудочным соком,
подвергается действию кишечного сока,
желчи, сока поджелудочной железы,
здесь же происходит и всасывание
продуктов переваривания в кровеносные
и лимфатические капилляры.
В тонкой кишке вырабатываются ферменты,
которые совместно с ферментами,
вырабатываемыми поджелудочной
железой и желчным пузырем,
способствуют расщеплению пищи на
отдельные компоненты. Затем белки
преобразуются в аминокислоты, углеводы
расщепляются на простые сахара, а жиры
— на более мелкие составляющие, что
способствует эффективному всасыванию
питательных веществ.
Именно в тонкой кишке происходит
всасывание большинства лекарственных
веществ.
11. Отделы тонкой кишки:
двенадцатиперстная
кишка
тощая кишка
подвздошная кишка
12. Двенадцатиперстная кишка
– начальный отдел
тонкого кишечника. В неё
открываются протоки
печени и поджелудочной
железы.
Поджелудочная железа
Сок поджелудочной железы
(до 2 л/сутки) содержит
ферменты,
расщепляющие белки,
жиры, углеводы и
нуклеиновые кислоты.
Вырабатывает инсулин.
13. Печень
(1,5 кг) – самая крупная
железа человека, расположена в
брюшной полости, справа, под
диафрагмой.
Именно в печени, поступающие из
кишечника белки, жиры и углеводы
превращаются в легкоусвояемую
форму. В ней образуется
холестерин, желчь и ферменты. Они
выбрасываются в кишечник через
двенадцатиперстную кишку и
участвуют в переваривании пищи.
Желчь не только расщепляет жиры и
способствует всасыванию белков и
углеводов, но и оказывает
бактерицидное действие, уничтожая
болезнетворную микрофлору в
кишечнике.
14. Тощая кишка и подвздошная
Из двенадцатиперстной кишки
пищевая кашица попадает в тощую, а
затем подвздошную кишку.
Благодаря тому, что слизистая
кишечника имеет многочисленные
складки, ворсинки и микроворсинки на
клетках ворсинок, поверхность
мембранного пищеварения и
всасывания очень велика. В ворсинки
входят нервы, капилляры и
лимфатические сосуды.
Какой-либо чётко выраженной
анатомической структуры,
разделяющей подвздошную и тощую
кишки, не существует. Однако имеются
чёткие различия между этими двумя
отделами тонкой кишки: подвздошная
имеет больший диаметр, стенка её
толще, она богаче снабжена сосудами.
15. Толстая кишка
— нижняя,
конечная часть пищеварительного
тракта, а именно нижняя часть
кишечника.
В толстой кишке отсутствуют
ворсинки, железы образуют сок,
бедный ферментами, но там
находится большое количество
бактерий: одни гидролизуют
клетчатку, другие вызывают
гниение белка, ядовитые
вещества, образующиеся при
этом, обезвреживаются печенью,
третьи синтезируют витамины К и
витамины группы В: – В1, В6, В12.
Всасывается вода (до 4 л/сутки),
формируются каловые массы.
16. Отделы толстой кишки
слепая
кишка с червеобразным
отростком
ободочная кишка с её
участками:
– восходящая ободочная кишка
– поперечная ободочная кишка
– нисходящая ободочная кишка
– сигмовидная кишка
прямая кишка с широкой
частью — ампулой прямой
кишки и сужающейся
частью — заднепроходным
каналом, которая
заканчивается анусом.
17. Слепая кишка
представляет собой мешок длиной 3—
8,5 см, расположенный в правой подвздошной области,
ниже места перехода тонкой кишки в толстую. От неё
отходит червеобразный отросток (аппендикс).
В месте соединения тонкой и толстой кишки имеется
илеоцекальный клапан, препятствующий обратному
оттоку пищевых масс из толстой кишки в тонкую.
18. Ободочная кишка
— основной отдел
толстой кишки, продолжение
слепой кишки. Продолжением
ободочной кишки является прямая
кишка. Ободочная кишка не
принимает непосредственного
участия в пищеварении. Но в ней
всасывается большое количество
воды и электролитов.
В ободочной кишке выделяют
следующие отделы:
восходящая ободочная кишка
поперечная ободочная кишка
нисходящая ободочная кишка
сигмовидная кишка
19. Прямая кишка
– сегмент толстой кишки к
низу от сигмовидной ободочной кишки и до
анального отверстия.
Нижняя, узкая часть прямой кишки,
проходящая через промежность, и
находящаяся ближе к анальному отверстию,
называется заднепроходным каналом,
верхняя, более широкая, проходящая в
области крестца — ампулой прямой кишки.
В начальном отделе толстой кишки
завершается ферментативное расщепление
непереваренных пищевых масс,
формирование каловых масс
(пищеварительный сок толстой кишки
содержит много слизи, необходимой для
формирования кала). Пищеварительный сок
в толстой кишке выделяется непрерывно.
Он содержит те же ферменты, которые
имеются в пищеварительном соке тонкого
кишечника, однако их действие ферментов
значительно слабее.
20. Функции ЖКТ:
Моторная (двигательная) функция осуществляется
мускулатурой пищеварительного аппарата и заключается в
жевании, глотании, передвижении пищи по пищеварительному
тракту и удалении из организма непереваренных остатков.
Секреторная функция заключается в выработке железистыми
клетками пищеварительных соков: слюны, желудочного,
поджелудочного, кишечного соков и желчи.
Инкреторная функция связана с образованием в
пищеварительном тракте ряда гормонов, которые оказывают
специфическое воздействие на процесс пищеварения.
Экскреторная функция пищеварительного аппарата
обеспечивается выделением пищеварительными железами в
полость желудочно-кишечного тракта продуктов обмена
(например, мочевины, аммиака, желчных пигментов), воды,
солей тяжелых металлов, лекарственных веществ, которые
затем удаляются из организма.
Всасывательная функция осуществляется слизистой
оболочкой желудка и кишечника.
Источник
1.
Болезни желудочнокишечного тракта
2.
Болезни пищеварительной системы
Обширная группа заболеваний, включающая
первичные заболевания и вторичные.
Болезни пищевода
Болезни желудка
Болезни кишечника
Болезни пищеварительных желез
3.
Болезни пищевода
Среди заболеваний пищевода наибольшее
значение имеют:
Дивертикулы
Воспаления (эзофагит)
Рак пищевода
4.
Дивертикул пищевода
Дивертикул пищевода – ограниченное слепое
выпячивание его стенки, которое состоит из всех
оболочек стенки пищевода (истинный дивертикул)
или только слизистой и подслизистой оболочек,
выпячивающихся через щели мышечной оболочки
(мышечный дивертикул).
5.
Классификация дивертикулов
По локализации и топографии:
фарингоэзофагальные
бифуркационные
эпинефральные
множественные
По особенностям происхождения:
спаечные – в результате воспалительных процессов в
средостении
релаксационные – в основе лежит локальное
расслабление стенки пищевода
6.
Причины образования дивертикула
Врождённые:
неполноценность соединительной и мышечной тканей
стенки пищевода, глотки
Приобретённые:
воспаление
склероз
рубцы сужения
повышение давления в пищеводе
7.
Эзофагит
Эзофагит – воспаление стенки пищевода, возникает
вторично при многих заболеваниях, редко – первично; по
течению различают острый и хронический
8.
Острый эзофагит
катаральный
фибринозный
флегмонозный
язвенный
гангренозный
Особая форма – перепончатый эзофагит
9.
Острый эзофагит. В подслизистой основе
заметны нейтрофилы, справа видна
инфильтрация слизистой оболочки
нейтрофилами
10.
Хронический эзофагит
Слизистая оболочка набухшая, полнокровная, с участками
деструкции эпителия, лейкоплакии и склероза
11.
Рак пищевода
Чаще всего возникает на уровне средней и нижней трети
пищевода, на уровне бифуркации трахеи
Занимает 2 – 5% от всех злокачественных опухолей
12.
Этиология рака пищевода
Развитию рака пищевода способствуют:
хроническое раздражение слизистой оболочки (горячая
грубая пища, алкоголь, курение)
рубцовые изменения после ожогов
хронические желудочно-кишечные инфекции
анатомические нарушения (дивертикулы, эктопии
цилиндрического эпителия и желудочных желез и др.)
Среди предраковых изменений наибольшее значение
имеют: – лейкоплакия;
– тяжёлая дисплазия эпителия;
– эктопия цилиндрического эпителия
13.
Патологическая анатомия рака
пищевода
Макроскопические формы:
кольцевидный плотный
сосочковый
изязвленный
14.
Патологическая анатомия рака
пищевода
Микроскопические формы:
карцинома in situ
плоскоклеточный рак
аденокарцинома
железисто-плоскоклеточный рак
мукоэпидермальный рак
недифференцированный рак
Метастазы преимущественно лимфогенные
15.
Плоскоклеточный рак пищевода
16.
Слева вверху видны остатки слизистой
оболочки пищевода. Справа видны
солидные гнёзда неопластических клеток,
инфильтрирующие подслизистую оболочку.
17.
При большом увеличении в
инфильтрирующих гнёздах видны обильная
розовая цитоплазма и чёткие клеточные
границы, типичные для плоскоклеточного
рака.
18.
Осложнения рака пищевода
прорастание опухоли в соседние органы – трахею,
средостение, желудок, плевру
образование пищеводно-трахеальных свищей
развитие аспирационной пневмонии
абсцесс и гангрена лёгких
эмпиема плевры
гнойный медиастинит
рано развивается кахексия
19.
Болезни желудка
Среди заболеваний желудка наибольшее
значение имеют:
Хронический гастрит
Язвенная болезнь желудка
Рак желудка
20.
Гастрит
Гастритом называется воспаление слизистой
оболочки желудка
По
течению
различают
острый
и
хронический гастрит
21.
Острый гастрит
Развивается вследствие раздражения слизистой оболочки
алиментарными, токсическими, микробными факторами
В зависимости от особенностей морфологических изменений
выделяют выделяют следующие формы острого гастрита:
Катаральный (простой)
Фибринозный
Гнойный (флегмонозный)
Некротический (коррозивный)
Наиболее часто встречающаяся форма – катаральный гастрит
22.
Типичная картина острого гастрита.
Слизистая оболочка диффузно
гиперемирована
23.
Острый гастрит. Слизистая оболочка
желудка инфильтрирована нейтрофилами
24.
Хронический гастрит
В морфогенезе хронического гастрита большую
роль играют нарушение регенерации и
структурная перестройка слизистой оболочки
25.
Классификация хронического
гастрита
По этиологии и особенностям патогенеза выделяют
гастриты А, В и С. Преобладает гастрит В,
гастриты А и С встречаются редко.
26.
Классификация хронического
гастрита
Гастрит А – аутоиммунный гастрит.
Аутоиммунное заболевание, связанное с появлением
аутоантител к липопротеиду париетальных клеток и
внутреннему фактору, блокирующих его связывание с
витамином В12
Часто сочетается с другими аутоиммунными заболеваниями
(тиреоидит, Аддисонова болезнь)
Проявляется преимущественно у детей и стариков
Локализуется в фундальном отделе
Характерны резкое снижение секреции HCl (ахлоргидрия),
гиперплазия G-клеток и гастринемия
Сопровождается развитием пернициозной анемии
27.
Аутоиммунный гастрит
Атрофия СО желудка с кишечной метаплазией
Кишечная метаплазия СО
желудка, гиперплазия
эндокринных G- клеток
28.
Классификация хронического
гастрита
Гастрит В – неиммунный гастрит
Наиболее часто встречаемая форма гастрита
Этиологию связывают с Helicobacter pilori, который
обнаруживают у 100% больных
В развитии также играют роль различные эндогенные и
экзогенные факторы (интоксикации, нарушение ритма
питания, злоупотребление алкоголем)
Локализуется в антральном отделе, может
распространяться на весь желудок
29.
Хронический гастрит В, связанный с
Helicobacter pylori
30.
Helicobacter pylori в желудке пациента с
хроническим гастритом В. Окраска
метиленовым синим
31.
Классификация хронического
гастрита
Гастрит С – рефлюкс-гастрит
Связан с забросом содержимого
двенадцатиперстной кишки в желудок
Часто возникает у людей, перенесших резекцию
желудка
Локализуется в антральном отделе
Секреция HCl не нарушена и количество
гастрина не изменено
32.
Классификация хронического
гастрита
В зависимости от морфологической картины выделяют:
– поверхностный (неатрофический)
– атрофический гастрит.
33.
Поверхностный гастрит
Лимфоцитоплазмоцитарный инфильтрат
располагается в поверхностных отделах слизистой
оболочки желудка на уровне валиков
Прогноз обычно благоприятный. В ряде случаев
может переходить в атрофический гастрит
34.
Язвенная болезнь
Язвенная болезнь – хроническое заболевание,
морфологическим субстратом которого является
хроническая рецидивирующая язва желудка или
двенадцатиперстной кишки
35.
Микроскопически язва чётко отграничена,
нормальная слизистая оболочка слева переходит в
глубокую язву, основание которой содержит
некротические остатки. Ветвь артерии в основании
язвы повреждена и кровоточит
36.
Слизистая оболочка справа вверху сливается с
прорывающей слизистую оболочку язвой слева
37.
Патогенез
38.
Морфогенез хронической язвы
В ходе формирования хроническая язва проходит стадии
эрозии и острой язвы.
Эрозия – это поверхностный дефект, образующийся в
результате некроза слизистой оболочки
Острая язва – более глубокий дефект, захватывающий не
только слизистую оболочку, но и другие оболочки стенки
желудка. Имеет неправильную округло-овальную форму и
мягкие края.
Дно острых эрозий и язв окрашено в чёрный цвет вследствие
накопления солянокислого гематина
39.
Осложнения язвенной болезни
1. Язвенно-деструктивные:
прободение (перфорация) язвы
пенетрация (в поджелудочную железу, стенку толстой кишки, печень и
пр.)
кровотечение
2. Воспалительные:
гастрит, перигастрит
дуоденит, перидуоденит
3. Язвенно-рубцовые:
стеноз входного и выходного отверстий желудка
стеноз и деформация луковицы двенадцатиперстной кишки
4. Малигнизация язвы желудка (не более чем в 1%)
5. Комбинированные осложнения
40.
Рак желудка
В течение многих лет являлся самой распространённой
злокачественной опухолью, однако в последние два
десятилетия во всём мире наблюдалась тенденция к
отчётливому снижению заболеваемости и смертности от
него
Преобладает в возрасте после 50 лет, чаще встречается у
мужчин
В возникновении играют роль эндогенно образующиеся
нитрозоамины и экзогенно поступающие с пищей
нитриты (используют при изготовлении консервов);
обсуждается возможная роль Helicobacter pylori
41.
К заболеваниям с повышенным риском
возникновения рака желудка относят: аденому
желудка (аденоматозный полип), хронический
атрофический гастрит, пернициозную анемию,
хроническую язву, культю желудка
К предраковым процессам в желудке в
настоящее время относят только тяжёлую
дисплазию эпителия
42.
Классификация рака желудка
В зависимости от локализации выделяют рак:
пилорического отдела
малой кривизны с переходом на заднюю и переднюю стенки
желудка
кардиального отдела
большой кривизны
дна желудка
В пилорическом отделе и малой кривизне локализуются 3/4
всех карцином желудка
Рак желудка может быть субтотальным и тотальным
43.
Классификация рака желудка
2. Клинико-анатомические (макроскопические) формы рака
желудка
а) рак с преимущественно экзофитным экспансивным
ростом:
бляшковидный
полипозный
грибовидный (фунгозный)
изъязвлённый рак: а) первично-язвенный; б)
блюдцеобразный (рак-язва); в) рак из хронической язвы
(язва-рак)
44.
Классификация рака желудка
3. Гистологические типы рака желудка (классификация
ВОЗ)
а) аденокарцинома
по строению:
тубулярная
сосочковая
муцинозная (слоистый рак)
по степени дифференцировки:
высокодифференцированная
умеренно дифференцированная
низкодифференцированная
45.
Аденокарцинома желудка
46.
Умеренно дифференцированная
аденокарцинома желудка, прорастающая в
подслизистую оболочку. Неопластические
железы различаются по размеру
47.
При большем увеличении в неопластических
железах заметны митозы, увеличено соотношение
ядер и цитоплазмы, выражен гиперхроматизм
48.
Низкодифференцированная аденокарцинома при большом
увеличении. Видны ряды инфильтрирующих неопластических
клеток с выраженным полиморфизмом, во многих клетках
присутствуют вакуоли, заполненные муцином
49.
Метастазирование рака желудка
Осуществляется лимфогенным,
гематогенным и имплантационным путём
50.
Болезни кишечника
Аппендицит
Болезнь Крона
Неспецифический язвенный колит
Псевдомембранозный колит
Ишемический колит
51.
Аппендицит
Аппендицит – воспаление червеобразного
отростка слепой кишки
Различают две клинико-морфологические
формы аппендицита: острый и хронический
52.
Морфологические формы острого
аппендицита
1. Простой
2. Поверхностный
3. Деструктивный:
а) флегмонозный:
б) флегмонозно-язвенный:
в) апостематозный:
г) гангренозный:
53.
Хирургически удалённый аппендикс. Заметны
признаки острого аппендицита – гиперемия,
коричнево-жёлтый экссудат
54.
Микроскопически при остром аппендиците
выражены воспаление и некроз слизистой
оболочки
55.
Осложнения острого аппендицита
Возникают при деструктивных формах аппендицита.
а) перфорация:
с развитием разлитого гнойного перитонита
с развитием периаппендикулярного абсцесса с последующим
разрастанием фиброзной ткани и уплотнением
б) эмпиема отростка:
развивается при обструкции проксимальных отделов отростка
в) пилефлебитические абсцессы печени:
связаны с гнойным тромбофлебитом сосудов брыжейки и
пилефлебитом (воспаление полой вены)
56.
Хронический аппендицит
развивается после перенесённого острого
аппендицита
характеризуется склеротическими и
атрофическими процессами,
лимфогистиоцитарной инфильтрацией
57.
Болезнь Крона
Морфологическая характеристика
В стенке кишки развивается хроническое воспаление,
захватывающее все слои стенки
Более чем в половине случаев образуются неспецифические
гранулёмы без некроза (напоминают саркоидные), выражен
фиброз подслизистого слоя
Типично скачкообразное поражение кишки: поражённые участки
кишки чередуются с нормальными
Характерно утолщение стенки поражённого сегмента кишки с
сужением просвета
Глубокие щелевидные поперечные и продольные язвы; отёк
подслизистого слоя сохранившихся участков кишки с выбуханием
покрывающей их слизистой оболочки, что придаёт ей вид
«булыжной мостовой»
58.
Тонкий кишечник при болезни Крона. Поверхность
слизистой оболочки узловата, с гиперемией, очаговым
поверхностным изъязвлением.
59.
Микроскопически для болезни Крона характерно
трансмуральное воспаление. Клетки воспаления
проходят через подслизистую и мышечную оболочку и
проявляются на серозной поверхности в виде узловых
инфильтратов с бледными грануломатозными центрами
60.
При большом увеличении гранулематозную природу
болезни Крона подтверждает присутствие эпителиоидных
клеток, гигантских клеток, множества лимфоцитов.
Специальная окраска на микроорганизмы не даёт
результатов.
61.
Осложнения болезни Крона
Диарея, синдром мальабсорбции
Кишечная непроходимость (вследствие рубцового сужения)
Свищи – межкишечные, кишечно-пузырные, кишечновлагалищные, наружные и пр.
Примерно у 3% больных развивается рак кишки
62.
Формирование свища при болезни Крона. Видна
трещина, проходящая через слизистую и подслизистую
оболочки к мышечной и формирующая свищ
63.
Неспецифический язвенный колит
Морфологическая характеристика
Изменения ограничены толстой кишкой
Воспаление и изъязвления ограничены слизистой оболочкой и
подслизистым слоем;
Изъязвления могут быть обширными с сохранением лишь
небольших участков слизистой оболочки, которые образуют
«псевдополипы»
Макроскопически слизистая оболочка кишки обычно красная с
гранулированной поверхностью
64.
Неспецифический язвенный колит. Видны псевдополипы
в виде приподнятых красных островков воспалённой
слизистой оболочки
65.
Микроскопически воспаление при язвенном колите
ограничено слизистой оболочкой. Здесь слизистая
оболочка разрушается воспалительным процессом с
изъязвлением
66.
При большом увеличении заметно интенсивное
воспаление слизистой оболочки, потеря
бокаловидных клеток в эпителии, на поверхности
присутствует экссудат, клетки острого и хронического
воспаления
67.
Крипт-абсцесс при неспецифическом язвенном колите нейтрофильный экссудат в железистых просветах
крипт, подслизистая оболочка воспалена, в железах
заметна потеря бокаловидных клеток,
гиперхроматические ядра с воспалительной атипией
68.
Осложнения
Токсический мегаколон – состояние, при котором отмечается
значительное расширение кишки
Перфорация кишки
У 5-10% больных развивается рак кишки
69.
Псевдомембранозный колит
Вызывается энтеротоксином, вырабатываемым
Clostridium difficile (обычный компонент кишечной
микрофлоры)
Возникает (чаще всего) после лечения антибиотиками
широкого спектра действия
Проявляется выраженной интоксикацией, диареей
70.
Псевдомембранозный колит. Слизистая поверхность
кишки гиперемирована, частично покрыта
зеленовато-жёлтым экссудатом.
71.
Микроскопически псевдомембрана состоит из клеток
воспаления, некротизированного эпителия и слизи, где
происходит разрастание микроорганизмов. Подлежащая
слизистая оболочка не повреждена, кровеносные сосуды
застойны.
72.
Ишемический колит
Развивается преимущественно у пожилых людей
Связан со склерозом сосудов стенки кишки,
возникающим при атеросклерозе, сахарном диабете и
других заболеваниях, сопровождающихся
артериосклерозом
73.
Ишемический колит.
Выражен фиброз,
отложения
гемосидерина,
экскавации красных
клеток
74.
Осложнения ишемического колита
кровотечение
перфорация, перитонит
Источник