Презентация желудочно кишечные кровотечения
Вы можете изучить и скачать доклад-презентацию на
тему Желудочно-кишечные кровотечения.
Презентация на заданную тему содержит 17 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас – поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Слайд 2
Описание слайда:
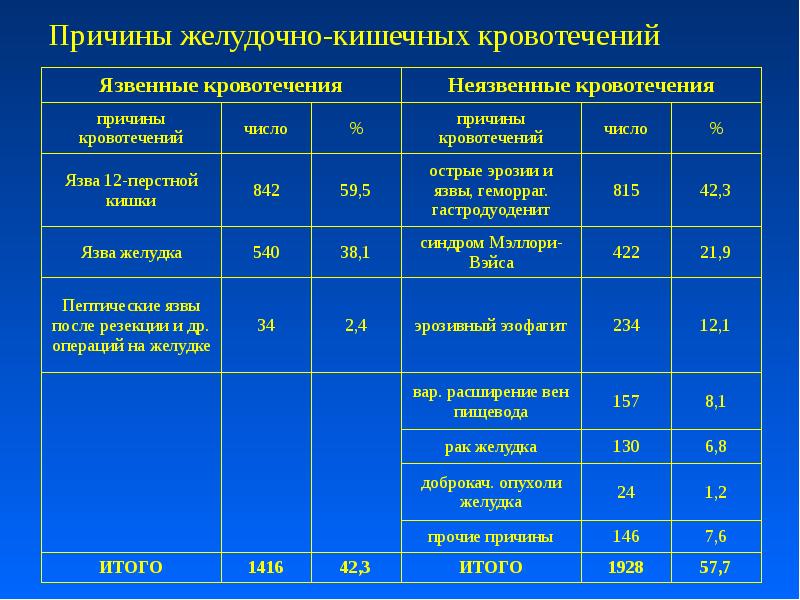
Причины желудочно-кишечных кровотечений
Слайд 3
Описание слайда:
Наиболее частыми причинами кровотечений из нижнего отдела ЖКТ.
ангиодисплазии тонкой и толстой кишки;
дивертикулез кишечника (в том числе Меккелев дивертикул);
опухоли и полипы толстой кишки;
опухоли тонкой кишки;
хронические воспалительные заболевания кишечника;
инфекционные колиты;
туберкулез кишечника;
геморрой и анальные трещины;
инородные тела и травмы кишечника;
аортокишечные свищи;
гельминтозы.
Слайд 4
Описание слайда:
Кровотечение разной степени интенсивности может происходить из артерий, вен, капилляров. Различают кровотечения скрытые (оккультные), проявляющиеся вторичной гипохромной анемией, и явные.
Скрытые кровотечения часто бывают хроническими и происходят из капилляров, сопровождаются железодефицитной анемией, слабостью, снижением гемоглобина и эритроцитов. Скрытое кровотечение можно выявить исследованием кала или желудочного содержимого на присутствие крови (бензидиновая или гваяковая проба).
Слайд 5
Описание слайда:
Клиническая картина
Ранними признаками острой массивной кровопотери являются внезапная слабость, головокружение, тахикардия, гипотония, иногда обморок.
Позже возникает кровавая рвота (при переполнении желудка кровью), а затем мелена.
Характер рвотных масс (алая кровь, сгустки темно-вишневого цвета или желудочное содержимое цвета “кофейной гущи”) зависит от превращения гемоглобина под влиянием соляной кислоты в солянокислый гематин. Многократная кровавая рвота и появление впоследствии мелены наблюдаются при массивном кровотечении. Рвота, повторяющаяся через короткие промежутки времени, свидетельствует о продолжающемся кровотечении; повторная рвота кровью через длительный промежуток времени — признак возобновления кровотечения.
Слайд 6
Описание слайда:
Клиническая картина
При осмотре обращают на себя внимание страх и беспокойство больного. Кожные покровы бледные или цианотичные, влажные, холодные. Пульс учащен; артериальное давление может быть нормальным или пониженным. Дыхание учащенное. При значительной кровопотере больной испытывает жажду, отмечает сухость слизистых оболочек полости рта.
Слайд 7
Описание слайда:
Степени тяжести кровотечения по клиническим данным и результатам исследования ОЦК:
I степень – легкая кровопотеря: общее состояние больного удовлетворительное, умеренная тахикардия(до 100 ударов в мин.),АД в норме, ЦВД 5-15 см.вод.ст., диурез не снижен, содержание Hb≥100 г/л, дефицит ОЦК до 20% к должному.
II степень – средняя кровопотеря: общее состояние больного средней тяжести, частота пульса до 110 ударов в мин., АДсистол.≥90 мм.рт.ст., ЦВД<5 см.вод.ст., умеренная олигурия, содержание Hb≥80 г/л, дефицит ОЦК от 20 до 29%.
III степень – тяжелая кровопотеря: состояние больного тяжелое, частота пульса >110 ударов в мин., АДсистол.<90 мм.рт.ст., ЦВД – 0, олигурия, метаболический ацидоз, содержание Hb<80 г/л, дефицит ОЦК 30 и больше.
Слайд 8
Описание слайда:
Обследование и лечение больных с острым кровотечением осуществляют в отделении реанимации, где проводят следующие первоочередные мероприятия:
1) катетеризация подключичной вены или нескольких периферических для быстрого восполнения дефицита ОЦК, измерения ЦВД;
2) зондирование желудка для его промывания и контроля за возможным возобновлением кровотечения;
3) экстренная эзофагогастродуоденоскопия и одновременная попытка остановки кровотечения обкалыванием кровоточащей язвы или коагуляцией кровоточащего сосуда;
4) постоянная катетеризация мочевого пузыря для контроля за диурезом (он должен составлять не менее 50—60 мл/ч);
5) определение степени кровопотери;
6) кислородная терапия;
7) гемостатическая терапия;
8) аутотрансфузия (бинтование ног);
9) очистительные клизмы для удаления крови, излившейся в кишечник.
Слайд 9
Описание слайда:
Эзофагогастродуоденоскопия является наиболее информативным методом диагностики кровотечения.
По данным эндоскопического исследования различают три стадии язвенных кровотечений (по Форрест), имеющие значение в алгоритме выбора метода лечения:
I стадия — активно кровоточащая язва.
II стадия — признаки остановившегося свежего кровотечения, видны тромбированные сосуды на дне язвы, сгусток крови, прикрывающий язву или остатки крови в желудке или двенадцатиперстной кишке.
III стадия — отсутствие видимых признаков кровотечения
Слайд 10
Описание слайда:
Эндоскопическая классификация язвенных кровотечений по Форресту(1987г.)
F IA – струйное кровотечение из язвы
F IB – капельное кровотечение из язвы
F IIA – тромбированные сосуды на дне язвы
F IIB – сгусток крови, закрывающий язву
F IIC – язва без признаков кровотечения
F III – источники кровотечения не обнаружены
Слайд 11
Описание слайда:
Для выбора лечебной тактики при ЖКК необходимо диагностировать:
что послужило источником кровотечения;
продолжается ли кровотечение и если да, то каковы темпы кровопотери;
какова тяжесть перенесенной кровопотери
Ответить на эти вопросы можно на основании тщательного изучения клинической картины заболевания и оценки результатов вспомогательных методов исследования.
Слайд 12
Описание слайда:
Относительные критерии угрозы рецидива кровотечения
Слайд 13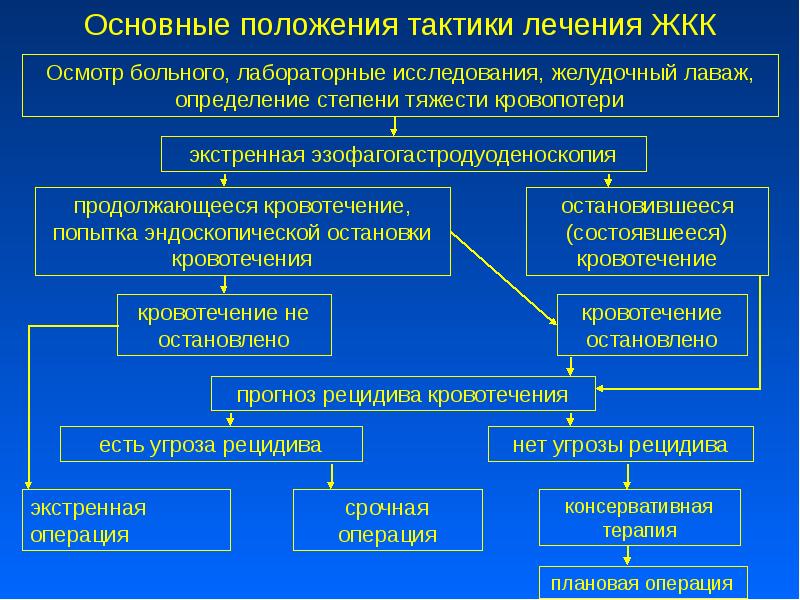
Слайд 14
Описание слайда:
Краткая схема консервативного лечения
Строгий постельный режим.
Голод.
Холод на живот.
Желудочный лаваж:
Диагностический — при поступлении перед ФЭГДС промывание желудка с препаратами кальция, аминокапроновой к-той и адреналином через толстый зонд до чистых промывных вод.
Профилактический — больным с угрозой рецидива вводят тонкий назогастральный зонд на весь период предоперационной подготовки.
Контрольный — зондирование желудка в течение первых 2 сут. у больных, подлежащих консервативному лечению.
Рациональная инфузионно-трансфузионная терапия, переливание препаратов крови при средней и тяжелой кровопотере до стабилизации Hb на уровне 100 г/л в условиях нормоволемии.
Гемостатическое лечение. В/в капельное введение препаратов кальция, аминокапрон. к-ты, викасола и дицинона в течение первых 2—3-х суток; в/м введение викасола, дицинона, применение сандостатина в/в капельно (25-50 мкг/ч) в течение 2-5 дней для остановки и профилактики рецидивов кровотечения.
Современное противоязвенное лечение. Пациентам с угрозой рецидива кровотечения в рамках предопер. подготовки показано использование только парентерального пути введения лекарств (пероральный прием любых медикаментов, жидкости и пищи им ПРОТИВОПОКАЗАН).
Слайд 15
Описание слайда:
Хирургическое лечение кровоточащей язвы.
● При кровоточащей язве желудка рекомендуются следующие операции: стволовая ваготомия с экономной резекцией желудка и гастроею-нальным анастомозом по Ру или Бильрот-I. У ослабленных больных предпочтительнее малотравматичная операция — стволовая ваготомия, гастротомия с иссечением язвы и пилоропластикой.
При кровоточащей язве двенадцатиперстной кишки производят стволовую или селективную проксимальную ваготомию с прошиванием кровоточащих сосудов и пилоропластикой;
при сочетанных язвах двенадцатиперстной кишки и желудка — стволовую ваготомию в сочетании с антрумэктомией и анастомозом по Ру
При синдроме Мэллори —Вейса применяют тампонаду зондом Блейкмора. При безуспешности тампонады производят операцию гастротомии с ушиванием дефекта слизистой оболочки
Слайд 16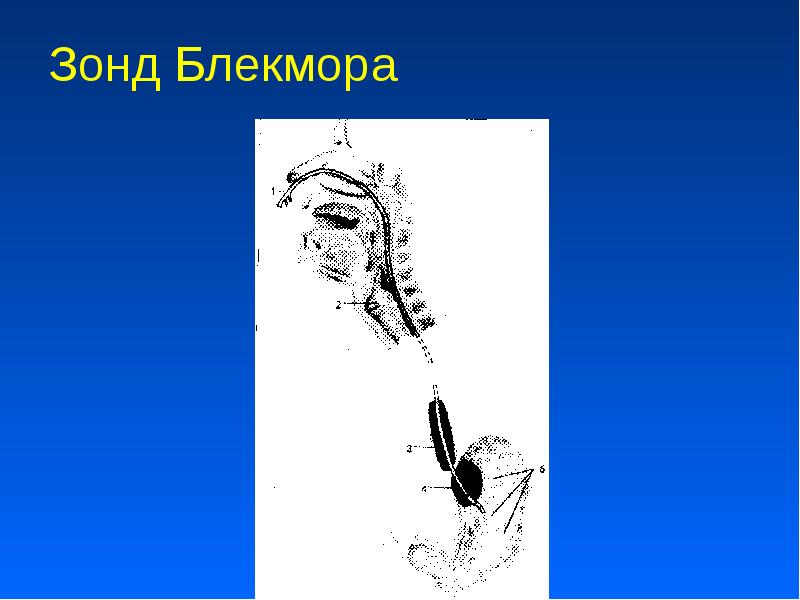
Описание слайда:
Зонд Блекмора
Слайд 17
Описание слайда:
Желудочно-кишечное кровотечение следует дифференцировать от легочного кровотечения, при котором кровавая рвота имеет пенистый характер, сопровождается кашлем, в легких нередко выслушивают разнокалиберные влажные хрипы.
Презентация успешно отправлена!
Ошибка! Введите корректный Email!
Источник
- Скачать презентацию (0.2 Мб)
- 363 загрузки
- 3.0 оценка
Ваша оценка презентации
Оцените презентацию по шкале от 1 до 5 баллов
Рецензии
Добавить свою рецензию
Аннотация к презентации
Посмотреть и скачать бесплатно презентацию по теме “Желудочно-кишечное кровотечение”. pptCloud.ru — каталог презентаций для детей, школьников (уроков) и студентов.
Формат
pptx (powerpoint)
Количество слайдов
20
Слова
Конспект
Отсутствует
Содержание
Слайд 1
Желудочно-кишечное кровотечение
подготовила уч-ся группы МС-406Кухоренко Наталья
Слайд 2
Содержание:1. определение2. причины3. клиника4. неотложная помощь5. Принципы Лечения6. Хирургическое лечение7.виды операций по срочности8. послеоперационный уход9. Реабилитация
Слайд 3
Определение.
Желудочно-кишечное кровотечение — кровотечение в полость желудка или двенадцатиперстной кишки.
Слайд 4
Причины кровотечений.
1. ИЗ ВЕРХНИХ ОТДЕЛОВ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Язвенная болезнь
Эрозивный гастрит и эзофагит
Расширение вен пищевода
Синдром Маллори-Вейсса
Другие причины:
стрессовые язвы
Артериовенозные дефекты и злокачественные новообразования
Кровотечения имеющие ЛОР-источники (могут быть приняты за желудочно-кишечные кровотечения)Слайд 5
2. ИЗ НИЖНИХ ОТДЕЛОВ ЖЕЛУДОЧНО- КИШЕЧНОГО ТРАКТА
Дивертикулез
Ангиодисплазия
Другие причины:
карцинома
гемморой
вследствие полипов
в результате воспалительного заболевания кишечникаСлайд 6
Классификация.
1. По этиологии:
Язвенные кровотечения при:
хронических каллёзных и пенетрирующих язвах
пептических язвах желудочно-кишечных анастомозов
острых язвах, возникающих в результате токсического или лекарственного (салицилаты, стероидные гормоны) воздействия на слизистую оболочку желудка или кишки, стрессовых (ожоговый, кардиогенный, травматический, психический шок) язвах, при системных заболеваниях (атеросклероз, гипертоническая болезнь, ка-пилляротоксикоз, лейкозы, цирроз печени, уремия и т.д.), эндокринных язвах (синдром Золлингера-Эмисона, гиперпаратиреоз).Слайд 7
Неязвенные кровотечения при:
варикозном расширении вен пищевода и желудка при портальной гипертёнзии
ущемлённой грыже пищеводного отверстия диафрагмы
синдроме Мэллори-Вёйсс (трещинах слизистой пищеводно-желудочного перехода) эрозивном геморрагическом гастрите
доброкачественных и злокачественных опухолях желудка и кишки
дивертикулах пищеварительного тракта
химических ожогах желудка
инородных телах пищевода и желудка.Слайд 8
2. По локализации источника кровотечения:
пищеводные
желудочные
тонкокишечные
толстокишечные.
3. По клиническому течению:
остановившееся
рецидивирующее
продолжающееся.Слайд 9
Клиника.
При желудочно-кишечном кровотечении возможны рвотакровью (гематомезис), появление черного кала (мелены) и выделение алой крови из прямой кишки. Черный кал свидетельствует о кровотечении из высоких отделов пищеварительного тракта – желудка или двенадцатиперстной кишки. Он является следствием воздействия на кровь кислоты желудка и бактерий, продолжавшегося в течение нескольких часов перед дефекацией.При длительном кровотечении могут появляться симптомы анемии: быстрая утомляемость, неестественная бледность, боли в грудной клетке, головокружение.
На значительную потерю крови указывают такие симптомы, как повышение частоты пульса, понижение артериального давления и уменьшение мочеотделения. У больного бывают холодные липкие руки и стопы. Снижение доставки кислорода к головному мозгу, вызванное потерей крови, влечет за собой cпутанность сознания, дезориентацию, сонливость и даже шок.Слайд 10
По степени кровопотери больные подразделяются на три группы:
1.Кровопотеря легкой степени тяжести — состояние больного удовлетворительное, АД в норме, пульс до 100 ударов в минуту; Нв не ниже 100 г/л; Эр 3,5 10/л; гематокрит 35; дефицит до 20% к должному; удельный вес крови 1053 — 1040.
2.Кровопотеря средней степени тяжести — заметная бледность кожных покровов, однократная потеря сознания, повторная рвота, жидкий дегтеобразный стул. АД снижено до 90 мм. рт, ст.; пульс 120 ударов в минуту; Нв не ниже 80 гр/л; Эр 2,5 10/л; гематокрит 25-30 ед.; удельный вес крови 1050 — 1045; дефицит ОЦК от 20 до 29%.
3. Кровопотеря тяжелой степени — частая потеря сознания, обильная кровавая рвота, мелена. Частота пульса более 110 ударов в минуту; АД снижено до 80 мм. рт. ст.; холодный пот; резкая бледность кожных покровов; Нв ниже 80 г/л; гематокрит ниже 25 ед.; Эр 1,5 10″/л; удельный вес крови ниже 1044; дефицит ОЦК 30% и больше.Слайд 11
Неотложная помощь.
1. Холод на область предполагаемого источника кровотечения;
2. Запрещение приема пищи и воды;
3. Строгий постельный режим;
4. Внутривенное введение 10 мл 10% раствора кальция глюконата медленно;
5. 4 мл 1% раствора викасола;
6. 100 мл 5% раствора эпсилон-аминокапроновой кислоты;
7. При геморрагическом шоке и коллапсе – струйно внутривенно
плазмозамещающий раствор до подьема артериального давления до 80 мм рт.
ст., затем продолжать вливание капельно;
8. Одновременно кислородотерапия через маску или носовые катетеры;
9. При критической артериальной гипотонии: 2 мл 0,1% раствора адреналина
гидрохлорида, или 2 мл 0,2% раствора норадреналина, или 0,5 мл 1%
раствора мезатона в 5% растворе глюкозы (500 мл);
10. Все больные с острыми желудочно-кишечными кровотечениями и
подозрениями на это тяжелое осложнение должны госпитализироваться в
дежурный хирургический стационар лежа на носилках в сопровождении
врача.Слайд 12
Принципы лечения.
Комплексная гемостатическая терапия.
Инфузионная:
Аминокапроновая кислота 5%-200 мл;
Дицинон 2 мл в/в;
Кальция хлорид 10%-10 мл в/в;
Фибриноген 1-2 г на 250 мл 0,9% р-раNaCl;
Викасол 1%-3 млСлайд 13
2. Местная:
Строгий постельный режим
Холод на подложечную область
Промывание желудка ледяной водой
Введение в желудок по зонду адреналина или норадреналина (0,1% р-р 4 мл) вместе с 100—150 мл 5% р-ра кислоты аминокапроновой (или дают пить по 1 ст.л. этой смеси через 15 мин).Слайд 14
3. Лечебная эндоскопия:
Обкалывание язвы 0,1% р-ром адреналина или норадреналина, электрокоагуляция, прошивание сосуда металлической клипсой, лазерная коагуляция, аппликация медицинского клея МК № 6, 7, 8.4. Эндоваскулярная эмболизация кровоточащего сосуда с помощью суперселективного введения искусственного эмбола через бедренную артерию.
Слайд 15
Коррекция волемических нарушений.
Восполнение ОЦК. Переливание крови и её компонентов: 60—80% от дефицита ОЦК, плазма нативная, сухая замороженная 200—800 мл, декстраны, альбумин, протеин, кристаллоиды.
Стабилизация гемодинамики.
Ликвидация метаболического ацидоза – натрия гидрокарбонат (4% р-р 200 мл).
Восстановление микроциркулировании – реополиглюкин 400 мл в/в, пентоксифиллин 5—15 мл в 250 мл 0,9% р-ра NaCl.Слайд 16
Хирургическое лечение.
Показания к операции:
Экстренная операция – до 2 ч. Продолжающееся кровотечение 2-3 степени тяжести, рецедив кровотечения.
Срочная операция – остановившееся кровотечение при наличии тромбов в язве, рецедив кровотечения в стационаре.
Плановые операции выполняют при стабилизации гемостаза, небольших язвах при наличии в них тромбов и кровопотере легкой степени.Слайд 17
Тактика операции:
Чем тяжелее состояние заболевшего, тем менее травматичной обязана быть операция. При крайне тяжёлом состоянии кровоточащая язва желудка или двенадцатиперстной кишки на передней стенке может быть иссечена, а на задней стенке прошита. Рецидив кровотечения наблюдают в 20—30% случаях.
Если позволяет состояние заболевшего (АД более 100 мм рт.ст.), при кровоточащих язвах желудка и двенадцатиперстной кишки может быть выполнена ваготомия с иссечением язвы и пилоропластикой.
При синдроме Мэллори-Вейсса выполняют гастротомию и прошивание кровоточащих сосудов трещины (операция Бейе).
При кровотечении из варикозно расширенных вен пищевода и кардиального отдела желудка показано прошивание вен цепьевидными швами со стороны слизистой оболочки.
Кровоточащие опухоли желудка — показание к радикальной или паллиативной (при наличии метастазов) резекции или гастрэктомии.Слайд 18
Послеоперационный период.
Послеоперационное ведение заболевших осуществляют с учётом
тяжести кровопотери, объёма операции и присутствия
сопутствующих заболеваний.
Больные находятся в отделении реанимации или интенсивной терапии.
Режим постельный до 4—5 дней, учитывая степень анемии и объём операции.
Объём инфузионной терапии зависит от дефицита ОЦК (традиционно в первые сутки составляет 3000—4000 мл с в последствиидующим уменьшением к 5 дню до 1,5—2 л). Количество гемо-трансфузий зависит от степени анемии. Ежедневно переливают плазму, протеин, альбумин, альвезин по 200—400 мл, реополиглюкин по 400 мл, пентоксифиллин по 5 мл, кристаллоиды (5% р-р глюкозы, р-р Рйнгера-Локка), витамины С, В, викасол).
Антибиотикотерапия необходима, т.к. больные предрасположены к инфекциям.Слайд 19
После операции первые 2 дня больной через рот ничего не получает. Производят парентеральное питание: подкожное и внутривенное введение различных кровезаменителей,глюкозы,крови,питательные клизмы.
со 2—3-го дня назначают стол № 0 (бульон, кисель),
с 4—5-го дня — стол № 1а (добавляют сухари),
с 6—7-го дня — стол №16 (кашицеобразная пища),
с 10—12-го дня при отсутствии осложнений больного переводят на общий стол.Желудочный зонд в последствии промывания удаляют на 2—3 день если соблюдать условие восстановившейся моторики желудка. На 3 день ставят очистительную клизму. Швы снимают через один — на 4—5 дни, остальные — на 10 день.
Слайд 20
Реабилитация.
Строгое соблюдение щадящего диетического и физического режимов в течение 6—8 мес.
Больным, перенёсшим паллиативную операцию по поводу язвенного желудочного кровотечения, через 1 год рекомендуют стационарное обследование и при обнаружении язвы — плановая радикальная операция.
Посмотреть все слайды
Предложить улучшение Сообщить об ошибке
Спасибо, что оценили презентацию.
Мы будем благодарны если вы поможете сделать сайт лучше и оставите отзыв или предложение по улучшению.
Добавить отзыв о сайте
Источник