При дисбактериозе можно колоноскопию
По роду своей деятельности, проводя колоноскопию, приходится часто сталкиваться с жалобами пациента и сетования его на дисбактериоз кишечника, подкрепленное анализом кала с количественным составом микрофлоры толстой кишки. На основании этого анализа, определив референсные значения по количеству различных микроорганизмов, многие специалисты, гастроэнтерологи и терапевты, выносят диагноз «дисбактериоз кишечника» и пытаются загнать микрофлору в эти референсные значения.
Вот это и есть ошибка, над нашими анализами и попытками такой трактовки, уж если не смеются, то деликатно улыбаются консультанты и эксперты за рубежом.
Почему?
В желудочно-кишечном тракте человека находится до 100 триллионов микробов, которые живут в гармонии со своим хозяином и выполняют процессы, жизненно важные для здоровья. 70% иммунных клеток находится в кишечнике. Изменения нормальной микрофлоры кишечника (дисбактериоз) связаны с рядом болезненных состояний не только самого кишечника, но и включая депрессию, ожирение и диабет.
Микробиом кишечника также индивидуален и неповторим, как радужка глаза, рисунок кожи на подушечках пальцев, рисунок сосочком на языке и т.д., и поэтому привести многомиллионное многообразие микробиома (набор микроорганизмов) к референсу и стандарту не возможно. Это было бы реальным, если бы обращающийся к нам пациент, следил за этим микробиомом и делал анализы по количественному соотношению своей флоры в зависимости от своего возраста, пищевых привычек и потребленной пищи, от времени года, и географического места положения. Все это влияет на количество и качество микроорганизмов в нашем кишечнике.
Диагностика
В настоящее время определяют до 25 видов микроорганизмов. А это всего лишь 10% от всех бактерий, живущих в кишке. Можете представить, какова ошибка? Забор материала обычно происходит из прямой кишки. А микрофлора в тонкой кишке и толстой кишке по ее отделам может значительно разниться. Существуют определенные трудности в культивировании некоторых бактерий, чтобы они выросли и определить их вид. Необходимо учитывать сроки доставки в лабораторию и условия хранения материала.
На изменение и нормализацию индивидуального состава микроорганизмов в кишке положительно влияют хорошее настроение за счет влияние и выработки серотонина; употребление фруктов, квашеной капусты, листовые овощи и фасоль; как можно меньше обработанных продуктов и субпродуктов, фастфуда.
Кишечные бактерии могут быть пусковым механизмом при аутоиммунных заболеваниях
Обнаружены коковые бактерии, которые самостоятельно могут проникать за пределы кишки. Их обнаруживают в лимфатических узлах и паренхиматозных органах. Ученые обнаружили присутствие данных бактерий в печени у пациентов с аутоиммунным заболеванием. Аутоиммунное воспаление подавлялось антибиотиками или использованием вакцин против этих микроорганизмов. Полученные результаты уже дают возможность разработать новые методы лечения хронических аутоиммунных заболеваний, таких как системная красная волчанка, а также аутоиммунных заболеваний печени.
S. Manfredo Vieira, M. Hiltensperger, et al., Translocation of a gut pathobiont drives autoimmunity in mice and humans. Science, 2018; 359 (6380).
https://www.mayo.edu/re/labs/gut-microbiome/publications
©
Источник
В каких случаях вам показана или противопоказана колоноскопия
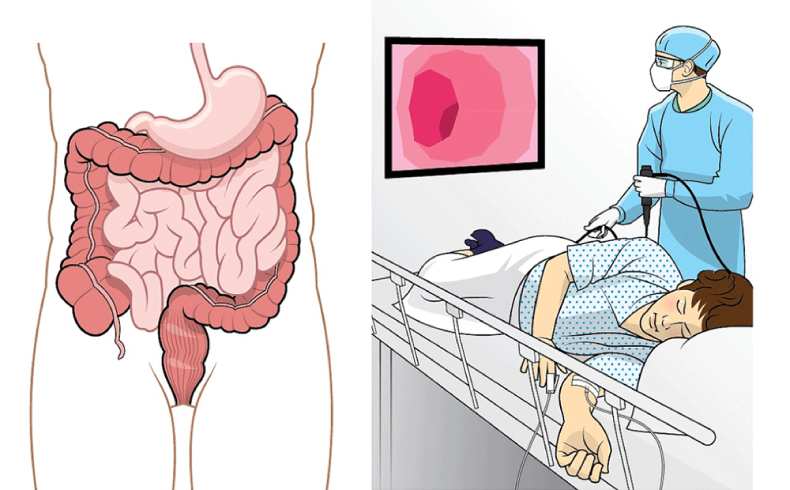
Колоноскопией называют серьёзное эндоскопическое исследование толстой кишки на предмет диагностики её патологий или нарушений в ее работе. Выполняется диагностическая процедура при помощи специального прибора – колоноскопа, который позволяет исследовать толстую кишку почти на всей её протяжённости. В ходе проведения колоноскопии есть возможность оперативного выполнения некоторых процедур лечебного характера: извлечение попавшего в толстую кишку инородного тела, остановку кровотечения, иссечение полипа и пр.
Показания к проведению колоноскопии
Этот информативный диагностический метод эндоскопического исследования подходит тем пациентам, у которых есть любые жалобы на проблемы с желудочно-кишечным трактом, на основании которых врач может заподозрить заболевания толстой кишки. Также есть абсолютные показания к проведению колоноскопии, при их наличии другие методы исследования будут бесполезны.
- Подозрение на наличие злокачественной опухоли в толстом кишечнике. Колоноскопия в этом случае необходима, в первую очередь, для выполнения забора образца для биопсии.
- Наличие в толстой кишке полипов. При колоноскопии возможно оперативное иссечение этих доброкачественных новообразований совместно с проведением биопсии для исключения наличия раковых клеток.
- Появление крови в стуле, что свидетельствует об открывшемся кровотечении в нижних отделах кишечника.
- Повторяющиеся рецидивы кишечной непроходимости. Колоноскопия потребуется, если другими методами точную причину патологии установить не удаётся.
- Подозрение на болезнь Крона. Колоноскопия и проведение забора материала для биопсийного исследования проводится в обязательном порядке для исключения наличия в толстом кишечнике специфических образований, именуемых гранулемами, характерных для хронического воспаления слизистой оболочки толстого кишечника, что является основным симптом этой болезни;
- при наличии симптомов неспецифического язвенного колита, для постановки точного диагноза необходимо проведение колоноскопии, как информативного метода обнаружения наличия на стенках прямой кишки язв, подтверждающих аутоиммунное поражение.
Колоноскопия также может быть назначена в качестве дополнительного обследования для постановки точного диагноза, определения этиологии и выбора наиболее подходящей схемы лечения. Такими относительными показаниями к её проведению могут быть:
- наличие частых запоров и поносов, неясной этиологии;
- длительное и беспричинное на первый взгляд повышение температуры тела до субфебрильных цифр (37 – 37, 5);
- резкое снижение веса без ухудшения питания и других причин;
- беспричинная анемия с трудом поддающаяся терапии;
- периодически появляющиеся рези и боли в животе, которые самостоятельно проходят и вновь появляются без всякой системы.
Кроме того, колоноскопия может быть назначена в постоперационном периоде после удаления злокачественных или доброкачественных опухолей толстого кишечника и иссечения спаек, а также для диспансерного наблюдения за состоянием слизистой его оболочки при терапии стенозов, инвагинаций и язвенного колита.
Противопоказания к проведению колоноскопии
Поскольку колоноскопия является сложной диагностической процедурой, при которой, после полного очищения кишечника, в заднепроходное отверстие тела вводится эндоскопический прибор, следующий по толстой кишке, для её проведения существуют и определённые противопоказания. Противопоказания для проведения колоноскопии толстого кишечника также как и показания являются абсолютными и относительными.
Абсолютными противопоказаниями к проведению этой диагностической процедуры будут те, при наличии которых проведённое таким образом исследование может привести к серьёзному нарушению состояния его здоровья, а именно:
- гнойное воспаление брюшной области, именуемое в медицинской среде перитонит;
- инфаркт-миокарда, при котором полностью отмирает определённый участок сердечной мышцы;
- состояние шока, когда артериальное давление падает ниже отметки 70 мм рт.ст.;
- колит стремительной формы его развития;
- перфорация кишечника, при которой её содержимое выходит в брюшную полость.
Наличие этих противопоказаний является строжайшим запретом на проведение колоноскопии, даже при наличии у пациента показаний к ней.
Относительными противопоказаниями будут те состояния пациента, при которых колоноскопическое обследование не принесёт должного результата. К ним можно отнести:
- наличие кишечного кровотечения – скопление крови, как в брюшной полости, так и в толстом кишечнике, сделает невозможным визуальный осмотр его стенок и состояния слизистой оболочки;
- недавно проведённая полостная операция органов брюшной полости – колоноскопия может стать причиной расхождения швов;
- наличие дивертикулита – при этой патологии происходит выпячивание кишечника, что делает невозможным прохождение по толстой кишке колоноскопа и проведения адекватного её исследования;
- наличие у пациента искусственного клапана сердца – колоноскопию следует отложить до проведения антибиотикотерапии для исключения возможного инфицирования этого клапана;
- наличие у пациента паховой или пупочной грыжи, в которую может выпадать кишечная петля.
В проведении колоноскопии пациенту может быть отказано в том случае, если за сутки до её проведения он не подготовился должным образом. Подготовка к колоноскопии заключается в постепенном и полном очищении кишечника от каловых масс, которые могут помешать проведению и самой процедуре, и получению всех необходимых исследований, включая биопсийный материал.
Колоноскопия не проводится без согласия самого пациента, которого при назначении этого обследования информируют о ходе проведения этой процедуры. Если пациент категорически против такого метода обследования своего организма, тогда ему подбирают другие диагностические процедуры.
Узнать стоимость процедуры “Видеоколоноскопия”
Диагностика и лечение Эндокринология Гастроэнтерология Проктология
Источник
Полный текст статьи:

Какие могут быть осложнения после процедуры
Осложнения и негативные последствия после эндоскопического осмотра толстой кишки развиваются достаточно редко. Обычно они связаны с недостаточной подготовкой к проведением процедуры либо нарушением режима питания.
К наиболее распространенным нарушениям функции кишечника после колоноскопии относятся:
- Нарушения стула (диарея, запор).
- Метеоризм.
- Боли в животе.
- Кровянистые выделения из прямой кишки.
- Боль, жжение в области заднего прохода.
- Тошнота, слабость.
- Повышение температуры тела.
Эти симптомы возникают в результате раздражения стенки кишечника из-за воздействия колонокопа и введения газа, расширяющего просвет кишки. В большинстве случаев они проходят самостоятельно в течение нескольких дней. Кровянистые выделения и повышение температуры обычно появляются если в процессе исследования удалялись полипы, либо осуществлялись другие инвазивные вмешательства.
Правильное питание после колоноскопии
Основной метод профилактики негативных последствий и восстановления функций кишечника после колоноскопии – соблюдение правильной диеты. В число продуктов, которые можно употреблять входят:
- Нежирные разновидности мяса, рыбы.
- Вареные яйца, омлеты «на пару».
- Овощной бульон.
Важно потреблять достаточное количество жидкости – не менее 2-х литров ежедневно. Лучше пить обычную чистую воду, зеленый чай. Все блюда нужно готовить методом отваривания либо запекания, перед употреблением дополнительно измельчить. Твердые продукты нужно вводить постепенно, не ранее чем через сутки после эндоскопического обследования.
Питание должно быть дробным, небольшими порциями по 5-6 приемов пищи в сутки. Это позволит кишечнику легко адаптироваться к нормальным нагрузкам.
Каких продуктов нужно избегать
Нужно исключить все продукты, содержащие грубую клетчатку, способствующие газообразованию, содержащие вещества, способные усугубить раздражение слизистой оболочки кишки. В число продуктов, которые нужно исключить из рациона, входят:
- Жирные разновидности рыбы и мяса.
- Консервы, маринады.
- Колбасные изделия и субпродукты.
- Бобовые, грибы и орехи.
- Специи и острые пряности.
- Сдобная выпечка.
Не рекомендуется употреблять квас, кофе, категорически запрещены спиртные напитки.
Диету нужно соблюдать в течение 3-5 дней после эндоскопического обследования. Этого достаточно для полноценной нормализации работы толстой кишки.
Если в ходе колоносокпии выполнялось удаление полипов либо другие инвазивные манипуляции, в первые сутки рекомендуется поголодать. Прием пищи нужно начинать на второй день с жидкого киселя, бульона либо рисового отвара. В следующие 14 дней нужно соблюдать вышеописанную диету.
Нормализация микробиоты кишечника
Восстанавливать микробиоту кишечника после колоноскопии обычно нет необходимости. Если после процедуры появились признаки дисбактериоза, можно принимать пробиотики (культуры лакто- и бифидобактерий). Лучше делать это в сочетании с пробиотиками – веществами, способствующими питанию и росту нормальной микробиоты кишечника.
Источник
Полный текст статьи:

По статистике выявления ранних раков в России – скрининговый осмотр толстой кишки (тотальная колоноскопия) показан всем пациентам старше 40 лет!
Подозрение на наличие злокачественной опухоли в толстом кишечнике. Колоноскопия в этом случае необходима, в первую очередь, для выполнения забора образца для биопсии.
Наличие в толстой кишке полипов. При колоноскопии возможно оперативное иссечение этих доброкачественных новообразований совместно с проведением биопсии для исключения наличия раковых клеток.
Появление крови в стуле, что свидетельствует об открывшемся кровотечении в нижних отделах кишечника.
Повторяющиеся рецидивы кишечной непроходимости. Колоноскопия потребуется, если другими методами точную причину патологии установить не удаётся.
Подозрение на болезнь Крона. Колоноскопия и проведение забора материала для биопсийного исследования проводится в обязательном порядке для исключения наличия в толстом кишечнике специфических образований, именуемых гранулемами, характерных для хронического воспаления слизистой оболочки толстого кишечника, что является основным симптом этой болезни;
При наличии симптомов неспецифического язвенного колита, для постановки точного диагноза необходимо проведение колоноскопии, как информативного метода обнаружения наличия на стенках прямой кишки язв, подтверждающих аутоиммунное поражение.
Колоноскопия также может быть назначена в качестве дополнительного обследования для постановки точного диагноза, определения этиологии и выбора наиболее подходящей схемы лечения. Такими относительными показаниями к её проведению могут быть:
- наличие частых запоров и поносов, неясной этиологии;
- длительное и беспричинное на первый взгляд повышение температуры тела до субфебрильных цифр (37 – 37, 5);
- резкое снижение веса без ухудшения питания и других причин;
- беспричинная анемия с трудом поддающаяся терапии;
- периодически появляющиеся рези и боли в животе, которые самостоятельно проходят и вновь появляются без всякой системы.
Кроме того, колоноскопия может быть назначена в постоперационном периоде после удаления злокачественных или доброкачественных опухолей толстого кишечника и иссечения спаек, а также для диспансерного наблюдения за состоянием слизистой его оболочки при терапии стенозов, инвагинаций и язвенного колита.
Показаниями для колоноскопии и обследования кишечника могут стать некоторые видимые симптомы, среди которых:
- хронический жидкий стул
- наличие кровянистых испражнений после дефекации
- стул черного цвета
- скопления слизи в кале
- анемия хронического характера
- наличие продолжительных болей в проекциях толстой кишки
- нарушение отхождения собирающихся газов в кишечнике
- длительные запоры (непроходимость) могут указывать на наличие дивертикулов (патологические изменения кишки, характеризующиеся ее уплотнением и выпячиванием)
Незамедлительное обследование нужно провести в случаях:
- при эрозивных изменениях состояния слизистой толстой кишки и ее воспалении (к примеру, при болезни Крона)
- в случаях, когда при проведении различных медицинских процедур были выявлены полипы на стенках толстой кишки
- при подозрении на наличие в просвете кишки новообразований (при этом обязательна биопсия тканей)
- воспаление стенок кишки
Обязательно нужно проходить обследование, если ранее был факт оперативного вмешательства на различных отделах толстой кишки, а также лицам старше 50-летнего возраста.
Более правильный вариант – проходить диспансеризацию каждые 4-5 лет, в которую входят гастроскопия и колоноскопия!
Призываем Вас при достижении 35 лет выполнить диагностическую колоноскопию. Далее, если нет патологии, 1 раз в 4-5 лет.
Своевременно выполненная колоноскопия может спасти Вам жизнь!!!
Если патология выявлена на ранней стадии, его можно вылечить эндоскопически!
Если у Вас остались вопросы по данной теме, Вы можете их задать специалисту на форуме по ссылке:Форум для пациентов. Вопрос-ответ!
Читайте:Способы подготовки к колоноскопии
Обсуждение способов подготовки:Форум для пациентов
Источник
анонимно, Мужчина, 24 года
Добрый день. Примерно лет 7 периодически бывают проблемы с ЖКТ (непродолжительные боли, нарушения стула), делал несколько раз ФГДС, диагноз хронический гастрит, УЗИ на котором все нормально, немного повышен уровень билирубина (Болезнь Жильбера), кровь на сахар и т.д. в норме. В основном симптомы появляются после употребления пищи, стрессов, нарушения питания. До этого наблюдался у других гастроэнтерологов и периодически пропивал курс лечения. В этот рас попал к другому и он уже вот второй год подряд настаивает сделать колоноскопию. Стоит ли ее делать при таких симптомах? Уж очень не хочется делать весьма тяжелую процедуру для организма, есть риск получить перфорацию и т.д. Да, я понимаю, что некоторым людям это действительно необходимо, но мне то стоит так рисковать? Приехал в одну поликлинику, там эндоскопист сказал мне, что лучшее ее мне не делать в таком возрасте, а вот в другом месте ничего не сказали. Сказали придти на процедуру, перед этим выпить Фортранс, в день исследования кеторол 2.0 В/М…
Приветствую! Колоноскопия очень информативная процедура. Синдром раздраженного кишечника не является абсолютным показанием, к тому же нужно учесть Ваш возраст. Общие рекомендации такие – первая колоноскопия делается по достижению 50 лет (по медицинским стандартам США), в России предлагают ее сделать в 41 год. Но если в течении 7 лет периодически происходят срывы пищеварения, то подразумевается, что это поддерживает воспаление в слизистой толстой кишки. За 7 лет воспаления могут произойти некоторые изменения, которые все же лучше поймать в самом начале, а не на излете (аденомы и полипы, дисплазия). По поводу перфорации – это не оправданное беспокойство. Это очень редкое осложнение, возникает либо у не опытных эндоскопистов, либо на очень измененной слизистой, дряблой и рыхлой ( у стариков или при НЯК, б. Крона, дивертикулах) Рекомендую Вам найти опытного эндоскописта, который сделал как минимум 1000 колоноскопий. Для комфортной колоноскопии можете узнать, где в Вашем городе делают это исследование под наркозом (под седацией. С Пропофолом). Под седацией Вы не почувствуете никаких сложностей. С ответами на многие Ваши вопросы можете ознакомится на сайте «Записки врача-эндоскописта»: https://dr-endoscopy.ru/articles/colonoscopy-narcosis/ В целом не переживайте, не бойтесь. Я рекомендую сделать колоноскопию.
анонимно
Сегодня прошел данную процедуру. К сожалению, процедура оказалась слишком болезненной, как пояснил эндоскопист, из-за резкого изгиба он не смог пройти сигмовидную кишку, т.к. мог ее порвать. После чего в заключении написал: хронический атрофический проктосигмоидит, долихосигма? Для подтверждения диагноза долихосигма направил на ирригоскопию. Поэтому у меня возникли вопросы: 1. Опасно ли? 2. Я сам виноват, что не дотерпел всю процедуру и исследование толстого кишечника прошло не до конца(возможно там могли быть и другие заболевания, если бы прошел все)? 3. Ирригоскопию также болезненно выполнять, как и колоноскопию (нужно пить 4л фортранса, бороться с обезвоживанием, жаждой, учащенным сердечным пульсом)?
Снова здравствуйте! Если эндоскопист не смог пройти сигмовидную кишку, то скорее всего это молодой врач, с недостаточным опытом колоносокопий. Хотя и гуру такое редко случается, так что мне трудно судить, почему не получилась колоноскопия в полном объеме. 1.Ирригоскопия не опасна, при этой процедуре вводят в кишку контраст и делают серию снимков. 2. Вы не виноваты в том, что врач не смог расправить правильно изгиб сигмовидной кишки – существует множество приемов и хитростей, чтобы с этим справиться. 3.Перед ирригоскопией нужно очистить кишечник. По поводу обезвоживания, жажды и учащенного пульса не понятно. При подготовки к колоноскопии таких симптомов не встречается. Фортранс не влияет на обезвоживание, не вызывает жажду и повышения сердечных сокращений.
анонимно
Вот уже 4 день после колноскопии беспокоят боли с левой стороны под ребром (особенно, когда ем или делаю резкие движения, под вечер особенно), вздутие живота, тяжесть в эпигастральной области, могла быть повреждена слизистая? Придется обратиться к гастроэнтерологу…
Приветствую! Дискомфорт и боли после еды, при движении, тяжесть в эпигастральной области и вздутия ни коим образом не могут связаны с проведенной Вам колоноскопии, которая к тому же закончилась в сигмовидной кишке. До селезеночного изгиба врач не дошел даже, так как не расправил изгиб в сигмовидной кишке. Можно предположить, что если исследователь долго пытался пройти поворот в сигмовидной кишки, пытаясь зацепиться за изгиб, слизистая могла быть повреждена. Если дискомфорт не пройдет, сделайте обзорный снимок рентгена для исключения расслоения слизистой за счет и нагнетения воздуха, случайно, под слизистую сигмовидной кишки при травматизации. Но это большая редкость, к тому же Вас должны были бы беспокоить боли по левому флангу и спине, возможна температура. Дистанционно этого нельзя понять, обратитесь к дежурному хирургу.
Источник