При кишечной колике поднимается температура
 Повышенная температура тела наблюдается при воспалении желудка нечасто. Обычно ее вызывают острые формы заболевания реже — обострение хронического процесса.
Повышенная температура тела наблюдается при воспалении желудка нечасто. Обычно ее вызывают острые формы заболевания реже — обострение хронического процесса.
В любом случае лихорадка на фоне гастрита – повод насторожиться. Она может быть спровоцирована не воспалительными изменениями в слизистой желудка, а более серьезными болезнями, протекающими под маской гастрита. Поэтому пациент должен иметь ясное представление о том, когда пора бить тревогу и идти на прием к врачу.
В каких случаях при воспалении желудка поднимается температура
Основные причины лихорадки при остром гастрите:
- Инфекционный процесс. Температурная реакция возникает в ответ на проникновение в пищеварительный тракт болезнетворного микроба. При этом воспаление обычно развивается не только в желудке, но и в кишечнике. Температура повышается до 38 ˚C, а иногда и выше.
- Аутоиммунный гастрит, связанный с нарушением иммунитета и выработкой антител против собственных клеток организма, обычно сопровождается нарастанием температуры до субфебрильных цифр.
- Химическое повреждение слизистой желудка. Под агрессивным действием кислот, щелочей, высоких доз алкоголя в стенке желудка начинаются процессы некроза – разрушения тканей. На этом фоне выделяются токсичные вещества, и температура тела повышается.
- Агрессивная пища или переедание. После употребления трудноперевариваемых или раздражающих продуктов также начинаются воспалительные изменения в слизистой, сопровождающиеся небольшим подъемом температуры тела до 37,5 ˚C.
Во всех перечисленных случаях гипертермии сопутствуют симптомы диспепсии: тошнота, рвота, боли в животе, изжога, диарея. Для инфекционных болезней характерен интоксикационный синдром: головная боль, слабость, снижение работоспособности, боли по всему телу, озноб.
Лихорадка при хроническом гастрите
Обострение хронического гастрита тоже способно провоцировать подъем температуры. Однако особенности лихорадки зависят от формы болезни.
При гипоацидном или атрофическом гастрите лихорадка, как правило, связана с употреблением слишком жирных, сложных для переваривания блюд. При недостаточной выработке ферментов и соляной кислоты пища не может переработаться до конца, начинаются процессы гниения, брожения, в ней размножаются патогенные бактерии.
Нарушения усугубляются тем, что обеззараживающая функция желудка в условиях дефицита соляной кислоты также не срабатывает. Температура при пониженной секреции обычно нарастает медленно, до 37-38 ˚C.
Гиперацидный гастрит также может стать причиной лихорадки. В данном случае она развивается в ответ на активный воспалительный процесс и гибель эпителиальных клеток под влиянием соляной кислоты. В такой ситуации температура редко поднимается выше 37,5 ˚C.

Температурная реакция на фоне эрозивного гастрита всегда заставляет насторожиться, поскольку она может быть симптомом внутреннего кровотечения либо перерождения эрозии в язву желудка. Главным признаком желудочного кровотечения является изменение стула. Из-за примеси переваренной крови он становится черным, дегтеобразным.
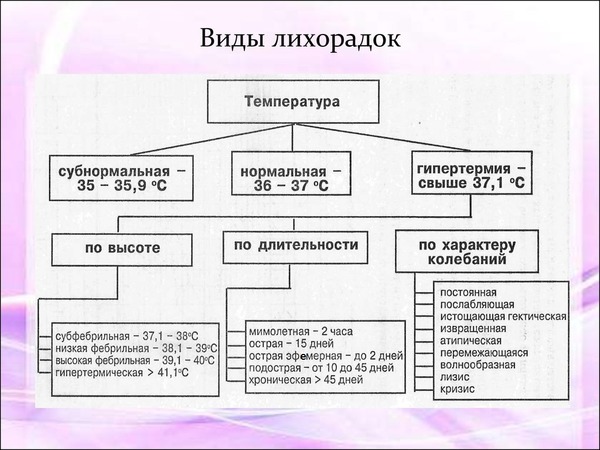
Важная информация. Нужно обращать внимание на тип повышения температуры. При хроническом гастрите обычно наблюдается постоянная или послабляющая лихорадка, при которой суточные температурные колебания не превышают 1 ˚C. Другие варианты с выраженными перепадами температуры в течение суток могут быть признаком жизнеугрожающего состояния.
Как не пропустить опасное заболевание
Важно помнить о том, что между гастритом и гипертермией не всегда есть причинно-следственная связь. Лихорадка может быть вызвана множеством других болезней, связанных с пищеварительным трактом либо с патологией других органов и систем. Желудочно-кишечные причины:
- острый панкреатит – сопровождается опоясывающими болями в верхних отделах живота, многократной, не приносящей облегчения рвотой, общим ухудшением состояния;
- желудочно-кишечное кровотечение – помимо характерного стула, проявляется бледностью кожи, падением артериального давления;
- желчная колика, холангит – застревание камня в желчном протоке и воспаление его стенок сопровождаются фебрильной температурой, ознобами, болями в правом подреберье, желтухой;
- перфорация или пенетрация язвы – прободение или прорастание язвы желудка в соседние органы — вызывает развитие перитонита, повреждение поджелудочной железы, печени, брюшины; при этом болевой синдром становится интенсивным и разлитым;
- флегмона желудка – гнойное расплавление стенки органа, сопровождается выраженной болью в эпигастрии и температурой, зачастую превышающей порог в 39 ˚C;
- злокачественные новообразования пищеварительного тракта также вызывают подъем температуры, но в этом случае она нарастает постепенно, редко бывает высокой и сохраняется длительное время.
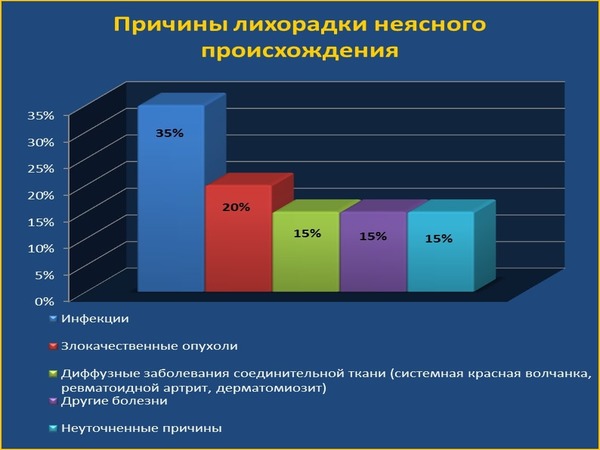
К причинам гипертермии, не связанным с желудочно-кишечным трактом, относятся инфекции другой локализации, аллергические реакции, бессимптомное воспаление почек, миокардит и другие серьезные болезни.
Внимание! Если температура повышается до 38 ˚C и более, то это повод обратиться к врачу, как и сохраняющийся дольше 5 дней субфебрилитет. Если лихорадка сопровождается симптомами кровотечения, прободения язвы, желтухой, интенсивными острыми болями, то нужно немедленно вызвать скорую помощь.
Чем сбить температуру при гастрите
Главная проблема при повышенной на фоне гастрита температуре заключается в невозможности принять обычные жаропонижающие и противовоспалительные средства. Это связано с их негативным воздействием на слизистую пищеварительного тракта. Нестероидные противовоспалительные препараты только усилят воспаление и болевой синдром.
Самым правильным решением будет прием лекарств, защищающих слизистую желудка (Лосек, Омез, Нексиум, Альмагель, Гевискон) при гиперацидном гастрите или ферментных средств (Фестал, Мезим, Креон) при гипоацидном.
Если температура ниже 38 ˚C и не сопровождается общим недомоганием, болями в суставах и мышцах, головной болью, то необходимости в применении жаропонижающих средств нет. Если же температурная реакция более высокая и на ее фоне значительно страдает общее состояние пациента, то допустимо выпить таблетку Парацетамола после одного из блокаторов желудочной секреции – Омеза, Нексиума, Лосека.
Почему температуру не стоит сбивать
Лихорадка считается защитной реакцией на воспаление, проникновение в организм чужеродного объекта. По данным медицинской литературы, на фоне повышения температуры более активно вырабатываются антитела к микробам, увеличивается концентрация в крови защитных клеток – лейкоцитов, замедляются процессы жизнедеятельности и скорость размножения многих бактерий.
 Именно поэтому снижать субфебрильную температуру не следует, тем самым вы лишь усложните организму процесс борьбы с инфекцией и воспалением.
Именно поэтому снижать субфебрильную температуру не следует, тем самым вы лишь усложните организму процесс борьбы с инфекцией и воспалением.
Все негативные последствия высокой температуры проявляются только при достижении порога в 39 ˚C или длительном субфебрилитете.
Особенно осторожно следует сбивать температуру у детей. В связи с несовершенными механизмами терморегуляции лихорадка у них всегда достигает более высоких цифр. Даже температура в 39 ˚C не считается для детей критической.
О том, как правильно оказывать помощь детям при повышении температуры, подробно рассказывает доктор Е. О. Комаровский в этом видео:
Можно ли обойтись без лекарств?
Помочь организму справиться с высокой температурой можно и без применения жаропонижающих лекарств.
- В первую очередь нужно проветрить комнату. Температура в помещении не должна превышать 23 ˚C при влажности 40-60 %.
- Хорошо помогают обтирания водой комнатной температуры, но не льдом и не спиртом. Они вызывают спазм периферических сосудов и уменьшают теплоотдачу.
- Соблюдайте диету. Лихорадка развивается при остром гастрите либо обострении хронического. В таких случаях в первые сутки рекомендуется полный голод. В дальнейшем – максимально щадящий рацион.
- Больше пейте. Пить разрешается минеральную воду без газа, при умеренном обострении – теплое молоко с медом, отвар шиповника, при гипоацидном гастрите – клюквенный морс.
Повышение температуры – важный симптом, на который обязательно следует обратить внимание. Даже невысокая лихорадка при гастрите – признак тяжелого течения болезни. Поэтому, несмотря на то, что вам удалось справиться с температурой всего за пару дней, посетить врача все равно желательно.
Возможно, есть необходимость пройти комплексное обследование и провести коррекцию лечения. Если же лихорадка достигает высоких цифр и сохраняется в течение недели, то визит к доктору становится обязательным. Чем раньше вы обратитесь за медицинской помощью, тем меньше будет риск осложнений.
Источник
Кишечные колики у детей и взрослых никогда не рассматриваются как отдельное заболевание, хотя врачам свойственно называть это обособленной патологией кишечника, не имеющей серьезной подосновы. Как правило, колика – это симптом заболевания ЖКТ, требующий немедленного и детального обследования во избежание осложнения ситуации.
Сама колика представляет собой спазм тонкой или толстой кишки, сопровождающийся приступообразной болью. Причины ее возникновения могут носить совершенно разный характер, зависеть от возраста человека, его пищевых пристрастий и т.д.
Симптомы кишечных колик у взрослых людей проявляются в виде:
- нестерпимо острых приступообразных болевых ощущений на фоне сильного спазма. Они имеют свойство нарастать и отдавать в половые органы (касается женщин) и в яички (характерно для мужчин). Несмотря на то, что сама боль может не проходить в течение нескольких часов, все это время живот остается мягким, температура тела не поднимается, общее состояние не ухудшается;
- отрыжки, рвоты, повышенного образования газов и тошноты, если человек параллельно страдает гастритом в острой форме;
- диареи с большим количеством слизи;
- ухудшения общего самочувствия, слабости и отвращения к еде.
Колики у взрослых людей вполне могут перерасти в непроходимость кишечника – крайне опасное состояние, сопровождающееся закупоркой просветов толстой или тонкой кишки. Если это случилось, наблюдается рвота, мучительная и непроходящая боль в животе, апатичность, неспособность испражниться, вздутие, падение артериального давления. Эти симптомы как нельзя лучше характеризируют критичность ситуации и необходимость срочной госпитализации.
У взрослых кишечные колики могут быть следующих видов:
- Ректальные или прямокишечные, сопровождающиеся ложными позывами к испражнению;
- Аппендикулярные, для которых свойственна сильная боль в правом боку. Как правило, такой симптом означает острый воспалительный процесс в аппендиците;
- Свинцовые. В данном случае на лицо будут все симптомы отравления организма свинцом, а именно: высокая температура, зажатость мышц живота, кровотечение из десен, серый налет на зубах и деснах;
- Почечные, которым присущи боли, отзывающиеся в поясничном и паховом отделе, жар, низкое давление, минимальное или полностью отсутствующее мочеиспускание, тошнота, головокружения, утрата сознания;
- Печеночные. В ситуации с печеночными коликами наблюдается рвота с желчными включениями, горькая слюна, боль под правым ребром, отдающая в лопатку и ключицу;
- Панкреатические, при которых боль как бы опоясывает живот.
Кишечные колики у детей младшего возраста и грудничков считаются чуть ли не нормой, и, как объясняют сами медики, являются логичным этапом становления ЖКТ в целом. В реальности это патологическое состояние, которое мешает ребенку полноценно отдыхать, развиваться и радоваться жизни.
Симптомы спазмов знакомы чуть ли не каждому родителю, а это:
- проблемами с дефекацией;
- метеоризмом;
- тошнотой;
- головной болью;
- нервным возбуждением;
- сильными абдоминальными болями;
- острой болью в животе;
- тошнотой;
- повышенным давлением;
- капризами ребенка, его апатичностью, вялостью;
- резким облегчением общего состояния после открывшегося поноса, знаменующего окончание спазма.
Острые колики у детей распознаются по таким признакам:
- Внезапные болевые ощущения, вынуждающие малыша сильно кричать;
- Напряженные мышцы живота;
- Неоднородный и жидкий стул с примесью слизи и зловонным амбре;
- Короткие приступы боли.
Если колики у детей не являются последствием занесения инфекции в кишечник, то общее состояние не ухудшается высокой температурой. Логично будет предположить, что наличие в ЖКТ инфекции будет причиной жара, причем довольно сильного.
Наряду с ним ребенка будут мучить все остальные типичные симптомы инфицирования кишечника: расстройство стула, тошнота, побледнение кожного покрова и т.д.
Определенные патологические состояния организма могут влиять на частоту появления колик у ребенка.
В частности, спазмы в животе нередко свидетельствуют о наличии одной из следующих патологий:
- Нарушенный процесс переваривания еды, когда кусочки таковой попадают в кишечник и провоцируют неприятные симптомы. Как правило, такое положение вещей свойственно гастриту, язве желудка, печеночным заболеваниям;
- Кишечная инфекция, брюшной тиф, сальмонеллез, холера и прочие болезни, оказывающие негативное влияние на кишечную моторику;
- Гельминтоз. Аскариды, сбивающиеся в тугие клубки, закупоривают кишечные просветы и раздражают нервные окончания кишечного тракта в целом, что и становится причиной проблемы;
- Нестабильность и уязвимость нервной системы. Как показывает медицинская практика, мнительные, худосочные, впечатлительные и нервные дети чаще страдают кишечными спазмами. Причем последние могут начаться даже в обычной жизни, к примеру, перед выступлением на сцене или плановым походом к врачу.
Причины колик у взрослых выглядят следующим образом:
- Язвы желудка, ненормальная работа поджелудочной железы, желчного или печени;
- Частое употребление продуктов, вызывающих эффект брожения в желудке;
- Употребление еды в холодном или несвежем состоянии;
- Питание «всухомятку», жареные, соленые или острые блюда, перекусы на скорую руку и т.д.;
- Отравление грибами, некачественными продуктами, медикаментами, химикатами;
- Дизентерия или сальмонеллез;
- Стрессовая ситуация или сильное нервное перенапряжение;
- Интоксикация организма солями тяжелых металлов;
- Заражение паразитами;
- Грипп и ОРЗ, некоторые формы которых вызывают воспалительный процесс в лимфоузлах. Если воспаляются лимфоузлы в тонкой кишке, начинаются болезненные спазмы таковой;
- Скопление кала, проще говоря – запор;
- Спайки кишечника или иные механические преграды в нем;
- Нарушенная моторика ЖКТ и прочее.
Причины, объясняющие колики у детей, выглядят несколько иначе, а именно:
- Переедание;
- Неправильное прикладывание к груди;
- Слишком быстрое всасывание смеси из бутылочки;
- Бактериальное заболевание кишечника;
- Стрессы и нервная обстановка в семье;
- Отравление некачественными продуктами;
- Болезни полости рта;
- Патологии поджелудочной или иного органа/системы ЖКТ.
Домашнее лечение колик у малышей нельзя начинать до приезда врачей. Даже такие привычные и безобидные действия, как прикладывание теплой грелки к животу или укропная вода, могут смазать картину и помешать специалисту поставить точный диагноз.
Дальнейшая терапия проблемы будет зависеть о причины, спровоцировавшей ее, и может предполагать как использование газоотводящей трубочки, так и оперативное вмешательство, нацеленное на устранение спаек кишечника.
Стандартное лечение колик предполагает следующее:
- Прием противодиарейных препаратов на основе симетикона;
- Употребление сорбентов по типу активированного угля или «Сорбекса»;
- Расслабление мускулатуры кишечника за счет таких препаратов, как «Дротаверин» или «Но-шпа»;
- Снятие стресса или нервного перенапряжения путем приема седативных средств. Для детей могут прописать настой пустырника или валерианы.
Если колики у малыша не имеют серьезной причины, и врач подтверждает их сугубо физиологическую природу, улучшать состояние ребенка можно за счет теплых клизм с травяными отварами и прикладывания теплой грелки к животу. Облегчение приносит употребление укропной воды, пересмотр рациона, массаж животика и т.д.
Хороший оздоровительный эффект дает диета под №4, предполагающая исключение из детского рациона:
- грубой клетчатки во всех ее проявлениях;
- газировки;
- покупных йогуртов;
- дрожжевой выпечки;
- жареных и пряных блюд;
- солений и маринадов.
Спазмы кишечника у взрослых предусматривают подобное лечение, и если они не носят патологический характер, то улучшить собственное самочувствие человек может за счет:
- успокоительных препаратов;
- пакетика «Смекты» или «Но-шпы» в количестве двух таблеток;
- теплого компресса или теплой грелки, которые нужно прикладывать в область паха;
- очистительной клизмы на основе мятного отвара (можно использовать отвар из мелиссы);
- отвара из соцветий бессмертника или ромашки, который принимается внутрь;
- ректальных суппозиториев с вытяжкой белладонны;
- препаратов по типу «Бекарбона» или «Бесалола».
Пройдя необходимое домашнее лечение, до конца дня, а лучше 12 часов подряд, нужно соблюдать строгую диету, больше похожую на разгрузочный день. В частности, за это время позволяется только сухой хлеб и чай без сахара, да и то в ограниченном количестве.
Лечение спазмов кишечника сложно назвать приятным. Это же можно сказать и о последствиях их длительного игнорирования.
Чтобы лечение одной проблемы плавно не перетекало в терапию иного заболевания, рекомендуется придерживаться таких правил:
- Правильно питаться. Это самое главное правило, без соблюдения которого даже самые дорогие медикаменты не дадут должного оздоровительного эффекта. Естественно, что в рационе не может быть жареной, соленой, копченой и прочей вредной пищи, газировки, обилия сладостей и выпечки, сдобы и дрожжевых изделий;
- Отдавать предпочтение кашам, овощным блюдам, еде из нежирных сортов рыбы и мяса, свежевыжатым сокам, фруктам и т.д.;
- Почаще употреблять кисломолочные изделия, чаи на травах;
- Отказаться от бобовых и прочих газообразующих продуктов;
- Активничать на протяжении дня;
- Не наедаться перед сном;
- Регулярно обследоваться на наличие болезней ЖКТ и т.д.
Родителям грудничков и детей на синтетическом вскармливании можно посоветовать не заниматься самолечением, а обратиться за консультацией к специалисту. Вполне возможно, что самой лучшей профилактикой станет коррекция рациона мамы или выбор безлактозной смеси.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Колики – это приступы острой схваткообразной колющей или режущей боли, которые следуют один за другим. Колика может быть почечной, печеночной, кишечной и желудочной. Этот симптом встречается как у новорожденных детей, так и у взрослых.
Виды
В зависимости от локализации различают:
Кишечную колику (тонкая и толстая кишка), при этом отдельно выделяют аппендикулярную и прямокишечную;
Желудочную колику;
Почечную колику (спазм мочеточника);
Печеночная (желчная) колика (спазм желчного пузыря или желчевыводящего протока).
Также различают функциональную колику (это следствие внешних причин (нарушение диеты, отравление), она временная) и органическую колику (постоянный симптом, вызванный патологическими изменениями органа или кишечной стенки).
Этиология
Причины возникновения кишечной колики:
Нарушения пищеварения из-за болезней органов пищеварительного тракта. Спазм вызывается в тонком кишечнике, когда в него попадает непереваренная пища;
Неправильный режим питания – голодание, переедание, несвоевременные приемы пищи, еда всухомятку, холодная еда;
Неправильное питание – жирная, острая, жареная пища, продукты, вызывающих брожение;
4Употребление некачественной или несвежей пищи, которая приводит к отравлению;
Кишечные инфекции, в том числе паразитарные. Продукты жизнедеятельности паразитов, токсины оказывают раздражающее действие на кишечную стенку;
Метеоризм;
Кишечная непроходимость (доброкачественные и злокачественные опухоли, спайки, заворот кишок);
ОРВИ и грипп – вирус поражает лимфатические узлы кишечника, которые увеличиваются и раздражают нервные окончания кишечной стенки;
Отравление химикатами, например, свинцом;
Стресс, нервное перенапряжение. Сильнее проявляется у худощавых людей;
Повышенная физическая нагрузка.
Патогенез
Возникновение болевого приступа связано с усиленными спастическими сокращениями стенки кишечника, желудка, мочеточника, желчевыводящих протоков или желчного пузыря. Они возникают в ответ на стимуляцию нервных окончаний при непосредственном воздействии на них или сильном растяжении стенки .
Симптомы
Пациенты описывают интенсивную (часто нестерпимую) схваткообразную боль с резями. Сопровождается слабостью, потливостью, побледнением кожных покровов. Проходит или ослабевает после приема спазмолитических лекарственных препаратов.
В зависимости от причины, вызвавшей это состояние, появятся сопутствующие проявления, что на начальном этапе диагностики поможет определить направление врачебного поиска. При наличии камней в мочевыделительной системе болевой приступ будет связан с мочеиспусканием (часто возникает вслед за ним). Боль у такого пациента отдаёт в поясницу и пах.
Приступ печеночной колики часто бывает спровоцирован нарушением диеты. Цвет кожных покровов становится желтушным, появляется тошнота и рвота, вздутие живота и отрыжка с горьким привкусом.
Желудочная колика локализуется в эпигастральной области, возникает натощак или через 1,5-2 часа после приема пищи. Сопровождается тошнотой. Спазму при сильном волнении сопутствует диарея и состояние нервозности (дрожание рук, сухость во рту, учащенное сердцебиение).
Колику при отравлении химическими веществами легко распознать по наличию специфической каймы на деснах черно-серого цвета. Живот сильно вздувается, преобладает сероватый цвет лица. Болит область вокруг пупка.
При кишечной непроходимости отсутствует дефекация и газы не отходят, нарастают симптомы общей интоксикации – сильная слабость, вялость.
Для пищевого отравления характерна многократная рвота, диарея, увеличение температуры, головная боль, озноб, холодный пот. Присоединяются признаки общего обезвоживания, такие как сухость кожи, жажда, олигурия (мало мочи), замедление ритма сердца.
Метеоризм проявляется болями, вздутием в животе, отхождением газов, урчанием.
Различные воспалительные заболевания кишечника (колит, энтерит) будут сопровождаться повышением температуры тела, диареей или ложными позывами на дефекацию (при ректальной колике), тошнотой, рвотой.
При заражении паразитами наблюдается тошнота, снижение аппетита, похудение.
Диагностика
Сбор анамнеза при данном состоянии является очень важным моментом диагностики. Врач уточнит наличие хронических заболеваний органов пищеварительной и мочеполовой системы, выяснит характер питания, условия работы (важно при контакте с химическими веществами). При осмотре обращают внимание на цвет кожных покровов, слизистых, позу больного.
При пальпации живота болезненность обычно не выражена, отмечается вздутие. При аускультации слышны усиленные кишечные шумы, урчание, их отсутствие является грозным признаком и говорит о кишечной непроходимости.
Назначают общий и биохимический анализы крови для выявления воспаления (увеличение уровня лейкоцитов и СОЭ), глистной инвазии (повышенное количество эозинофилов), нарушений функции печени и поджелудочной железы.
Из инструментальных методов применяют УЗИ и рентгенографию с контрастным веществом. В более сложных случаях – компьютерную и магнитно-резонансную томографию. Также информативны эндоскопические методы исследования – гастродуоденоскопия, колоноскопия. Для исследования состояния желчевыводящей системы и поджелудочной железы показано проведение холангиопанкреатографии, экскреторной урографии.
Лечение
Выбор метода лечения зависит от причины боли. Даются рекомендации по правильному питанию, снижению стрессовых факторов, изменению физической активности и образа жизни.
Особое внимание уделяется диете. Из рациона необходимо исключить все вредные продукты, а также продукты, способствующие газообразованию. Рекомендовано употреблять овощные супы, слизистые и молочные каши, свежие молочные продукты, домашние морсы и кисели, омлеты, запеканки. Следует готовить на пару овощи, мясо нежирных сортов, птицу, рыбу.
Для купирования острого болевого приступа эффективны спазмолитики (Бускопан – выборочно действует на кишечник, Но-шпа, Дротаверин – системного действия).
Если нет подозрения на воспалительный процесс, принять теплую ванну. Для восстановления нормальной сократительной способности кишечника в обязательном порядке назначают прокинетики (Итомед). В случае кишечной инфекции назначаются антибиотики. При любом нарушении в работе желудочно-кишечного тракта рекомендовано пройти курс ребамипида – он восстанавливает слизистую оболочку, что позволяет избавиться от боли.
Источник