Причина обтурационной острой кишечной недостаточности

Представляет собой нарушение пассажа содержимого по кишечнику, которое не связано со сдавлением брыжейки и возникшее в результате радикального или частичного перекрытия просвета кишечной трубки в результате различных приобретенных или врожденных причин.
Причины
Перекрытие просвета кишечника может возникать по самым разным причинам. Иногда причиной данного состояния являются доброкачественные опухоли тонкого кишечника: рак тонкой и толстой кишки растут в просвет кишечной трубки, в результате чего постепенно пассаж содержимого кишечника становится невозможным, что приводит к полной механической непроходимости кишечника. Развитие непроходимости по этой причине происходит примерно в 10% случаев. Схожим механизмом развития обладает обтурация, возникшая на фоне проникновения инородного тела в кишечник.
У пожилых лиц, которые страдают запорами, непроходимость кишечника возникает на фоне копростаза, обусловленного длительным застоем кишечного содержимого. Механизм развития данной патологии обусловлен тем, что вода активно всасывается через кишечную стенку, в результате интенсивной потери жидкости происходит значительное уплотнение каловых масс, что приводит к образованию каловых камней. Чаще всего капролиты обтурируют дистальные отделы толстого кишечника, так как диаметр сигмовидной кишки меньше, чем ободочной.
Иногда причиной обтурационной кишечной непроходимости становится желчнокаменная болезнь или калькулезный холецистит.Крупные камни желчного пузыря могут становится причиной образование пролежней пузырной стенки, что сопровождается формированием свищевых ходов между желчным пузырем и кишечником. Посредством свищей камни размером от 3 до 4 сантиметров могут мигрировать в кишечник и вызвать ее обтурацию. Зафиксированы случаи, когда через желчные ходы крупные камни попадали в кишечник.
Иногда обтурация кишечника может быть вызвана аскаридозом, воспалительным поражением стриктуры кишки, опухолями брыжейки и женских половых органов, врожденными аномалиями развития кишечника. Самыми редкими формами кишечной непроходимости являются смешанные формы, обусловленные сочетанием инвагинации и спаечной непроходимости.
Симптомы
Клинические признаки обтурационной кишечной непроходимости разделяют на общие, присущие любой этиологической форме этого заболевания, и частные, которые присущи только определенному виду патологии. Общими симптомами патологии являются спастические боли в животе, усиленная перистальтика на начальных этапах заболевания и полное ее отсутствие на поздних стадиях. Помимо этого, у больного может обнаруживаться возникновение рвоты, запор и метеоризма. Основным симптомом обтурационной кишечной непроходимости является то, что в некоторых случаях от начала заболевания до появления первых симптомов может пройти несколько дней.
У большинства больных боль – это самый ранний признак данной патологии. В таком случае боли при обтурационной непроходимости носят схваткообразный характер и в большинстве случаев появляются внезапно. На высоте приступа некоторые больные характеризуют боль как невыносимую. Вместе с появлением боли отмечается усиление перистальтики кишечной стенки: таким образом кишка пытается избавиться от возникшего препятствия. По мере прогрессирования патологии нервно-мышечный аппарат кишечной стенки истощается, что сопровождается ослабление, а с течением времени и полным прекращением перистальтики.
Диагностика
При подозрении на обтурационную кишечную непроходимость больному может быть назначена обзорная рентгенография органов брюшной полости, прицельная рентгенография желудка и двенадцатиперстной кишки, ультразвуковое исследование органов брюшной полости или эндоскопическое исследование кишечника.
Лечение
Терапия данной формы непроходимости предполагает устранение причин, которые ее вызвали. При опухолевом поражении может потребоваться назначение комбинированного лечения, основанного на применении химио- и лучевой терапии, а также проведении резекционного хирургического вмешательства.
Хирургическое удаление инородного тела тонкого кишечника может производиться как в процессе полостной операции, так и эндоскопической. Ликвидация желчных камней осуществляется дистальнее места их локализации. В том случае, если обтурация была вызвана аскаридозом, проводится энтеротомия и извлечение паразитов с последующим ушиванием стенки кишечника.
Профилактика
На данный момент не разработано специфической профилактики обтурационной кишечной непроходимости. Вторичная профилактика основана на своевременном выявлении и устранении причин этой патологии.
Источник

Непроходимость кишечника – это комплекс симптомов, развивающихся на фоне полного или частичного нарушения продвижения пищи по кишечнику. Непроходимость кишечника является грозным состоянием, которое при отсутствии лечения неизбежно осложняется перитонитом, некрозом кишки и приводит к гибели пациента. Поэтому начать лечить такое заболевание нужно как можно раньше.
Причины и виды острой кишечной непроходимости
В зависимости от того, что послужило причиной ее развития, выделяют:
- Динамическую, или функциональную непроходимость. Она развивается из-за нарушения перистальтики кишечника – его спазма или паралича.
- Механическую непроходимость кишечника. Она развивается из-за закрытия просвета кишки и невозможности транзита его содержимого. Здесь различают:
- Странгуляционную непроходимость кишечника, от латинского strangulatio – удушение. Она развивается из-за сдавления кишки или ее брыжейки, в результате которого нарушается кровоснабжение кишечника. Это очень опасное состояние, поскольку может привести к некрозу кишечной стенки.
- Обтурационная непроходимость кишечника. Развивается из-за закупорки (обтурации) просвета кишки инородными телами (конкременты, паразиты), опухолью или рубцовой деформацией.
По месту развития выделяют толстокишечную и тонкокишечную непроходимость.
В онкологии непроходимость кишечника чаще всего носит обтурационный характер и развивается, как осложнение колоректального рака, когда опухоль перекрывает просвет толстой кишки, как правило, в его терминальных стадиях. Обтурация может развиться и в результате сдавления кишки опухолью другого органа, например, матки или предстательной железы.
Непроходимость тонкого кишечника возникает реже. Как правило, ее причиной является канцероматоз висцеральной брюшины. Первичные опухоли в этом отделе встречаются крайне редко.
Последствия непроходимости кишечника
Развитие непроходимости запускает каскад патологических процессов, которые действуют на организм системно. При опухолевой обтурации начало, как правило, носит стертый характер из-за неполной окклюзии просвета кишки, но по мере роста опухоли, ситуация усугубляется. Острая непроходимость, как правило, развивается из-за полной обтурации плотными каловыми массами на суженном опухолью участке кишки.
В первое время после развития непроходимости, отмечается усиление перистальтики кишки. Он как бы хочет преодолеть препятствие. По мере того, как скапливается кишечное содержимое, стенка кишки перерастягивается, возникают водно-электролитные и метаболические нарушения, моторная функция резко ослабевает, а затем и вовсе наступает паралич кишечника.
На втором этапе развиваются нарушения секреторно-резорбтивной деятельности кишечника и нарушения пристеночного пищеварения, блокируется ферментативная активность энтероцитов, поскольку они отторгаются, а регенеративная активность крипт сначала угнетается, а затем и вовсе прекращается.
В таких условиях активируется деятельность кишечных бактерий, и так называемого симбионтного пищеварения. Оно не физиологично и по эффективности уступает нормальному, пристеночному пищеварению. В результате происходит гниение и брожение, а также накопление большого количества продуктов неполного расщепления белков, часть из которых оказывает токсическое действие.
По мере прогрессирования процесса происходит нарушение иммунных механизмов защиты, что приводит к активному размножению анаэробных бактерий, выделяющих экзо- и эндотоксины. Они действуют на организм системно – нарушают микроциркуляцию тканей, приводят к расстройству ЦНС, нарушают клеточный метаболизм. Благодаря этим эффектам увеличивается проницаемость кишечной стенки для бактерий, и они могут распространяться в брюшную полость, кровоток и лимфоток, вызывая перитониты и даже сепсис.
Прогрессируют и водно-электролитные нарушения. За счет нарушения работы кишки происходит усиленная фильтрация жидкости, обратно она не всасывается и скапливается в приводящей петле кишечника. В нормальных условиях в сутки в просвет ЖКТ поступает около 10 л жидкости (с учетом пищи, питья, слюны и секретов пищеварительных желез). Около 8-9 литров должно всасываться обратно, но этого не происходит из-за нарушения реабсорбции. Жидкость скапливается в приводящем отделе кишки, вызывая его расширение. Это, в свою очередь, приводит к рефлекторной рвоте, что еще больше усугубляет обезвоживание. На этом фоне быстро развиваются электролитные нарушения, которые в конечном итоге приводят к почечной и сердечной недостаточности.
Симптомы кишечной непроходимости
- Боли. Это один из самых первых признаков непроходимости кишечника. Он отмечается абсолютно у всех больных. При опухолевой непроходимости боль возникает внезапно, без видимых причин, и может даже являться одним из первых признаков рака. Она имеет схваткообразный характер. Наибольшая болезненность приходится на момент перистальтических сокращений, после чего она немного утихает на пару минут. Постепенно интенсивность болевых ощущений усиливается и через несколько часов они уже носят нестерпимый характер. Стихают они только на 2-3 сутки, когда уже развивается паралич кишки – «шум в начале, тишина в конце», симптом «могильной тишины», когда вообще нет звуков перистальтики.
- Рвота. Если непроходимость располагается на уровне тонкой кишки или правого отдела толстого кишечника, рвота будет присутствовать на ранних стадиях, как признак рефлекторного раздражения ЖКТ. При непроходимости терминальных отделов, рвоты сначала скорее всего не будет или она будет с большими промежутками. В перерывах больные могут страдать от тошноты, икоты или отрыжки. Если непроходимость кишечника сохраняется, рвота приобретает неукротимый характер, сначала выходит застойное содержимое желудка, а потом и кишечника, вплоть до рвоты каловыми массами. Это плохой признак, поскольку он говорит о том, что рвота является симптомом токсического отека головного мозга, и устранить ее с помощью дренирования ЖКТ невозможно.
- Задержка стула. Этот симптом наблюдается при непроходимости на уровне сигмовидной и прямой кишки. При высокой непроходимости в первое время стул может сохраняться.
- Вздутие живота. Здесь выделяют 4 признака: асимметрия живота, пальпируемая выпуклость кишечника, перистальтические сокращения кишечника, которые можно видеть невооруженным глазом, тимпанический звук при перкуссии.
- Кровянистые или слизистые выделения из прямой кишки. Обычно они возникают при раке терминальных отделов кишечника и связаны с секрецией слизи опухолью, ее распадом или травмированием каловыми массами.
В процессе развертывания клинической картины непроходимости кишечника выделяют три периода:
- Ранний – до 12 часов. Основным симптомом этого периода является схваткообразные опухоли в животе. Рвота развивается редко и только при обтурации (закупорке) на уровне тонкого кишечника.
- Промежуточный период – от 12 часов до суток. В это время симптоматика продолжает нарастать и превращается в развернутую картину. Боль становится интенсивной и даже нестерпимой, без схваток, отмечается увеличение живота, рвота, возникают признаки дегидратации.
- Поздний период – более 24 часов. Состояние больного ухудшается, повышается температура, развивается системный воспалительный ответ, вплоть до перитонита и сепсиса. Нарастает отдышка и сердечная недостаточность.
Диагностика кишечной непроходимости
Заподозрить диагноз кишечная непроходимость можно на основании характерных жалоб пациента. Подтверждение производится с помощью инструметального обследования.
Наиболее простой, быстрый и доступный метод диагностики – это обзорная рентгенография органов брюшной полости. На снимках обнаруживаются характерные признаки:
- Чаша Клойбера – видны расширенные петли кишечника в виде куполов, и в них горизонтальный уровень жидкости. Эта картина напоминает перевернутую вверх дном чашу. Чаш может быть несколько, на снимке они наслаиваются друг на друга.
- Кишечные аркады – возникают из-за раздувания газами петель тонкой кишки, в нижних коленах кишки визуализируется горизонтальный уровень жидкости.
- Складки Керкинга – из-за растяжения тощей кишки на рентгенограммах она приобретает вид растянутой пружины.
- Могут также применяться рентгенологические исследования с контрастированием, например, исследование пассажа бариевой взвеси по ЖКТ, или ирригоскопия. Однако данные методы занимают много времени и затягивают принятие решения о необходимости операции.
Из других методов диагностики применяются:
- Эндоскопическое обследование, например, колоноскопия или ректороманоскопия. Такое исследование помогает определить локализацию новообразования и уровень стеноза в обтурированном сегменте кишечника. В ряде случаев через стенозированный участок удается провести зонд и дренировать приводящий отдел кишки. Колоноскопия не проводится при тяжелом состоянии пациента, наличии симптомов перитонита и угрозе перфорации опухоли.
- КТ. С помощью этого исследования удается визуализировать опухоль, ее размеры и протяженность стеноза (сужения). Кроме того, можно оценить взаимоотношение рака с окружающими тканями и определить наличие метастазов.
- УЗИ. При непроходимости визуализируется увеличение просвета кишечника, скопление в нем воздуха (газов), утолщение стенки кишки за счет воспаления. При развитии системных воспалительных процессов может обнаруживаться свободная жидкость в брюшной полости.
Лечение кишечной непроходимости и первая помощь
Если у пациента подозревают непроходимость кишечника, его немедленно госпитализируют в стационар, поскольку сроки начала лечения напрямую сказываются на прогнозе. Применяются как консервативные, так и хирургические методы.
В рамках консервативной терапии применяются следующие процедуры:
- Декомпрессия кишки. С этой целью может применяться удаление кишечного содержимого выше места обструкции с помощью зондовой аспирации или постановке клизм.
- Коррекция водно-электролитных нарушений, восполнение потери жидкости. С этой целью назначаются инфузии кристаллоидных растворов.
- Купирование боли. Назначаются спазмолитики и анальгетики, например, атропин, платифиллин и др.
- Восполнение потери белка – инфузия белковых препаратов.
- Для профилактики инфекционных осложнений назначаются антибиотики широкого спектра действия.
- Стентирование просвета кишки. С помощью эндоскопа в место непроходимости кишки вводится саморасширяющийся стент. Он раздвигает опухолевые ткани и поддерживает кишку в расправленном состоянии, обеспечивая свободный пассаж ее содержимого. Таким образом, выигрывается время на более тщательную подготовку к плановому вмешательству.
Для онкологических пациентов это особенно актуально, поскольку обширное опухолевое поражение приводит к необходимости наложения колостомы. Установка стента при опухолевой непроходимости дает время для проведения неоадъювантной или периоперационной химиотерапии. Это позволит уменьшить объем опухолевой массы и, возможно, даже провести радикальную операцию. В других случаях это дает шанс наложить обходные анастомозы. Для пациентов в терминальной стадии колоректального рака, у которых есть высокие риски осложнения хирургического вмешательства и наркоза, стентирование является основным методом лечения непроходимости кишечника. После проведения процедуры, пациента продолжают наблюдать и к хирургическому лечению прибегают только в случае развития жизнеугрожающих осложнений.
Во всех остальных случаях показана операция, поскольку опухоль будет продолжать расти и рано или поздно возникнет рецидив непроходимости.
При компенсированном состоянии хирургическое вмешательство может быть отложено на срок до 10 дней, при субкомпенсированном его проводят как можно раньше, после стабилизации с больного. А если есть симптомы перитонита, выполняется экстренная операция.
В любом случае, во время хирургического вмешательства по поводу непроходимости кишечника проводят вскрытие брюшной полости (лапаротомию) с ее ревизией. Определяют расположение опухоли, ее взаимоотношение с окружающими тканями, наличие видимых метастазов. Также выполняют оценку жизнеспособности кишечной стенки с целью определения объема резекции.
В идеале выполняется радикальное удаление опухоли посредством резекции пораженного отдела кишки и восстановление непрерывности кишечника посредством наложения анастомоза. К сожалению, при развитии непроходимости на фоне злокачественного процесса, такой объем операции одноэтапно произвести очень сложно и рискованно, поскольку имеются обширные опухолевые поражения.
Как правило, в таких случаях проводятся паллиативные операции:
- Наложение обходного анастомоза вокруг фрагмента кишки с опухолью. Тем самым непроходимый (обтурированный) отдел исключается из пищеварительной цепи.
- Выведение стомы – отдел кишечника, расположенный выше места непроходимости, выводится на переднюю брюшную стенку в виде отверстия. Через него кишечное содержимое будет отводиться в специальный мешок – калоприемник.
Стомирование является калечащей операцией и тяжело переносится пациентами в моральном плане. Но в этой ситуации на первое место выходит спасение жизни пациента. По возможности, после стабилизации его состояния и устранения последствий кишечной непроходимости проводят дальнейшее лечение, например, химиотерапию, лучевую терапию, и при удовлетворительных результатах проводят реконструктивные вмешательства для восстановления целостности кишки.
Источник
- Причины возникновения острой кишечной недостаточности
- Как лечить острая кишечная недостаточность?
- С какими заболеваниями может быть связано
- Лечение острой кишечной недостаточности в домашних условиях
- Какими препаратами лечить острая кишечная недостаточность?
- Лечение острой кишечной недостаточности народными методами
- Лечение острой кишечной недостаточности во время беременности
- К каким докторам обращаться, если у Вас острая кишечная недостаточность
Причины возникновения острой кишечной недостаточности
Острая кишечная непроходимость – это сложная патология, при которой происходит абсолютное нарушение продвижения содержимого по кишечнику. Это не может не вызывать у больного невыносимых болей, вздутия живота и газообразования. Лечение должно быть максимально своевременным, для чего больному не удается избежать госпитализации с последующим проведением инфузионной терапии, а порой и хирургического вмешательства.
По масштабу распространенности кишечную непроходимость оценивают как частичную или полную. Кроме того, выделяют непроходимость в тонкой кишке (обычно и в двенадцатиперстной кишке в том числе) и в толстой кишке. И та, и другая могут быть полной и частичной.
Острая кишечная непроходимость обычно содержит в своей основе вполне выраженные этиологические факторы. Чаще всего причины возникновения острой кишечной непроходимости кроются в наличии спаек, грыжи или новообразований в брюшной полости. Среди менее распространенных, но всё же встречающихся причин:
- дивертикулит;
- обтурация инородным предметом (в том числе желчными камнями);
- завороты кишки;
- явление инвагинации (когда одна кишка внедрена в другую);
- копростаз или закупорка грыжи каловыми массами (развивается медленно и представляет собой то же наличие грыжи).
Что происходит при острой кишечной непроходимости? Выше места обтурации скапливается содержимое кишечника – это не только жидкость и пища, но и пищеварительные секреты, газы. Из-за их скопления происходит растяжение отрезка кишечника сверху и спадение снизу участка обтурации. Это отражается на секреторных и абсорбционных функциях слизистой оболочки кишечника, сама стенка отекает. Растяжение кишечника разрастается все более, из-за чего нарушается перистальтика и секреция кишечника. Все это в совокупности рискует спровоцировать дегидратацию и странгуляционную обструкцию, то есть обезвоживание и нарушение кровообращения. В процессе механической обструкции не задействован сосудистый компонент, но когда развивается странгуляционная (а это каждый четвертый случай тонкокишечной непроходимости), кровообращение нарушается вплоть до развития за 6 часов инфаркта и гангрены в поврежденном участке. При толстокишечной непроходимости странгуляция возникает редко, за исключением заворота.
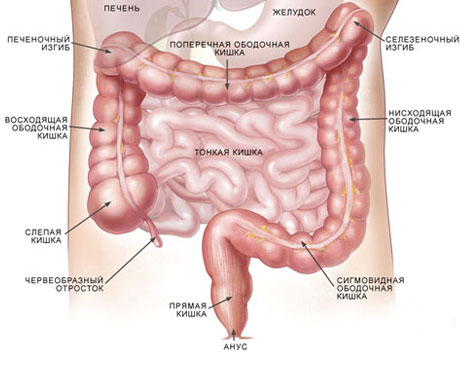 Симптомы тонкокишечной непроходимости не заставляют себя долго ждать и развиваются вскоре от начала заболевания. Прежде всего, внимание привлекают боли спастического характера. Локализируются они в области пупка и в эпигастрии. Живот вздувается. Может развиться диарея. Больной ощущает приступы тошноты и рвоты. Характерной оказывается гиперактивная, высокочастотная перистальтика, периоды которой совпадают со спастическими приступами.
Симптомы тонкокишечной непроходимости не заставляют себя долго ждать и развиваются вскоре от начала заболевания. Прежде всего, внимание привлекают боли спастического характера. Локализируются они в области пупка и в эпигастрии. Живот вздувается. Может развиться диарея. Больной ощущает приступы тошноты и рвоты. Характерной оказывается гиперактивная, высокочастотная перистальтика, периоды которой совпадают со спастическими приступами.
При развитии инфаркта живот становится болезненным и при аускультации перистальтические шумы не выслушиваются или они резко ослаблены.
В конечном итоге может развиться и шок, и олигурия, что оценивается как неблагоприятный симптом, поскольку имеет место либо странгуляция, либо запущенная обтурационная непроходимость.
Симптомы толстокишечной непроходимости не столь выражены, более постепенны. Вместо диареи развивается запор, постепенно вздувается живот. Может быть рвота, но редко и спустя несколько часов после появления других симптомов. Болевой синдром также сопровождается спазмами, но локализируется внизу. При физикальном обследовании вздутый живот покажет урчание, а болезненность при пальпации будет отсутствовать.
Общие симптомы выражены умеренно, а дефицит жидкости и электролитов при толстокишечной непроходимости минимален.
Как лечить острая кишечная недостаточность?
Пациенты при подозрении на кишечную обтурационную непроходимость должны быть подвержены немедленной госпитализации. Лечение острой кишечной непроходимости должно проводиться одновременно с диагностикой.
Хоть лечение острой кишечной недостаточности и входит в компетенцию хирурга и в преобладающем числе случаев требует хирургического вмешательства, консервативная терапия также уместна.
Метаболическая терапия назначается при тонко- и толстокишечной обтурационной непроходимости. Она предполагает:
- проведение назогастральной аспирации,
- внутривенное переливание жидкостей (0,9% физиологический раствор или лактатный раствор Рингера для восстановления внутрисосудистого объема),
- катетеризацию мочевого пузыря для контроля диуреза.
Переливание электролитов обычно происходит под контролем лабораторных показателей, хоть повторная рвота и провоцирует снижение Nа и К. При подозрениях на ишемию кишечника или инфаркт назначаются антибиотики.
Консервативная терапия оказывается эффективной в 85% случаев тонкокишечной непроходимости. В то же время такое же число толстокишечной непроходимости требует хирургического вмешательства:
- При обтурации двенадцатиперстной кишки выполняется резекция или паллиативная гастроеюностомия. Последней отдают предпочтение при лечении пациентов детского возраста, а также взрослых, у которых зона поражения не может быть иссечена.
- При полной обтурации тонкой кишки предпочтительно раннее выполнение лапаротомии. Эту операцию будет предложено отложить на несколько часов для восполнения водно-электролитного баланса и диуреза, если у больного отмечается дегидратация и олигурия.
- Если причина обтурации кроется в образовании желчных камней, назначается холецистэктомия.
- Обходные анастомозы или одномоментная резекция с наложением первичного анастомоза, хирургическое или эндоскопическое стентирование могут кратковременно улучшить течение заболевания при злокачественных новообразованиях, обтурирующих кишечник. Однако такое происхождение непроходимости не характеризуется благоприятным прогнозом.
- Если причина кишечной непроходимости заключается в копростазе, то возможно удастся устранить ее проведением клизм и пальцевым исследованием. Однако формирование одно- или многокомпонентных каловых камней (в том числе с барием или антацидами), вызывающих полную обтурацию обычно в сигмовидной кишке, потребует лапаротомии.
- При завороте слепой кишки с последующим развитием острой непроходимости требуется резекция вовлеченного участка. Затем формируется анастомоз или слепая кишка фиксируется в ее нормальном положении с цекостомией у ослабленных пациентов.
- При завороте сигмовидной кишки с помощью эндоскопа или длинной ректальной трубки часто можно вызвать декомпрессию петли, а резекцию и анастомоз назначают в отсроченном периоде, спустя несколько дней. Резекции избежать не удастся, поскольку высоковероятно наступление рецидива.
После любых хирургических вмешательств значение имеет профилактика рецидива обтурации, включая пластику грыж, удаление инородных тел и устранение спаек.
Альтернативой хирургическому вмешательству может быть простая интубация кишечника длинной кишечной трубкой. Это так называемая назогастральная интубация, которая применяется пациентам с признаками ранней послеоперационной обтурации или рецидивом обтурации из-за спаечного процесса. Ее в целом считают достаточно эффективной и уместной, в частности и при отсутствии абдоминальных симптомов.
С какими заболеваниями может быть связано
Острая кишечная непроходимость не случается спонтанно, а обычно имеет в своей основе другие, первичные по отношению к ней, заболевания пищеварительного тракта. Часто эти причины обуславливают обтурацию в отдельных отсеках пищеварительного тракта:
- в толстой кишке
- новообразования около селезенки или в сигмовидной кишке;
- дивертикулез;
- заворот сигмовидной кишки;
- заворот слепой кишки;
- копростаз;
- болезнь Гиршпрунга;
- в двенадцатиперстной кишке
- рак двенадцатиперстной кишки;
- рак головки поджелудочной железы;
- атрезия пищевода;
- в тонкой и подвздошной кишке
- дивертикул Меккеля;
- болезнь Крона;
- аскаридная инвазия;
- заворот или мальротация кишечника;
- грыжи, спайки пищевода;
- обтурация инородным телом;
- мекониевая непроходимость.
Осложнением кишечной непроходимости становятся нарушения кровообращения в поврежденном участке кишечника, что в отдельных случаях может спровоцировать инфаркт и гангрену здесь. Возможны и перфоративные процессы. Они наиболее вероятны в ишемизированном участке кишки или при сильнейшем ее растяжении (более 13 см в диаметре). Кроме того, на участке обтурации может произойти перфорация опухоли или дивертикула.
Лечение острой кишечной недостаточности в домашних условиях
Лечение острой кишечной непроходимости в домашних условиях не проводится. Пациент с подозрениями на данную патологию госпитализируется, после чего проводятся и диагностические, и терапевтические процедуры. С высокой долей вероятности не удастся избежать хирургического вмешательства.
Какими препаратами лечить острая кишечная недостаточность?
Медикаментозное лечение острой кишечной непроходимости уступает по своей эффективности хирургическому вмешательству. Однако в до- или послеоперационном этапе могут быть уместны антибиотики (цефалоспорины 3-го поколения, например, цефотетан по 2 г внутривенно). Также в рамках метаболической терапии назначаются растворы электролитов. Любые фармацевтические препараты назначает лечащий врач, определяет дозировку и длительность курса в зависимости от особенностей конкретного заболевания.
Лечение острой кишечной недостаточности народными методами
Применение народных средств для лечения острой кишечной непроходимости настоятельно не рекомендуется проводить, поскольку патология эта развивается стремительно, а лечится преимущественно хирургическим путем. Эксперименты со средствами народной медицины могут отнять драгоценное время и лишь усугубить симптоматику. Положительный эффект они не окажут.
Лечение острой кишечной недостаточности во время беременности
Развития острой кишечной непроходимости в период беременности необходимо старательно избегать, для чего женщина должна следить за состоянием своей пищеварительной системы, рационом питания, своевременным устранением располагающих к болезни факторов. Если же заболевания избежать не удалось, то лечение проводится в соответствии с общей стратегией. Не рекомендуется медлить в проведением хирургического вмешательства, особое внимание следует уделить восстановлению водно-электролитного режима, применению фармацевтических средств. Все это находится в компетенции лечащего врача, осведомленного о положении пациентки.
К каким докторам обращаться, если у Вас острая кишечная недостаточность
- Гастроэнтеролог
- Хирург
Диагностика острой кишечной непроходимости проводится обычно после госпитализации. При подтверждении диагноза в срочном порядке назначается терапия острого состояния.
Для диагностики необходимо:
- рентгенография в положении на спине и в вертикальном положении визуализирует
- ряд раздутых петель тонкой кишки при тонкокишечной непроходимости или при непроходимости правого фланга толстой кишки;
- горизонтальные уровни жидкости в петлях кишечника могут быть выявлены при вертикальном положении пациента или при паралитической кишечной непроходимости;
- при толстокишечной непроходимости рентгенография брюшной полости выявляет расширение толстой кишки проксимальнее зоны обструкции;
- при завороте слепой кишки может определяться большой газовый пузырь, занимающий середину брюшной полости или левый верхний квадрант живота;
- при завороте слепой и сигмовидной кишки с помощью рентгеноконтрастной клизмы можно визуализировать деформированную зону обтурации в виде участка закручивания;
- диагностическая лапаротомия – позволяет окончательно диагностировать странгуляцию;
- колоноскопия с целью декомпрессии сигмовидной кишки при завороте, однако процедура редко эффективна при завороте слепой кишки;
- полное последовательное клинико-лабораторное обследование – общий анализ крови и биохимический анализ, в т.ч. уровни лактата.
Измененная инфарктом кишка может создавать эффект объемного образования на рентгенограмме. Газ в стенке кишки (пневматоз кишечной стенки) указывает на гангрену.
Лечение других заболеваний на букву – о
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник