Причины смерти при кишечной непроходимости
Приветствую, дорогой читатель. Сегодня мы с тобой поговорим об одной из самых опасных хирургических патологий, поговорим об острой кишечной непроходимости или ОКН.
Острая кишечная непроходимость, это одна из самых тяжелых патологий желудочно-кишечного тракта, которая сопровождается летальностью 10-13%, а у людей пожилого и старческого возрастает до более чем 25%. Такая высокая смертность связана с одной стороны трудностью диагностика, а с другой стороны, тяжелейшими проявлениями, которые и сами по себе смертельны для человека.
Ну так, что же такое ОКН. Смысл, как это часто бывает, следует из названия. Острая кишечная непроходимость – это нарушения пассажа (эвакуации или удаления) содержимого из кишечника.
Важно отметить, что термин ОКН употребим только к толстому и тонкому кишечнику и не включает в себя пищевод, желудок и двенадцатиперстную кишку.
Что это все значит? А то, что при различных преградах на пути каловых масс из кишечника (чаще всего это раковая опухоль), эти самые массы не могут пройти к естественному выходу из организма, начинают скапливаться в кишечнике и вызывают серьезные нарушения жизнедеятельности.
Надо понимать, что острая кишечная непроходимость не есть обычный запор. Запор может пройти самостоятельно, или при помощи лекарственной терапии. В любой случае, кишечник будет освобожден от каловых масс. А вот при ОКН такого не происходит. Лечение – только хирургическое вмешательство. Так что объединять термины кишечная непроходимость и запор совсем не верно.
Скопление больших объемов кала давят на кишку изнутри, нарушают ее кровоток, а значит и приток кислорода, в следствии малого количества притока кислорода к тканям, развивается ишемия кишечника, а затем некроз, то есть смерть участка кишки. И тут уже один шаг до летального исхода. Когда стенка кишечника некротизируется, она перестает выполнять одну из своих функций, отделение каловых масс от брюшной полости. И как только это происходит, развивается перитонит – воспаление брюшины. А летальность при перитоните от 10% до 60 %. Цифры огромные как не крути. Примерно 1 из 3 пациентов умирает либо в палате, либо на операционном столе.
Типичными симптомами острой кишечной непроходимости будут являться:
1. Острая, схваткообразная боль, длящаяся по 30-40 секунд.
2. Рвота, в том числе рвота каловыми массам. Рвота каловыми массами начинается тогда, когда растяжение кишечника уже переходит все границы, и что бы хоть как-то облегчить свое состояние организм включает обратную перистальтику.
3. Сухость во рту и жажда. Такой симптом характерен для многих хирургических заболеваний, однако при ОКН он особенно сильный. Это связано с тем, что при кишечной непроходимости развиваются сильнейшие нарушения водного баланса организма.
4. Вздутие живота, задержка стула, задержка газов.
Вот так выглядит живот пациента с острой кишечной непроходимостью.
Существует еще ряд симптомов, говорящие хирургу о возможности постановки диагноза ОКН, однако они более специфичны и требуют более глубокого погружения в материал. В этой же статье, я старался объяснить все как можно более понятным языком. Если остались вопросы, пишите комментарии, обязательно отвечу.
Дорогой читатель, если тебе понравился материал, он показался тебе интересным и полезным то ставь лайк, кликай по кнопке подписки, делись статьей с друзьями
Источник
Пост опубликован: 27.12.2014
Имеются две основные теории, объясняющие причины смерти при кишечной непроходимости:
- интоксикационная
- рефлекторная
Начало создания интоксикационной теории связывают с именем Амюса (Amussat), который в 1838 г. впервые указал на токсемию при непроходимости кишечника.
Изучая стерильность крови при непроходимости у человека и у животных, некоторые авторы высевали микробов, что послужило отправным пунктом создания инфекционной теории причин высокой летальности. Экспериментально было доказано, что при непроходимости кишечника стенка кишки делается проходимой для бактерий, в особенности при явлениях венозного стаза. Эта теория поддерживалась многими исследователями в конце прошлого века. Изучение функции печени, почек, поджелудочной железы и желудочно-кишечного тракта при непроходимости кишечника, дополненное изучением биохимических сдвигов со стороны крови, позволило раскрыть особенности обмена при этом заболевании. Особое внимание было обращено на обезвоживание организма и падение хлоридов крови.
Учитывая установленный ранее факт наличия при непроходимости кишечника резкого понижения всасывания в приводящем участке кишки. Н. Н. Самарин считал, что нарушение сокоотделения и всасывания играет ведущую роль в падении хлоридов и тяжелом течении непроходимости.
Поставив ряд опытов с введением животному недостающей ему желчи или сока поджелудочной железы, Н. Н. Самарин добился удлинения жизни животных. Исследования Н. Н. Самарина привели его к выводу, что при непроходимости кишечника не может быть универсальной теории смерти. При непроходимости кишечника ведущей причиной высокой летальности является нарушение внешней секреции пищеварительных желез.
При дальнейшем изучении патогенеза непроходимости кишечника, в основном обтурационной, были получены новые факты, которые показали несостоятельность интоксикационной теории, и указывают на нарушения нервной регуляции функций организма: «… первичным является нарушение нервных механизмов с последующим изменением обменных процессов и расстройствами гемодинамики». Рефлекторная теория высокой летальности при непроходимости кишечника впервые предложена Лейхтенштерном (Leichtenstern).
Браун и Боруттау основной причиной смерти при кишечной непроходимости считали анемизацию мозга, вызванную перераспределением крови путем переполнения ею сосудов брюшной полости.
С. И. Спасокукоцкий считал, что причиной смерти при кишечной непроходимости является отравление нервных центров и сердца токсинами, поступающими из пораженного очага. Причины послеоперационной летальности при непроходимости кишечника многочисленны. Непроходимость как болезненный процесс сама может быть фактором, вызывающим летальный исход, может быть предрасполагающим и сопутствующим фактором среди других причин, ведущих к смерти больных.
Наиболее частой причиной смерти от непроходимости, наступающей в первый день после операции, является шок.
У больных, погибших спустя сутки и больше после перенесенной операции по поводу непроходимости кишечника, на секции почти постоянно обнаруживалось огромное количество жидкости в тонком кишечнике, которая при извлечении кишечника из брюшной полости переливается в петлях. Причиной смерти таких больных принято считать интоксикацию.
В свете экспериментальных данных Д. П. Чухриенко причиной летального исхода в таких случаях следует считать не интоксикацию, а расстройство центральной регуляции функций организма, вызванное истощением центров коры головного мозга. Большое значение в таких случаях имеет расстройство водно-солевого обмена.
Большой удельный вес среди причин послеоперационной летальности при непроходимости занимает перитонит. Успех борьбы с этим осложнением заключается в ранней диагностике и госпитализации больных.
Значительное место среди причин послеоперационной летальности занимают воспалительные и гнойные заболевания легких (6%), а также обострение ранее существовавшего туберкулеза легких (0,8%), развившееся в связи с непроходимостью кишечника.
В 6,3% всех причин послеоперационной летальности была допущенная хирургами во время операций переоценка жизнеспособности кишки и в 7% применение таких совершенно безнадежных методов операции, как оставление в брюшной полости ограниченной тампонами омертвевшей кишки или выведение ее в операционную рану.
В 1,32% всех причин послеоперационной летальности составили заболевания сердечно-сосудистой системы (гипертония, инфаркт миокарда, инсульт). Указанные заболевания могли закончиться летальным исходом и без развития непроходимости кишечника, однако последняя явилась в этом процессе своего рода разрешающим фактором.
Часть больных (1,3%) погибла от основного заболевания — ракового поражения отделов желудочно-кишечного тракта. Следует еще обратить внимание на такую причину смерти, как неустранение во время операции механического препятствия. Иногда хирурги забывают, что непроходимость может возникнуть у одного и того же больного в двух и больше местах желудочно-кишечного тракта. Профилактика таких случаев заключается в ревизии проходимости ЖКТ на всем его протяжении.
Летальные исходы при непроходимости кишечника наступают наиболее часто на вторые и третьи сутки после начала заболевания и в первые сутки после произведенного оперативного вмешательства. Летальные исходы при кишечной непроходимости, наступившие спустя 10 суток и более после начала заболевания или произведенной операции, вызывались в основном воспалительными и гнойными заболеваниями легких, заболеваниями сердечно-сосудистой системы и раковым поражением различных отделов желудочно-кишечного тракта. В 5,8% была смерть на операционном столе. Уровень современных научных возможностей позволяет эти цифры значительно уменьшить.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи –
здесь
.
Послеоперационная летальность при непроходимости сейчас, по сравнению с довоенным периодом, значительно снижена. Однако, она остается все еще высокой — 15—18%. Только в единичных лечебных учреждениях она снижена до 8—10% и ниже.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Своевременная диагностика и лечение острой кишечной непроходимости, в том числе профилактика непроходимости путем эндоскопической установки стентов, позволяет сохранить высокое качество жизни у пациентов с онкологическими заболеваниями органов брюшной полости, а в ряде случаев и спасти жизнь.
Что такое острая кишечная непроходимость?
Острая кишечная непроходимость – грозное, опасное для жизни осложнение многих заболеваний желудочно-кишечного тракта, в том числе опухолей собственно кишечника, а также опухолей других органов брюшной полости и забрюшинного пространства.
Несмотря на успехи медицины, при неоказании своевременной медицинской помощи в первые 4-6 часов развития от острой кишечной непроходимости гибнет до 90% больных.
Пациентам с раком толстой и тонкой кишки, особенно на поздних стадиях заболевания, при наличии массивных метастазов в области ворот печени, важно знать первые признаки развития острой кишечной непроходимости, чтобы своевременно обратиться за медицинской помощью в лечебное учреждение.
Суть острой кишечной непроходимости состоит в быстром прекращении нормального физиологического прохождения (пассажа) пищи по пищеварительному тракту.
Кишечная непроходимость бывает полной или частичной. При частичной непроходимости пассаж пищи резко ограничен. Так, например, при стенозе (сдавлении) опухолевым конгломератом толстой кишки ее диаметр может уменьшиться до 1-3 мм. В результате через такое отверстие может проходить только небольшое количество пищи. Диагностируется такое поражение при проведении гастроскопии или колоноскопии, в зависимости от места развития сужения кишки.
Для прогноза лечения и исхода этого острого осложнения онкологического заболевания крайне важно знать, произошло ли нарушение пассажа пищи до или после связки Трейца, образованной складкой брюшины, подвешивающей двенадцатиперстную кишку. Соответственно поэтому выделяют высокую (тонкокишечную) и низкую (толстокишечную) непроходимость.

Также прогноз лечения острой кишечной непроходимости определяется наличием или отсутствием механического препятствия. Если нет препятствия пассажу пищи в виде полного сдавления кишечной трубки, кишечная непроходимость называется динамической, которая в свою очередь бывает паралитической или спастической.
При наличии механического препятствия на пути пищи (чаще опухоли, отека прилежащих тканей, обусловленных опухолью, или спайки, в том числе возникшей вследствие ранее проведенных операций хирургического лечения рака), такая кишечная непроходимость называется механической (синоним — обтурационной).
При сдавлении брыжейки (складки брюшины, поддерживающей кишку, в которой проходят сосуды и нервы) кишечная непроходимость называется странгуляционной.
При динамической кишечной непроходимости назначают консервативное лечение в условиях хирургического стационара. При механической и странгуляционной кишечной непроходимости лечение только хирургическое.
Почему развивается острая кишечная непроходимость?
Среди факторов, предрасполагающих к механической кишечной непроходимости, наиболее часто встречаются:
- Спаечный процесс в брюшной полости (как следствие взаимодействия между опухолью и окружающими тканями, и как осложнение после операций по удалению первичного очага опухоли).
- Индивидуальные особенности строения кишечника (долихосигма, подвижная слепая кишка, дополнительные карманы и складки брюшины),
- Грыжи передней брюшной стенки и внутренние грыжи.
Механическая (обтурационная) кишечная непроходимость может возникнуть также вследствие сдавления кишечника опухолью извне или сужения просвета кишечника в результате воспаления. Важно знать, что механическая кишечная непродоходимость может развиться не только при опухолях кишечника, но и при раках других локализаций, например, раке почки, раке печени, раке мочевого пузыря, раке матки.
Паралитическая непроходимость может быть результатом травмы, перитонита, существенных нарушений обмена веществ, например, при низком уровне калия в крови. У онкологических больных паралитическая кишечная непроходимость может быть обусловлена декомпенсацией функции печени и почек, нарушением углеводного обмена при наличии таких сопутствующих заболеваний, как сахарный диабет и ряде других состояний.
Спастическая кишечная непроходимость развивается при поражениях головного или спинного мозга, отравления солями тяжёлых металлов (например, свинцом) и некоторых других состояниях.
Признаки кишечной непроходимости
Ранний и обязательный симптом острой кишечной непроходимости — боль в животе. Боль может возникнуть внезапно без каких-либо предвестников, быть «схваткообразной», обычно она не зависит от приёма пищи. Приступы боли при острой кишечной непроходимости первое время повторяются примерно через равные промежутки времени и связаны с физиологическим волнообразным движением кишечника — перистальтикой. Спустя некоторое время боль в животе может стать постоянной.
При странгуляционной непроходимости боль сразу постоянная, с периодами усиления во время волны перистальтики. При этом стихание болей нужно расценивать как сигнал тревоги, поскольку говорит о прекращении перистальтической деятельности кишечника и возникновении пареза (паралича) кишечника.
При паралитической кишечной непроходимости боли в животе чаще тупые распирающие.
Симптомы разнятся в зависимости от высоты нарушения проходимости пищи – в области пищевода, желудка, двенадцатиперстной кишки или толстого кишечника. Задержка стула, включая его отсутствие с течение нескольких часов, отсутствие отхождения газов — это ранние симптомы низкой кишечной непроходимости.
При расположении механического сдавления, пареза или сужения в области верхних отделов кишечника, преимущественно в начале заболевания, при частичной проходимости кишечной трубки, под влиянием лечебных мероприятий, у пациента может быть стул за счёт опорожнения кишечника, расположенного ниже препятствия. Часто наблюдается тошнота и рвота, иногда многократная, неукротимая, усиливающаяся с нарастанием интоксикации.

Иногда отмечаются кровянистые выделения из заднего прохода.
При внимательном осмотре можно заметить существенное вздутие и выраженную асимметрию живота, видимую на глаз перистальтику кишок, которая затем постепенно угасает – «шум вначале, тишина в конце».
Общая интоксикация, слабость, снижение аппетита, апатия — эти симптомы наблюдаются у большинства больных с постепенным прогрессированием кишечной непроходимости от частичной до полной.
Чем опасна кишечная непроходимость?
Кишечная непроходимость приводит к обезвоживанию организма, выраженным сдвигам водно-электролитного и кислотно-щелочного баланса организма. В основе лежит нарушение поступления пищи, ее переваривания и всасывания, а также прекращения секреции желудочного и кишечного соков в просвет желудочно-кишечного тракта.
Поскольку ткани и клетки организма чувствительны к малейшим изменениям в химическом постоянстве внутренней среды, то такие сдвиги вызывают дисфункцию практически всех органов и систем. Наряду с жидкостью и электролитами при кишечной недостаточности за счёт голодания, рвоты, образования воспалительного экссудата теряется значительное количество белков (до 300 г/сут), особенно альбумина, играющего важную роль в гомеостазе. Наличие метастазов в области печени, которые угнетают белково-синтетическую функцию печени, дополнительно уменьшает уровень белка в крови, снижает онкотическое давление плазмы крови, что вызывает развитие стойких отеков.
Общая интоксикация организма при постепенном развитии кишечной непроходимости дополнительно ухудшается тем фактом, что в содержимом приводящего отдела кишечника начинаются процессы разложения и гниения, в содержимом просвета кишечника начинает размножаться патогенная микрофлора, накапливаются токсические продукты. При этом физиологические барьеры, в норме препятствующие всасыванию токсинов из кишечника, не работают и значительная часть токсических продуктов поступает в кровоток, усугубляя общую интоксикацию организма. В стенке кишки начинает развивается омертвение (некроз), итогом которого является гнойный перитонит из-за излития кишечного содержимого в брюшинную полость. При этом токсичные продукты распада тканей, микробные токсины, тяжелые метаболические сдвиги могут привести к сепсису и полиорганной недостаточности и гибели пациента.

Что необходимо предпринять, чтобы спасти человека при кишечной непроходимости?
Развитие кишечной непроходимости – показание к срочной госпитализации в хирургический стационар, где безотлагательно производится:
- рентгенография брюшной полости,
- ультразвуковое исследование органов брюшной полости
- ирригография — рентгенологическое исследование с контрастной бариевой взвесью, вводимой в кишечник с помощью клизмы.
В нашей клинике мы часто используем жидкий контраст для лучшего контурирования кишечника и во избежание попадания бария в брюшинную полость во время последующей операции. При подтверждении диагноза и/или наличии выраженных клинических симптомов перитонита после очень короткой предоперационной подготовки проводится экстренное хирургическое вмешательство.
В отсутствие симптомов раздражения брюшины (перитонита) некоторое время (до суток) под наблюдением хирурга проводится консервативная терапия:
- регидратация,
- введение белковых растворов, электролитов,
- введение антибиотиков,
- освобождение верхних отделов пищеварительного тракта путем зондового промывания желудка,
- промывание кишечника,
- обезболивание и пр.
При отсутствии эффекта от консервативного лечения требуется выполнить операцию в плановом порядке. При возможности удалить причину непроходимости проводится диагностическая лапаротомия с резекцией кишечника. Во время операции обязательно проводится ревизия брюшной полости для уточнения причины развития острой кишечной непроходимости и определения общего объема операции.
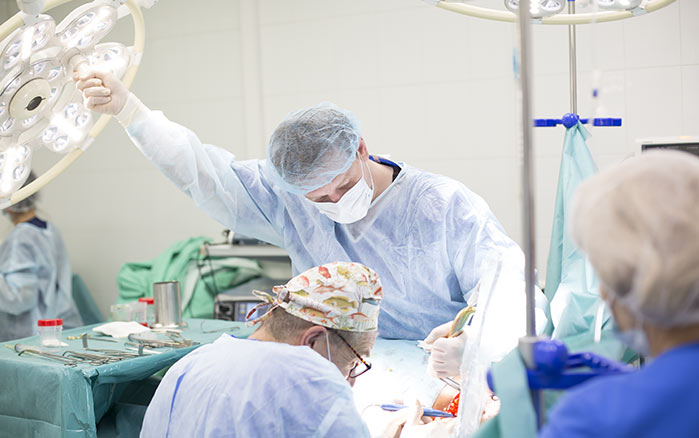
При обнаружении во время ревизии органов брюшной полости спаек, заворота, узлов петель, инвагинаций, производится их устранение. По возможности выполняется циторедуктивная операция по удалению первичного опухолевого очага, вызвавшего развитие острой кишечной непроходимости.
По существующим правилам удаление кишки при непроходимости должно проводиться на определенном расстоянии выше и ниже места непроходимости (обтурации). Если диаметр соединяемых отрезков ненамного отличается, выполняют анастомоз «конец в конец», при значительном различии диаметров приводящего и отводящего участков анастомоза – «бок в бок». В нашей клинике мы используем как классические методики ручного шва для формирования аностозов, так и современные сшивающие аппараты типа степлеров.
При тяжелом общем состоянии больного или невозможности формирования первичного анастомоза по другим причинам, например, из-за далеко зашедшего опухолевого процесса, формирования «опухолевого панциря», большой протяженности участка резецируемого кишечника, скопления большого объема жидкости в брюшной полости (асцита), на передней брюшной стенке формируется отверстие – колостома, в которую выводятся приводящий и отводящий отрезки кишки – «двухствольная стома».
В зависимости от участка кишки, из которого производится формирование колостомы данное оперативное вмешательство имеет различное наименование:
- наложение илеостомы – при выведении тонкой кишки,
- цекостома – слепой,
- асцендо-, десцендо- и трансверзостомы – соответственно восходящей, поперечный и нисходящий участки поперечноободочной кишки,
- при сигмостомии – из сигмовидной кишки.
При операции на сигмовидной кишке, называемой «операцией Гартмана» отводящий отрезок толстой кишки всегда ушивается наглухо и погружается в брюшную полость.
Всегда ли необходимо выведение стомы во время операции по поводу кишечной непроходимости?
Помимо наложения стомы, альтернативным способом восстановления прохождения пищи по кишечнику является создание обходного межкишечного анастомоза. Операции называются по названию соединяемых отделов кишечника, например:
- Операция на правых отделах толстого кишечника называется наложением обходного илеотрансверзоанастомоза.
- Наложение анастомоза между начальным отделом тонкой и конечным отделом тощей кишок называется наложением обходного илеоеюноанастоза.
Каждое из этих вмешательств может быть временным, производимым для подготовки больного к последующим этапам или окончательным при невозможности проведения радикальной операции.
Основной задачей, решаемой во время хирургического лечения острой кишечной непроходимости, является спасение жизни пациента от угрозы прорыва кишечного содержимого в брюшинную полость с развитием острого перитонита и смертью пациента.
Что происходит с выведенной стомой?
В течение 2-3-х недель после выполненной операции по поводу острой кишечной непроходимости при условии улучшении общего состояния, ликвидации последствий интоксикации организма может быть выполнена повторная операция по восстановлению естественного пассажа пищи. В таких случаях выполняется наложение кишечного анастомоза, который погружается внутрь брюшной полости.
В остальных случаях к колостоме присоединяется калоприемник для сбора кишечного содержимого. Современные разновидности калоприемников позволяют поддерживать приемлемое качество жизни даже при их использовании в течение нескольких месяцев.
Возможно ли помочь больному без операции?
Часто в тяжелых случаях и при неоперабельных опухолях у больных в тяжелом состоянии с частичной кишечной непроходимостью декомпрессия желудочно-кишечного тракта достигается путем эндоскопической установкой стента в толстую кишку. В этом случае хирургическая операция выполняется через естественный просвет кишечника – под контролем колоноскопа в просвет толстой кишки per rectum вводится первоначально баллон, расширяющий суженный (стенозированный) участок, а затем устанавливается стент.
Своевременная профилактическая установка стента в просвет кишечника позволяет продлить жизнь и существенно повысить ее качество за счет уменьшения интоксикации, а также избежать вероятного оперативного вмешательства у больных при 4 стадии ракового процесса. Аналогичным образом может выполняться стентирование участков двенадцатиперстной кишки.
Мы устанавливаем стенты в толстый кишечник у больных раковым поражением кишечника и с высоким классом анестезиологического риска из-за наличия сопутствующих заболеваний, в том числе ишемической болезни сердца, сахарного диабета и ряда других. Это позволит длительно поддерживать проходимость кишечника и избежать оперативного вмешательства.
Источник