Приобретенная кишечная непроходимость у детей рекомендации
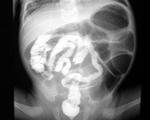
Низкая кишечная непроходимость у детей. Диагностика низкой кишечной непроходимости
Низкая кишечная непроходимость проявляется позднее и протекает вначале менее бурно. При врожденной непроходимости рвота появляется не сразу после рождения, а через 2—3 суток, при приобретенной — тоже через определенное время (через несколько часов или суток в зависимости от характера причины нарушения пассажа). У новорожденных рвота не связана с кормлением.
Рвотные массы содержат примесь желчи, но со временем они принимают каловый характер; меконий, кал и газы не отходят. Беспокойство ребенка быстро нарастает, общее состояние стремительно ухудшается. Живот вздут равномерно как в верхней, так и в нижней части. После обильной рвоты его размеры несколько уменьшаются (в эпигастральной области). Через растянутую брюшную стенку видны очертания вздутых петель кишечника, вначале с усиленными волнами перистальтики, затихающими по мере нарастания пареза кишечника.
Перкуторно выявляется тимпанит, при аускультации — вначале усиленные шумы перистальтики («с перелишанием»), ослабляющиеся и затухающие по мере нарастания пареза кишечника.
Пальпация живота болезненна, ребенок на нее реагирует беспокойством, плачем, отталкиванием руки врача, болевой реакцией.
Ценные указания может дать ректальное бимануальное исследование. Выявляется колбасовидная подвижная переполненная и растянутая подвздошная плп толстая кишка, иногда сдавливающее новообразование. Конечный отдел кишечника п ампула прямой кишки пустые, за пальцем отходит лишь слизь в небольшом количестве.
Уточнить диагноз помогают данные рентгенологического обследования.
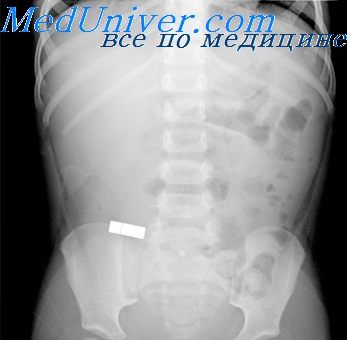
Рентгенодиагностика острой кишечной непроходимости обычно осуществляется с помощью обзорного исследования, без введения контрастного вещества. При непроходимости кишечника в петлях кишечника над. местом непроходимости скапливаются газы и жидкость. Если ширина уровня жидкости больше высоты газового пузыря в петле раздутой кишки, то это так называемый спмптом, или чаша, Клойбера. Когда петля тонкой кишки содержит больше газа, чем жидкости, то виден симптом арки. Они появляются через 2—4 часа после начала непроходимости.
Следствием непроходимости тонкого кишечника является полное отсутствие или незначительное количество газа в толстой кишке.
При высокой непроходимости в желудке и в двенадцатиперстной кишке видны два газовых пузыря с горизонтальными уровнями жидкости, выше и больше слева — в желудке, ниже и в середине — в растянутой двенадцатиперстной кишке. Разница расположения уровней как в передне-задней, так и в боковой проекции. В дистальных отделах кпшечника при полной врожденной непроходимости газа не бывает, при частичной — видны небольшие и немногочисленные пузыри газа.
При низкой кишечной непроходимости рентгенологически выявляются раздутые петлп кпшечника с газовыми пузырями разного размера и количества и с уровнями в них. При непроходимости подвздошной кишки пузыри широкие, располагаются поперечно, а при локализации препятствия в толстой кишке пузыри множественные, неравномерные, с горизонтальными уровнями.
При ущемлении или завороте тонкого кишечника заполненные жидкостью петли кишки дают опухолевидную тень с полициклическим контуром.
Рентгенологически можно выявить смещение желудка, толстой кишки, мочевого пузыря и мочеточников, наступившее в результате давления переполненных петель кишечника.
Исследование лапароскопией позволяет определить место фиксации кишечных петель при перегибах, ущемлении, завороте, узлообразовании (Н. К. Симагина).
– Также рекомендуем “Странгуляционная непроходимость у детей. Обтурационная непроходимость у детей”
Оглавление темы “Кишечная непроходимость у детей”:
1. Парез перистальтики кишечника. Перитонит при паранефрите и пневмококковый перитонит
2. Дифференциация пневмококкового перитонита. Пневмококковый перитонит и аппендицит
3. Стрептококковый перитонит. Абактериальный или вискозный перитонит
4. Нарушения кишечной проходимости у детей. Инвагинация кишечника
5. Диагностика инвагинации кишечника. Дифференциация инвагинации кишечника у детей
6. Хроническая инвагинация кишечника у детей. Высокая механическая кишечная непроходимость
7. Низкая кишечная непроходимость у детей. Диагностика низкой кишечной непроходимости
8. Странгуляционная непроходимость у детей. Обтурационная непроходимость у детей
9. Клиника обтурационной кишечной непроходимости. Хроническая механическая непроходимость кишечника
10. Непроходимость при ущемлении грыж. Врожденная кишечная непроходимость
Источник
Врожденная кишечная непроходимость
Врожденная непроходимость кишечника до настоящего времени остается главной причиной, требующей экстренного хирургического вмешательства в периоде новорожденности.
По уровню расположения препятствия различают непроходимость кишечника высокую и низкую, каждая из них имеет характерную клиническую картину.
Высокую непроходимость вызывает обструкция на уровне двенадцатиперстной и начальных отделов тощей кишки, низкую – на уровне дистальных отделов тощей, а так же подвздошной и толстой кишок.
Непроходимость двенадцатиперстной кишки
Учитывая анатомические особенности двенадцатиперстной кишки, непроходимость этого отдела может быть вызвана следующими причинами:
- стеноз
- атрезия
- сдавление просвета аномально расположенными сосудами (предуоденальной воротной веной, верхней брыжеечной артерией), эмбриональными тяжами брюшины (синдром Ледда) и кольцевидной поджелудочной железой.
Частота выявления в среднем составляет 1 на 5000-10000 живорожденных детей.
Особое внимание при атрезии 12-перстной кишки следует уделять пренатальному кариотипированию, так как хромосомные аномалии обнаруживаются в 30-67% случаев. Наиболее часто встречается синдром Дауна.
Клинические проявления
Симптомы высокой кишечной непроходимости обнаруживают уже в первые часы после рождения ребенка. Наиболее ранними и постоянными признаками являются повторные срыгивания и рвота, при этом в желудочном содержимом может обнаруживаться небольшая примесь желчи.
Вместе с желудочным содержимым ребенок теряет большое количество жидкости. При отсутствии терапии быстро наступает дегидратация. Ребенок становится вялым, адинамичным, происходит патологическая потеря веса.
Диагностика
При антенатальном ультразвуковом исследовании плода в верхнем отделе брюшной полости визуализируются расширенные и заполненные жидкостью желудок и двенадцатиперстная кишка – симптом «двойного пузыря» («double-bubble»), что в сочетании с многоводием позволяет установить диагноз уже с 20 недель беременности.
Для подтверждения диагноза после рождения ребенка применяют рентгенографическое исследование. С целью диагностики выполняют рентгенографию брюшной полости в вертикальном положении, на которой определяют два газовых пузыря и два уровня жидкости, соответствующие растянутым желудку и двенадцатиперстной кишке. У большинства пациентов этого исследования бывает достаточно для постановки диагноза.
Методы лечения
При высокой кишечной непроходимости ребенку необходима операция, которую выполняют на 1-4 сутки жизни ребенка, в зависимости от тяжести состояния при рождении и сопутствующих заболеваний.
В нашем отделении операции по коррекции непроходимости двенадцатиперстной кишки проводятся исключительно лапароскопическим методом, в том числе и в случае, если ребенок рождается недоношенным и с малым весом. Выполняется обходной кишечный анастомоз по методике Кимура для восстановления проходимости двенадцатиперстной кишки.
ТОНКОКИШЕЧНАЯ НЕПРОХОДИМОСТЬ
Врожденные аномалии тонкой кишки в большинстве случаев представлены атрезиями на различных ее уровнях, наиболее часто встречается атрезия подвздошной кишки.
Причины возникновения
Большинство случаев атрезии тонкой кишки бывают спорадическими. В отличие от атрезии двенадцатиперстной кишки, при атрезии тонкой кишки хромосомные аберрации встречаются редко. От пренатального кариотипирования можно воздержаться в связи с низкой частотой хромосомных аномалий при этом пороке. При пролонгировании беременности и наличии выраженного многоводия для предупреждения преждевременных родов показан лечебный амниоцентез.
Клинические проявления
Поведение ребенка в первые часы после рождения не отличается от здорового. Основным признаком низкой кишечной непроходимости является отсутствие стула – мекония. При выполнении очистительной клизмы получают только слепки неокрашенной слизи.
К концу первых суток жизни состояние ребенка постепенно ухудшается, появляется беспокойство, болезненный крик. Быстро нарастают явления интоксикации – вялость, адинамия, серо-землистая окраска кожных покровов, нарушение микроциркуляции. Прогрессирует равномерное вздутие живота, петли кишечника контурируют через переднюю брюшную стенку. Отмечается рвота застойным кишечным содержимым. Течение заболевания может осложниться перфорацией петли кишечника и каловым перитонитом, в этом случае состояние ребенка резко ухудшается, появляются признаки шока.
Диагностика
Обструкция тонкой кишки антенатально у плода визуализируется в виде множественных расширенных петель кишечника, при этом количество петель отражает уровень непроходимости. Увеличение количества вод и множественные дилатированные петли тонкой кишки, особенно с усиленной перистальтикой и плавающими частицами мекония в просвете кишки, позволяет заподозрить атрезию тонкого кишечника.
Прямая обзорная рентгенография брюшной полости в вертикальном положении демонстрирует значительное расширение петель кишечника и уровни жидкости в них. Чем больше петель визуализируется, тем ниже располагается препятствие.
Методы лечения
Новорожденный с признаками низкой кишечной непроходимости нуждается в экстренном хирургическом лечении. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка и устранить водно-электролитные нарушения. Продливать предоперационную подготовку не следует в связи с высоким риском развития осложнений (перфорация кишечника и перитонит). Целью хирургического вмешательства является восстановление целостности кишечника при возможном сохранении максимальной его длины.
В нашем отделении оперативное лечение проводится не позднее, чем 1-е сутки жизни. При этом приоритетным является максимальное сохранение длины имеющейся кишки и наложение одномоментного прямого адаптрированного кишечного анастомоза, что избавляет ребенка от необходимости повторных операций и носительства кишечных стом.
В ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России Вы получаете уникальную возможность получить БЕСПЛАТНО оперативное стационарное лечение по квотам на высоко-технологическую медицинскую помощь (ВМП по ОМС).
Источник
Кишечная непроходимость представляет собой нарушение пассажа и эвакуации содержимого кишечника, что связано с различными патологическими состояниями и изменениями пораженного участка кишки. Данная патология может носить врожденный или приобретенный характер. Вследствие нарушения эвакуации кишечного содержимого у детей, в особенности младшего возраста, достаточно быстро развивается интоксикация, что значительно ухудшает общее состояние.
Причины возникновения кишечной непроходимости
Отдельно стоит рассмотреть причины данного заболевания врожденной и приобретенной природы.
Основные причины, вызывающие врожденную кишечную непроходимость:
- Врожденные пороки развития и формирования кишечной трубки, к которым относят стенозы и атрезии различной локализации.
- Аномалии развития, который приводят к сдавлению участка кишки (аберрантный сосуд, кольцевидная поджелудочная железа и другие).
- Аномалии развития стенки кишечника (болезнь Гиршпрунга).
- Мекониальный илеус, который приводит к закупорке просвета кишки вязким меконием. Наблюдается при муковисцидозе.
- Врожденные пороки фиксации и поворота брыжейки.
Основные причины развития приобретенной кишечной непроходимости следующие:
- Спаечная болезнь, которая может возникать после перенесенных операций, травмы или вследствие воспалительного процесса в брюшной полости.
- Инвагинация (возникает при внедрении одного отдела кишечника в другой).
- Массивная глистная инвазия.
- Опухоли кишки.
- Некротический энтероколит у новорожденных.
- Метаболические нарушения.
- Заворот кишки.
- Отравление токсическими веществами.
Виды кишечной непроходимости
В классификации выделяют несколько видов кишечной непроходимости у детей.
По механизму развития:
- Механическая – когда имеется препятствие на пути прохождения содержимого кишечника. В свою очередь данный вид подразделяется на:
- обтурационную – возникает при перекрытии просвета кишки, вследствие воздействия ряда факторов (каловые камни, глистная инвазия);
- странгуляционную, когда происходит сдавление не только кишки, но и брыжейки, ее сосудов и нервов (заворот кишечника);
- смешанную, когда присутствуют признаки обоих выше представленных видов (инвагинация, спаечная болезнь).
- Динамическая – возникает при нарушении регуляции моторики кишечника, может быть:
- паралитической – при полном отсутствии перистальтики (перитонит);
- спастической – при спазме кишки (отравление свинцом).
- По клинико-анатомическим видам:
- высокая – развивается на уровне двенадцатиперстной кишки;
- низкая – развивается ниже двенадцатиперстной кишки, на участке от тощей до прямой кишки.
- По характеру непроходимости:
- полная;
- частичная.
- По течению:
- острая – возникает при полной кишечной непроходимости;
- хроническая, при которой имеются периоды обострения и благополучия; выявляется при частичной кишечной непроходимости;
- рецидивирующая – симптоматика непостоянна, однако характерен перемежающийся характер заболевания.
Симптомы кишечной непроходимости
Признаки и клиническая картина кишечной непроходимости может различаться в зависимости от вида патологии и тяжести состояния. Основные же симптомы, которые чаще всего встречаются у детей при данном заболевании, следующие:
- Отсутствие стула. При врожденной острой низкой кишечной непроходимости характерно отсутствие отхождения мекония, тогда как при высокой меконий отходит, однако далее стул отсутствует.
- Обильная рвота. Рвотные массы вначале могут быть с примесями желчи, затем приобретают застойный характер, становятся «каловыми».
- Приступообразные боли в животе, во время которых ребенок становится беспокойным, кричит, маленькие дети поджимают ножки.
- Метеоризм. Живот вздут, увеличен в размерах.
- Выраженная интоксикация. Ребенок бледный, вялый, может повышаться температура.
- Асимметрия живота.
Если у вашего ребенка имеется хотя бы один из вышеперечисленных признаков, необходимо в срочном порядке обратиться за консультацией к врачу, поскольку кишечная непроходимость является жизнеугрожающим состоянием и требует незамедлительных лечебных мероприятий.
Диагностика кишечной непроходимости
На первом этапе диагностики обязательным является осмотр ребенка у хирурга, после проведения которого специалист может предположить, какова причина развития патологии. Далее для подтверждения и дифференциации диагноза ребенку проводят ряд инструментальных исследований.
Рентгенография органов брюшной полости является одним из самых эффективных методов диагностики кишечной непроходимости. Она также дает возможность выяснить локализацию патологии. При затруднениях в диагностике применяют рентгенографию с контрастированием. Также широко применяется колоноскопия, которая является лучшим вариантом диагностики при толстокишечной локализации патологии.
УЗИ органов брюшной полости не часто используется для диагностики данного заболевания, поскольку наличие большого количества газов в кишечнике ухудшает визуализацию при проведении исследования, однако данный метод информативен при ряде состояний (опухоль, инвагинация и некоторые другие).
В последние годы все большую популярность приобретает диагностическая лапароскопия, которая дает возможность наиболее точно определить причину развития болезни.
Лечение кишечной непроходимости
Все дети с подозрением на явления кишечной непроходимости обязательно подлежат госпитализации в хирургический стационар.
Тактика лечения этого заболевания всецело зависит от его вида. При врожденном характере заболевания лечение в подавляющем большинстве случаев хирургическое, и направлено на устранение причины патологии – того или иного врожденного порока. При приобретенной кишечной непроходимости в течение первых 6 часов после начала заболевания возможно консервативное лечение, которое включает в себя очистительные клизмы, введение препаратов, стимулирующих перистальтику, постановку капельниц для восстановления водно-электролитного баланса. Выбор тактики ведения ребенка с кишечной непроходимостью, а также все назначения осуществляет исключительно врач. Самостоятельное назначение препаратов, постановка очистительных клизм и проведение других манипуляций без предварительной консультации со специалистом может быть крайне опасным для ребенка.
Последствия кишечной непроходимости
При раннем и своевременном обращении к врачу прогноз благоприятный. Состояние ребенка и прогноз ухудшается при развитии осложнений, основные из которых:
- перитонит – воспаление брюшины;
- сепсис;
- некроз стенки кишечника.
Источник

Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
Общие сведения
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.
Врожденная кишечная непроходимость
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Большинство аномалий, которые впоследствии проявляются кишечной непроходимостью, формируются с 4 по 10 недели внутриутробного периода. В это время наблюдаются активный рост и дифференцировка пищеварительных отделов, поворот кишечника. С 18-20 недели беременности плод совершает глотательные движения, поэтому околоплодные воды частично попадают в верхние отделы пищеварительного тракта и скапливаются над местом непроходимости.
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом “bubble double” — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
Источник