Пузырно кишечный свищ симптомы
Рубрика МКБ-10: N32.1
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N30-N39 Другие болезни мочевой системы / N32 Другие поражения мочевого пузыря
Определение и общие сведения[править]
Мочекишечные свищи
Такие свищи – патологическое сообщение между мочевыводящими путями и кишечником.
Эпидемиология
В связи с высокой распространенностью заболеваний толстой кишки, а также увеличением количества открытых и эндоскопических операций на простате и мочевом пузыре наиболее часто наблюдают толстокишечно-пузырные свищи.
Классификация
По локализации мочекишечные свищи разделяют:
• на почечно-кишечные;
• мочеточниково-кишечные;
• пузырно-кишечные;
• уретро-ректальные.
В зависимости от сообщения через кожную фистулу с внешней средой различают открытые и закрытые мочекишечные свищи.
Этиология и патогенез[править]
Мочекишечные свищи могут быть врожденными и приобретенными. Врожденные пузырно-кишечные свищи встречают крайне редко. Обычно они возникают между прямой кишкой и областью мочепузырного треугольника, иногда сочетаясь с атрезией заднего прохода. Чаще всего обнаруживают приобретенные мочекишечные свищи. Их подразделяют на посттравматические
и самопроизвольно возникающие (в результате различных патологических состояний).
Причинами первых считают одновременные ранения мочевыводящих путей и кишечника вследствие ятрогенных повреждений, лучевой терапии, а также оперативных вмешательств (троакарная эпицистостомия, ТУР (трансуретральная резекция) простаты и шейки мочевого пузыря, РПЭ (радикальная простатэктомия). Спонтанные мочекишечные свищи обычно формируются в результате различных воспалительных процессов, новообразований, перфорации инородными телами стенки кишечника и мочевого пузыря. Почечно-кишечные свищи чаще всего возникают в результате гнойно-воспалительных, в том числе специфических, заболеваний почки и околопочечной клетчатки. Мочеточниково-кишечные свищи преимущественно носят ятрогенный характер и образуются при сочетанном повреждении мочеточника и кишки во время операций на органах брюшной полости и мочевыводящих путях. Таким образом, почечно- и мочеточниково-кишечные фистулы, как правило, возникают в результате воспалительных заболеваний почек и мочевыводящих путей с вторичным вовлечением в процесс различных отделов кишечника, а пузырно-кишечные свищи – вследствие первичных заболеваний и повреждений кишечника, распространяющихся на мочевой пузырь.
Дивертикулез и хронический колит – наиболее частая причина развития кишечно-пузырных свищей. Эти заболевания приводят к образованию внутренних сообщений между кишечником и мочевым пузырем у 50-70% больных. В 10% случаев свищи возникают в результате болезни Крона, при этом они обычно формируются между мочевым пузырем и подвздошной кишкой.
Вторая по значимости (20% случаев) причина образования кишечно-пузырных свищей – злокачественные новообразования (чаще всего – колоректальный рак). При опухолях мочевого пузыря формирование пузырно-кишечных фистул наблюдают крайне редко, что можно объяснить ранней диагностикой заболевания.
Дистанционная лучевая терапия или брахитерапия может привести к образованию патологических сообщений между кишечником и мочевыводящими путями даже спустя несколько лет.
Причиной возникновения уретроректальных фистул может быть ятрогенное повреждение мочеиспускательного канала и кишечника во время трансуретральных манипуляций.
Клинические проявления[править]
Пузырно-кишечный свищ: Диагностика[править]
Жалобы больных с мочекишечными свищами обычно обусловлены изменениями со стороны мочевой системы. При почечно- и мочеточниково-кишечных фистулах на фоне уростаза возникают боли в поясничной области, повышение температуры тела, озноб. Пациенты с пузырно-кишечными свищами отмечают дискомфорт или умеренные боли внизу живота, частое болезненное мочеиспускание, тенезмы. Моча больных приобретает зловонный запах. Повышение температуры обусловлено острым пиелонефритом или формированием межкишечного абсцесса, предшествующего образованию пузырно-кишечного свища.
Специфические симптомы кишечно-пузырного свища в ряде наблюдений отсутствуют, и заболевание протекает под маской рецидивирующей инфекции мочевых путей. Фекалурия и пневматурия могут возникать эпизодически, в связи с чем особое внимание следует уделять сбору анамнеза. Пневматурию обнаруживают у 60% больных, но ее не считают специфичным признаком заболевания. Ее также наблюдают при наличии газообразующих микроорганизмов (клостридий), грибов в мочевом пузыре у пациентов с сахарным диабетом, после инструментального обследования.
Клиническая картина во многом зависит от заболевания, ставшего причиной образования свища.
Лабораторная диагностика
При исследовании мочи обнаруживают лейкоциты, эритроциты, бактерии и примесь фекалий. Рекомендовано проведение теста на обнаружение угля (после приема внутрь) в осадке мочи. При бактериологическом анализе мочи обычно обнаруживают рост нескольких разновидностей микроорганизмов с преобладанием E. coli. У больных с онкологическими заболеваниями отмечают анемию, увеличение СОЭ. Лейкоцитоз может быть следствием инфекции мочевых путей, признаком формирующегося абсцесса. Обязательно проведение биохимического исследования крови (определение креатинина, электролитов и др.).
Инструментальные методы
УЗИ недостаточно информативно, поэтому не получило широкого распространения в диагностике мочекишечных свищей.
При наружном мочекишечном свище может быть выполнена фистулография, при которой отмечают контрастирование свищевого хода кишечника и мочевыводящих путей.
При обзорной и экскреторной урографии можно обнаружить конкременты и инородные тела в просвете мочевыводящих путей или кишечника, оценить функцию почек и тонус ВМП (верхних мочевых путей ). При почечно- и мочеточниково-кишечных свищах на стороне поражения отмечают эктазию и деформацию чашечек и лоханки, снижение функции почки. При нисходящей цистографии в результате попадания контрастного вещества в сигмовидную и прямую кишку можно определить контуры последних (при пузырно-кишечных фистулах). При почечно- и мочеточниково-кишечных свищах информативна ретроградная уретеропиелография.
КТ с контрастированием – наиболее чувствительный метод диагностики кишечно-пузырных свищей, который должен входить в стандарт обследования при этом заболевании.
МРТ эффективна для диагностики глубоких промежностных фистул (применять по показаниям).
Рентгеноконтрастное исследование кишечника не всегда позволяет обнаружить мочекишечный свищ, но помогает в дифференциальной диагностике дивертикулеза и новообразований кишечника.
Цистоскопия – один из наиболее информативных методов исследования, позволяющий не только визуально определить наличие свища, но и провести биопсию для исключения онкологического процесса. Ограниченная гиперемия, папиллярные или буллезные изменения слизистой оболочки, слизь или частицы фекалий в мочевом пузыре обнаруживают у 80-90% больных.
Учитывая, что кишечно-пузырные свищи (встречают наиболее часто) возникают в результате первичного заболевания кишечника, в диагностическом процессе и определении лечебной тактики должен принимать участие хирург.
Дифференциальный диагноз[править]
Пузырно-кишечный свищ: Лечение[править]
Консервативное лечение при почечно- и мочеточниково-кишечных свищах неэффективно. Постоянное поступление кишечного содержимого, сопровождающееся обострением пиелонефрита, способствует развитию его гнойных форм и сепсиса, который считают показанием к раннему оперативному лечению.
В ряде наблюдений целесообразно проводить консервативное лечение при небольших пузырно-кишечных свищах, вызванных дивертикулезом сигмовидной кишки или болезнью Крона,
у ослабленных, тяжелых соматических больных или в качестве подготовки к оперативному вмешательству. Назначают сульфаниламиды, метронидазол, антибиотики широкого спектра действия, глюкокортикоиды, меркаптопурин и др.
Оперативное вмешательство, цель которого – закрытие мочекишечного свища и устранение заболевания, вызвавшего его, – основной и радикальный метод лечения.
Оперативное лечение
Проводят радикальное оперативное лечение. Показание – мочекишечный свищ. Стандартным методом оперативного лечения считают выполнение одноэтапной или многоэтапной фистулопластики с удалением патологического очага, вызвавшего образование свища.
Многоэтапная фистулопластика предусматривает предварительную деривацию мочи и кала. При почечно- и мочекишечных свищах может возникнуть необходимость в санации гнойного очага и дренировании забрюшинной клетчатки. Нарушение уродинамики требует выполнения нефростомии. Многоэтапное вмешательство, легче переносимое пациентами, вызывает меньшее количество послеоперационных осложнений.
Одноэтапную операцию выполняют вне обострения воспалительного процесса и при сохранной функции почек, мочевыводящих путей и кишечника. Она значительно сокращает сроки лечения и реабилитации больных.
При необходимости определения этиологии заболевания кишечника и мочевого пузыря выполняют экстренную биопсию, а затем – ревизию мочевого пузыря.
Выполнение многоэтапных операций рекомендуют при остром начале заболевания, воспалительном инфильтрате, крупных тазовых абсцессах, лучевых поражениях, интоксикации, а также тяжелым онкологическим больным. На первом этапе необходимо выполнить колостомию и отвести мочу. После улучшения общего состояния больного (в среднем через 3-4 мес) может быть выполнена фистулопластика.
Оперативное лечение больных группы высокого риска состоит в полноценном дренировании мочевого пузыря с помощью катетера Фолея или эпицистостомы. Отведение кала осуществляют с помощью наложения колостомы.
Профилактика[править]
Прочее[править]
Прогноз
Зависит от тяжести первичного заболевания, вызвавшего мочекишечный свищ. Следует отметить, что спонтанное заживление мочекишечного свища наблюдают крайне редко, поэтому хороший прогноз связан со своевременным и качественным оперативным лечением.
Источники (ссылки)[править]
“Урология [Электронный ресурс] : Национальное руководство. Краткое издание / Под ред. Н. А. Лопаткина – М. : ГЭОТАР-Медиа, 2013. – (Серия “Национальные руководства”).” – https://www.rosmedlib.ru/book/ISBN9785970425688.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
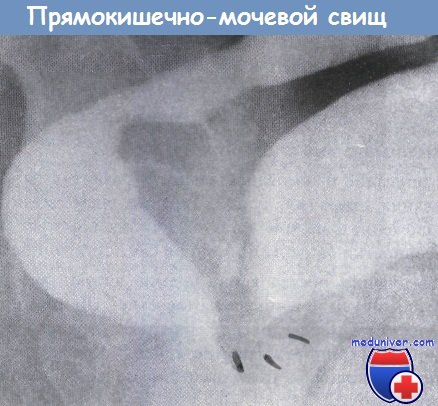
Прямокишечно-мочевой свищ (ректовезикальный свищ) – причины, признаки, лечениеПрямокишечно-мочевой свищ – это прямое сообщение между прямой кишкой или анальным каналом и мочевым пузырем или уретрой. Это состояние характерно для мужчин, так как у женщин между мочевым пузырем и прямой кишкой располагается матка/влагалище. Обычные причины: врожденные аномалии (аноректальные мальформации); приобретенные – осложнения хирургических вмешательств (ятрогенные повреждения при простатэктомии, низкой передней резекции и т.д.), опухоли таза, лучевые повреждения, воспалительные заболевания кишечника, травма (промежности, прямой кишки, уретры). Наличие сообщения может приводить к оттоку кишечного содержимого и мочи в обоих направлениях: наличие кала/бактерий в моче, отток мочи через прямую кишку. Лечение (вариант реконструкции и время операции) зависит от тяжести течения заболевания, этиологии свища, состояния тканей (например, недавно перенесенная операция, состояние после облучения и т.д.) и уровня свища (доступен ли со стороны промежности или нет?): необходимо отличать низкий прямокишечно-мочевой свищ от высокого коловезикального или энтеровезикального свища. а) Эпидемиология. Редкое заболевание, составляющее, тем не менее, значительное число обращений в специализированных центрах. Общая заболеваемость неизвестна в связи с разнообразием этиологических факторов. б) Симптомы прямокишечно-мочевого свища: в) Дифференциальный диагноз:
г) Патоморфология ректовезикального свища. Зависит от заболевания, приведшего к образованию свища. д) Обследование при прямокишечно-мочевом свище Необходимый минимальный стандарт: Обследование живота => дифференциация между прямокишечно-мочевым свищом низкого/среднего уровня (область мочевого треугольника или ниже) и высоким прямокишечно-мочевым/коловезикальным свищом (дно мочевого пузыря). Дополнительные исследования (необязательные): е) Классификация: ж) Лечение без операции прямокишечно-влагалищном свище: з) Операция при прямокишечно-влагалищном свище Показания. Любой симптомный ректовезикальный свищ. Хирургический подход: и) Результаты лечения прямокишечно-мочевого свища. В зависимости от этиологии, состояния тканей, количества предшествующих попыток ликвидации свища, нутритивного статуса больного, варианта реконструкции. к) Наблюдение и дальнейшее лечение. Повторный осмотр больного через 2-4 недели после начала лечения или выполненной операции. Если проблемы, связанные со свищом, устранены => закрытие стомы в плановом порядке. Дальнейшее наблюдение может зависеть от заболевания, вызвавшего образование свища. – Также рекомендуем “Прямокишечно-влагалищный свищ (ректовагинальный свищ) – причины, признаки, лечение” Оглавление темы “Болезни толстой кишки”:
|
Источник

Содержание:
- Определение
- Причины
- Симптомы
- Диагностика
- Профилактика
Определение
Пузырно-кишечные свищи образуются между участком кишечника, лежащим в области (толстая, подвздошная кишка и т. д.), и мочевым пузырем.
Причины
Обычно пузырно-кишечные свищи образуются при дивертикулах толстой кишки (в 50-70 ° случаев). Другие причины включают онкологическую патологию (рак толстой кишки), воспалительные заболевания кишечника (болезнь Крона), лучевую терапию и травму.
Симптомы
Пузырно-кишечные свищи проявляются рецидивирующими инфекциями мочевых путей, месями кала в моче, пневматурией и гематурией.
В редких случаях возникают сепсис или желудочно-кишечные расстройства.
Синдром Gouverneur (боль в надлобковой области, болезненное учащенное мочеиспускание i тенезмы) – признак пузырно-кишечного свища.
Диагностика
 Проба с активированным углем. Для подтверждения диагноза пузырно-кишечного свища активированный уголь принимают внутрь. Через несколько часов в моче находят частицы угля.
Проба с активированным углем. Для подтверждения диагноза пузырно-кишечного свища активированный уголь принимают внутрь. Через несколько часов в моче находят частицы угля.
Цистоскопия и при необходимости биопсия. Это самый достоверный метод диагностики пузырно-кишечного свища. У 80-100 % больных отмечается буллезный отек, эритема или мутные выделения из свища. Обычно соустье с толстой кишкой расположено с левой стороны и на верхушке мочевого пузыря, тогда как тонкокишечные свищи расположены в области верхушки и с правой стороны. При подозрении на злокачественное новообразование показана биопсия свища.
Колоноскопия и ирригоскопия. Важно исключить первичное злокачественное новообразование толстой кишки как причину образования свища, несмотря на то что эта патология встречается реже, чем дивертикулез.
KT или МРТ таза. Для пузырно-кишечного свища характерен пневматоз мочевого пузыря больного, которому не проводили инструментальные исследования (цистоскопию и т. д.). KT с контрастированием остается лучшим методом диагностики пузырнока свищей.
Свищевой канал визуализируют при микционной цистоуретрографии. В отдельных случаях, свищ функционирует как «створка клапана», и затеки контраста в кишечник не опросе
Профилактика
Обеспечивают покой кишечника с помощью парентерального питания. Полный перевод больного на парентеральное питание иногда приводит к самопроизвольному закрытию пузырно-кишечных свищей.
Наиболее эффективна консервативная терапия при лечении пузырно-кишечных свищей при болезни Крона. Глюкокортикоиды, сульфасалазин и антибиотики ускоряют спонтанную репарацию.
В зависимости от наличия воспаления, злокачественного новообразования и патологии соседних органов применяют одно- или многоэтапные операции. При использовании многоэтапных способов лечения на период закрытия свища накладывают колостому.
Хирургическое вмешательство предусматривает лапаротомию, отделение мочевого пузыря от кишечника, иссечение свищевого хода и первичную пластику внутренних органов, вовлеченных в патологический процесс. В отдельных случаях необходима частичная цистэктомия и/или сегментарная резекция кишечника. Для ускорения репарации и профилактики рецидива между кишкой и мочевым пузырем потешают фрагмент хорошо васкуляризированной ткани, в частности сальника.
Инна:29.03.2015
Добрый день.Прошу помощи для мамы.Она 1941г.р.инвалид с детства-правая нога не имеет большого пальца, остальные сросшиеся, кроме 3го. Перенесла операцию по удалению лев.мол.железы в 2009г -рак;более 10лет страдает гипертензией,есть коралловый камень в правой почке, в левой просто камни, и камни в желчном.сах.диабет 2 типа.в 2013г поставили атеросклеротич.порок аорт.клапана стеноз до 2ст,ХСН 1ст,атеросклероз аорты с фиброкальцинозом аорт.клапана, диастолич.дисфункция ЛЖ по 1типу,умереная дилятация ЛП. Принимает предуктал, равел, диабетон 60-1/2табл. Месяц назад заболела правая нога в области большого пальца. появилось черное пятнышко. Теперь это пятно на подошве в области под большим пальцем. Я приехать к маме и показать ее врачу смогу только через месяц.Что можно с ногой сей час сделать, чтобы не получилась гангрена или заражение? Сегодня нога отекла.Врачи все далеко, маме не к кому сей час обратиться.Один врач посоветовал ей попить пока тромбоасс,никошпан и пентоксифилин, не навредят ли он ей? у нее частая одышка и большое чсс, бывает до 115, тогда принимает Эгилок или валасердин. Благодарю.
Добрый вечер Инна.
пентоксифилин маме я бы не назначал (так как у нее одышка). Аспирин (тромбоасс) или др обязательно, + можно дипиридамол 1 т 3 р/д. Более мощные препараты только под контролем коагулограммы (свертывание крови), а именно МНО. Местно обязательно гепариновая мазь (лучше Лиотон) – 3-4 раза в день, а на потемневшее место обязательно повязку (чтобы не инфицировать эту зону), лучше с бетадином.
Маме выздоровления.
С уважением,
Бондаренко А.В.
Здравствуйте! Добавьте к вашему лечению сироп тивортин-аспартат или берлитион-ораль или актовегин (препараты антигипоксанты – антиоксиданты).Принимайте их по инструкции,обязательно под контролем уровня глюкозы в крови,артериального давления и пульса.Если есть трофические нарушения мягких тканей,желателен перевод пациентки на инсулин,хотя бы на время лечения.С уважением,Валерий Ильченко,хирург,проктолог,эндоскопист.
К каким врачам обращаться, если возникает Пузырно-кишечные свищи:
Источник