Распространенность острой кишечной непроходимости
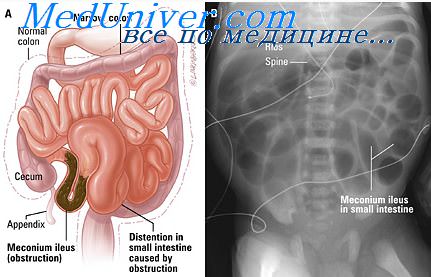
Распространенность кишечной непроходимости. Кишечные инфекции и непроходимость
Одним из характерных симптомов кишечной непроходимости является метеоризм. Вздутие живота в эпигастральной области характерно для непроходимости в верхнем отделе тонкой кишки, а равномерное вздутие живота — для непроходимости нижних отделов кишечника. При завороте сигмовидной кишки наблюдается “косой живот”, при котором выявляется асимметрия живота, располагающаяся в направлении от правого подреберья через пупок в направлении левой подвздошной области.
Более равномерное вздутие живота наблюдается при обтурационной кишечной, а неравномерное — при странгуляционной непроходимости. Одним из ранних симптомов кишечной непроходимости является симптом Валя (через переднюю брюшную стенку контурируется раздутая петля кишки), а очень важным — видимая перистальтика кишок, а также “шум плеска” при легком сотрясении брюшной стенки.
Кишечные шумы выслушиваются при аускультации брюшной полости только в начале заболевания, а затем прекращаются.
Изменения крови в первом периоде болезни отсутствуют. При учащении рвоты отмечаются сгущение крови и увеличение показателя гематокрита, числа эритроцитов и лейкоцитов. С развитием перитонита доминирует нейрофильный лейкоцитоз. Во 2—3-м периодах заболевания набюдаются олигоанурии и увеличение концентрации мочевины и креатинина в сыворотке крови.
Диагноз кишечной непроходимости должен подтверждаться характерной рентгенологической картиной — появлением чаш Клойбера с горизонтальными уровнями жидкости и газа, которые могут располагаться в виде арок на обзорных рентгенограммах брюшной полости. Необходимо отметить, что при пищевых токсикоинфекциях в кишечнике может быть много газа, но он располагается беспорядочно вдоль всей кишки. При этом отсутствуют четкие контуры характерные для непроходимости. ‘
В последние годы в диагностике кишечной непроходимости приобретает большое значение метод лапароскопии.
В хирургическое отделение нашей больницы в 60-е годы было госпитализировано 238 больных с острой кишечной непроходимостью. Все они были направлены в стационар с диагнозом острой кишечной инфекции, который не подтвердился при обследовании. Странгуляционная кишечная непроходимость была выявлена у 74,8 % больных, обтурационная непроходимость опухолевого генеза — у 3,3 %, инвагинации — у 5,6 %, завороты тонкой и толстой кишки — у ]6 % и узлообразование — у 0,4 % больных.
Сложность дифференциальной диагностики кишечной непроходимости и острых кишечных инфекций несомненна. Диагностические ошибки часто связаны с недооценкой внезапности появления боли в области живота, ее интенсивностью и характером. Максимальное внимание должно быть уделено пациентам, в анамнезе которых есть указания на различные оперативные вмешательства на органах брюшной полости, когда существует угроза странгуляционной кишечной непроходимости.
За 20 лет наблюдений больных с острыми кишечными инфекциями нами было выявлено у 357 больных с четкой клинической картиной пищевых токсикоинфекций (сальмонеллезов) развитие странгуляционной кишечной непроходимости. У 57,9 % больных после перенесенной в прошлом операции на брюшной полости периодически отмечалась боль в области живота (10,6 % из них ранее госпитализировались в хирургические стационары по поводу спаечной болезни брюшной полости).
Клинические признаки спаечной кишечной непроходимости развивались на 3-й день заболевания у 39,8 % больных, на 4—5-й — у 49,9 % больных. Лишь у немногих пациентов (2,5 %) симптомы спаечной кишечной непроходимости появились на 2-й день пищевой токсикоинфекций или позже 5-го дня (7,8 %). Причинами странгуляционной кишечной непроходимости у больных с пищевыми токсикоинфекциями, в анамнезе у которых ранее была спаечная болезнь, послужили изменения моторной функции кишечника с преобладанием спазма его мускулатуры [Стручков В.И., Луцевич Э.В., 1986]. У 66 больных (18,5%) странгуляционная непроходимость была выявлена в начальной стадии заболевания, у 286 (80,1 %) — в разгар болезни и у 5 больных (1,4 %) — в период реконвалесценции острой кишечной инфекции. Все пациенты, у которых развилась спаечная кишечная непроходимость, были переведены в хирургический стационар.
– Также рекомендуем “Кишечные инфекции и ущемленные грыжи. Дифференциация ущемленных грыж”
Оглавление темы “Кишечные инфекции и хирургическая патология”:
1. Сосудистые заболевания головного мозга и кишечные инфекции. ОНМК и кишечные инфекции
2. Пиелонефрит и кишечные инфекции. Синдром мальабсорбции и инфекции
3. Рожа. Тропическая малярия
4. Отравление бледной поганкой. Клиника отравления бледной поганкой
5. Кровоточащая язва желудка. Перфоративная язва желудка
6. Тромбоз мезентериальных сосудов. Клиника тромбоза мезентериальных сосудов
7. Инфекционные болезни и тромбоз мезентериальных сосудов. Частота мезентериального тромбоза
8. Инфекции и кишечная непроходимость. Клиническая дифференциация кишечной непроходимости
9. Распространенность кишечной непроходимости. Кишечные инфекции и непроходимость
10. Кишечные инфекции и ущемленные грыжи. Дифференциация ущемленных грыж
Источник
Инфекции и кишечная непроходимость. Клиническая дифференциация кишечной непроходимости
Острая кишечная непроходимость нередко является причиной диагностических ошибок при распознавании острых кишечных инфекций. По данным Б.С.Розанова (1971), до 20% больных с острой кишечной непроходимостью первоначально госпитализировались в инфекционные отделения. В настоящее время различают два вида кишечной непроходимости: 1) динамическую (функциональную), в том числе спастическую и паралитическую, и 2) механическую, в том числе странгуляционную, обтурационную и смешанного типа.
По данным В.Н.Стручкова и Э.В.Луцевича (1986), в последние годы отмечаются уменьшение числа случаев обтурационной и увеличение странгуляционной непроходимости. По мнению И.В.Данилова, Д.Г.Караванова (1966), инвагинацию кишечника чаще принимают за дизентерию, а странгуляционную кишечную непроходимость — за пищевые токсикоинфекции (сальмонеллезы). Вместе с тем число больных сострангуляционной кишечной непроходимостью составляет 1/3 общего числа больных с кишечной непроходимостью. По мнению В.И.Стручкова и Э.В.Луцевича (1986), целесообразно различать в клинической картине острой кишечной непроходимости три периода.
Первый период, или начальная стадия, продолжается от 2 до 12 ч. Доминирующим симптомом болезни этого периода является боль (особенно при странгуляционной непроходимости) которая носит схваткообразный характер. Второй период или промежуточная стадия, характеризуется гемодинамическими сдвигами (учащенный пульс, снижение АД). Продолжительность 2-го периода от 12 до 24 ч. Боль в области живота приобретает постоянный характер, а затем возникают полная задержка стула, газов и частая рвота. Перистальтика становится менее активной, шумы в брюшной полости — менее выраженными, чем в 1-м периоде.
Нарастают признаки обезвоживания. Третий период характеризуется ухудшением состояния больных до крайне тяжелого. Основные симптомы — “каловая рвота”, сухой язык, вздутие живота, отсутствие перистальтики, частый малый пульс, низкие цифры АД. Развивается перитонит.

Основной симптом кишечной непроходимости — боль в области живота. Она отмечается у всех больных. Характерна значительная болезненность при надавливании на переднюю брюшную стенку в точке, расположенной на 2 поперечных пальца ниже пупка по средней линии, соответственно локализации корня брыжейки (симптом Тевенара). Боль является не только обязательным спутником заболевания, но и ее наиболее ранним симптомом. А.В.Мельников предложил назвать первую стадию болезни стадией боли.
Боль в области живота носит приступообразный характер, что связано с перистальтикой кишечника. Четкой локализации ее в каком-либо отделе живота не отмечается. Она исчезает на 2—3-й день из-за нарушения нервных механизмов, регулирующих моторику кишечника, и это служит плохим прогностическим признаком. По мнению исследователей, рвота при кишечной непроходимости отмечается у 70—80 % больных. Она имеет рефлекторное происхождение и относится к числу ранних симптомов болезни. Чем выше локализация непроходимости, тем чаще бывает рвота. Значительно реже рвота возникает при низко расположенном препятствии по ходу кишечника.
При перитоните генез рвоты усложняется, так как ее обусловливают также интоксикация и водно-электролитные нарушения. Важным дифференциально-диагностическим признаком является рвота, не приносящая больному облегчения. Этим она отличается от рвоты при острых кишечных инфекциях.
Для кишечной непроходимости характерна задержка стула и газов. Однако в первые часы болезни, особенно при высокой кишечной непроходимости, может наблюдаться оформленный и даже жидкий стул, нередко повторяющийся 3—4 раза в день. Он иногда имеет примесь слизи. При непроходимости на почве инвагинации могут быть кровянистые выделения из заднего прохода, что является причиной ошибочной диагностики дизентерии.
Температура тела у больных до развития перитонита обычно нормальная. Пульс с первых часов болезни, как правило, учащен, а спустя 12—24 ч тахикардия становится одним из важных симптомов болезни. АД часто коррелирует с тяжестью заболевания. Артериальная гипотензия характерна для периода развития перитонита. Язык в первые часы заболевания не обложен, влажный, но при нарастании явлений непроходимости становится сухим и обложенным, с коричневым налетом. Изо рта часто исходит неприятный запах (при развитии перитонита он становится “каловым”).
– Также рекомендуем “Распространенность кишечной непроходимости. Кишечные инфекции и непроходимость”
Оглавление темы “Кишечные инфекции и хирургическая патология”:
1. Сосудистые заболевания головного мозга и кишечные инфекции. ОНМК и кишечные инфекции
2. Пиелонефрит и кишечные инфекции. Синдром мальабсорбции и инфекции
3. Рожа. Тропическая малярия
4. Отравление бледной поганкой. Клиника отравления бледной поганкой
5. Кровоточащая язва желудка. Перфоративная язва желудка
6. Тромбоз мезентериальных сосудов. Клиника тромбоза мезентериальных сосудов
7. Инфекционные болезни и тромбоз мезентериальных сосудов. Частота мезентериального тромбоза
8. Инфекции и кишечная непроходимость. Клиническая дифференциация кишечной непроходимости
9. Распространенность кишечной непроходимости. Кишечные инфекции и непроходимость
10. Кишечные инфекции и ущемленные грыжи. Дифференциация ущемленных грыж
Источник
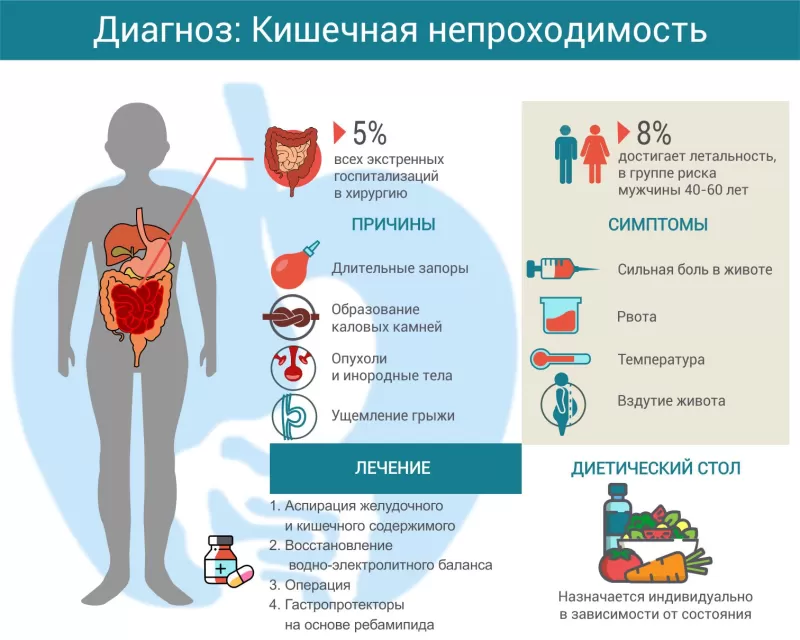
Кишечная непроходимость — это острое состояние, которое возникает из-за нарушения движения кишечного содержимого. Оно может появиться из-за сниженной моторной функции желудочно-кишечного тракта или вследствие появления механического препятствия. Чаще кишечную непроходимость диагностируют у мужчин 40-60 лет1, женщины болеют чуть реже. Весной и летом обращений к доктору становится больше из-за повышения количества грубой клетчатки в пище. Пациенты с кишечной непроходимостью составляют до 5% среди экстренно госпитализированных в хирургическое отделение.
Классификация кишечной непроходимости
По происхождению заболевание может быть врожденным и приобретенным. Врожденная кишечная непроходимость возникает из-за неправильного формирования кишечной трубки.
По функциональным изменениям кишечная непроходимость классифицируется как:
- Динамическая — вызванная нарушением нормальной моторики:
- спастическая;
- паралитическая.
- Механическая — вызванная препятствием для движения каловых масс:
- обтурационная — перекрытие просвета кишки извне или изнутри;
- странгуляционная — вызванная заворотом или ущемлением кишечной петли, с нарушением кровоснабжения пораженного отдела кишки;
- смешанная (например, при спайках в брюшной полости).
По уровню нахождения препятствия:
- тонкокишечная;
- толстокишечная.
Причины кишечной непроходимости
К развитию кишечной непроходимости предрасполагают некоторые анатомические особенности организма: долихосигма (удлиненная сигмовидная кишка), мегаколон (расширение ободочной или всей толстой кишки). Кроме того, появлению патологии способствуют:
- спайки и новообразования брюшной полости;
- опухоли и инородные тела кишечника;
- желчнокаменная болезнь;
- грыжи передней стенки живота;
- глистные инвазии;
- несбалансированное питание.
Пусковым фактором для кишечной непроходимости может стать:
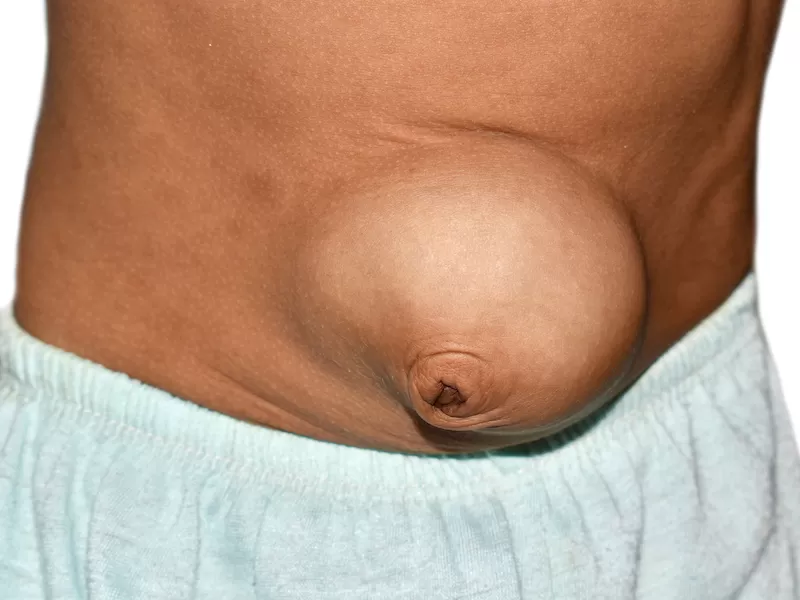
Одна из частых причин кишечной непроходимости — ущемление грыжи
Фото: shutterstock.com
- переедание;
- непривычная физическая нагрузка;
- расстройство моторной функции кишечника (спазм, запор);
- резкое повышение внутрибрюшного давления (кашель, поднятие тяжестей, натуживание);
- длительный запор с формированием каловых камней;
- сдавление кишечника опухолью извне, либо рост новообразования в просвет кишки;
- попадание инородного тела.
Кроме того, динамическая кишечная непроходимость может развиться при таких патологиях, как:
- черепно-мозговая травма;
- травма позвоночника;
- ишемический инсульт;
- интоксикации при тяжелой почечной, печеночной недостаточности;
- кетоацидоз при декомпенсированном сахарном диабете;
- перитонит;
- острый инфаркт миокарда;
- острый панкреатит;
- сочетанная травма;
- почечная колика;
- отравление солями тяжелых металлов, никотином;
- кишечные инфекции;
- тромбозы брыжеечных артерий (снабжающих кровью кишечник).
Во всех этих случаях нарушается нормальная нервная регуляция кишечника, что приводит к его параличу и, как следствие, нарушению движения содержимого.
Страдает и функция слизистой оболочки кишки. В норме в просвет кишечника выделяется до 10 литров пищеварительных соков, но большая их часть всасывается обратно. При кишечной непроходимости обратное всасывание жидкого содержимого кишечника нарушается и оно скапливается в просвете кишки. В организме начинает нарастать обезвоживание.
В самой же пораженной кишке повышается давление, начинаются бродильные и гнилостные процессы, провоцирующие повышенное газообразование. Из-за этого сдавливаются сосуды и страдает кровообращение слизистой оболочки, которая становится проницаемой для скопившихся в просвете кишечника токсинов. Собственно, с обезвоживанием и интоксикацией и связаны основные симптомы заболевания.
Симптомы кишечной непроходимости
Проявления кишечной непроходимости можно разбить на 3 стадии.
Начальная фаза. Продолжается от 2 до 12 часов.
На этой стадии преобладает внезапно возникшая сильная боль. Если просвет кишечника перекрыт, боли схваткообразные, с интервалом в 2-3 минуты (это связано с прохождением перистальтической волны). При странгуляционной непроходимости боли постоянные, очень сильные, вплоть до развития шока.
По мере развития застоя возникает рвота, сначала съеденной пищей, потом гнилостными массами с каловым запахом. Чем ближе к желудку участок непроходимости, тем раньше начинается рвота.
Также для этого периода характерна задержка стула и газов. При тонкокишечной непроходимости возможны поносы, так как организм рефлекторно пытается освободиться от кишечного содержимого. Однако отхождение стула не приносит облегчение пациенту.
На этом этапе перистальтика кишечника часто усилена, вплоть до того, что видна через стенку живота, а звуки кишечной деятельности слышны на расстоянии. Температура нормальная или пониженная.
Фаза мнимого благополучия (до 36 часов от начала непроходимости)
В этот период боль из схваткообразной становится постоянной. При этом ее интенсивность снижается, что расценивается пациентами как улучшение. На самом деле в это время начинается омертвение стенки кишки на фоне нарушенного кровообращения. Перистальтика кишечника ослабевает, живот вздувается, часто выглядит асимметрично. Отхождение стула и газов прекращается полностью.
Терминальная стадия или фаза перитонита
Живот резко вздут, крайне болезненный, твердый. Температура повышена до 38-39 градусов. На первый план выходят проявления тяжелой интоксикации и обезвоживания, резко падает артериальное давление, из-за чего нарушается кровоснабжение жизненно важных органов и развивается полиорганная недостаточность (нарушение деятельности сердца, почек, мозга).
Диагностика
Диагностика начинается с данных анамнеза (опроса больного) и его осмотра. Из расспроса можно узнать о перенесенных пациентом операциях на брюшной полости, переедании, наличии рыж и грубой растительной пищи в рационе.
При осмотре заметно вздутие живота: на ранних стадиях часто асимметричное, на поздней — равномерное. Также можно обнаружить ущемленную грыжу. Во время болевой схватки нередко видна перистальтическая волна и вздутые петли кишечника.
Основной метод диагностики кишечной непроходимости — рентгенография брюшной полости. Она позволяет увидеть горизонтальные уровни жидкости в петлях кишечника и скопления воздуха над ними (этот признак называется чаши Клойбера). Также бывают видны растянутые, заполненные воздухом участки кишечника и складки слизистой оболочки.
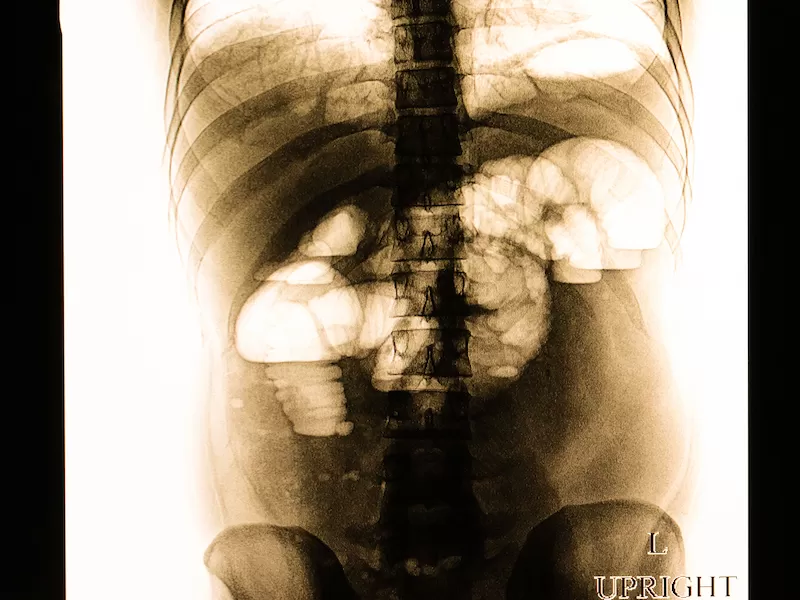
Рентгенографические признаки кишечной непроходимости: растянутые петли кишечника, чаши Клойбера
Фото: shutterstock.com
В случаях, когда состояние больного не слишком тяжелое и есть вероятность самопроизвольного разрешения кишечной непроходимости (например, после ручного удаления каловых камней из прямой кишки или в случае так называемого «заворота кишок» для контроля движения каловых масс назначают рентгенографию кишечника с контрастом). Это метод исследования позволяет оценить состояние кишечника в динамике.
При толстокишечной непроходимости может быть назначена колоноскопия. Она позволяет обнаружить острый процесс и при необходимости провести интубацию толстой кишки, восстановив движение ее содержимого. После нормализации общего состояния больного удаление опухоли проходит более благоприятно.
Если по каким-то причинам сделать рентгенографию кишечника нельзя, может быть рекомендовано ультразвуковое исследование брюшной полости. Чтобы оценить общее состояние пациента, назначают клинический и биохимический анализы крови.
Лечение кишечной непроходимости
Пациента с подозрением на это заболевание нужно немедленно госпитализировать в хирургический стационар.
Если кишечная непроходимость странгуляционная (например, при ущемлении грыжи), необходима экстренная операция.
При обтурационной кишечной непроходимости возможна консервативная терапия.
Она включает:
- аспирацию (отсасывание) желудочного и кишечного содержимого — при динамической непроходимости нормализация давления в кишечнике может способствовать восстановлению нормальной моторики;
- сифонную клизму — позволяет вывести каловые камни, газы и кишечное содержимое;
- внутривенное введение растворов электролитов для коррекции обезвоживания;
- спазмолитики.
Если консервативная терапия неэффективна в течение двух часов, рекомендуется операция для восстановления проходимости кишечника.
После коррекции острого состояния назначают симптоматическую терапию (обезболивающие и гастропротекторы, способствующие восстановлению слизистой оболочки кишечника).
Прогноз и профилактика кишечной непроходимости
Прогноз заболевания серьезный — смертность составляет около 8%. Многое зависит от сроков госпитализации пациентов. Если на ранних стадиях процесса прогноз в целом благоприятный, то после развития перитонита летальность резко увеличивается.
Профилактика кишечной непроходимости состоит в правильном сбалансированном питании, предупреждении запоров, своевременном лечении грыж брюшной стенки.
[1] И.В Маев, Е.А. Войновский, О.Э Луцевич и соавт. Острая кишечная непроходимость (методические рекомендации). Доказательная гастроэнтерология, 2013.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник