Реабилитация пациентов с кишечной стомой

- По данным ВОЗ число людей со стомой в России около 100 000
- Люди со стомой не являются больными и в социальном плане не отличаются от других людей
- Комфортная жизнь со стомой возможна при правильном обучении и контроле стомированного пациента
Стома не является болезнью. Это отверстие в полом органе, созданное хирургическим путем по причине определенного заболевания. Если формируется отверстие в толстой кишке, то оно носит название колостома или противоестественный задний проход, если отверстие находится в мочевом пузыре – цистостома. Через колостому происходит опорожнение кишечника. В связи с тем, что стома не имеет сфинктера и нервных окончаний, стомированные пациенты не чувствуют позывов и не могут контролировать процесс опорожнения.
Реабилитация пациентов со стомой в клинике+31
Специалисты отделения колопроктологии проводит все виды реконструктивных операций на стоме и по восстановлению непрерывности кишечника .
В работе со стомированными пациентами специалисты Клиники+31 придерживаются индивидуального подхода. В каждом отдельном случае приходится решать различные задачи. 30-летний опыт работы с людьми со стомой позволяет нам успешно решать медицинские и психологические вопросы пациентов, добиваться быстрой адаптации к новому образу жизни.
Программа работы со стомированными пациентами преследует следующие цели:
- в кратчайший период помочь пациенту приспособиться к своему новому состоянию
- подобрать и обучить пациента пользоваться калоприемниками и другими средствами ухода за стомой
- научить пациента, как правильно ухаживать за стомой, чтобы не вносить серьезных изменений в привычный образ жизни
- сохранить работоспособность, активную жизненную позицию и комфортный стиль жизни
Консультация пациентов со стомой в клинике+31
Недостаточная информированность и отсутствие необходимой психологической подготовки могут стать главными причинами стресса и депрессии стомированных пациентов в послеоперационный период . Современная медицина дает возможность избежать многих неудобств, связанных со стомой. Благодаря средствам реабилитации пациент может не думать о появлении проблем в общественных местах, на работе и дома.
В задачи Клиники+31 входит профессиональная консультация стомированных пациентов, позволяющая дать ответы на связанные со стомой вопросы:
- Есть ли возможность восстановительной операции, и в какой срок она может быть выполнена?
- Какие современные средства ухода за стомой есть?
- В каком положении производить замену калоприемника и что нужно приготовить для туалета стомы?
- Куда девать использованный калоприемник?
- Какое отверстие надо вырезать в калоприемнике?
- Может ли болеть стома?
- Нужно ли носить послеоперационный бандаж и насколько долго?
- Будет ли стома меняться и каким образом?
- Могут ли быть запоры и что делать при диарее?
- Можно ли носить купальник?
- Есть ли ограничения при занятиях спортом?
- Можно ли стомийному человеку путешествовать?
- Возможно ли продолжать нормальную сексуальную жизнь после такой операции?
- Может ли стомированная женщина забеременеть и родить ребенка?
Перечень вопросов может быть разным. В Клинике+31 вам дадут ответ на любой из них.
Послеоперационные осложнения у стомированных пациентов
Послеоперационные осложнения делятся на осложнения со стороны стомы и со стороны кожи. Со стороны стомы они могут развиться в ближайшем и отдаленном послеоперационном периодах.
Наиболее частыми осложнениями являются:
- кровотечение,
- рубцовое сужение,
- выпадение кишки,
- некроз выведенной кишки,
- параколостомические грыжи,
- псевдополипоз слизистой престомального участка кишки.
Реже встречаюся эвентерация тонкой кишки рядом с колостомой, параколостомические свищи и абсцессы, ретракция колостомы, кишечная непроходимость.
Осложнения со стороны кожи возникают практически у каждого пациента со стомой : контактный дерматит, покраснение, мацерация, эрозии, пузырьки. Это связано с тем, что кожа вокруг стомы постоянно подвергается воздействию клеевых поверхностей калоприемников и самих выделений из стомы. Со временем она теряет естественную способность к регенерации. Большие проблемы с кожей возникают у пациентов с «порочной» стомой из-за неровностей кожи, неправильного расположения или втянутости стомы. Часто такие пациенты просто терпят боль, не предполагая, что современные средства ухода за стомой стимулируют кожную регенерацию и устраняют кожные осложнения.
Специалисты Клиники+31 подберут для вас индивидуальный набор средств для предотвращения болезненных кожных реакций, назначат необходимое лечение для устранения осложнений и комплекс профилактических мероприятий против повторного возникновения проблем. При необходимости проводится хирургическая коррекция по устранению имеющегося дефекта. Тем больным, у которых есть возможность вернуть естественный акт дефекации, назначается восстановительная операция с ликвидацией кишечной стомы.
Источник
Что такое стома?
Кишечная стома – это хирургически сформированное отверстие в передней брюшной стенке для отведения кала в обход естественного пути по кишечнику. Такая необходимость возникает при лечении различных заболеваний толстой и тонкой кишки, когда восстановление непрерывности кишечника после операции не представляется возможным. Наиболее часто встречающиеся виды кишечных стом в колопроктологии: илеостома (соединяет просвет нижней части тонкой кишки с поверхностью кожи) и колостома (соединяет просвет толстой кишки с поверхностью кожи).
Причины формирования кишечной стомы
Формируя стому, хирург стремится решить следующие задачи:
Восстановить отхождение стула и газов (при кишечной непроходимости);
Компенсировать утрату функции прямой кишки;
Прекратить на время поступление кала в прямую кишку после выполнения операции на толстой или прямой кишке с созданием анастомоза (соединения частей кишки) или при травмах органов таза (повреждения прямой кишки при переломах таза, тяжелых родах, прямые травмы и пр.). Выведение стомы избавляет пациента от длительных страданий и боли и является в ряде случаев лишь временной мерой, призванной решить неотложные проблемы, вызванные заболеванием, и подготовить пациента к реконструктивной операции.
Основная масса пациентов со стомой — это люди старше 50 лет, перенесшие операции по поводу злокачественных новообразований толстой и прямой кишки. Однако рак не единственная причина формирования стомы: встречаются пациенты более молодого возраста, оперированные по поводу неспецифического язвенного колита и болезни Крона, семейного полипоза кишечника, дивертикулярной болезни и травм, осложненных кишечной непроходимостью или перитонитом. Для большинства из них стома — временная мера, но часть пациентов вынуждены жить со стомой многие годы.
Если формирование стомы происходит в плановом порядке, больные, как правило, соглашаются на такой результат оперативного вмешательства, поскольку знают, что через определенное время стома будет ликвидирована. Обычно после закрытия временных стом функции кишечника восстанавливаются в полном объеме.
С другой стороны, выведение постоянной стомы создает у больного целый комплекс технических и психологических проблем. Еще тяжелее воспринимается факт формирования стомы в случае экстренного хирургического вмешательства по поводу острой кишечной непроходимости, перфорации опухоли и кровотечения, когда стома выводится по жизненным показаниям.
Постоянная колостома неизбежна, если после резекции кишечника оставшейся части кишки недостаточно, чтобы соединить здоровый участок с анальным отверстием и обеспечить естественное функционирование кишечника.
Необходимость формирования постоянной стомы чаще всего возникает при выполнении так называемой брюшно-промежностной экстирпации прямой кишки, когда полностью удаляются прямая кишка, анальный канал и мышцы анального сфинктера, а также в результате тотальной колпроктэтомии при тяжелом течении болезни Крона и язвенного колита.
Внимание и участие врача в информировании и обучении пациента, а также доступность современных средств ухода за стомой позволяют большинству больных впоследствии сохранить работоспособность и привычную повседневную активность. В ряде клиник организованы центры, в которых работает персонал, специализирующийся на уходе за стомированными пациентами и обучающий правилам ухода за стомой.
Восстановительные операции у пациентов со стомой
Современные возможности колоректальной хирургии позволяют все чаще положительно решать вопрос о выполнении реконструктивных операций пациентам, у которых объем хирургического вмешательства ранее не предполагал технической возможности восстановления непрерывности кишечника. Квалификация хирургов-колопроктологов ЕМС, опыт проведения таких операций и техническая оснащенность операционных позволяют выполнять операцию любой степени сложности, единственным условием является возможность проведения реконструктивной операции, которая оценивается индивидуально у каждого стомированного пациента.
Частые вопросы пациентов с илео- и колостомой
В какие сроки может быть выполнена реконструктивная операция?
Сроки закрытия стомы зависят от многих факторов: причины формирования стомы, сопутствующих заболеваний, осложнений после операции, общего состояния и возраста пациента. Оптимальный срок проведения реконструктивной операции — в период от 2-х до 3-х месяцев после формирования стомы. Чем больше «возраст» длительно существующей стомы, тем чаще возникают такие осложнения, как рубцовое сужение, выпадение кишки, параколостомические грыжи, свищи и абсцессы, которые технически осложняют проведение операции.
Как определить, возможно ли выполнить реконструктивную операцию?
Для того, чтобы определить перспективность и возможность восстановительной операции по закрытию стомы, необходимо тщательное обследование больного. Следует оценить состояние как функционирующего, так и отключенного отделов толстой кишки. С этой целью пациенту выполняется колоноскопия/колонография/ирригоскопия, КТ органов брюшной и грудной полости, МРТ малого таза (особенно важно для пациентов, оперированных по поводу злокачественных новообразований, с целью исключения рецидивов и метастазов опухоли).
Если стома была выведена в результате операции по поводу язвенного колита, необходимо обследовать сохранные участки кишки на предмет трансформации воспалительного процесса в рак, а также оценить сохранность функции анального канала и сфинктера. Только после полного обследования планируется определенный объем хирургического вмешательства.
Как проходит операция?
Суть реконструктивной операции — закрытия стомы — заключается в восстановлении непрерывности кишки путем соединения концов оставшихся частей кишки — создания так называемого анастомоза, надежность которого обеспечивается современными сшивающими аппаратами – степлерами.
Технические сложности при проведении операции могут быть связаны с рубцово-спаечными процессами в брюшной полости, а также с малым размером оставшейся части прямой кишки или с ее полным отсутствием. В таких случаях современные методики предусматривают проведение пластики прямой кишки, и в большинстве случаев удается восстановить адекватную функцию держания и выделения.
Колопроктологи ЕМС имеют опыт реконструкций кишечника в сроки от 3-4 месяцев до 10 лет после формирования стомы, в том числе у пациентов с «грузом» сопутствующих заболеваний. Проблемы терапевтической подготовки пациента к операции успешно решаются в условиях многопрофильного стационара с участием кардиолога, пульмонолога, нефролога и других специалистов.
Безусловно, послеоперационный период после закрытия стомы потребует привыкания к новому режиму работы кишечника, обусловленному особенностями проведенной операции. Мотивация на преодоление возможных проблем и всесторонняя поддержка специалистов Хирургической Клиники ЕМС помогут пациенту обрести новое, более высокое качество жизни.
Источник

Царьков Пётр Владимирович — хирург-колопроктолог, доктор медицинских наук, профессор хирургии, являясь профессором Московского Государственного Университета им. М. В. Ломоносова, в течение долгого времени преподает курс «Колопроктология» для студентов факультета фундаментальной медицины. С 2008 года является национальным представителем России в Международном Обществе Университетских Колоректальных хирургов (InternationalSocietyofUniversityColorectalSurgeons— ISUCRS). С 2008 года является членом правления Евроазиатской Ассоциации Колоректальных Технологий (EurasianColorectalTechnologiesAssociation— ECTA).
В июле 2006 года возглавил вновь созданное в ГУ РНЦХ им. акад. Б. В. Петровского РАМН отделение колопроктологии.
По итогам научной и практической деятельности в 2008 году Петру Владимировичу присвоено звание «Человек Года» Российского Научного Центра Хирургии им. акад. Б. В. Петровского.
Хирургическая реабилитация или воссоздание целостности кишечного тракта с закрытием стомы — одна из самых «горячих» тем.
Как обстоят дела с реконструктивными операциями сейчас?
Современная колоректальная хирургия достигла такого уровня, что сегодня более 80% пациентов, оперированных по поводу того или иного заболевания толстой кишки, могут, в конечном итоге, вернуться к естественному выделению кишечного содержимого через задний проход. При этом уже возможно достичь вполне комфортных условий для пациента, восстановить адекватную функцию держания и выделения.
Когда говорят о постоянной стоме, то, как правило, имеется в виду рак толстой кишки и прямой кишки, который привёл к необходимости полного или частичного удаления больного органа для сохранения жизни пациента. В силу целого ряда причин, а это и осложнения опухолевого процесса, и осложнения во время операции, не всегда удаётся выполнить операцию с восстановлением естественного хода кишечного содержимого в один этап. Сегодня наиболее распространённым видом операции является операция, сопровождающаяся формированием временной двуствольной или одноствольной стомы. Если говорить о временной двуствольной стоме, то лишь в исключительных случаях не удаётся провести восстановительную операцию и закрыть стому. Например, временная стома не выполнила свою защитную функцию и есть какие-то осложнения ниже этой стомы, которые не позволяют закрыть стому и нужно в первую очередь исправлять эти осложнения. Или же мы сталкиваемся, крайне редко, со случаями декомпенсации сопутствующих заболеваний, когда выполнение любого оперативного вмешательства опасно для жизни пациента.
Более серьёзный вопрос — восстановительная операция после формирования одноствольной стомы, или после операции по типу операции Гартмана (или же, собственно, после операции Гартмана), когда остаётся анатомически короткая культя прямой кишки. В этих случаях реконструктивные операции бывают технологически очень сложны. Есть две основные причины, которые не позволяют выполнить реконструктивную операцию: технические причины и сопутствующие заболевания у пациента. К техническим причинам относится квалификация врачей, оснащённость больницы, наличие опыта подобных операций. Чем больше опыта у хирурга, который предлагает пациенту реконструктивную операцию, тем меньше вероятность, что он её не сможет вы полнить. Мы, за все три с половиной года существования нашего отделения ни разу не отказали пациенту в проведении восстановительной операции по техническим причинам. Более сложный вопрос — сопутствующие заболевания. Если удаётся терапевтически компенсировать сопутствующие заболевания, то больной спокойно идёт на операцию. Если даже после терапевтической подготовки остаются проблемы, например, с ритмом сердца, то проводить реконструктивную операцию можно только в многопрофильной, хорошо оснащённой клинике, где наряду с колоректальной хирургией присутствует сердечно-сосудистое отделение, лёгочное отделение и так далее.
У вас был опыт проведения реконструктивных операций для пациентов с серьёзными сопутствующими заболеваниями?
Я приведу пример из нашего опыта, с больными, пришедшими по рекомендации Российской ассоциации стомированных больных, которым было отказано к тому моменту в других клиниках, либо в связи с техническими причинами, либо в связи с сопутствующими заболеваниями. Были пациенты с тяжёлыми, сложными нарушениями ритма сердца. Мы ставили водитель ритма и проводили реконструктивную операцию, что важно — мы делали это одновременно, не посылая больных в другой стационар и не затягивая процесс. И у нас пока ещё не было бед даже с такими тяжёлыми больными.
В каких случаях проведение восстановительной операции невозможно или не рекомендуется пациенту?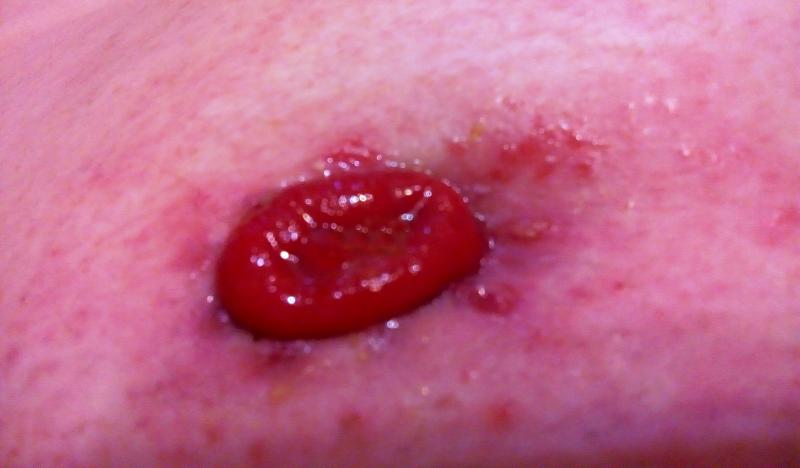
Мы бессильны, то есть не можем восстановить непрерывность кишечника, только в одном случае — когда у пациента при первичной операции был удалён естественный задний проход. Только для молодых пациентов, не имеющих никаких сопутствующих заболеваний, и желающих избавиться от дефекта образа тела, мы можем провести реконструктивную операцию с воссозданием заднего прохода. К сожалению, в этих случаях мы не можем на сто процентов восстановить функцию держания, воспроизводим её процентов на шестьдесят-восемьдесят, это сложнейшая хирургия и она индивидуальна. Решение принимается отдельно по каждому случаю и по каждому пациенту. И одним из обязательных условий, помимо анатомических и медицинских показателей, должна быть высочайшая мотивированность пациента. Потому что очень сложно в этом случае поддерживать гигиену, ухаживать за собой, сложнее даже, чем при традиционной стоме. Пациент должен хорошо понимать последствия такой операции, в том числе и негативные, и должен быть готов преодолевать их совместно с нами. Он должен ставить перед собой задачи по регулированию диеты, по обязательному и неукоснительному приёму медикаментов, а не надеяться только на мастерство хирурга. Он должен понимать, что ему придётся идти на многие жертвы, для того только, чтобы сохранить свой образ тела.
Уход за абдоминальной стомой гораздо проще, чем уход за промежностной стомой, которая и получается в результате в таких вот сложных случаях. Наш опыт говорит о том, что мы должны отговаривать пациентов от таких операций, а не рекомендовать их. Что, собственно, мы и делаем. Кроме тех случаев, когда пациент действительно готов сохранить свой образ тела любой ценой. Как правило, это молодые женщины, для которых выведение абдоминальной стомы часто связано с потерей социального, в первую очередь, семейного, статуса. И молодые женщины идут на операцию с созданием промежностной стомы, чтобы потом своей аккуратностью, правильностью питания компенсировать те неудобства, которые у них возникают.
В моей практике была молодая женщина, которую мы оперировали лет через шесть после экстрипации (удаления) прямой кишки. Вполне успешная, живая, подвижная, она скрывала от своего жениха характер перенесённой операции, а стому интерпретировала, как незажившую послеоперационную рану. Понятно, что вечно это тянуться не могло, и, когда встал вопрос о свадьбе, она пришла к нам с надеждой на восстановительную операцию с созданием промежностной стомы. Мы сделали успешную реконструкцию, но несмотря даже на высокую мотивацию пациентки, первые пол года она приходила ко мне в слезах и признавалась в суицидальных мыслях. Настолько тяжело давался ей период послеоперационной реабилитации. Потом всё изменилось: она смогла отрегулировать работу кишечника с помощью диеты, научилась конролировать выделительную функцию. После этого она счастливо создала семью и родила ребёнка. Вот поэтому я называю эту операцию операцией молодых женщин. Людям пожилого возраста я бы эту операцию не рекомендовал.
До какого возраста разумно делать восстановительные операции?
Никогда не смотрю на паспортный возраст. Нужно смотреть только на человека. Мы делали восстановительные операции и девяностолетним пациентам. И удовлетворены нашим решением, потому что уход за стомой в пожилом возрасте намного сложнее, чем в молодом возрасте и в сознательном состоянии. Тут уже и ментальные проблемы и чисто физические проблемы, много что наслаивается и поэтому мы смотрим не на возраст, а на состояние человека, с той точки зрения — перенесёт он эту операцию или не перенесёт. Мы говорили в основном о восстановительных операциях пациентов с онкологическими заболеваниями, но существуют и другие причины выведения стомы.
Какие особенности хирургической реабилитации существуют в случаях с язвенным колитом и болезнью Крона?
 Есть ещё одна категория больных — больные с неспецифическим язвенным колитом и болезнью Крона. Чаще всего эти больные вынуждены существовать с илеостомами, а иногда с двумя стомами: илео- и сигмостомой, примеров этому сотни. Мы в нашем учреждении стоим на позиции как можно более широкого использования восстановительных операций после удаления толстой кишки по поводу язвенного колита. При болезни Крона более сложная ситуация, здесь нужно подходить дифференцировано — многое зависит от локализации, стадии процесса, наличия перианальных поражений. Но сегодня мировая медицинская литература свидетельствует о том, что даже при болезни Крона возможны реконструктивные операции. Таких операций пока что единицы даже в мире, но мы уже смотрим в эту сторону, готовы обсуждать эти проблемы с больными, если такие появятся, и готовы решать эти проблемы.
Есть ещё одна категория больных — больные с неспецифическим язвенным колитом и болезнью Крона. Чаще всего эти больные вынуждены существовать с илеостомами, а иногда с двумя стомами: илео- и сигмостомой, примеров этому сотни. Мы в нашем учреждении стоим на позиции как можно более широкого использования восстановительных операций после удаления толстой кишки по поводу язвенного колита. При болезни Крона более сложная ситуация, здесь нужно подходить дифференцировано — многое зависит от локализации, стадии процесса, наличия перианальных поражений. Но сегодня мировая медицинская литература свидетельствует о том, что даже при болезни Крона возможны реконструктивные операции. Таких операций пока что единицы даже в мире, но мы уже смотрим в эту сторону, готовы обсуждать эти проблемы с больными, если такие появятся, и готовы решать эти проблемы.
Существует ли возможность хирургической реабилитации для тех, кто был прооперирован по поводу язвенного колита десять и более лет назад и все эти годы живёт с постоянной стомой?
Для тех, кто перенёс операцию по поводу неспецифического язвенного колита восемь-двенадцать лет назад, важно знать, что НЯК часто перерастает в онкологическое заболевание прямой кишки, оставленной в ходе первичной операции. Риск возникновения рака очень высок, это статистически доказано мировой медициной. Раковые процессы, возникшие на почве язвенного колита протекают быстро, бурно, что представляет большую опасность. Мы предлагаем таким пациентам, во-первых, обязательно пройти обследование,
во-вторых, удалить оставшуюся кишку. Одновременно можно выполнить реконструктивную операцию. Мы в любом случае удаляем всю слизистую прямой кишки и сохраняем только анальный канал. Если запирательная функция анального канала сохранена в достаточной мере, то прогноз по восстановительной операции вполне оптимистичный. Таким образом больной избавляется от угрозы ракового заболевания и от стомы.
Мы должны понимать, что как бы хорошо мы ни наладили уход за стомированными больными, какие бы гигиенические средства не изобрели, жизнь без стомы лучше и с психологической точки зрения и с точки зрения социализации пациентов. И мы в своём центре делаем всё возможное, чтобы как можно больше людей прошли хирургическую реабилитацию и избавились от стомы.
Беседовала Жанна Карлова.
Источник