Саркома капоши кишечного тракта

27 октября 2020
159 39
Показать содержание статьи
Злокачественные опухоли, которые возникают в результате мутации клеток кровеносных или лимфатических сосудов, называются ангиосаркомами. Они относятся к классу сарком, то есть новообразований, состоящих из переродившихся клеток соединительных тканей.
В этом состоит их отличие от карцином — раковых опухолей, которые состоят из переродившихся клеток эпителия.
Один из видов ангиосарком — саркома Капоши, названная в честь венгерского врача, впервые описавшего ее в XIX веке.
Причины саркомы Капоши
В отличие от других ангиосарком, причина саркомы Капоши хорошо известна — это вирус герпеса человека 8 типа (ВГЧ-8), который активно развивается на фоне иммунодефицита.
Снижение иммунитета может произойти
из-за
приема иммуносупрессивных препаратов, то есть средств, подавляющих иммунные реакции, в частности, воспаления. Они применяются для того, чтобы предотвратить отторжение органов при их пересадке. Или в ситуациях, когда иммунитет избыточно активен, например, при аутоиммунных заболеваниях. Иммуносупрессоры применяются также при аллергиях.
И все же главная причина активности вируса герпеса 8 типа и развития саркомы Капоши не иммуносупрессивные препараты, а ВИЧ.
Это онкологическое заболевание диагностируется у трети всех больных ВИЧ. Саркома Капоши кожи составляет до 60% всех злокачественных опухолей в этой группе.
Это дает основание считать саркому Капоши не столько истинной ангиосаркомой, сколько реакцией на состояние иммунодефицита, в результате которой происходит злокачественное перерождение клеток кровеносных и лимфатических сосудов.
Как правило, причины возникновения ангиосарком бывают неизвестны. Есть только факторы, которые влияют на статистическую картину заболеваемости. В случае саркомы Капоши это не так. Есть однозначная причина — иммунодефицит, как правило, связанный с ВИЧ, и особенно часто с его поздней стадией и осложнением — СПИДом.
ВИЧ и СПИД
Многие считают, что ВИЧ и СПИД — это одно и то же, синонимы. Но с медицинской точки зрения это не корректно. ВИЧ расшифровывается как вирус иммунодефицита человека, а СПИД — это синдром приобретенного иммунодефицита, то есть осложнение ВИЧ. Болезнь Капоши развивается как при ВИЧ, так и при СПИДе, но во втором случае чаще.
Особенность опухоли
По своей природе саркома Капоши кожи — сосудистое новообразование, при этом множественное. В отличие от обычных ангиосарком она возникает не как единичный очаг, который развивается, увеличиваясь в размерах, а как множество очагов.
Вирусная теория
Есть теория, согласно которой саркома Капоши — это вирусное заболевание, которое вызывает одновременно два эффекта — иммуносупрессивный и онкогенный. То есть этот вирус подавляет иммунитет и одновременно провоцирует развитие злокачественных новообразований. Ангиосаркома рассматривается как его симптом.
Вирусная теория объясняет ряд странностей этого онкологического заболевания, однако идентифицировать вирус саркомы Капоши до сих пор не удалось.
Врожденные факторы
Наследственный фактор, употребление канцерогенов, курение, воздействие токсических веществ — все это практически не влияет на заболеваемость саркомой Капоши. Но есть генетический фактор.
Почему-то этой болезни (в классической его форме) в большей степени предрасположены жители России, Белоруссии, Украины и других восточноевропейских стран.
Есть форма заболевания, которой в большей степени предрасположены жители стран Центральной Африки.
Таким образом, среди причин развития этого онкологического заболевания явно прослеживается расовый и этнический фактор, но при этом отсутствует наследственный.
Классификация
Есть несколько форм саркомы Капоши — это классическая, эпидемическая, эндемическая и иммунозависимая.
Классическая форма заболевания встречается, главным образом, в странах восточной Европы — в России, Белоруссии, Украине.
Это множественные злокачественные опухоли, которые поражают кожу рук и ног. Они имеют вид пятен, бляшек, которые обычно образуются на боковых сторонах стоп, голеней или кистей рук.
На 1 стадии их диаметр не превышает 5 мм. Форма неправильная, цвет фиолетовый. Это начальная фаза развития заболевания.
На 2 стадии кожные пятна приобретают вид бляшек, становятся плотными, возвышаются над кожей. Поверхность новообразований гладкая, диаметр достигает 1 см.
На 3 стадии бляшки становятся багрово-синюшного цвета, отдельные образования сливаются в новообразования диаметром до 5 см. Их поверхность становится бугристой, изъязвляется.
- Эпидемическая форма — характерный признак ВИЧ и СПИДа. Этот вид саркомы развивается быстро, поражает лимфатические узлы и внутренние органы. Заболевание развивается в относительно молодом возрасте, симптомы саркомы Капоши имеют характерную локализацию — на небе, кончике носа, на руках.
- Эндемическая форма развивается преимущественно у детей на первом году жизни, поражает внутренние органы и лимфатические узлы. В отличие от других форм саркомы Капоши, кожные симптомы обычно отсутствуют.
- Иммунозависимая или иммуносупрессивная форма заболевания — наименее опасная. Обычно опухоль возникает при использовании иммуносупрессивных препаратов после пересадки органов или в иных случаях и исчезает после их отмены. Поражение внутренних органов отсутствует.
Стадии заболевания: острая, подострая, хроническая
Острое развитие саркомы Капоши быстро вызывает симптомы онкологической интоксикации, кахексии — тошноту, потерю аппетита, рвоту, резкое снижение массы тела, высокую утомляемость, упадок сил. Смертельный исход наступает в течение 2 месяцев — 2 лет.
В случае подострой формы заболевания продолжительность жизни составляет в среднем 2 — 3 года.
Хроническое течение заболевания может продолжаться в течение 8 — 10 и более лет. Начальная фаза может продолжаться долго. Симптомы нарастают постепенно.
С развитием заболевания объем движений в пораженных конечностях все более ограничивается, а сами конечности деформируются. На поздней стадии опухоли распадаются, изъязвляются, кровоточат. Присоединение вторичной инфекции становится причиной сепсиса. Поражение лимфатических узлов приводит к лимфостазам, слоновости конечностей (лимфедеме).
Новообразования бывают разной окраски — бурые, красные, фиолетовые, пурпурные. Они бывают плоскими или возвышающимися на поверхностью кожи. Как правило, кожные симптомы сочетаются с опухолями неба.
Хроническая саркома Капоши развивается медленно, начальная стадия может продолжаться от нескольких месяцев до нескольких лет. Если она диагностируется на фоне ВИЧ, это служит основанием для постановки диагноза СПИД.
Признаки заболевания
Начальная стадия саркомы Капоши похожа на симптомы плоского красного лишая. Это красные, синие или фиолетовые пятна на коже круглой или узловой формы, возможно образование папул. Опухоли постепенно разрастаются до 1 — 5 см, становятся источником боли, которая усиливается при давлении.
Различают три стадии заболевания.
- Пятнистая стадия — это красно-синие пятна диаметром до 0,5 см. Они имеют неровную форму и гладкую поверхность.
- Папулезная стадия характеризуется изменением кожных пятен. Они приобретают форму полусферы, выступают над кожей, достигают в диаметре 1 см. Структура эластичная, плотная. Постепенно папулы сливаются, образуя бляшки с гладкой или шероховатой поверхностью, покрытой сосудистой сеткой, звездочками.
- Опухолевая стадия означает увеличение диаметра новообразований до 5 см, слияние между собой с образованием крупных очагов красно-синего или бурого цвета с изъязвленной поверхностью.
Симптомы злокачественной опухоли
Ангиосаркома Капоши поражает не только кожу, где главными симптомами злокачественной опухоли служат пятна, папулы, узлы, опухолевые образования красно-синего цвета, а также зуд, жжение, боль. Болезнь может иметь генерализированный характер, распространиться в лимфатические узлы, органы пищеварительной и дыхательной систем.
Со стороны пищеварительной системы саркома Капоши проявляется такими симптомами как диарея, кишечная непроходимость, кровотечения из кишечника, желудочные кровотечения, рвота, тошнота, потеря веса.
Со стороны дыхательной системы злокачественная опухоль проявляется кровохарканьем, одышкой, болью в груди, лихорадкой.
Локализация заболевания
Обычно опухоли образуются на кожных покровах нижних или верхних конечностей, симметрично. Новообразования имеют множественный характер. Они могут возникнуть на боковых поверхностях кистей, стоп, голеней или на передних поверхностях голеней, тыльной поверхности стоп.
Возможно образование очагов на веках, ушных раковинах, щеках, половом члене.
Наряду с кожей поражаются слизистые поверхности полости рта — небо, язык, гортань, глотка, десны, щеки, а также губы.
При поражении лимфатических узлов возникают отеки конечностей.
У больных ВИЧ характерно образование опухоли на кончике носа, а также на слизистых полости рта. Новообразования имеют яркий вишнево-красный цвет.
Диагностика
При диагностике саркомы Капоши нужно, прежде всего, дифференцировать ее от других заболеваний со сходными симптомами — фибросаркомы, плоского красного лишая, грибовидного микоза, саркоидоза, других видов ангиосарком, гемангиом, гемосидерозом и других патологий.
После первичного приема, опроса жалоб, внешнего физикального осмотра и сбора анамнеза назначается анализ крови на ВИЧ (предварительный диагноз).
Также проводится иммунологическое исследование крови.
Для определения характера опухоли, типа злокачественного новообразования выполняется забор образца ткани и его гистологическое исследование. Как правило, при исследовании образца под микроскопом обнаруживается протеин вируса герпеса 8 типа.
По форме клеток врач определяет степень злокачественности опухоли. На основе этой информации он выбирает ту или иную тактику лечения.
Далее нужно выяснить распространенность онкологического процесса в организме.
Для обследования пищеварительного тракта и дыхательных путей на предмет опухолевого поражения используются визуальные, эндоскопические исследования — бронхоскопия, гастроскопия. На гибком проводнике внутрь вводится миниатюрная видеокамера с подсветкой, с помощью которой врач может исследовать поверхности дыхательных путей и желудочно-кишечного тракта.
Для исследования легких применяется рентген или КТ грудной клетки. Для исследования почек и надпочечников — компьютерная или магнитно-резонансная томография (КТ, МРТ), для исследования костей — сцинтиграфия.
Кроме того, обычно применяются УЗИ сердца, органов брюшной полости.
Для постановки диагноза достаточными считаются данные биопсии и анализов крови. Дополнительные данные помогают определить лечебную тактику.
Лечение
Поскольку саркома Капоши имеет множественный вид и высокую склонность к рецидивам, хирургические операции для ее лечения применяются относительно редко.
Главные методы лечения этого заболевания — химиотерапия, иммунотерапия, лучевая терапия.
Местная и системная химиотерапия
Основная сложность применения химиотерапии при лечении саркомы Капоши связана с тем, что обычные химиопрепараты подавляют иммунную систему. Наряду со злокачественными клетками они воздействуют на костный мозг. Между тем главным фактором развития этого онкологического заболевания служит как раз иммунодефицит.
Таким образом, химиотерапия усиливает фактор развития злокачественных опухолей. Поэтому для нее подбираются препараты с минимальным побочным действием. Применяется местное, инъекционное введение цитостатиков растительного происхождения.
Показаниями к применению системной химиотерапии служат поражение внутренних органов, лимфатической системы, неэффективность противовирусной терапии.
Антиретровирусная терапия
Основной метод лечения заболевания — применение комбинации противовирусных препаратов, направленных на подавление вируса ВИЧ.
Этот метод называется высокоактивной антиретровирусной терапией (ВААРТ). Обычно медикаментозная терапия включает комбинацию 3 — 4 противовирусных препаратов.
На протяжении лечебного курса осуществляется непрерывный мониторинг состояния пациента. В зависимости от резистентности вируса, комбинации препаратов корректируются. В случае удачно подобранной терапии удается достичь ремиссии заболевания.
Лучевая терапия
Поверхностные клетки злокачественных опухолей высоко восприимчивы к радиации, поэтому лучевая терапия остается одним из основных методов лечения саркомы Капоши. Она применяется локально, на область новообразований.
Иммунотерапия
Для повышения иммунного статуса применяется терапия интерферонами, они могут использоваться системно или местными инъекциями, непосредственно в опухоль.
Другие местные воздействия
Наряду с местными инъекциями химиопрепаратов, иммунных препаратов (интерферонов), лучевой терапии для удаления опухолей может быть применена криодеструкция. Опухоль уничтожается с помощью низкой температуры (жидким азотом).
Кроме того, применяются аппликации препаратов, мази (динитрохлорбензол, проспидий хлорида, др.).
Прогноз
На начальной стадии заболевания возможно достижение ремиссии. Пятилетняя выживаемость составляет около 70%.
На поздней стадии пятилетняя выживаемость не превышает 7%.
Поэтому такое большое значение имеет своевременный диагноз заболевания.
Прогноз саркомы Капоши напрямую зависит от иммунного статуса организма, который оценивается по уровню СД4-лимфоцитов.
Применение ВААРТ (высокоактивной антиретровирусной терапии) помогает быстро и существенно повысить этот уровень и не только улучшить прогноз, но и достичь ремиссии.
Источник
Саркома Капоши (множественная геморрагическая идеопатическая саркома Капоши, ангиосаркома Капоши, ангиоэндотелиома кожи) — множественные злокачественные поражения дермы, развивающиеся из эндотелия проходящих в ней лимфатических и кровеносных сосудов. Зачастую заболевание сопровождается поражением слизистой рта и лимфатических узлов. Проявляется саркома Капоши множественными синюшно-красноватыми пятнами на коже, трансформирующимися в опухолевые узлы до 5 см в диаметре. Диагностика саркомы Капоши включает гистологию биопсийного образца из очага поражения, исследование иммунитета и анализ крови на ВИЧ. Лечение проводится путем системного и местного применения химиопрепаратов и интерферонов, лучевым воздействием на опухолевые узлы, криотерапией.
Общие сведения
Саркома Капоши получила свое название по имени венгерского дерматолога, впервые описавшего заболевание в 1872 году. Распространенность саркомы Капоши не так велика, но среди больных ВИЧ она достигает 40-60%. У этих пациентов саркома Капоши является самой часто встречающейся злокачественной опухолью. По данным проводимых в дерматологии клинических исследований у мужчин саркома Капоши диагностируется примерно в 8 раз чаще, чем у женщин.
К группам риска, в которых развитие саркомы Капоши наиболее вероятно, относятся: инфицированные ВИЧ мужчины, мужчины средиземноморского происхождения в пожилом возрасте, народности Центральной Африки, реципиенты пересаженных органов или пациенты, длительно получающие иммуносупрессивную терапию.
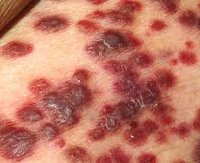
Саркома Капоши
Причины саркомы Капоши
Медицине пока неизвестны точные причины развития саркомы Капоши и ее патогенез. Заболевание нередко возникает на фоне других злокачественных процессов: грибовидного микоза, болезни Ходжкина, лимфосаркомы, миеломной болезни. Исследования последних лет подтверждают связь заболевания с присутствием в организме специфических антител, образующихся при инфицированности вирусом герпеса 8 типа. Заражение вирусом может произойти половым путем, через кровь или слюну.
На сегодняшний день ученым удалось выделить цитокины, оказывающие стимулирующее действие на клеточные структуры саркомы Капоши. К ним относят: 3FGF — фактор роста фибробластов, IL-6 — интерлейкин 6, TGFp — трансформирующий фактор роста. В возникновении опухоли у больных СПИДом большое значение отводят онкостатину.
Саркома Капоши является не совсем обычной злокачественной опухолью. Слабая митотическая активность, зависимость процесса от иммунного статуса пациента, мультицентрическое развитие, возможность обратного развития очагов опухоли, отсутствие клеточной атипии и гистологическое выявление признаков воспаления подтверждают предположение о том, что в начале своего возникновения саркома Капоши скорее представляет собой реактивный процесс, нежели истинную саркому.
Симптомы саркомы Капоши
Наиболее часто заболевание начинается с появления на коже фиолетово-синих пятен, которые инфильтрируются с образованием округлых дисков или узлов. В отдельных случаях саркома Капоши начинается с возникновения на коже папул, что имеет сходство с высыпаниями красного плоского лишая. Узлы постепенно растут, достигая величины лесного или грецкого ореха. Они имеют плотно-эластичную консистенцию и шелушащуюся поверхность, часто пронизанную сосудистыми звездочками. Узлы причиняют пациенту боль, усиливающуюся при давлении на них. Со временем при саркоме Капоши возможно самопроизвольное рассасывание узлов с образованием рубцов в виде вдавленных гиперпигментаций.
Выделяют 4 клинических варианта саркомы Капоши: классический, эпидемический, эндемический и иммунно-супрессивный.
Классическая саркома Капоши распространена в России, Украине, Белоруссии и странах Центральной Европы. Ее типичная локализация — кожа боковой поверхности голеней, стоп и кистей. Характерна четкая очерченность и симметричность опухолевых очагов, отсутствие субъективной симптоматики (лишь в некоторых случаях пациенты отмечают жжение или зуд). Данная форма саркомы крайне редко протекает с поражением слизистых. В течении классической саркомы Капоши выделяют 3 клинический стадии: пятнистую, папулезную и опухолевую.
Пятнистая стадия — самое начало заболевания. Представлена красно-синюшними или красно-бурыми пятнами неровной формы, размер которых не превышает 0,5 см. Пятна имеют гладкую поверхность.
Папулезная стадия саркомы Капоши имеет вид множественных элементов, выступающих над уровнем кожи в виде сфер или полусфер. Они плотные, эластичные, диаметр колеблется от 0,2 до 1 см. Сливаясь между собой, элементы могут образовывать полушаровидные или уплощенные бляшки с шероховатой или гладкой поверхностью. Но чаще отдельные элементы саркомы Капоши этой стадии остаются изолированными.
Опухолевая стадия характеризуется образованием опухолевых узлов диаметром от 1 до 5 см. Узлы, как и элементы пятнистой стадии, имеют синюшно-красный или красновато-бурый оттенок. Они сливаются друг с другом и изъязвляются.
Эпидемическая саркома Капоши ассоциирована со СПИДом и является одним из характерных симптомов этого заболевания. Типичен молодой возраст заболевших (до 37 лет), яркость высыпных элементов и необычное расположение опухолей: слизистые, кончик носа, верхние конечности и твердое небо. При этой форме саркомы Капоши происходит быстрое вовлечение в процесс лимфатических узлов и внутренних органов.
Эндемическая саркома Капоши встречается, как правило, в Центральной Африке. Заболевание развивается в детском возрасте, чаще на первом году жизни. Характеризуется поражением внутренних органов и лимфатических узлов, изменения кожи минимальны и редки.
Иммунно-супрессивная саркома Капоши протекает хронически и наиболее доброкачественно, как правило, без вовлечения внутренних органов. Возникает на фоне проводимого иммунносупрессивного лечения у пациентов, перенесших пересадку органов. При отмене подавляющих иммунитет препаратов часто происходит регресс симптомов заболевания.
Течение саркомы Капоши может быть острым, подострым и хроническим. При остром развитии заболевания происходит быстрая генерализация злокачественного процесса с развитием интоксикации и кахексии. Пациенты погибают в период от 2-х месяцев до 2-х лет от начала заболевания. Подострая форма без проведения лечения может длиться 2-3 года. Медленное развитие опухолевого процесса при хронической форме саркомы Капоши приводит к ее более длительному течению (8-10 и более лет).
К осложнениям саркомы Капоши относятся деформация и ограничение движений в пораженных конечностях, кровотечения из распадающихся опухолей, лимфостаз с развитием лимфедемы при сдавлении опухолью лимфатических сосудов и др. Изъязвление опухолевых узлов опасно возможностью инфицирования, что на фоне иммунодефицита приводит к быстрому развитию сепсиса и может явиться причиной летального исхода.
Диагностика саркомы Капоши
Диагностика саркомы Капоши основана на ее типичных клинических проявлениях и данных биопсии образований. Гистологическое исследование выявляет в дерме множественные новообразованные сосуды и пролиферацию веретенообразных клеток — молодых фибробластов. Наличие гемосидерина и экстравазатов (геморрагических экссудатов) позволяет отличить саркому Капоши от фибросаркомы.
Пациентам проводят иммуннологические исследования крови и анализ на ВИЧ. Для выявления поражений внутренних органов при саркоме Капоши применяют УЗИ брюшной полости и сердца, гастроскопию, рентгенографию легких, сцинтиграфию скелета, КТ почек, МРТ надпочечников и т. п.
Необходима дифференциальная диагностика саркомы Капоши с красным плоским лишаем, саркоидозом, гемосидерозом, грибовидным микозом, высокодифференцированной ангиосаркомой, микровенулярной гемангиомой и др.
Лечение саркомы Капоши
Важным моментом в лечении саркомы Капоши является терапия основного заболевания для повышения иммунного статуса организма. Системное лечение саркомы Капоши обычно назначается пациентам с благоприятным иммунологическим фоном при бессимптомном течении болезни. Оно состоит в интенсивной полихимиотерапии. Риск применения подобной терапии у пациентов с иммуннодефицитом связан с токсическим воздействием препаратов на костный мозг, особенно в сочетании с медикаментами для лечения ВИЧ-инфекции. На 1 и 2 стадии саркомы Капоши наиболее оптимальной считается однокомпонентная химиотерапия проспидием хлоридом, который отличается отсутствием угнетающего действия на иммунную систему и кроветворение. В лечении классической и эпидемической формы саркомы Капоши успешно применяются интерфероны: α-2a, α-2b и β. Они препятствуют пролиферации фибробластов и способны инициировать апоптоз опухолевых клеток.
Местное лечение саркомы Капоши включает криотерапию, инъекции химиотерапевтических препаратов и интерферона в опухоль, аппликации динитрохлорбензола и мази проспидия хлорида, др. методы. При наличие болезненных и крупных очагов поражения, а также для лучшего косметического эффекта проводится локальное облучение.
Прогноз саркомы Капоши
Прогноз заболевания при саркоме Капоши зависит от характера его течения и тесно связан с состоянием иммунной системы пациента. При более высоких показателях иммунитета проявления заболевания могут носить обратимый характер, системное лечение дает хороший эффект и позволяет добиться ремиссии у 50-70% больных. Так у больных саркомой Капоши с показателем лимфоцитов CD4 больше 400 мкл-1 частота ремиссий на фоне проводимой иммунной терапии превышает 45%, а при CD4 меньше 200 мкл-1 добиться ремиссии удается лишь 7% пациентов.
Источник