Симптомы менингита от кишечной инфекции
Менингит, вызванный кишечной палочкой. Лечение гнойных менингитовЭто одна из наиболее частых форм гнойных менингитов, наблюдаемых в последние годы у новорожденных детей. Менингит обычно носит вторичный характер. Развивается на фоне кишечной инфекции или сепсиса. Заражение кишечной палочкой возможно во внутриутробный период. Заболевание почек и мочевыводящих путей у беременных в 60—70% случаев вызывается грамотрицательными возбудителями, в том числе кишечной палочкой. При восходящем распространении инфекции кишечная палочка попадает в амниотпческую жидкость, которая является хорошей питательной средой. Инфицирование околоплодных вод приводит к развитию хориоиамнионитов. В этом случае бактерии попадают к плоду через сосуды плаценты и пуповины. Возможны также заглатывание и аспирация околоплодных вод. Состояние детей обычно тяжелое уже в первые дни после рождения. Они вялые, заторможенные, отказываются от груди. Наблюдаются срыгивания, рвота, частый, жидкий стул. Быстро нарастают признаки эксикоза. Кожные покровы бледные, с сероватым оттенком, сухие; большой родничок запавший. Дыхание стонущее, частое, поверхностное. Дети теряют в массе. Резко снижен тургор тканей. Развивается гипотрофия. Наблюдаются локальные или генерализованные клонико-тонические судороги. Специфические менингеальные симптомы отсутствуют. Течение менингита тяжелое, часто с летальным исходом. Диагноз таких форм менингита у новорожденных представляет трудности, поскольку подобная клиническая симптоматика может быть расценена как проявление кишечной инфекции, сепсиса или внутричерепной родовой травмы. Тяжелое состояние новорожденных с указанием на возможность септического процесса является показанием для люмбальной пункции. Спинномозговая жидкость вытекает редкими каплями, гнойная; иногда ее даже не удается получить из-за низкого давления. Содержание белка высокое (7—33 г/л), нейтрофильный цитоз. Возбудитель может быть выделен из крови и ликвора. Течение гнойных менингитов. При своевременной и рациональной терапии на 3—4-й день болезни состояние больных значительно улучшается. Санация ликвора происходит на 8—15-й день болезни. При благоприятном течении через 2 нед после окончания курса лечения детей выписывают из стационара под наблюдение районного невропатолога. В этих случаях обычно отмечаются негрубо выраженные остаточные явления в виде повышенной истощаемости и возбудимости нервной системы, нарушения концентрации внимания, легких очаговых симптомов, гипертензионно-гидроцефального синдрома. При позднем диагнозе и неправильно проводимой терапии возможно затяжное течение.
Оно может быть связано и с характером возбудителя. При менингитах, вызванных стафилококком, кишечной палочкой, длительное течение заболевания обусловлено склонностью к абсцедированию и наличием гнойного очага в организме. При затяжном течении в оболочках преобладает продуктивный процесс, который приводит в дальнейшем к нарушению секреции, реабсорбции и циркуляции ликвора и развитию гидроцефалии. Гидроцефалия наиболее часто наблюдается после менингитов у новорожденных и грудных детей. Одним из осложнений менингита является эпендиматит. Он чаще всего возникает при поздно начатой терапии. У больного на фоне улучшения состояния появляются тонические судороги, повышается мышечный тонус в экстензорных группах мышц, развивается поза децеребрационной ригидности. Дети теряют сознание. Прогрессирует гидроцефалия. Течение эпендиматитов неблагоприятное. К другим осложнениям гнойного менингита, наблюдаемым у детей раннего возраста, относят абсцесс мозга, тромбоз латерального синуса, субдуральный выпот, локальные некрозы тканей в местах сливной геморрагической сыпи, вторичные инфекции дыхательных и мочевыводящих путей, образование множественных пристеночных бактериальных тромбов (рассеянная внутрисосудистая коагуляция). У 20% детей, перенесших гнойный менингит, в дальнейшем имеются признаки очагового поражения нервной системы: эпилептиформные судороги, поражение III, VI, VII, VIII пар черепномозговых нервов, пирамидная недостаточность, вегетативно-обменные расстройства и др. Лечение гнойных менингитов должно быть начато как можно раньше. От этого зависят исход заболевания и характер остаточных явлений. Антибактериальную терапию следует назначать до получения результатов исследования ликвора, при малейшем подозрении на менингит. Ургентную антибактериальную терапию (до выделения возбудителя) начинают с назначения пенициллина, так как 90% гнойных менингитов вызывается кокками, высокочувствительными к пенициллину. Пенициллин назначают в больших дозах — 200 000—500 000 ЕД на 1 кг массы тела в сутки, в тяжелых случаях — 1 000 000 ЕД на 1 кг массы тела. Инъекции детям первых месяцев жизни делают каждые 2—3 ч, после 1 года — каждые 4 ч. После установления характера возбудителя назначают антибиотики, к которым он наиболее чувствителен. При менингококковом менингите продолжают лечение пенициллином либо назначают полусинтетические пенициллины. Из них наиболее эффективен ампициллин. Детям до 2 мес его назначают в дозе 100—150 мг на 1 кг массы в сутки внутримышечно или внутривенно, старше 2 мес — 150—200 мг на 1 кг в сутки. Инъекции Делают с интервалом в 6 ч. Оксациллин и метициллин назначают из расчета 200—300 мг/кг в сутки внутримышечно каждые 4 ч. Полусинтетические пенициллины назначают больным с повышенной чувствительностью к пенициллину. Они эффективны также при стафилококковом менингите, особенно метициллин. При стафилококковом менингите рекомендуется определить чувствительность возбудителя к антибиотикам. До получения этих данных целесообразно комбинировать 2 или 3 антибиотика (пенициллин — левомицетин, пенициллин — полусинтетические пенициллины). Если менингит вызван пневмококком, то назначают большие дозы пенициллина — до 1 000 000 ЕД/кг в сутки. Можно применить также сигмамицин — 50 000—100 000 ЕД/кг в сутки внутривенно через 12 ч или внутримышечно через 6 ч. Эффективно также применение гентамицина — 6—8 мг/кг в сутки внутримышечно через 8 ч. При менингите, вызванном кишечной палочкой, назначают гентамицин или ампициллин в вышеуказанных дозах. Для профилактики кандидамикоза рекомендуется нистатин по 100 000 ЕД 3—4 раза в день. Длительность лечения антибиотиками новорожденных и грудных детей составляет минимум 3 нед, более старших детей следует лечить до тех пор, пока не нормализовалась температура, и еще 5 дней. Контролем за лечением могут служить показатели спинномозговой жидкости: отсутствие возбудителя, цитоз — менее 30 клеток, нормализация концентрации глюкозы и уровня белка. Контрольную пункцию делают через 3—4 дня от начала лечения. Если тенденция к санации ликвора отсутствует, антибиотик следует заменить. Курс лечения при менингококковом менингите в среднем составляет 6—8 дней, при менингитах другой этиологии — от 8 до 12 дней. Дозу антибиотиков в процессе лечения недопустимо снижать, так как по мере лечения проходимость гематоэнцефалического барьера для антибиотиков уменьшается. В редких случаях, когда указанное выше лечение не дает желаемого эффекта, можно прибегнуть к введению антибиотиков под оболочки мозга или в желудочки. Чаще всего к этой мере приходится прибегать при менингите у новорожденных, вызванном грамотрицательными микроорганизмами. Наряду с антибиотиками необходимо проводить симптоматическую и десенсибилизующую терапию, а также мероприятия, направленные на стабилизацию кровообращения и нормализацию электролитного баланса, борьбу с отеком мозга, лечение дыхательных нарушений, нормализацию кислотно-щелочного равновесия. При наличии судорог назначают противосудорожную терапию, при гипертермии — различные виды охлаждения (обтирание спиртом, клизма из холодной воды, литические смеси), жаропонижающие средства. При молниеносной форме менингита с развитием шокового состояния показано применение кортикостероидов: гидрокортизон (5—30 мг/кг), преднизолон (1—5 мг/кг) в зависимости от степени коллапса. Инфекционные осложнения (абсцесс мозга, субдуральный выпот) требуют специфической антибактериальной терапии и хирургического лечения. При рассеянной внутрисосудистой коагуляции проводят коррекцию коагулограммы путем возмещения расхода факторов свертываемости. – Также рекомендуем “Серозные менингиты. Клиника серозных менингитов” Оглавление темы “Менингиты и энцефалиты у детей”: |
Источник
Менингиты, вызываемые кишечными бактериями, занимают второе место по распространенности и частоте среди детей раннего возраста и новорожденных. Начало заболевания характеризуется более острым и тяжелым течением, чем при менингитах стафилококковой этиологии. Часто заболевание возникает уже вскоре после рождения ребенка, и возбудитель, который способен вызвать не только желудочно-кишечную инфекцию, но также отит, пневмонию и менингит, может быть выделен со слизистой носа, полости рта, из испражнений, крови и спинномозговой жидкости.
Клинически заболевание может выявиться неожиданным уменьшением массы тела, отказом ребенка от груди, появлением частого стула и быстрым обезвоживанием при нормальной температуре или небольшом ее повышении. В других случаях заболевание дебютирует катаральными явлениями со стороны верхних дыхательных путей, повышением температуры до 38—39 °С, что нередко дает повод к ошибочному диагнозу ОРИ. Иногда отмечаются пневмония, гнойный отит. В обоих вариантах начала заболевания обращают на себя внимание вялость ребенка, сменяющаяся периодическим беспокойством, тремор конечностей, тоническое их напряжение, подергивание мимической мускулатуры, генерализованные судороги. На 4—6-й день появляются черепномозговые симптомы в виде нарушения функции глазодвигательных нервов с появлением косоглазия и др.
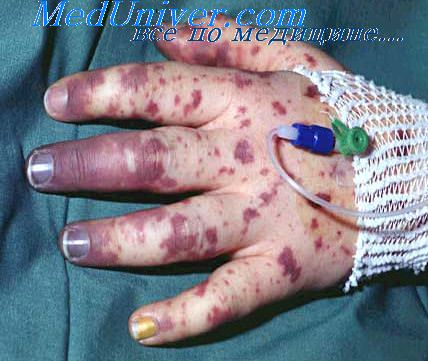
Менингеальные симптомы, наблюдаемые на 2—3-м году жизни, у новорожденных, как правило, отсутствуют. Большой родничок становится несколько напряженным, однако его выбухание отмечается далеко не всегда. Нередко отмечается симптом Лесажа. В первые дни заболевания возможны повторные срыгивания, рвота. Бледность кожных покровов, иногда серо-землистый их оттенок, в отдельных случаях — явления склеремы и петехий на коже, цианоз вокруг губ, стонущее дыхание, тахикардия, приглушение сердечных тонов при отсутствии физикальных изменений в легких указывают на тяжесть заболевания, развитие токсикоза. Наряду с этим обращают внимание заостряющиеся черты лица, болезненный взгляд. С нарастанием тяжести блеск глаз тускнеет. В связи с развитием эксикоза западает большой родничок.
Вздутие живота, усиленная перистальтика кишечника, отхождение гнилостных газов и, наконец, характерный стул: вначале жидкий, зеленый, без слизи, в дальнейшем оранжевый — дополняют картину, указывая на возможную связь гнойного менингита с желудочно-кишечной инфекцией.
Прогноз. Последствия при гнойных менингитах, вызванных бактериями кишечной группы, отмечаются в 50—70 %. Они могут проявляться в виде гидроцефалии, задержки психического и физического развития, эпилепсии, гемипареза, косоглазия. У новорожденных детей данный вид менингита нередко вызывает летальный исход.
Диагноз основывается на данных анамнеза, указывающих на характер и особенности развития основного заболевания. Решающее значение в диагнозе имеет люмбальная функция, которую важно сделать при малейшем подозрении на менингит. При этом обнаруживают мутную спинномозговую жидкость, нередко с зеленоватым оттенком. Анализ показывает увеличение белка (0,33—9,9 г/л), высокий плеоцитоз (до 2—3 тыс. в 1 мкл) нейтрофильного характера. В крови лейкоцитоз (25-109 — 60-109/л) со сдвигом влево, анизопойкилоцитоз. СОЭ увеличена до 40— 60 мм/ч. При посеве спинномозговой жидкости определяются грамотрнцательные палочкп. Для дифференциации возбудителя применяют расширенный набор углеводов и обязательное серологическое титрование специфическими сыворотками.
Источник
Менингит – это инфекционное заболевание, при котором воспалительный процесс развивается в оболочках мозга. Инфекционные агенты передаются от больного человека или носителя микроорганизмов к здоровому человеку контактным или воздушно-капельным путём. Иногда люди заражаются при употреблении в пищу продуктов питания, которые загрязнены экскрементами животных, обсеменённой микроорганизмами воды или укусе различных насекомых.
Первые признаки менингита появляются не сразу после инфицирования пациента. Отрезок времени между попаданием инфекционного агента в организм и появлением первых симптомов заболевании называется инкубационным периодом. При инфекционном менингите он варьирует от 4 до 10 дней. Врачи Юсуповской больницы устанавливают диагноз «менингит» с помощью современных лабораторных и инструментальных исследований.
Сразу же после установки точного диагноза начинают комплексную терапию. Инфекционисты назначают эффективнейшие антибактериальные и противовирусные препараты, которые быстро уничтожают возбудителей заболевания. Детоксикационную терапию проводят современными инфузионными средствами. Для лечения пациентов используют зарегистрированные в РФ препараты, которые обладают минимальным спектром побочных эффектов.

Причины и механизм развития
Менингококковый менингит – бактериальное поражение мозговых оболочек. Возбудители инфекции – нейссерии менингита (менингококки) двенадцати серологических групп. Они передаются от человека к человеку через капли выделений из зева и верхних дыхательных путей бациллоносителя или больного человека. Распространению микроорганизмов способствует тесный продолжительный контакт:
- Чихание или кашель в сторону другого человека;
- Совместное пользование посудой;
- Поцелуи;
- Проживание в непосредственной близости с инфицированным человеком-носителем.
- По течению заболевания выделяют следующие формы инфекционных менингитов
- Молниеносные (развёрнутая клиническая картина формируется менее чем за 24 часа);
- Острые;
- Подострые.
По характеру воспалительного процесса различают гнойные и серозные менингиты. При первичном инфекционном менингите возбудители инфекции проникают из внешней среды сразу в нервную ткань. Вторичные менингиты развиваются в случае перемещения инфекционного агента из первичных очагов воспаления в оболочки мозга.
Симптомы
Клиническая картина инфекционного менингита представлена группой общеинфекционных, общемозговых и менингеальных симптомов. К общеинфекционным признакам менингококковой инфекции относят следующие симптомы:
- Общее недомогание;
- Повышение температуры тела до высоких цифр;
- Суставные и мышечные боли (артралгию и миалгию);
- Увеличение частоты сердечных сокращений;
- Покраснение (гиперемию) лица;
- Воспалительные изменения в периферической крови.
Общемозговые симптомы инфекционно менингита – это головная боль, тошнота, рвота, спутанность или угнетение сознания, генерализованные судорожные припадки. Головная боль обусловлена раздражением мозговых оболочек вследствие их воспаления и повышения внутричерепного давления. Она носит распирающий характер. Рвота –результат острого повышения внутричерепного давления. Из-за ликворной гипертензии у пациентов, страдающих инфекционным менингитом, может появиться триада Кушинга:
- Редкое дыхание;
- Повышение систолического артериального давления;
- Брадикардия (уменьшение частоты пульса).
Судороги и психомоторное возбуждение, которое периодически сменяется вялостью или нарушением сознания возникает в случае тяжёлого течения инфекционного менингита. У пациента могут развиться психические расстройства в виде бреда и галлюцинаций.
Собственно менингеальные симптомы, которые вызваны раздражением мозговых оболочек, включают в себя повышенную чувствительность к разным раздражителям (гиперестезию) и признаки рефлекторного повышения тонуса затылочных мышц. Если больной менингитом находится в сознании, он не переносит громкий разговор и шум. У пациента от сильных звуков и яркого света усиливается головная боль. Он предпочитает лежать с закрытыми глазами в затемнённой комнате, в которую не проникают посторонние звуки.
У пациентов, страдающих инфекционным менингитом, развивается ригидность мышц затылка и симптом Кернига. Ригидность затылочных мышц врачи обнаруживают при пассивном сгибании шеи больного, когда из-за спазма разгибательных мышц не удаётся полностью привести его подбородок к грудине. Симптом Кернига проверяют следующим способом:
- Врач пассивно сгибает под углом 90º в коленном и тазобедренном суставах нижнюю конечность пациента, который лежит на спине;
- Затем он пытается разогнуть ногу пациента в коленном суставе;
- При наличии у пациента менингеального синдрома в связи с рефлекторным повышением тонуса мышц-сгибателей голени разогнуть его ногу в коленном суставе невозможно.
При инфекционном менингите этот симптом положителен с обеих сторон.
Верхний симптом Брудзинского определяют следующим образом: при пассивном приведении головы пациента, который лежит на спине, к грудине, его нижние конечности сгибаются в коленных и тазобедренных суставах. Чтобы проверить средний симптом Брудзинского, ноги пациента следует согнуть при надавливании на лонное сочленение. Нижний симптом Брудзинского проявляется сгибанием другой ноги при пассивном сгибании одной конечности.
Сыпь при менингите
У 10-20% детей, страдающих инфекционным менингитом, в дебюте заболевания появляются геморрагические высыпания. Они представлены первичными инфильтративными элементами, не содержащими полостей, которые внешне напоминают пятна. Сыпь напоминает высыпания при аллергии, носит пятнисто-папулёзный характер. У пациентов могут определяться 1-2 мелких пятна или распространённая массивная звёздчатая сыпь, склонная к слиянию.
Диагностика и лечение
Первоначальный диагноз менингококкового менингита неврологи ставят при клиническом осмотре, во время которого проводят спинномозговую пункцию для получения ликвора. Затем лаборанты выполняют бактериоскопию цереброспинальной жидкости. Диагноз подтверждают путём выращивания микроорганизмов, которые содержатся в спинномозговой жидкости или крови. Также в лаборатории проводят исследование биологических жидкостей с помощью полимеразной цепной реакции. Для оптимального выбора антибактериальных средств лаборанты идентифицируют серотип возбудителя и определяют чувствительность к антибиотикам.
Пациента с менингококковым менингитом госпитализируют в клинику неврологии Юсуповской больницы. Антибактериальную терапию начинают проводить сразу же после спинномозговой пункции. Пациентам назначают антибактериальные или противовирусные препараты сразу же после получения результатов анализа ликвора и идентификации возбудителя инфекции. Если люмбальная пункция противопоказана, антибиотики подбирают эмпирическим путём. Для стартовой терапии используют следующие антибиотики:
- Пенициллин;
- Ампициллин;
- Хлорамфеникол;
- Цефтриаксон.
Их вводят внутримышечно и внутривенно. До первого введения антибиотика делают вливание глюкокортикоидных гормонов. Чтобы уменьшить ликворное давление, проводят дегидратационную терапию фуросемидом, лазиксом или маннитолом. Инфузионная терапия проводится растворами, обладающими детоксикационным эффектом, и восполняющими потерю жидкости организмом. Их вводят внутривенно капельно. Своевременная установка точного диагноза и проведение адекватной противомикробной терапии позволяют врачам Юсуповской больницы быстро стабилизировать состояние больных инфекционным менингитом и предотвратить развитие осложнений.
При наличии достоверных сведений о тяжёлой аллергии на бета-лактамы при пневмококковом менингите назначают ванкомицин, а при менингококковом – хлорамфеникол. Больным, у которых выявлены факторы риска листериозного инфекционного менингита, назначают амоксициллин внутривенно в дополнение к цефалоспоринам третьей генерации. Одновременно с антибиотиками при пневмококковом и гемофильном инфекционном менингите применяют дексаметазон.
Если природа инфекционного бактериального менингита не установлена, антибактериальную терапию проводят в течение 10–14 суток. При менингите, вызванном менингококком, срок применения антибиотиков варьируется от 5 до 7 дней. Менингит, вызванной гемофильной палочкой типа b, требует проведения антибактериальной терапии в течении 7-14 суток. Курс антибактериального лечения при листериозном менингите 21 день, а при менингите, вызванном синегнойной палочкой или грамотрицательными микроорганизмами, может продолжаться в пределах 21–28 суток.
Симптоматическая терапия инфекционного менингита заключается в применении мочегонных препаратов, инфузий средств, восполняющих дефицит жидкости, введении жаропонижающих препаратов и анальгетиков. При повышенном внутричерепном давлении назначают 20% раствор маннитола. Он повышает давление в плазме, и, тем самым, способствует переходу жидкости из ткани мозга в кровяное русло. Диакарб препятствует образованию ликвора. Фуросемид тормозит обратное всасывание натрия в почечных канальцах, вследствие чего повышается диурез.
При наличии судорожного синдрома врачи назначают больным инфекционным менингитом диазепам, оксибутират натрия, аминазин. С первых же минут поступления пациента в клинику неврологии врачи проводят оксигенотерапию. При наличии показаний пациенту выполняют интубацию трахеи и искусственную вентиляцию лёгких.

Другие виды менингита
Менингит может развиться при инфицировании пациента вирусами. Инкубационный период при вирусном менингите варьируется от 2 до10 дней. При заражении энтеровирусами его длительность может быть 1-18 дней, вирусом паротита – 10-18 дней. Инкубационный период хориоменингита Армстронга (острого асептического менингита) продолжается 8-12 дней.
Воспаление мозговых оболочек возникает при инфицировании следующими вирусами:
- Вирусы ЕСНО и Коксаки;
- Эпидемического паротита;
- Простого герпеса (II тип);
- Гриппа;
- Кори;
- Краснухи.
В продромальном периоде симптомы вирусного менингита не отличаются от признаков инфекционного воспаления мозговых оболочек.
Пациентов беспокоит головная боль, недомогание, определяются катаральные явления. Температура тела повышается до 40оС, часто возникают тошнота и рвота. Спустя 3-5 дней появляются менингеальные признаки: ригидность мышц шеи и затылка, симптомы Кернига и Брудзинского, гиперестезия.
Если вторичный серозный менингит развился на фоне эпидемического паротита, у пациента могут увеличиться все группы лимфатических узлов. Сыпь на коже появляется при вирусном менингите, вызванном вирусом Коксаки и ЕСНО.
В Юсуповской больнице больным вирусным менингитом проводят комплексную терапию, направленную на уничтожение инфекционного агента, уменьшение интоксикации и внутричерепного давления. Врачи клиники неврологии индивидуально подходят к выбору доз препаратов в зависимости от возраста и тяжести состояния пациента.
Пневмококковым менингитом чаще болеют люди с ослабленным иммунитетом, особенно лица пожилого возраста и маленькие дети. Заболевание протекает тяжело и часто вызывает серьёзные осложнения. Возбудитель инфекции – пневмококк. Микроорганизмы передаются от больного человека или бактерионосителя воздушно-капельным и контактным путём. Инкубационный период может длиться до трёх суток, в это время симптомы заболевания отсутствуют.
Начинается заболевание остро, проявляется следующими симптомами:
- Повышением температуры тела до 40°;
- Общей слабостью;
- Усиливающейся болью в голове;
- Повышенной чувствительностью кожи;
- Непереносимостью громких звуков или светобоязнью;
- Ознобом;
- Тошнотой, неукротимой рвотой;
- Непроизвольным дрожанием или судорогами конечностей.
Заболевание тяжело протекает у маленьких детей. У них появляются следующие симптомы:
- Признаки повышенного внутричерепного давления;
- Набухание родничка;
- Выраженная одышка;
- Плач и стонущий крик;
- Посинение носогубного треугольника, кончика пальчиков и носа;
- Частое срыгивание или сильная рвота.
Ко второму или третьему дню заболевания появляются ригидность мышц затылка, менингеальные симптомы, развивается полный или частичный паралич конечностей. Затем может развиться паралич глазодвигательных нервов. При пневмококковом менингите ликвор мутный и вязкий, приобретает зеленоватый оттенок. В цереброспинальной жидкости увеличивается содержание клеточных элементов и белка, уменьшается количество глюкозы. Инфекционисты Юсуповской больницы начинают антибактериальную терапию пневмококкового менингита сразу же после взятия проб спинномозговой жидкости и крови.
Вначале проводят эмпирическую терапию антибиотиками, к которым наиболее чувствительны пневмококки: пенициллинами, карбапенемами, цефалоспоринами или ванкомицином. После идентификации возбудителя инфекции и определения его чувствительности к антибиотикам проводят целенаправленную антибактериальную терапию. Врачи проводят патогенетическую и симптоматическую терапию, дегидратацию, иммуностимуляцию. В случае развития состояния, угрожающего жизни, пациента переводят в отделение реанимации и интенсивной терапии. Ему проводят оксигенотерапию через носовые катетеры или выполняют искусственную вентиляцию лёгких с помощью новейших аппаратов ИВЛ экспертного класса.
Туберкулезный менингит – это вторичное заболевание, которое развивается при инфицировании пациента палочкой Коха. Микобактерии туберкулёза гематогенным или лимфогенным путём распространяются в головной мозг из первичных очагов инфекции, которые расположены в лёгких.
На первом этапе воспаления гематогенным путём поражаются сосудистые сплетения желудочков мозга. В них образуются специфические гранулёмы. Сосудистые сплетения – главный источник продукции спинномозговой жидкости. Наряду с эндотелием мозговых оболочек и капилляров они служат анатомическим субстратом гематоэнцефалического барьера. На втором, ликворогенном этапе развития туберкулёзного менингита, микобактерии из сосудистых сплетений с током спинномозговой жидкости оседают на основании мозга. Они инфицируют мягкие мозговые оболочки, вызывают острый менингеальный синдром.
Клиническая картина туберкулёзного менингита зависит от стадии развития патологического процесса:
- При базилярном туберкулёзном менингите преобладает менингеальный синдром и поражение черепно-мозговых нервов;
- Для менингоэнцефалитической формы туберкулёзного менингита характерно сочетание менингеального синдрома с проявлениями очагового поражения вещества головного мозга. У пациента развивается нарушение речи, полный или частичный паралич одной половины тела;
- При спинальной форме заболевания поражается вещество, оболочки или корешки спинного мозга. У пациентов нарушаются движения в нижних конечностях и функция тазовых органов.
Лечение туберкулёзного менингита проводят фтизиатры, инфекционисты и неврологи. Врачи проводят этиотропную терапию препаратами, к которым чувствительны микобактерии туберкулёза (пиразинамидом, изониазидом, рифампицином, этамбутолом, стрептомицином).
Прогноз для выздоровления пациентов, пролеченных на начальной стадии заболевания, оптимистичный. При наличии первых симптомов менингита, которые развились после инкубационного периода у взрослых, звоните по телефону Юсуповской больницы. Врачи проведут обследование пациента, быстро установят точный диагноз и проведут адекватную терапию.
Источник