Слабый кишечный сфинктер у ребенка
РрЫжЖ писал(а): молока было много, но оно стало пропадать, точнее оно есть, но меньше и кормлю грудью только днем, ночью (3 кормления) смесью.
Оно пропадает, так как вы стали докармливать и отказались от кормлений ночью. Особенно важны подутренние кормления. В статьях приводятся разные часы, но примерно с 3 ночи до 7 часов утра. На этот период оязательно должны приходиться хотя бы два кормления. “Должны” – на период восстановления лактации. Когда ситуация с ГВ нормальная – по требованию ребенка. Как правило это одно подутренее кормление. Если ребенок ночью “висит” на груди – наберитесь терпения и дайте ей эту возможность. Опять же – когда нормализуете ситуацию, можно будет заняться педагогическими моментами.
РрЫжЖ писал(а):Я понимаю что ребенок может е какать до 10 дней, но только если это его не беспокоит, а моя не спит и не ест если не покакает
До 10-ти дней – это только на полном грудном вскармливании.
РрЫжЖ писал(а):Тужится так что краснеет вся и не успокаивается никак, пупочек вылазит немного от крика и туженья, может так часами кричать и тужится. Как только свечкой раскроешь сфинктер оттуда аж фонтаном какули, то есть они скапливаются у самого выхода а когда открываешь попку то они сразу выходят все.
Дело в том, что такие маленькие дети еще “не умеют” пукать и правильно тужиться. Тем более, что вы возможно путаете проявления коликов с попыткой покакать. Когда болит животик детки тоже бывает “дуются” и краснеют и действительно, после дефекации им становится легче (количество газов в кишечнике уменьшается). Но фишка в том, что если вы ребенку все время “помогаете”, то она так и не научится. Дело в том, что дефекация должна происходить как рефлекс на наполнение (растягивание) прямой кишки, если же вы всегда стимулируете анус, то рефлекс меняется – дефекация происходит только на раздражение , но не на растягивание. Таким образом, получается, что с одной стороны – вы ребенку как бы помогаете, а с другой – сбивание естественных рефлексов приводит к тому, что каждый раз прямая кишка перерастягивается, принося ребенку дискомфорт и даже боль. Выход один – добиться чтобы ребенок делал все свои дела самостоятельно. Самые сложные – первые несколько раз, но это нужно сделать. Массажик и гимнастика вам в помощь.
РрЫжЖ писал(а):Что касается молока моего, то врач сказала что есть подозрение на то что доча не может переработать сахар в молоке, ей не хватает ферментов. Даже прописала Креон 10 000,
Я конечно оставляю вероятность того, что вы неверно истолковали слова педиатра, но именно в такой формулировке – это глупость какая-то.
Сахар в молоке – это лактоза. Фермент, который его перерабатывает – лактаза. Соответственно состояние “не может переработать сахар в молоке” имеет вполне конктетное название – лактазная недостаточность. Назначение смеси я вообще не комментирую – вам уже написала МаМаша, что вообще никакой логики. Креон не имеет к ЛН никакого отношения – дают именно Лактазу. Но и ее вам не нужно – не похоже то, что вы описываете на лактазную недостаточность. Признаками ЛН являются: низкий набор веса, упорный понос, очень сильные колики.
РрЫжЖ писал(а):Ест странно, иногда съедает 100 грамм (либо молока либо смеси), иногда может съесть 50 и больше ни в какую…
Это совершенно нормально. Ребенок не робот, чтобы съедать строго отведенные мл.
В общем, налаживайте полное ГВ, постепенно отказываясь от смеси, постарайтесь не стимулировать дефекацию, делайте гимнастику и массаж.
Если есть еще вопросы – задавайте.
Добавлено спустя 1 минуту 18 секунд:
РрЫжЖ писал(а):Ирина Р., прибавка началась после добавления смеси.. до этого у нас прибавка была 300 грамм
Через какое время? Если это за 2 недели – то это самая что ни на есть норма. Нормальнее некуда. За первый месяц средняя прибавка должна составлять 600 гр.
Добавлено спустя 2 минуты 8 секунд:
РрЫжЖ писал(а):зірочка, пробовали, я ей массажик перед каждым кормлением делаю… не помогает, не какаем
Учитесь, видимо слишком осторожничаете. Должно помогать, хоть как-то. Особенно прижимание ножек к животику.
Посмотрите видео в сети, попросите медсестру показать как и что делать. Нужно хоть раз посмотреть. Еще есть упражнения на фитболе – погуглите.
Источник
Халазия — неполное закрытие кардиального сфинктера желудка, в основе которого лежит врожденная незрелость неврогенной регуляции этого отдела, что приводит к нарушению физиологии механизма его закрытия, развития гастроэзофагеального рефлюкса, иногда осложняется эзофагитом.
Симптомы:
• проявления болезни с первых недель жизни;
• рвота чаще большим объемом створаживающегося молока; возникает через некоторое время после еды, преимущественно когда ребенок находится в горизонтальном положении;
• возможен кашель, особенно ночью (возможно развитие аспирационной пневмонии);
• кислый запах в помещении, где находится ребенок;
а при развитии эзофагита возможно наличие крови в рвотных массах;
• во время рентгенологического исследования определяется свободное прохождение контрастной массы из пищевода в желудок и из него при нажатии на живот;
• во время ультразвукового исследования органов брюшной полости косвенным признаком является более длительная задержка желудочного содержимого, чем это бывает в норме;
• окончательно диагноз подтверждается по данным гастродуоденоскопии.
Лечение:
• вертикальное положение ребенка после еды до наступления срыгивание воздуха, проглоченного во время сосания, на пи вверты Кальное положение в постели;
• кормление меньшими порциями, но чаще;
• назначение препаратов, стимулирующих моторно-эвакуаторную функцию желудка (метоклопрамид, церукал, реглан, мотилиум, координакс, препульсид, цизаприд);
• при необходимости назначают препараты, которые уменьшают желудочную секрецию, антацидные, адсорбенты (ранитидин, фамотидин, маалокс, альмагель, фосфолюгель, ремагель, гастал, смекта);
• препараты, протективная действуют при рефлекс-эзофагите (масло облепиховое или шиповниковый, маалокс, смекта).
Ахалазия (кардиоспазм, френоспазм) — органическая патология (врожденный дефицит нейронов в ганглиях межмышечного ауербахивського сплетения пищевода), при которой нарушается переход пищевых масс в желудок за отсутствия рефлекторного расслабления кардиального отдела желудка во время глотания. Как результат нарушение сфинктерного аппарата желудка у детей
Симптомы:
• проявления болезни с первых недель жизни;
• рвота непостоянны, неизмененным молоком; им предшествует тошнота; чаще наблюдаются при возбуждении ребенка, возникают во время кормления или сразу после него;
• характерна регургитация пищевых масс;
• во время рентгенологического исследования отмечается задержка контрастной массы над входом в желудок;
• во время ультразвукового исследования косвенным признаком может быть уменьшен размер желудка;
• окончательно диагноз подтверждается по данным фиброгастродуоденоскопия.
Лечение:
• спазмолитические препараты (но-шпа, галидор, папаверин, спазмалгин);
• тиамин (витамин В1);
• термальные процедуры на пилорический отдел желудка;
• при отсутствии эффекта — хирургическое лечение.
Пилороспазм — функциональное расстройство, проявляющееся спазмом пилорического сфинктера желудка, имеет различные причины возникновения: развивается вследствие гиперсимпатикотонии, гиповитаминоза В1, дисбаланса гастроинтестинальных гормонов. Различают атонический (содержимое желудка вытекает медленно) и спастический (содержимое желудка вытекает резкими толчками), первичный (нарушение функции неизмененного вратаря) и вторичный (на фоне других воспалительных заболеваний) пилороспазм. Изолированный пилороспазм наблюдается у 4% детей, в других случаях он сочетается с гастритом, рефлюкс-эзофагитом, вторичной халазиею. Симптомы:
• проявления болезни чаще начинаются с первых дней жизни;
• рвота возникает после первых кормлений, через 20-30 мин после приема пищи; наблюдается разное количество блювань небольшим количеством неизмененного или створаживающегося молока объемом меньшим, чем ребенок съел в последнее кормление; отмечаются «светлые промежутки» в течение 1-2 дней ;
• несколько уменьшено количество мочи, мочеиспусканий (до 10 раз в сутки), стул нормальные или склонные к запорам;
• ребенок периодически беспокоен, постепенно нарастает бледность кожи, масса тела увеличивается недостаточно и медленно;
• во время ультразвукового исследования органов брюшной полости наблюдается задержка жидкости в желудке.
Лечение:
• режим питания зависит от тяжести течения болезни (от обычного для возраста ребенка до 8-10 раз в сутки при тяжелых фор мах);
• назначают тиамин (витамин В1), спазмолитические препараты; при беспокойстве — седативные (отвар корня валерианы, пустырника, 1% раствор натрия бромида, фенобарбитал), нейроплегични средства (аминазин, дипразин, пипольфен);
• физиотерапевтические мероприятия лечение (тепло, горчичники или эритемная доза кварца на надчревную участок).
Пилоростеноз — аномалия развития пилорического сфинктера, характеризующееся выраженной гипертрофией его мышечного слоя. Симптомы:
• рвота начинается с 2-5-недельного возраста, наблюдается без посредственно после кормления, возникает без предшествующей тошноты; сначала после каждого кормления небольшим количеством рвотных масс (передатонична стадия желудка), затем реже — не после каждого кормления: объемное рвота (» фонтаном «) створаживающегося молоком в количестве большем, чем ребенок съел в последнее кормление (атоническая стадия желудка);
• ребенок сначала беспокойная через чувство голода, постепенно становится вялым (затухает) отмечается резкая бледность кожи (серо-землистый цвет), масса тела уменьшается по сравнению с массой тела на время рождения; имеющиеся перистальтические волны по типу песчаного часов; пальпируется увеличенный, плотный вратарь справа от пупка;
• типовые запоры, стул почти нет или они имеют вид «голодных» испражнений; олигурия, уменьшается количество мочеиспусканий (до 6 раз в сутки и меньше);
• вследствие глубоких нарушений обмена веществ развивается кахексия и на ее фоне сопутствующие дефицитные заболевания (дефицитная анемия, рахит, иммунная недостаточность);
• наблюдаются биохимические изменения (гипохлоремия, алкалоз);
• отсутствие эффекта от назначения спазмолитических препаратов свидетельствует о большей вероятности пилоростеноза;
• во время ультразвукового исследования надчревной области определяется уплотненный вратарь, задержка желудочного содержимого;
• диагноз подтверждается по данным фиброгастродуоденоскопия; возможно рентгенологическое исследование желудка с 5% взвесью бария сульфата: часть бария остается в желудке более чем на 24 час.
Лечение: хирургическое.
Навигация по записям
Источник
Между разными отделами пищеварительного тракта расположены мышечные сфинктеры, которые не позволяют пище проникать в обратном направлении. У маленьких детей работа мышечного жома может быть нарушена из-за незрелой нервной системы и других причин. Заподозрить пилороспазм у новорожденных можно по частым обильным срыгиваниям. Это состояние требует лечения, чтобы функциональное расстройство не перешло в органическое.
Почему возникает пилороспазм
Между желудком и двенадцатиперстной кишкой расположена узкая мышечная часть – привратник. В нем имеется кольцевидный слой мышц, образующий сфинктер. После переваривания пищи в желудке она проходит в кишечник, где изменяется рН среды с кислого на щелочной. Обратно пище проникать нельзя, иначе это плохо повлияет на кислотность желудка.
Пилороспазм у новорожденного является функциональным расстройством
Работа сфинктера подчиняется вегетативной нервной системе. А у новорожденных детей отмечается ее функциональная незрелость. Поэтому в неподходимый момент происходит спазм привратника, пища не эвакуируется из желудка, а с силой выталкивается наружу. Пилороспазм у новорожденного возникает по следующим причинам:
- незрелая вегетативная нервная система;
- гиповитаминоз группы В;
- нервно-рефлекторная гипервозбудимость;
- перинатальная энцефалопатия (повреждение головного мозга).
Витамины группы В участвуют в формировании нервных волокон, передаче импульса, поэтому при дефиците витаминов может возникать пилороспазм. Синдром рефлекторной возбудимости может быть временным состоянием, которое постепенно купируется. Для него характерны повышенный тонус мышц, скачки артериального давления, периодический тремор подбородка или конечностей в покое, частый громкий крик ребенка.
Энцефалопатия у новорожденных развивается в результате повреждения или гибели клеток головного мозга. Патология является следствием перенесенной острой или хронической гипоксии, родовой травмы, врожденных аномалий развития нервной системы.
Пилороспазм отличается от пилоростеноза тем, что в сфинктере отсутствуют органические изменения, нет гипертрофии мышечного слоя или разрастания соединительной ткани и проблема заключается исключительно в излишнем сжатии мышц, спазме.
Как проявляется спазм привратника
Симптоматика спазма привратника проявляется на 1-2 неделе жизни. Основной признак патологии – рвота створоженным молоком. Она появляется через несколько часов после еды, объем рвотных масс меньше, чем количество съеденного. Сначала симптом непостоянный, но при прогрессировании болезни рвота появляется после каждого приема пищи.
У ребенка возникает боль в животе, поэтому он становится беспокойным, много кричит, извивается, прижимает ноги к животу. Изменения стула не характерны, но из-за недостатка пищи могут возникать запоры.
Масса тела новорожденного не изменяется, в начале заболевания он продолжает прибавлять согласно возрастной норме. Гипотрофия наблюдается при запущенной форме заболевания, когда рвота происходит каждый раз после еды.
Рвота для новорожденного опасна обезвоживанием и потерей электролитов. У ребенка на фоне недостатка хлоридов, калия, возникает нарушение сердечного ритма.
Выделяют два типа пилороспазма у новорожденного:
- компенсированный – прохождение пищи через привратник возможно, но маленькими порциями, нет нарушений веса, водного баланса, вес стабилен;
- декомпенсированный – мускулатура желудка перерастягивается и не может обеспечить продвижение пищевого комка дальше, возникают застойные явления, страдает общее состояние ребенка.
При тяжелом течении и отсутствии лечения у грудничка может повышаться температура тела, появляются признаки интоксикации, обезвоживания. Поэтому при появлении симптомов патологии необходима помощь врача.
Симптоматика пилороспазма появляется после кормления
Методы диагностики
Обследование ребенка с пилороспазмом направлено на исключение органической патологии, которая может потребовать хирургического вмешательства. Диагностика включает:
- изучение анамнеза – как часто срыгивает, что стало причиной, как проходила беременность и роды;
- общий осмотр, который включает изучение внешнего вида, пальпацию живота;
- оценка врожденных рефлексов, определение патологических знаков.
К диагностике привлекают невролога, детского хирурга, гастроэнтеролога. Информативно рентгенологическое исследование с контрастным веществом. Чаще всего используется сульфат бария. Он не всасывается в пищеварительном тракте.
Чтобы исключить пилоростеноз или аномалии развития желудка, проводят гастроскопию. Для манипуляции используется гибкий зонд с видеокамерой.
Лечение пилороспазма у новорожденных
Симптоматику спазма помогает уменьшить изменение режима кормления. Необходимо уменьшить порции молока, но прикладывать к груди чаще. Запрещено насильное кормление и перекармливание новорожденного.
Помогает замена или комбинация традиционной смеси, грудного молока с антирефлюксной смесью. Несколько чайных ложек со свежеприготовленным молоком дают перед кормлением. Улучшить перистальтику и восполнить электролитный баланс можно при помощи минеральной воды без газов. После еды ребенка необходимо не менее 30 минут держать вертикально, а затем положить на живот.
Важно соблюдать культуру кормления. В комнате не должно быть слишком яркого света, звуковых раздражителей, телевизора.
Медикаментозная терапия назначается педиатром. Применяются нестероидные противовоспалительные препараты для обезболивания. Спазмолитики снимают спазм сфинктера привратника. Дополняется терапия витаминами группы В.
Пилороспазм у новорожденного проходит при соблюдении врачебных рекомендаций. Для профилактики необходимо избегать слишком горячей или холодной смеси у детей на искусственном вскармливании. Объем пищи должен соответствовать возрастной норме.
Также рекомендуем почитать: симптомы и лечение гипотрофии у новорожденных
Источник

Выпадение прямой кишки у детей – заболевание, характеризующееся опущением и выворачиванием части дистального отдела кишечника наружу через анальное отверстие. Проявляется видимым опухолеподобным выпячиванием, которое может доставлять неудобства и причинять боль ребенку. Со временем характерно учащение выпадения, присоединение воспалительного процесса, возможен некроз части кишечника и недержание кала. Диагноз ставится при осмотре и сборе анамнеза. Расширение просвета кишечника и аномалии его строения подтверждаются рентгенографически. Проводится консервативная терапия, возможно введение склерозирующих препаратов, укрепляющих тазовое дно, случаи оперативного лечения редки.
Общие сведения
Выпадение прямой кишки у детей – наиболее частая проктологическая патология Причина тому – анатомо-физиологические особенности строения толстого кишечника. Встречается чаще у детей 1-3 лет, реже – у детей дошкольного возраста. Мальчики сталкиваются с выпадением прямой кишки в 2-2,5 раза чаще девочек. Актуальность заболевания в педиатрии обусловлена отсутствием специфических методов ранней диагностики, поскольку причины развития патологии во многом остаются неясными. Кроме того, участковый педиатр крайне редко акцентирует внимание родителей на особенностях высаживания малыша на горшок, в частности, на том, что длительное сидение на горшке может способствовать выпадению прямой кишки у детей.
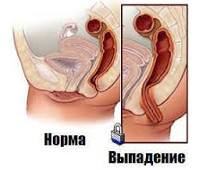
Выпадение прямой кишки у детей
Причины выпадения прямой кишки у детей
Заболевание может развиться под влиянием множества причин, и чаще всего одновременно имеет место несколько пусковых механизмов. Первый предрасполагающий фактор – анатомические особенности строения кишечника ребенка. У детей, в отличие от взрослых, прямая кишка расположена практически вертикально, поэтому при натуживании основное давление направлено вниз. Мышцы тазового дна ребенка физиологически слабые, менее выражен поясничный лордоз. При повышении внутрибрюшного давления все вышеперечисленное может приводить к частичному или полному выпадению прямой кишки у детей. Кроме того, доказана связь заболевания с аномалиями развития толстого кишечника: долихосигмой, мегадолихосигмой и др.
Помимо анатомо-физиологической предрасположенности, играют роль воспалительные процессы любой локализации, нарушения стула (диарея или запоры), физическое истощение и т. д. Любая инфекция нарушает центральную регуляцию тонуса кишечника, его мускулатуры и сфинктера. Когда же речь идет о заболеваниях желудочно-кишечного тракта и дисбактериозе, то присоединяется еще и нарушение стула по типу диареи или запоров, что также способствует дискоординации мышечных сокращений стенки кишечника и повышению внутрибрюшного давления в случае запоров. При истощении уменьшается процент жировой клетчатки в области тазового дна, вследствие чего конечный отдел кишечника становится менее фиксированным. Выпадение прямой кишки у детей может быть также спровоцировано неправильным высаживанием на горшок, когда ребенок проводит на горшке длительное время без родительского контроля.
Симптомы выпадения прямой кишки у детей
Само по себе выпадение прямой кишки и является основным симптомом заболевания. У детей это всегда случается после дефекации. Родители могут заметить участок слизистой красного цвета, виднеющийся из анального отверстия. Поначалу малыша это никак не беспокоит, кишка вправляется самостоятельно в течение короткого времени. По мере прогрессирования заболевания выпавшая часть кишки все дольше остается снаружи. Ребенок при этом чувствует боль и дискомфорт в области анального отверстия, что является следствием отека и воспаления прямой кишки.
Выпадение прямой кишки у детей является причиной болезненных тенезмов, которые мучают ребенка. Если выпавшая часть кишечника не вправляется, со временем это приводит к излишнему растяжению анального сфинктера, следствием которого является недержание газов, а затем и каловых масс. При отсутствии лечения может отмечаться изъязвление и некроз участков прямой кишки. Изредка это становится причиной перитонита.
Диагностика выпадения прямой кишки у детей
Как правило, родители обращаются к педиатру с конкретной жалобой на наличие «инородного тела» или выпячивания слизистой из анального отверстия ребенка. Врач может диагностировать патологию при физикальном осмотре анальной области и пальцевом исследовании прямой кишки. Если возраст ребенка позволяет, можно попросить его потужиться. Обычно это вызывает выпадение. Выпавшая часть кишечника может ограничиваться участком слизистой, а может достигать 10-20 см. В первом случае заметна розеткообразная слизистая оболочка, во втором – продолговатое выпячивание ярко-красного цвета.
Из инструментальных методов диагностики широко используется контрастная ирригография. Рентгенологическое исследование толстого кишечника с контрастированием позволяет увидеть анатомические особенности и аномалии, которые могли способствовать развитию заболевания, а также исключить полипы прямой кишки. На снимке определяется расширение дистального отдела кишечника, сглаженность его изгибов, величина аноректального угла. Поскольку выпадение прямой кишки у детей тесно связано с заболеваниями кишечника, в том числе инфекционными, обязательно проведение бактериологического исследования кала. Выявление конкретных видов микроорганизмов позволит установить причину и начать этиотропную терапию.
Лечение выпадения прямой кишки у детей
Выпадение прямой кишки у детей в большинстве случаев лечится консервативно. Вероятность излечения достигает 95%, но для этого требуется строгое соблюдение родителями всех врачебных рекомендаций. Если подтверждена инфекция кишечника или любой другой локализации, применяются антибиотики, противовирусные препараты, специфическая терапия для отдельных возбудителей. Обязательно назначается диета с низким содержанием клетчатки. При необходимости выполняются очистительные клизмы перед дефекацией, что также способствует нормализации внутрибрюшного давления. Если кишка не вправляется самостоятельно, необходимо проводить ручное вправление. Процедуру легко освоить в домашних условиях после грамотной консультации детского проктолога.
Ручное вправление производится в положении ребенка лежа животе, с поднятыми вверх и одновременно разведенными в стороны ногами. Выпавший участок кишечника и перчатка смазываются вазелином. Вправление начинается от центральной части внутрь, то есть от области просвета кишечника. Постепенно кишка вворачивается внутрь, затягивая за собой периферическую часть, которая находится ближе к анальному отверстию. В некоторых случаях (у ослабленных детей, при значительной слабости сфинктера) после вправления необходимо механическое удержание прямой кишки для профилактики ее повторного выпадения. Ягодицы сдвигаются и закрепляются пластырем либо пеленкой, ноги при этом вытянуты и сведены вместе. В положении лежа на животе ребенок должен находиться в течение нескольких дней. Далее, в течение месяца (минимум), рекомендуется испражняться, лежа на спине или на боку.
Как правило, перечисленные мероприятия приводят к полному излечению выпадения прямой кишки у детей. Если консервативное лечение оказывается неэффективным, показана склерозирующая терапия, которая заключается во введении спиртового раствора в параректальную клетчатку. Процедура проводится в условиях стационара, как правило, однократно. Введение спирта приводит к развитию асептического воспаления с последующим замещением части жировой ткани на соединительную. Это способствует укреплению тазового дна и стабилизации дистального отдела кишечника. Эффект терапии заметен уже в течение 1-2 дней. Редко проводится оперативное лечение заболевания – современные модификации операция Тирша (сужение заднепроходного отверстия с помощью лигатур).
Прогноз и профилактика выпадения прямой кишки у детей
Прогноз заболевания в 99% случаев благоприятный. Обычно для полного выздоровления хватает консервативного лечения. Если устранены основные причины заболевания, то рецидивы не встречаются. Профилактика выпадения прямой кишки у детей заключается в устранении причин и факторов развития патологии. Все начинается с консультирования родителей по вопросу высаживания ребенка на горшок. Регулярное плановое посещение участкового педиатра позволит вовремя обнаружить первые признаки заболевания. Также необходимо своевременное лечение запоров и диареи у ребенка и заболеваний кишечника, если именно они явились причиной нарушения стула.
Источник