Спаечная и динамическая кишечная непроходимость у детей


Кишечная непроходимость у детей — это нарушение продвижения каловых масс по ЖКТ, вызванное механическими препятствиями, расстройствами иннервации или комбинацией этих факторов. Заболевание проявляется сильным болевым синдромом, неукротимой рвотой, задержкой дефекации и газов. Диагностический поиск включает физикальное обследование ребенка, применение инструментальных методов — обзорной рентгенографии брюшной полости, сонографии, лапароскопии. Лечение состоит из декомпрессии кишечника и назначения медикаментов, при неэффективности которых проводится хирургическое вмешательство.
Общие сведения
Частота встречаемости кишечной непроходимости составляет около 5 случаев на 100 тыс. населения, она примерно одинакова для детского и взрослого возраста. Пик выявления заболевания приходится на первые недели жизни младенцев в случае с врожденными формами, а приобретенные варианты болезни в основном регистрируются у детей после 3 лет. Мальчики болеют чаще, чем девочки. Проблема кишечной непроходимости до сих пор остается острой в детской хирургии. Несмотря на разнообразие методов лечения, патология часто дает осложнения. При несвоевременной помощи 5-7% случаев заканчиваются смертью.
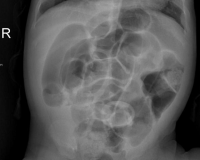
Кишечная непроходимость у детей
Причины
Врожденная кишечная непроходимость возникает под влиянием пороков развития ЖКТ, которые нарушают пассаж каловых масс. К этой группе причин принадлежат стенозы и атрезии, сдавление кишечника извне аномальными сосудами, кольцевидной поджелудочной железой или эмбриональными тяжами брюшины. Изредка патология встречается у детей на фоне мекониального илеуса. Приобретенные формы болезни имеют множество этиологических факторов:
- Образование спаек. Спаечные процессы после перенесенных травм и операций на брюшной полости являются самой распространенной причиной нарушения пассажа кала у детей. Заболевание чаще наблюдается в раннем периоде после хирургического вмешательства (в первые 4-5 недель), но может проявляться спустя несколько месяцев.
- Глистная инвазия. Закупорка просвета кишки сплетенным клубком гельминтов характерна для аскаридоза. Глисты поселяются в кишечнике и достигают большого размера, из-за чего сначала возникают затруднения в продвижении кала и хронические запоры, которые впоследствии заканчиваются непроходимостью.
- Новообразования. Менее распространенная причина заболевания у детей, но ее нельзя исключать. Патологию вызывают доброкачественные полипы и злокачественные образования, опухоли соседних органов, которые сдавливают кишку извне. Возможно развитие кишечной непроходимости у больных с дивертикулом Меккеля.
- Неврологические нарушения. Спинальные и церебральные болезни сопровождаются изменением иннервации кишечной стенки, вследствие чего угнетается ее моторика, останавливается продвижение кала. Реже поражение периферических нервов обусловлено метаболическими расстройствами (гипокалиемией), экзогенной интоксикацией.
К предрасполагающим факторам относят нарушения питания: употребление большого объема пищи за один раз, переход с грудного на искусственное вскармливание. Они способствуют изменению кишечной моторики. Вероятность развития непроходимости повышается у детей, страдающих болезнью Гиршпрунга, врожденными особенностями строения ЖКТ — длинной брыжейкой, долихосигмой.
Патогенез
При непроходимости нарушаются функции тонкой и толстой кишки (моторная, секреторная, всасывательная), что приводит к эндогенной интоксикации и расстройствам гомеостаза. Ишемия кишечной стенки сочетается с повышением ее проницаемости для бактерий и токсинов, которые поступают в систему воротной вены и лимфатические сосуды. Кишечник становится основным источником интоксикации, усугубляя возникшие функциональные нарушения и формируя «замкнутый круг».
Классификация
В зависимости от времени появления патологию подразделяют на врожденную, обусловленную пороками развития, и приобретенную, которая проявилась у детей с другими заболеваниями органов ЖКТ. По локализации поражения бывает тонкокишечная (до 80% случаев) и толстокишечная непроходимость. По течению выделяют острую и хроническую форму. Однако более значима классификация по механизму развития, согласно которой существует 3 варианта кишечной непроходимости:
- Механическая. Формируется при закупорке кишечного просвета изнутри копролитами, клубком глистов и т.д. (обтурационная форма) либо при сдавлении кишки извне (странгуляционная).
- Динамическая. Развивается вследствие нарушения иннервации и моторики ЖКТ, при этом механические препятствия продвижению кала отсутствуют. Делится на паралитическую и спастическую формы.
- Смешанная. Самая частая разновидность кишечной непроходимости у детей — по разным данным, составляет от 30% до 83% в структуре заболеваемости. Возникает по причине кишечных инвагинаций, спаек в брюшной полости.
Симптомы
В течении кишечной непроходимости выделяют 3 главных симптома: задержка газов и стула, боли в животе, многократная рвота. Болевой синдром при механической и спастической форме заболевания отличается постоянством, неуклонно нарастает, периодически усиливается, что связано с прохождением перистальтической волны. Для паралитической непроходимости типичны постоянные тупые абдоминальные боли.
При низкой толстокишечной непроходимости у детей не отходят стул и газы, а при тонкокишечной возможна дефекация за счет опорожнения отделов ЖКТ, расположенных ниже препятствия. Если патология вызвана инвагинацией, в кале находят примеси крови, что иногда ошибочно воспринимается как дизентерия или колит другой этиологии и затрудняет диагностику.
Рвота является важный критерием: чем раньше от начала заболевания она развивается, тем выше локализация патологического процесса в кишечнике. Сначала симптом связан с перерастяжением кишечника, раздражением его нервных окончаний. Рвотные массы содержат частицы переваренной пищи и желудочный сок. Позже рвота становится неукротимой, ребенок отрыгивает скудное количество слизи и желчи.
При кишечной непроходимости пациент имеет характерный внешний вид. Он лежит, согнувшись и прижав ноги к животу либо стонет и мечется по постели во время приступа боли. Живот сильно вздут, асимметричен, при попытке к нему прикоснуться боли усиливаются. Лицо приобретает страдальческое выражение, кожа сероватого оттенка, губы пересыхают и трескаются.
Осложнения
Распространенное последствие болезни у детей — токсикоз с эксикозом, обусловленным эндогенным отравлением организма, массивными потерями жидкости со рвотой и отсутствием поступления воды в связи с отказом ребенка от питья. Состояние сопровождается расстройствами гемодинамики, гипоксическим повреждением головного мозга. Если больному вовремя не оказана медицинская помощь, кишечная непроходимость переходит в стадию полиорганных нарушений и перитонита.
Диагностика
Детский хирург получает ценную информацию при сборе анамнеза и физикальном исследовании. При перкуссии живота определяют тимпанит с металлическим оттенком, аускультативно вначале болезни выслушивают усиленную перистальтику и шум плеска. Обязательно выполняется ректальное пальцевое исследование. В диагностическом поиске информативны инструментальные методы исследования:
- Рентгенография брюшной полости. Патогномоничный симптом кишечной непроходимости — чаши Клойбера, которые представляют собой перерастянутые петли кишки, заполненные калом и газами. На рентгенограмме заметен симптом перистости (отечные складки слизистой).
- УЗИ органов брюшной полости. Исследование эффективно для диагностики воспалительных инфильтратов и опухолей, которые выступают механическим препятствием продвижению кала. Из-за выраженной пневматизации и пареза кишечника сонография не всегда показательна, в 5-10% случаев бывает гипердиагностика.
- Лапароскопия. Диагностическая визуализация состояния брюшной полости через лапароскоп с оптическим прибором — наиболее ценный метод обследования. У детей его используют в затруднительных ситуациях, когда неинвазивные способы не дают достоверной информации.
Лечение
Консервативная терапия
Ребенка с кишечной непроходимостью экстренно госпитализируют в хирургический стационар. Лечение начинают с декомпрессии желудка путем постановки тонкого зонда, что уменьшает степень интоксикации. Для стимуляции работы кишечника вводятся препараты из группы ингибиторов холинэстеразы, а через 30-40 минут ставится сифонная клизма. При схваткообразных болях показаны спазмолитики. Консервативные мероприятия эффективны в 50% случаев.
Хирургическое лечение
При безуспешности медикаментозных методов ребенку назначается ургентная операция. В ходе вмешательства производится ревизия брюшной полости, выявляется и резецируется пораженный участок кишки, разделяются спайки и раскручиваются завороты кишечника. Операция завершается наложением анастомоза для восстановления целостности ЖКТ. В послеоперационном периоде детям проводят дезинтоксикационную, инфузионную и антибактериальную терапию.
Прогноз и профилактика
Кишечная непроходимость относится к опасным состояниям, но при ранней диагностике и комплексной терапии ее удается ликвидировать. Менее благоприятный прогноз при осложнении патологии перитонитом, тяжелой степенью токсикоза и полиорганной недостаточностью. Превентивные меры включают своевременное выявление и лечение предрасполагающих заболеваний у детей, совершенствование техники абдоминальных операций, нормализацию рациона питания ребенка.
Источник
Версия: Справочник заболеваний MedElement
Категории МКБ:
Кишечные сращения [спайки] с непроходимостью (K56.5)
Разделы медицины:
Гастроэнтерология
Общая информация
Краткое описание
Кишечные сращения с непроходимостью представляют собой полное прекращение или серьезное нарушение пассажа кишечного содержимого по пищеварительной трубке вследствие образования фиброзных сращений между органами и тканями в брюшной полости.
Примечание 1. Заболевание является одной из форм спаечной болезни (“Брюшинные спайки” – K66.0), но выделено в отдельную подрубрику в связи с необходимостью дифференцирования с другими причинами синдрома острой кишечной непроходимости и, соответственно, выбора правильной тактики ведения.
Примечание 2
В данную подрубрику включены: перитонеальные спайки с кишечной непроходимостью.
Из данной подрубрики исключены:
– брюшинные спайки без непроходимости (K66.0);
– непроходимость двенадцатиперстной кишки (K31.5);
– послеоперационная непроходимость кишечника (K91.3);
– непроходимость, связанная с грыжей (K40-K46);
– врожденные стриктуры или стеноз кишечника (Q41-Q42);
– послеоперационные спайки в малом тазу (N99.4).
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Вопросы классификации кишечных сращений с непроходимостью остаются спорными. Наиболее полной (хотя и не лишенной недостатков) представляется представленная ниже классификация острой спаечной непроходимости (Плечев В.В., Пашков С.А., 2000).
Классификация острой спаечной непроходимости
Вид:
1. Динамическая (частичная).
2. Механическая (полная).
Разновидность:
1. Ранняя спаечная непроходимость.
2. Острая спаечная кишечная непроходимость в брюшной полости.
3. Острая спаечная кишечная непроходимость в грыжевом мешке.
Форма:
1. Обтурационная.
2. Странгуляционная.
Уровень:
1.Тонкокишечная.
2. Толстокишечная.
Стадии:
1. Энтеральная гипертензия (ишемическая).
2. Энтеральная недостаточность (водно-электролитные расстройства).
3. Перитонит (эндотоксикоз).
4. Полиорганная недостаточность.
Этиология и патогенез
Основной причиной спаечной кишечной непроходимости является так называемая “спаечная болезнь” (“Брюшинные спайки” K66.0 ). В связи с этим прочие заболевания в этиологии приведены как основные причины спаечной болезни.
Наиболее частые причины образования спаек:
– операции на брюшной полости, в ходе которых происходит механическое травмирование и высушивание брюшины (прежде всего по поводу острого аппендицита, острой кишечной непроходимости, заболеваний гениталий);
– кровоизлияния в брюшную полость;
– воспалительные процессы в брюшной полости (аппендикулярный инфильтрат, воспаление придатков матки, исход перитонита);
– послеоперационный парез кишечника;
– наличие инородных тел в брюшной полости;
– хронические воспалительные заболевания органов брюшной полости;
– местная ишемия тканей.
Известны и врожденные формы спаечной непроходимости кишечника (врожденные сращения, мембраны Джексона).
Типы спаек брюшной полости:
– плоскостные – сращения по плоскости;
– перепончатые – соединительнотканные мембраны, обычно расположенные в поперечном направлении;
– шнуровидные – тонкие тяжи между органами;
– тракционные – воронкообразное втяжение кишки в месте крепления спайки;
– сальниковые спайки образованы тракционными спайками.
В большинстве случаев спайки располагаются между кишечными петлями, кишечными петлями и послеоперационным рубцом. Более редко спайки фиксируют сегменты кишок к париетальной брюшине или другим органам брюшной полости.
Формы спаечной кишечной непроходимости:
1. Обтурация кишечника. Спайки, сдавливая кишку, не вызывают нарушения ее кровоснабжения и иннервации.
2. Странгуляция кишечника. Происходит сдавление брыжейки кишки, что часто осложняется некрозом кишечника.
3. Динамическая непроходимость кишечника. Обширный спаечный процесс в брюшной полости приводит к замедлению моторно-эвакуаторной функции кишечника.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.9
Заболеваемость. Спаечная кишечная непроходимость составляет 4,5 % от всех хирургических заболеваний органов брюшной полости и варьирует в пределах 40% – 94,5% от всех видов механической непроходимости неопухолевого генеза.
Связь с патологией. Исследования показали, что риск возникновения острой кишечной непроходимости у лиц со спаечной болезнью колеблется в пределах 10% -22%.
Возраст. Около 30% госпитализаций при спаечной кишечной непроходимости фиксируется в возрастном диапазоне 45-64 лет, 53% – в возрастном диапазоне 65 лет и старше, что по-видимому связано с возрастающим количеством оперативных вмешательств на кишечнике.
Данные по заболеваемости и распространенности у детей отсутствуют. Наиболее частая причина возникновения спаечной непроходимости у детей –
инвагинация
кишечника, аппендицит.
Пол. Женщины незначительно преобладают. Вероятно это связано с акушерскими, гинекологическими операциями, распространенностью заболеваний органов репродуктивной системы.
Факторы и группы риска
– травмы и воспаления органов брюшной полости;
–
эндометриоз
;
– кровоизлияния в брюшную полость.
Клиническая картина
Клинические критерии диагностики
боль в животе; тошнота; рвота; задержка стула и газов; вздутие живота; ассиметрия живота
Cимптомы, течение
Спаечная непроходимость сочетает в себе элементы динамической и механической кишечной непроходимости.
Динамический элемент обусловлен перегрузкой вышележащего сегмента кишки при отсутствии полного перекрытия кишечного просвета и ишемии кишечника.
Механический элемент обусловлен полным перекрытием просвета кишечника и ишемией его стенки.
Для заболевания характерна классическая триада симптомов:
– боль в животе (возможно – в области имевшего место ранее оперативного вмешательства или травмы);
– тошнота и рвота;
– задержка стула и газов со вздутием живота.
С учетом того, что непроходимость может быть полной и неполной, манифестировать остро и подостро, чувствительность и специфичность симптомов могут значительно различаться.
Другие возможные симптомы:
– кровотечение из желудочно-кишечного тракта;
– лихорадка (фебрилитет свидетельствует о
гангрене
и
перфорации
);
– признаки обезвоживания (
олигоурия
,
артериальная гипотензия
);
– признаки интоксикации (
тахикардия
, расстройства психического статуса)
– признаки раздражения брюшины (при
перфорации
);
– ассиметрия живота;
– “шум плеска” при
аускультации
кишечника и другие физикальные признаки непроходимости.
Варианты течения
1. Острая странгуляционная спаечная непроходимость обусловлена перетяжкой или ущемлением кишки спайками вместе с брыжейкой. Характерно бурное клиническое течение с развитием всех субъективных и объективных признаков острой кишечной непроходимости. В анамнезе имеется указание на перенесенную ранее операцию, на коже передней брюшной стенки определяется послеоперационный рубец.
2. Острая обтурационная спаечная непроходимость возникает вследствие перегиба кишечной петли или сдавления ее спайками без вовлечения в процесс брыжейки. Характерное более медленное развитие по сравнению со странгуляционной непроходимостью. Клиническая картина зависит от уровня непроходимости.
3. Интермиттирующая форма спаечной непроходимости характеризуется рецидивирующими приступами нарушения проходимости кишечника. Приступы сопровождаются схваткообразными болями, рвотой, вздутием живота, задержкой стула и газов. В анамнезе: ряд приступов, купированных консервативным лечением или оперативным вмешательством, , как следствие, наличие множественных рубцов на коже живота.
Диагностика
Диагностика спаечной кишечной непроходимости основана на:
– наличии в анамнезе спаечной болезни или заболеваний, которые могут привести к ее развитию;
– клинической диагностике;
– визуализации кишечной непроходимости.
1. Рентгенологическое исследование
На обзорной рентгенограмме брюшной полости определяются:
1.1 У лиц с низкой спаечной кишечной непроходимостью:
– интенсивные
чаши Клойбера
;
– тонкокишечные аркады, которые в отличие от других видов непроходимости кишечника фиксированы;
– утолщения
складок Керкринга
;
– растяжение кишечных петель выше препятствия (локальный метеорит).
1.2 При высоком перекрытии просвета кишечника:
–
чаши Клойбера
;
– аркады единичные, но в нижних отделах живота обнаруживают затемнение.
Признаки спаечной кишечной непроходимости при изучении пассажа водной взвеси бария сульфата по кишечнику:
– появление горизонтальных уровней жидкости при отсутствии арок (симптом “горизонтальных уровней”), которые придают “объемность” изображению (симптом “растянутой пружины”);
– задержка бариевой взвеси в отдельных тонкокишечных петлях;
– симптом “провисания” кишечных петель, проявляющийся опусканием терминальных петель подвздошной кишки в нижние отделы брюшной полости и даже в полость малого таза.
Симптом “горизонтальных уровней” образуют разные контрастные среды, но не как обычно – воздух (арка) – жидкость, а только жидкость. Нижний уровень жидкости состоит из более тяжелой бариевой взвеси, верхний – из жидкости, появившейся в результате экссудации. Уровень жидкости без газа появляется на 2-4 часа раньше, указывая на уже наступившие микроциркуляторные нарушения.
Основной симптом спаечной кишечной непроходимости при рентгеноконтрастном исследовании – задержка водной взвеси бария сульфата в тонкой кишке дольше 4-5 часов.
При введении бариевой взвеси в двенадцатиперстную кишку через зонд патологической считается задержка контраста в кишечнике свыше 1,5-2 часов.
При спаечной болезни задержка водной взвеси бария сульфата свыше 9-12 часов наблюдается только в отдельных кишечных петлях (симптом “локального депо”) при своевременном ее попадании в слепую кишку.
2. Компьютерная томография – считается “золотым стандартом” диагностики.
3. Лапароскопия – применяется в сомнительных случаях.
4. УЗИ брюшной полости позволяет выявить не только наличие жидкости, но и диаметр тонкого кишечника, толщину его стенки, маятникообразный характер перистальтики или отсутствие перистальтических движений.
Лабораторная диагностика
Специфические лабораторные тесты для диагностики спаечной непроходимости кишечника, а также позволяющие различать нозологические виды кишечной непроходимости между собой, отсутствуют. Однако комплексное лабораторное исследование необходимо (особенно у пожилых пациентов и детей) для расчета консервативной терапии и оценки рисков анестезиологического пособия и оперативного вмешательства.
1. Общий анализ крови.
Умеренные изменения:
лейкоцитоз
, повышение СОЭ, повышение
гематокрита
(дегидратация вследствие рвоты).
Выраженные изменения:
лейкоцитоз
более 18х109 свидетельствует о
гангрене
и/или
перитоните
.
2. Биохимия. Нормальные показатели тестов для печени и поджелудочной железы. Возможны
гипопротеинемия
, связанная с нарушениями питания;
гипокалиемия
,
гипохлоремия
, связанные с потерей электролитов при рвоте и депонировании жидкости в третьем пространстве.
3. Кал. Возможно присутствие следов крови (чаще при поражении толстого кишечника).
Дифференциальный диагноз
Спаечную кишечную непроходимость следует дифференцировать со следующими заболеваниями:
– другие виды кишечной непроходимости;
– аппендицит;
– острый холецистит;
– острый панкреатит;
– ишемия кишечника;
– дивертикулит;
– грыжи с явлениями непроходимости;
– опухоли желудочно-кишечного тракта;
– острый инфаркт миокарда;
– пневмония и/или плеврит.
Основными методами дифференциальной диагностики являются методы визуализации.
Осложнения
–
перфорация
кишечника с развитием
перитонита
;
– сепсис;
– обезвоживание с развитием
гиповолемического шока
и/или токсического шока;
– кровотечения из желудочно-кишечного тракта.
Лечение
Консервативное лечение
Назначается больным с острой спаечной кишечной непроходимостью, не имеющим признаков перитонита. Первоначальное традиционное консервативное лечение спаечной кишечной непроходимости в течение 1,5-2 часов включает: декомпрессию, инфузию, коррекцию
интеркуррентной
патологии. Данный вид терапии эффективен приблизительно у 65% пациентов.
Оперативное лечение
Показано в случае безуспешности консервативного лечения.
Выполняется
лапаротомия
или
лапароскопия
с последующим определением объема выполняемого хирургического вмешательства в зависимости от интраоперационных находок. Наиболее часто производится рассечение спаек.
Для профилактики последующего рецидива спаечной кишечной непроходимости часто выполняют операции для фиксирования кишечных петель в функционально выгодном положении спайками, образующимися в послеоперационном периоде. К ним относятся:
– шинирование тонкого кишечника;
– пристеночная интестинопликация (
операция Нобля
);
– трансмезентериальная интестинопликация (
операция Чайлдс-Филлипса
).
Прогноз
Летальность при спаечной кишечной непроходимости существенно разнится в группах с прободением и без прободения кишечника, достигая в последней 40%.
Заболевание отличается особой склонностью к рецидивам. Согласно некоторым исследованиям, 40% пациентов госпитализируются повторно от 2 до 5 раз, 5% – от 6 до 20 раз, 0,2% – более 20 раз.
Госпитализация
В экстренном порядке в отделение хирургии.
Информация
Источники и литература
- МакНелли Питер Р. Секреты гастроэнтерологии/ перевод с англ. под редакцией проф. Апросиной З.Г., Бином, 2005
- Рэфтери Э. Хирургия. Справочник/под общ.редакцией Луцевича О.И., Пушкаря Д.Ю., Медпресс-информ, 2006
- “К вопросу о клинической классификации спаечной кишечной непроходимости” Плечев В.В., Пашков С.А., “Казанский медицинский журнал”, №6, 2004
- “Хирургическая “эпидемиология” образования спаек в брюшной полости” Федоров В.Д., Кубышкин В.А., Козлов И.А., “Хирургия. Журнал им. Н.И. Пирогова”, №6, 2004
- https://surgeryzone.net/info/info-hirurgia/spaechnaya-kishechnaya-neproxodimost.html
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник