Степень тяжести кишечной инфекции

По многочисленным просьбам мы публикуем расшифровку вебинара «Острые кишечные инфекции: современные подходы к диагностике и лечению» от 11 июня 2019 года. Эта тема особенно актуальна в летний период.
Вебинар провела Барамзина С.В. к.м.н., врач-инфекционист первой категории, доцент кафедры инфекционных болезней Кировского ГМУ.
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемым патогенными и условно-патогенными бактериями, вирусами и простейшими, протекающие с преимущественным поражением желудочно-кишечного тракта в виде острого гастроэнтерита, энтероколита, колита с клиническими эквивалентами в виде болей в животе, рвоты, диареи, в тяжелых случаях — с явлениями токсикоза и эксикоза.
Инфекционная диарея — это диарея, обусловленная инфекционными причинами, часто сопровождающаяся тошнотой, рвотой и/или схваткообразными болями в животе.
Проблема ОКИ очень актуальна. Ежегодно до 30 % населения промышленно развитых стран страдает ОКИ.
Условно-патогенные возбудители кишечных инфекций занимают различное таксономическое положение и способны вызывать патологический процесс при условии сниженной резистентности организма и изменения защитных свойств нормальной микрофлоры кишечника. Они имеют ряд факторов, которые при определенных условиях оказывают патогенное воздействие на организм: эндо- и экзотоксины, гемолизины и др.
3 типа диареи
Диареи делятся на 3 типа:
- Инвазивный тип диареи
Наличие клинико-эпидемиологических данных, характерных для нозологических форм ОКИ, возбудители которых обладают инвазивностью (сальмонеллез, иерсиниоз, шигеллез). Вовлечение в патологический процесс толстого кишечника (колит, энтероколит, реже энтерит). Гематологические показатели: лейкоцитоз, нейтрофилез, палочкоядерный сдвиг, ускоренная СОЭ. Копрологические изменения: лейкоциты, эритроциты, слизь и другие признаки воспалительного процесса.
- Осмотический тип диареи
Наличие клинико-эпидемиологических данных, характерных для ОКИ вирусной этиологии. Вовлечение в патологический процесс только тонкого отдела кишечника (энтерит или гастроэнтерит) с явлениями метеоризма с первых дней болезни. Отсутствие гематологических и копрологических признаков бактериального воспаления.
- Секреторный тип диареи
Вовлечение в патологический процесс только тонкого отдела кишечника (энтерит или гастроэнтерит), без явлений метеоризма и болевого синдрома. Быстро прогрессирующий токсикоз с эксикозом, вплоть до развития «алгидного» состояния (холера). Отсутствие гематологических, копрологических признаков бактериального воспаления и патологических примесей в стуле.
Критерии диагностики диареи
- Определение типа диареи может опосредованно указывать не только на возможный этиологический фактор, но и позволит дифференцированно подходить к построению терапевтической, патогенетически обоснованной тактики.
- Установлено, что один и тот же возбудитель ОКИ может вызывать в одних случаях «инвазивный» тип диареи с развитием воспалительного процесса в кишечнике, а при инфицировании штаммами этих же бактерий, способных продуцировать энтеротоксины, — «секреторный», а при сохранении способности к инвазии – «смешанный» инвазивно-секреторный.
Синдромы при ОКИ
- Синдром общей интоксикации
- Диспепсический синдром
- Болевой синдром
- Эксикоз
- Нейротоксикоз
- Гемодинамические нарушения
- Синдром метаболических нарушений
- Дизентерия
- Сальмонеллёз
- Эшерихиозы
- Холера
Диагностика
Установление диагноза ОКИ проводится в два этапа:
- I этап — предварительный диагноз устанавливается на основании анамнеза, возрастного фактора, эпидемиологической ситуации в конкретном регионе, клиники с учетом локализации и характера патологического процесса в ЖКТ.
В предварительном диагнозе у взрослых при наличии типичного симптомокомплекса должна быть указана предположительная нозологическая форма, в случае стертого или атипичного течения заболевания – указывается ведущий клинический синдром, тяжесть заболевания.
- II этап — окончательный диагноз. Она осуществляется на основании динамики развития заболевания и результатов лабораторных исследований, позволяющих уточнить локализацию процесса в ЖКТ и этиологию заболевания.
Лабораторная диагностика
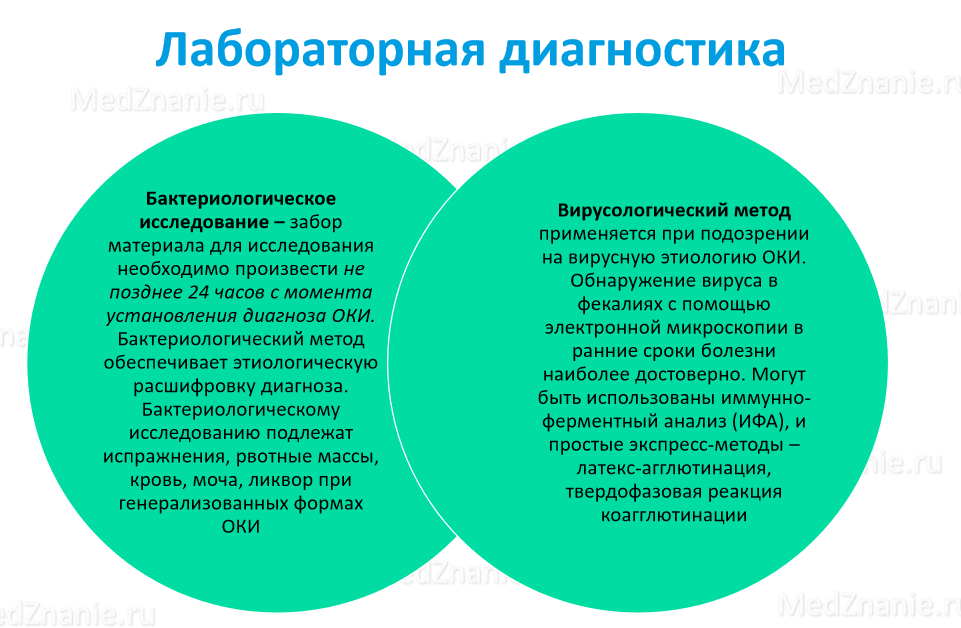
Инструментальная диагностика
Ректороманоскопическое исследование (при затяжных и хронических формах сальмонеллеза, дизентерии, кампилобактериоза и т.д.)
Диагностика ОКИ, вызванных условно-патогенными микроорганизмами
- Наличие у больного клинических признаков острого инфекционного заболевания
- Выделение условно-патогенной флоры в первые дни болезни в монокультуре из испражнений, рвотных масс или промывных вод желудка, из остатков пищевого продукта, с которым пациент связывает заболевание
- Массивность выделения условно-патогенной флоры в ранние периоды обследования (106 и более микробных клеток в 1 грамме испражнений)
- Снижение количественного содержания условно-патогенной флоры в динамике заболевания
Общие подходы к лечению диареи

Виды лечения:
- Оральная регидратация
1 этап восстанавливающий — 4-6 часов от начала лечения — направлен на ликвидацию водно-солевого дефицита, имеющегося к началу лечения.
У детей:
- при легкой степени тяжести жидкость (глюкозо-солевые растворы, морс или кипяченая вода) дается из расчета 40-50 мл/кг за 4 часа
- при средней степени тяжести — 80-90 мл/кг за 6 часов
- при тяжелом течении — 80–100 мл/кг за 6 часов
У взрослых:
- при легкой степени тяжести жидкость (глюкозо-солевые растворы, морс или кипяченая вода) дается из расчета — 1 литр за 6 часов, 1-3% от массы
- при средней тяжести — 2–3 литра за 4-6 часов или 4-6% от массы тела
- при тяжелом течении — 4–5-7 литров за 2-4 часа 6-9%
Жидкость выпивается дробно, в зависимости от возраста, по 1/2 чайной, 1-2 столовых ложки через каждые 5–10 минут.
Через 4-6 часов повторно оценивается состояние пациента.
Ухудшение в состоянии является показанием для внутривенного капельного введения жидкости.
При стабилизации процесса возможно продолжение 1 этапа оральной регидратации еще в течение 4–6 часов.
Начинается 2 этап (поддерживающая регидратация), направленный на возмещение продолжающейся потери жидкости.
Расчёт 2 этапа: потери + 1/4 или 1/6 или 1/12 от фактической потери (30 мл/кг). 2 этап продолжается в течение 3–5 дней до полной нормализации стула
- Парентеральная регидратация
Показания для парентеральной 3-4 ст. дегидратации. Для парентеральной регидратации – растворы Калия хлорид + Натрия ацетат + Натрия хлорид, Декстроза + Калия хлорид + Кальция хлорид + Магния хлорид + Натрия хлорид + Яблочная кислота
- Лечебное питание
Диетотерапия является постоянным и ведущим компонентом терапии ОКИ на всех этапах болезни. В настоящее время водно-чайные паузы и голодные диеты не рекомендуются, т.к. доказано, что даже при тяжелых формах ОКИ пищеварительная функция кишечника сохраняется, а голодные диеты значительно ослабляют защитные функции организма и замедляют процессы репарации кишечника.
- Этиотропная терапия
Выбор средств этиотропной терапии осуществляется с учетом предполагаемой этиологии ОКИ (шигеллез, сальмонеллез, ротавирусная инфекция) и типа диареи (инвазивный, секреторный), а также с учетом возрастных ограничений, периода болезни и сопутствующей патологии
Препараты I ряда (стартовые)
К ним относятся широко распространенные препараты, которые при приеме внутрь мало всасываются в кишечнике и оказывают бактериостатическое или бактерицидное действие в просвете кишки, что патогенетически обоснованно в первые часы болезни. Особого внимания заслуживают современные производные нитрофурана.
Антимикробная активность нитрофуранов проявляется в отношении грамположительных и грамотрицательных бактерий, а также некоторых простейших и грибков. В отличие от многих антибиотиков нитрофураны не угнетают иммунитет, а стимулируют его за счет усиления фагоцитарной активности лейкоцитов, повышения адсорбционно-поглотительной способности ретикулоэндотелиальной системы печени и селезенки.
Препараты II ряда (альтернативные)
Назначаются обычно в стационаре:
- При неэффективности препаратов I ряда
- При среднетяжелых и тяжелых формах болезни
- При поступлении пациента в поздние сроки, поскольку в эту фазу ― инвазивных ОКИ возбудитель уже проникает за пределы просвета кишки
В качестве альтернативных препаратов рекомендуются амоксициллин/клавулановая кислота, фторхинолоны, аминогликозиды.
Препараты III ряда (резерва)
Рекомендуется применять только в стационарных условиях:
- При тяжелых и генерализованных формах ОКИ
- При среднетяжелых и тяжелых формах болезни — в случае неэффективности препаратов II ряда
- При сочетании ОКИ с бактериальными осложнениями острого респираторного заболевания
В качестве препаратов — резерва используются обычно антимикробные препараты с высокой биодоступностью, проникающие в ткани, оказывающие бактерицидное действие на внутриклеточно расположенные микроорганизмы
К ним относятся: цефалоспорины III и IV поколения, фторхинолоны, карбапенемы.
Улучшить эффективность антибактериальной терапии среднетяжелых форм ОКИ у пациентов > 1 года можно с помощью специфических бактериофагов, примененных совместно с антибиотиками или химиопрепаратами.
Бактериофаги назначаются:
- Как монотерапия при стертых и легких формах ОКИ
- В сочетании с антимикробными препаратами при среднетяжелых формах в острой фазе болезни
- Для проведения 2 курса этиотропной терапии при повторном высеве
- При дисбактериозе кишечника, сопровождающегося ростом кишечной палочки с измененными свойствами, стафилококка
Энтеросорбция. Играет ведущую роль при лечении секреторных диарей.
- Используют сорбенты — кремния диоксид коллоидный, смектит диоктаэдрический, активированный уголь, лигнин гидролизный, повидон — все они представляют собой мельчайшие частицы с очень большой сорбционной поверхностью, способные извлекать, фиксировать на себе и выводить из кишечника вирусы, микробы и их токсины, биологически-активные метаболиты, аллергены
- При приеме адсорбирующих препаратов продолжительность и тяжесть диареи уменьшается
- Смектит диоктаэдрический взаимодействуя с гликопротеинами слизи повышает сопротивляемость барьера слизи — иммуноглобулина А; защищает слизистую кишечника от эрозийного действия желчных кислот, инвазии бактерий в под слизистую кишечника; сорбирует на себе токсины, ротавирусы
Разрешение воспалительного процесса

Ферментотерапия. Выбор ферментного препарата в зависимости от типа диареи:
- При «инвазивных диареях» необходимость в проведении ферментотерапии возникает на 3 – 4 день болезни в период расширения диеты. Ферментным препаратом «стартовой» терапии (до получения результатов копрограммы) является панкреатин или его аналоги с низкой активностью панкреатических ферментов
- При «осмотическом типе» диареи (при вирусных диареях) следует назначать ферменты с высокой амилолитической активностью с 1-х дней заболевания или переводить пациента на низколактозную или безлактозную диету
- При наличии явлений метеоризма (независимо от типа диареи) следует использовать ферментные препараты на основе панкреатина с ди- или симетиконом
Противопоказания к назначению ферментотерапии
- В остром периоде заболевания ферментные препараты с компонентами бычьей желчи, независимо от типа диареи, назначать не следует, так как они могут усилить диарейный синдром
- Компоненты бычьей желчи (желчные кислоты) стимулируют моторику кишечника и желчного пузыря, усиливают осмотическое давление химуса, оказывают повреждающее действие на слизистую, а при микробной деконъюгации — способствуют активации ЦАМФ-энтероцитов с последующим развитием или усилением осмотического или секреторного компонента диареи
- При ОКИ «осмотического», а также в начальном периоде «инвазивного» типа диареи (в первые 2–3 дня от начала заболевания), при наличии усиленной перистальтики кишечника, урчания в животе, зелени и прозрачной слизи в испражнениях, раздражения кожи вокруг ануса
Выбор ферментного препарата в зависимости от типа диареи:
При смешанных «инвазивно-осмотических» диареях (ротавирусно-бактериальная ко-инфекция или наслоение осмотического типа диареи в динамике заболевания на инвазивную) следует назначать ферментные препараты на основе панкреатина с повышенной активностью амилазы.
При решении вопроса необходимости назначения ферментных препаратов при ОКИ следует также учитывать, что пробиотики, используемые в комплексной терапии, обладают ферментативной (главным образом амилолитической) активностью и в этих случаях дополнительного назначения ферментов, как правило, не требуется.
Выписка больных
- Декретированные лица — после клинического выздоровления и отрицательного бактериологического исследования кала
- Недекретированные лица — после клинического выздоровления.
Источник
Кишечная инфекция – это группа заболеваний, возникающих из-за заражения человека патогенными микроорганизмами через желудочно-кишечный тракт.
Всего существует примерно 30 разновидностей кишечных инфекций; они отличаются типом возбудителя и степенью тяжести болезни.
Инкубационный период – срок от начала заражения до появления первых симптомов – варьируется от 2-3 часов до нескольких суток. Кишечная инфекция может протекать и бессимптомно, но при этом больной будет источником патогенных бактерий и вирусов для окружающих.
К наиболее распространённым возбудителям инфекции относят:
- энтеровирусы;
- ротавирусы;
- сальмонеллы;
- стафилококки;
- шигеллы;
- холерные вибрионы;
- кишечные палочки.
В соответствии с типом возбудителя болезнь будет называться:
- энтеро- или ротавирусной инфекцией;
- сальмонеллёзом;
- дизентерией;
- холерой;
- эшерихиозом.
Причины проявления кишечной инфекции у взрослых
Факторов, способствующих появлению кишечной инфекции, несколько:
- несоблюдение правил личной гигиены;
- заглатывание воды во время купания в море, реке или озере;
- нарушение санитарных норм обработки продуктов;
- отсутствие подходящих условий для хранения приготовленных блюд.
Кишечной инфекцией может заразиться практически каждый человек – достаточно не помыть руки перед едой, выпить сырой воды или пообедать в заведении общепита, работающего с нарушениями требований СЭС.
Пик заболеваемости кишечной инфекции приходится на летний сезон – в жару продукты быстрее портятся, при этом в рационе часто присутствуют овощи, фрукты и зелень «прямо с грядки». Уверенность в их неоспоримой пользе нередко приводит к тому, что человек забывает о необходимости тщательно очищать корнеплоды от налипшей земли и песка, и пренебрегает термообработкой. Таким образом, вместе с порцией витаминов в организм проникают болезнетворные микробы. Этот способ заражения инфекцией называется энтеральным.
Природа предусмотрела надёжные механизмы защиты от угрозы кишечной инфекции:
- слюна, вырабатываемая во время пережёвывания пищи, содержит бактерицидные ферменты;
- желудочный сок (при нормальном уровне кислотности) разрушает клетки большинства микробов;
- кишечная микрофлора подавляет активность чужеродных агентов;
- местный иммунитет в кишечнике уничтожает патогенные микроорганизмы, препятствуя их росту и размножению.
Но иногда естественные механизмы не способны справиться с угрозой по ряду причин:
- человек плохо пережёвывает пищу – из-за стоматологических проблем или привычки есть «на ходу»;
- пищеварительный тракт не работает должным образом из-за хронических заболеваний;
- кишечная микрофлора нарушена после медикаментозного лечения или неправильного питания;
- организм ослаблен вследствие систематического курения, злоупотребления алкоголем, дефицита сна и отдыха;
- бактерии и вирусы оказываются слишком сильными.
Симптомы кишечной инфекции
Кишечную инфекцию диагностируют по таким симптомам:
- диарее;
- болям в животе;
- лихорадке;
- слабости;
- тошноте;
- рвоте;
- повышению температуры.
На начальной стадии кишечную инфекцию легко спутать с пищевым отравлением. Оба недуга вызывают расстройство пищеварения, но для второго случая характерно более острое начало, а также симптомы системной интоксикации – нарушения зрения, головокружение, ломота мышц и суставов.
Интенсивность проявления признаков кишечной инфекции зависит от поражения кишечника. Механизм возникновения симптомов инфекции связан с активностью микробов в различных отделах ЖКТ. Их проникновение в кишечник вызывает воспаление слизистой оболочки, что приводит к разжижению стула. Это явление сопровождается усилением моторки, которая «отзывается» болями в животе – в районе пупка, если микробы сосредоточены в тонком кишечнике, или выше, поражена толстая кишка.
Ротавирусные инфекции, помимо вышеперечисленных симптомов, приводят к раздражению носоглотки, насморку и болям в горле. В народе их называют «кишечным гриппом». С медицинской точки зрения, этот термин ошибочен.
С развитием болезни возникают и вторичные признаки инфекции – например, диарея и рвота практически всегда приводят к обезвоживанию организма. Дегидратация способна сказываться на работе всех органов и систем. Она проявляется так:
- больной ощущает постоянную жажду и сухость во рту;
- глазное яблоко западает;
- моча темнеет, а количество позывов к мочеиспусканию снижается;
- кожа становится сухой, теряет упругость;
- пульс учащается, а нагрузка на сердце возрастает;
- развивается сильная головная боль.
Всё это признаки недостатка влаги в организме. Обезвоживание организма способно привести к нарушениям работы нервной и кровеносной системы. Последствия могут быть крайне тяжёлыми.
Оказание первой помощи при кишечной инфекции
При появлении симптомов кишечной инфекции необходимо обратиться к врачу для постановки диагноза и корректного лечения. До его приезда можно оказать пострадавшему первую помощь:
Провести промывание желудка. Если источник инфекции недавно попал внутрь организма вместе с пищей, такая мера устранит часть токсинов, и предупредит их дальнейшее всасывание. При кишечной инфекции больному дают обильное питьё и стимулируют рвоту, надавливая пальцами на корень языка. Процедуру повторяют несколько раз, пока рвотные массы не станут чистыми.
С этой же целью выполняют промывание кишечника. Можно поставить клизму с тёплой водой, раствором марганцовки, или дать больному солевое слабительное.
Часть патогенных микроорганизмов, уже осевших в кишечнике, выводят с помощью энтеросорбентов. Если их нет в домашней аптечке, подойдёт любой аналог.
Больного обеспечивают обильным тёплым питьём. Желательно, чтобы температура жидкости соответствовала уровню температуры тела – тогда всасывание воды из желудка в кровь будет максимально быстрым.
Человека с симптомами кишечной инфекции обязательно изолируют от остальных членов семьи. У взрослых болезнь протекает гораздо легче, чем у детей. Пациенту выделяют отдельную посуду и полотенце, а все предметы общего пользования дезинфицируют.
Постарайтесь определить источник заражения кишечной инфекции– выясните, что ел заболевший человек, соблюдал ли правила гигиены. Если болезнетворные микроорганизмы попали в организм вместе с пищей, отделите её от остальных продуктов, а в дальнейшем передайте в медицинскую лабораторию для анализа.
Не стоит оставлять больного кишечной инфекцией без наблюдения. Некоторые из кишечных инфекций – холера, ботулизм – при отсутствии своевременного лечения приводят к коме. Скорую помощь нужно вызывать немедленно, если:
- рвота не прекращается более 2 часов;
- позывы к мочеиспусканию отсутствуют свыше 6 часов;
- в каловых массах обнаружены сгустки крови;
- резко поднялась температура тела;
- диарея прекратилась одновременно с усилением рвоты;
- заболела беременная женщина или маленький ребёнок.
Кишечная инфекция: лечение у взрослых
Чтобы определить, как лечить кишечную инфекцию, а также дифференцировать её от пищевого отравления, проводят лабораторные исследования:
- общий и биохимический анализ крови;
- бактериологическое исследование кала и рвотных масс;
- анализ напитков и продуктов – предполагаемых источников заражения.
В общем случае лечение кишечной инфекции в стационаре будет основываться на таких принципах:
- предотвращение обезвоживания путём приёма водно-солевых растворов – Регидрона, Орасана, Реосолана, а также инфузионной терапии (внутривенного введения жидкостей);
- ускорение детоксикации с помощью энтеросорбентов – Атоксила, Смекты, Сорбекса, а в крайних случаях – посредством гемодиализа и плазмофереза;
- уничтожение патогенных микроорганизмов путём введения антибиотиков, если пациент находится в тяжёлом состоянии – Левомицетина, Норфлоксацина, Вилимиксина (с учётом типа возбудителя);
- остановка рвоты (при необходимости) прокинетиками – Церукалом, Дибертилом, Меломидом;
- поддержка ЖКТ с помощью ферментов – Пепсина, Панкреатина, Ацидина;
- нормализация кишечной микрофлоры благодаря приёму пробиотиков – Биофлора, Линекса, Хилака.
По мере необходимости выполняется симптоматическая терапия. Если при кишечной инфекции температура пациента превышает 38 градусов, ему дают жаропонижающее средство.
Важную роль в лечении кишечной инфекции играет специальная диета. Так как во время обострения инфекции механизм функционирования пищеварительного тракта нарушен, больному дают только легкоусвояемую пищу, не содержащую переизбытка жиров, кислот, искусственных добавок.
Если кишечная инфекция проходит в лёгкой форме, вылечить недуг можно в домашних условиях. Для этого достаточно знать, чем лечить кишечную инфекцию у взрослых, и выполнять указания доктора. Кроме того, важно обеспечить изоляцию больного от других членов семьи, чтобы не допустить их заражения. Суть амбулаторного лечения та же, но используемые медикаменты необходимо согласовывать с врачом:
- Водно-солевой раствор можно купить в аптеке, или приготовить дома самостоятельно, добавив в стакан тёплой кипячёной воды по чайной ложке соли и сахара.
- Энтеросорбенты могут быть любыми. Подойдёт недорогой активированный уголь.
- Останавливать рвоту и понос с помощью лекарств можно лишь по рекомендации врача. Эти процессы помогают организму избавляться от микробов.
- Если используете народные средства, убедитесь в их совместимости с традиционной терапией.
- Антибиотики имеет смысл принимать только после определения типа возбудителя. Эти препараты обладают большим количеством побочных эффектов и противопоказаний, а действуют против конкретной группы бактерий; при норовирусной и ротавирусной инфекции они неэффективны.
- Привести в порядок работу ЖКТ можно не только с помощью медикаментозных препаратов. Не меньшую пользу принесут кисломолочные продукты – кефир, домашний йогурт.
Если у больного кишечной инфекцией первое время отсутствует аппетит, насильно кормить его не нужно, главное – обеспечить обильное питьё. Объём жидкости для взрослого человека должен составлять не менее 2–2.5 литров в день. Разрешено давать некрепкий подслащённый чай, компот из сухофруктов, настой шиповника.
На 2–3 день можно переводить пациента на лечебный стол №4. Питание – дробное, по 5–6 раз в день. Рекомендуемые блюда при кишечной инфекции – полужидкие, варёные или обработанные паром. Любые ингредиенты, раздражающие слизистую, запрещены вплоть до полного выздоровления, а возвращение к обычному рациону должно быть плавным и постепенным.
Меры профилактики при кишечной инфекции
Чтобы свести к минимуму риск заболевания кишечной инфекцией, необходимо принимать меры профилактики:
- Тщательно мыть руки после улицы и посещения туалета;
- Не пить воду при купании в открытых водоёмах;
- Хранить готовые блюда в холодильнике отдельно от сырых ингредиентов;
- Свежую зелень, овощи, фрукты и грибы следует мыть под проточной водой до полного очищения грязи и песка;
- Сырые морепродукты и яйца лучше не употреблять вовсе;
- Продукты питания не стоит покупать на стихийных рынках;
- Рыбу, мясо, молоко нужно подвергать достаточной термообработке.
Меры предосторожности должны соблюдать все члены семьи.
Источник