Степени обезвоживания у детей при кишечной инфекции

 Самое негативное при острых желудочно-кишечных инфекциях у детей – это обезвоживание организма. Оно может быть внутриклеточным и внеклеточным, иногда сочетаются оба этих вида. Если потеря жидкости превышает 10 процентов, ребенок перестает реагировать на раздражители, сознание утрачивается. Также помимо обезвоживания при острых кишечных инфекциях дети страдают от интоксикации.
Самое негативное при острых желудочно-кишечных инфекциях у детей – это обезвоживание организма. Оно может быть внутриклеточным и внеклеточным, иногда сочетаются оба этих вида. Если потеря жидкости превышает 10 процентов, ребенок перестает реагировать на раздражители, сознание утрачивается. Также помимо обезвоживания при острых кишечных инфекциях дети страдают от интоксикации.
Степени обезвоживания и интоксикации при кишечных инфекциях у детей
Основными симптомами острых кишечных инфекций у детей являются рвота, понос, повышение температуры тела, обезвоживание организма.
Обезвоживание бывает трех видов:
1) вододефицитное (внутриклеточное обезвоживание) — развивается при преобладании у ребенка поноса над рвотой и проявляется острым началом, жаждой, общим беспокойством, возбуждением; слизистые оболочки сухие, сердцебиение ускорено, дыхание учащено, артериальное давление в пределах нормы или слегка повышено, мочевыделение уменьшено;
2) соледефицитное (внеклеточное обезвоживание) — характеризуется вялостью, заторможенностью ребенка; на фоне многократной рвоты и частого, обильного стула нет жажды, ребенок пьет неохотно; кожа на ощупь холодная, имеет мраморный оттенок, носогубный треугольник и конечности синюшные; температура тела чаще нормальная или даже пониженная, сердцебиение ускорено, артериальное давление понижено, дыхание редкое, возможны судороги, мочевыделение может прекратиться совсем; в тяжелых случаях развивается кома;
3) изотоническое (вне- и внутриклеточное обезвоживание) — характеризуется вялостью ребенка, температура тела повышена незначительно, кожные покровы бледно-серого цвета, сухие, сердцебиение учащенное, артериальное давление чаще нормальное. Характерный признак кишечной инфекции у ребенка при этом виде обезвоживания – сниженное мочевыделение.
Степени обезвоживания при кишечных инфекциях определяют тяжесть заболевания:
- 1-я степень — потеря жидкости не более 5%, проявляется возбуждением ребенка, умеренной жаждой; слизистые оболочки слегка суховатые, рвота 1-2 раза в сутки, стул до 4-6 раз;
- 2-я степень — потеря жидкости составляет 6-10%, ребенок находится в состоянии оглушенности, реакция сохранена только на сильные раздражители; эластичность тканей снижена, кожная складка не расправляется более 1 секунды, рефлексы ослаблены; слизистые оболочки сухие, липкие, умеренно синюшные; голос ослаблен, сердцебиение учащено, мочевыделение снижено, стул до 10 раз в сутки, рвота повторная, более 5 раз в сутки;
- 3-я степень — потеря жидкости более 10%, сознание утрачивается, на сильные раздражители ребенок не реагирует, часто отмечаются хаотичные автоматические движения конечностей, закатывание глаз; кожа землисто-серого цвета, эластичность тканей снижена, кожная складка не расправляется более 2 секунд, резко выражена синюшность всего тела, артериальное давление падает, рвота многократная, стул частый, водянистый, более 10 раз в сутки.
Кроме обезвоживания ребенок при кишечной инфекции страдает от интоксикации, которая также определяет степень тяжести его состояния.
Неотложная помощь и препараты от кишечной инфекции у детей
Оказывая первую помощь при кишечной инфекции у детей, ребенку промывают желудок, ставят очистительную клизму.
При обезвоживании 1-й, 2-й степени дефицит жидкости восстанавливают в два этапа, давая малышу пить глюкозо-солевые растворы (регидрон, оралита, глюкосолан и др.) За первые 6 часов при эксикозе 1-й степени в организм должно поступить 50-80 мл/кг жидкости, при 2-й степени — 100 мл/кг. Следующий этап первой помощи при кишечной инфекции –поддерживающий: до прекращения потери жидкости нужно выпить 80-100 мл/кг/сут. растворов.
Поить ребенка надо дробно, по 0,5-1 ст. л. (можно через шприц) каждые 5—10 минут. Дополнительно необходимо давать бессолевые растворы (чай, рисовый отвар, отвар шиповника, компот из сухофруктов и т. д.) в соотношении 1:1 при изотоническом типе эксикоза, 2:1 — при соледефицитном типе, 1:2 — при вододефицитном типе обезвоживания.
При некоторых кишечных инфекциях у детей, кроме восстановления водного баланса, необходимо введение дополнительных препаратов:
1) ротавирусная инфекция (клинически проявляется повышением температуры тела, диареей, рвотой; имеет сезонный характер, передается контактным путем) — иммуноглобулин человеческий нормальный (КИП), пентаглобин;
2) лямблиоз — фуразолидон (6-8 мг/кг/сут.), метронидазол (30-40 мг/кг/сут.);
3) дизентерия (протекает с выраженным токсикозом) — цефтриаксон (50-80 мг/кг/сут.), налидиксовая кислота (60 мг/кг/сут.); дизентерия Григорьева—Шига — ципрофлоксацин (0,2-0,4 г) 2 раза в день в течение 3-5 дней;
5) холера (отличительная черта — отсутствие болевого синдрома при обильном поносе) — тетрациклин (50 мг/кг/сут.) или ципрофлоксацин (50 мг/кг/сут.), детям до 8 лет внутримышечно вводят азитромицин (20 мг/кг) однократно.
Хороший эффект дает дополнительный прием биологических препаратов от кишечной инфекции у детей — бификола, бифидобактерина, лактобактерина.
Статья прочитана 3 277 раз(a).
Источник
Обезвоживание у детей возникает при усиленном выведении жидкости из организма (рвота, диарея, полиурия, повышенная потливость), уменьшенном ее поступлении либо при комбинации этих двух причин. Состояние проявляется усиленной жаждой или полным отказом от питья, сухостью кожи и слизистых, учащением пульса и падением АД. В тяжелых случаях наблюдаются угнетение сознания, судорожный синдром, критические расстройства гемодинамики. Диагностический поиск включает физикальный осмотр, определение ЦВД, лабораторное исследование крови и мочи. Лечение состоит в быстрой оральной или парентеральной регидратации, применении симптоматических средств.
Общие сведения
Обезвоживание (эксикоз) — одна из основных причин смерти среди детей раннего возраста, особенно в странах с недостаточно развитой медициной. Хотя разработаны корректные схемы лечения, в связи с особенностями детского организма проблема продолжает занимать важное место в современной педиатрии. Это не самостоятельная нозологическая единица, а признак или осложнение других заболеваний. Синдром чаще встречается у страдающих острыми кишечными инфекциями — до 40% от всех детей, поступивших в стационар.
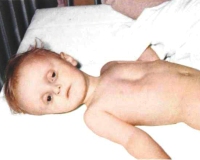
Обезвоживание у детей
Причины
Самые частые этиологические факторы обезвоживания у детей — рвота и диарея. Патологические потери жидкости через кишечник могут достигать нескольких литров за сутки, что без восполнения водно-электролитного баланса чревато серьезными осложнениями. Как правило, симптомы возникают на фоне кишечных инфекций (вирусных, бактериальных, протозойных), токсического или лекарственного гастроэнтерита. Выделяют и другие причины обезвоживания:
- Усиленное мочевыделение. Патология встречается при хронической почечной недостаточности, тубулопатиях, пиелонефрите. Активное выведение мочи происходит при диабетическом кетоацидозе, нарушениях гомеостаза, сопровождающихся гиперосмолярностью крови. Редкая причина обезвоживания у детей — несахарный диабет.
- Повышенное потоотделение. Симптом развивается в ответ на лихорадку при ОРВИ и острых воспалительных болезнях органов дыхания, аллергических реакциях, эндокринных заболеваниях, тяжелых метаболических расстройствах. К физиологическим факторам потливости относят пребывание в жарких и душных помещениях.
- Ожоги. Среднетяжелое термическое повреждение кожи сопровождается активным выходом экссудата и скоплением его в многочисленных пузырях. Обезвоживание начинается при поражении более 10% поверхности кожных покровов и ожогах не менее 2 степени.
- Недостаточное поступление жидкости. Физиологически ребенок ежедневно теряет жидкость с дыханием, потом, мочой. Если он получает недостаточно питья, происходит дегидратация. Тяжелая степень эксикоза наблюдается, если жидкость не только поступает в малом количестве, но и усиленно выводится.
У детей дегидратация протекает тяжелее, чем у взрослых, что обусловлено рядом предрасполагающих факторов. В раннем возрасте отношение площади поверхности тела к его объему выше, поэтому влага испаряется быстрее. Маленькие дети не могут точно описать чувство жажды и попросить воду. Как следствие, начальные стадии обезвоживания могут остаться незамеченными. К тому же, повышенный обмен веществ в детском организме требует большего количества жидкости.
Патогенез
При эксикозе уменьшается количество клеточной и внеклеточной воды, снижается кровенаполнение сосудов. У детей нарушается кровообращение: угнетается сердечный выброс, замедляется микроциркуляция, развивается ишемия внутренних органов. Дисбаланс электролитов вызывает аритмии, изменения функции почек, судорожные сокращения мышц, другие расстройства. Молекулярные и клеточные механизмы обезвоживания зависят от его формы.
Классификация
По тяжести выделяют три стадии эксикоза, которые определяют по количеству потерянной жидкости (в процентах от исходного веса). При легкой степени дефицит составляет 5% у детей до 3-летнего возраста и 3% у остальных, при средней — 10% и 6%, при тяжелой — 15% и 9% соответственно. Для рационального подбора терапии обезвоживания предложена систематизация типов эксикоза, согласно которой существуют:
- Изотоническое обезвоживание. Происходит равномерная потеря воды и электролитов крови, поэтому состояние больного дольше остается стабильным. Характерно резкое снижение диуреза при нормальном или незначительно сниженном артериальном давлении.
- Гипертоническое обезвоживание. Наблюдаются массивные потери воды при сохранности солей, из-за чего развивается гиперосмолярность крови. Возникает тяжелая клеточная дегидратация, приводящая к мучительной жажде. Помимо общих симптомов, возможны психомоторное возбуждение, судороги.
- Гипотоническое обезвоживание. Выведение минералов из организма преобладает над потерями жидкости. Состояние крайне опасно, поскольку быстро вызывает снижение АД и недостаточность кровообращения. У детей нарушается сознание.
Симптомы
При легком эксикозе общее состояние остается удовлетворительным. Слизистые оболочки и язык влажные, тонус кожи не изменен. У младенцев родничок имеет обычный вид. Незначительно уменьшаются количество мочи и частота мочеиспусканий. Пациенты старшего возраста жалуются на жажду, которая не проходит даже после употребления больших объемов жидкости. Маленькие дети жалоб не предъявляют, но становятся вялыми, отказываются от еды.
Для обезвоживания средней степени тяжести характерно прогрессирующее ухудшение самочувствия. Тургор кожи снижен, она собирается в тонкие складки, которые расправляются дольше обычного. Губы пересыхают и трескаются, слизистые сухие. У ребенка резко снижается диурез, учащается пульс, а тоны сердца становятся приглушенными. С учетом типа дегидратации наблюдается мучительная жажда либо отсутствие желания пить.
Тяжелая степень обезвоживания у детей проявляется синюшностью и мраморным рисунком кожи, сухостью и покраснением слизистых оболочек, у грудничков западением родничка. Артериальное давление резко снижено, а пульс учащен. Ребенок заторможен, сонлив, возможно появление судорог и комы. Отмечается осиплость голоса либо афония, больной отказывается от питья. Выраженный дефицит воды сопровождается отсутствием мочи.
Осложнения
Острая потеря жидкости в количестве более 15% от массы тела у маленьких детей вызывает необратимые повреждения тканей, которые несовместимы с жизнью. У пациентов старше 5 лет обезвоживание намного реже заканчивается летально, поскольку механизмы компенсации лучше развиты, но при несвоевременно оказанном лечении и наличии тяжелого основного заболевания риск смерти существует.
Патологии кровообращения при эксикозе сопровождаются гипоксией тканей, быстрее всего поражаются нейроны головного мозга. Это проявляется помрачением сознания, психомоторным возбуждением и галлюцинациями, коматозным состоянием. Повреждение нервных центров приводят к нарушениям дыхания и терморегуляции, что повышает вероятность летального исхода у детей при отсутствии медицинской помощи.
Диагностика
Легкие степени обезвоживания выявляет педиатр при стандартном клиническом обследовании ребенка. Диагностикой среднетяжелых и тяжелых форм эксикоза обычно занимаются врачи скорой помощи, поскольку состояние требует неотложных медицинских мероприятий. Для постановки диагноза и выяснения причин обезвоживания назначаются следующие методы исследования:
- Измерение ЦВД. Инвазивная диагностика проводится для уточнения степени кровенаполнения сосудистого русла и подбора рациональной терапии. Патологическим считается снижение показателей менее 10 мм вод. ст. у младенцев и менее 60 мм вод. ст. у детей старшего возраста.
- Анализы крови. В гемограмме обнаруживают увеличение гематокрита более 40-45% (с учетом возраста), сопутствующий лейкоцитоз при инфекционной причине обезвоживания. В биохимическом анализе крови обращает на себя внимание электролитный дисбаланс, возможно повышение уровня острофазовых белков или азотистых соединений.
- Исследование мочи. Анализ отличается повышенной или сниженной плотностью. При почечных причинах обезвоживания у детей обнаруживают протеинурию, лейкоцитурию, эритроцитурию или цилиндрурию. Для оценки формы эксикоза смотрят на уровень экскреции натрия с мочой.
Лечение
Консервативная терапия
Основа лечения обезвоживания — регидратация организма, которая стабилизирует состояние ребенка и предотвращает тяжелые последствия. Дети старшего возраста с легкой степенью эксикоза получают терапию в домашних условиях, остальные подлежат немедленной госпитализации в педиатрический стационар или в отделение интенсивной терапии. Существует 2 способа регидратации:
- Оральное восполнение жидкости. Если пациент не отказывается пить и не страдает от неукротимой рвоты, восполнение водного баланса проводят специальными аптечными растворами либо подсоленной водой, несладкими компотами и чаем. В первые 6 часов рекомендована усиленная жидкостная нагрузка, после стабилизации показателей гемодинамики переходят на поддерживающий режим.
- Парентеральная регидратация. Назначается при 2-3 стадии обезвоживания у детей. Используются глюкозно-солевые растворы, при снижении онкотического давления добавляют коллоидные смеси. Ликвидация гиповолемии занимает 2-8 часов в зависимости от тяжести состояния, за этот период вводится около половины объема жидкости, рассчитанного на сутки.
При эксикозе возможно развитие гипокалиемии, для устранения которой применяется раствор калия хлорида или панангина. Дальнейшая терапия подбирается в соответствии с первопричиной обезвоживания, выраженностью осложнений. При кишечных инфекциях детям показаны энтеросорбенты и пробиотики, при высокой лихорадке — антипиретики из группы нестероидных противовоспалительных средств, при поражении почек — уросептики, противовоспалительные и антибактериальные препараты.
Прогноз и профилактика
При своевременной диагностике обезвоживания и проведении адекватной регидратации признаки патологии исчезают за 12-48 часов. Вызывают опасение тяжелые степени дегидратации у детей грудного возраста, нередко приводящие к осложнениям. Профилактика заключается в соблюдении питьевого режима, применение домашних или аптечных регидратирующих растворов при усилении потоотделения, диарее или рвоте.
Источник
Комментарии
Ведущей причиной тяжести ОКИ у детей является развитие обезвоживания. Поэтому основой рационального лечения больных острыми кишечными инфекциями (ОКИ), особенно в дебюте заболевания, является широкое использование оральной регидратации с применением глюкозо-солевых растворов в сочетании с правильным питанием (Национальная программа оптимизации вскармливания детей первого года жизни в РФ 2010 г.)
Этапы проведения пероральной регидратации при ОКИ (при обезвоживании 1-2 степени).
| Время проведения | I этап | II этап |
| в первые 6 часов лечения | до прекращения диареи | |
| Цель | коррекция водно-электролитного дефицита, имеющегося к началу лечения | поддерживающая терапия: восполнение продолжающихся потерь жидкости организмом |
| Объем вводимой жидкости | определяется по степени дегидратации (по соответствующему ей дефициту массы тела) и/или по соответствующим клиническим симптомам (см. Приложение 1, Приложение 2, Приложение 3) | объем поддерживающей регидратации рассчитывается с учетом предполагаемых или установленных (измеренных) объемов патологических потерь жидкости; объем вводимого раствора равен количеству продолжающихся потерь жидкости со рвотой и испражнениями (см. Приложение 4) |
| Схема выпаивания | вся жидкость необходимого объема равномерно распределяется на заданное время (например, по 1-2 чайной или столовой ложке каждые 5-10 мин). Не вводить одномоментно большой объем жидкости во избежание провокации/усиления рвоты | |
| Шаг наблюдения | 4 – 6 часов | 6 часов |
| Определение эффективности проводимой регидратации | по уменьшению объема потерь жидкости (с жидким стулом и рвотой), стабилизации/улучшению общего состояния больного (снижение температуры тела, восстановление диуреза, уменьшение симптомов интоксикации и др.) | по уменьшению объема потерь жидкости (с жидким стулом и рвотой), прекращению потерь массы тела/прибавке в весе и улучшению общего состояния больного |
| При отсутствии эффекта от проводимой пероральнои регидратации, что проявляется в нарастании потерь жидкости с рвотой и диарейными массами, при отказе от еды и воды, при некупирующейся гипертермии рекомендован перевод на парентеральную регидратацию. При развитии осложнений (отеки, олигурия) следует прекратить пероральную регидратацию. | ||
Приложение 1. Оценка тяжести дегидратации у детей (рекомендации ВОЗ)
| Признак | Степень обезвоживания (% потери массы тела) | ||
| 1 легкая (1 – 5%) | 2 средней тяжести (6 – 9%) | 3 тяжелая (10% и более) | |
| Стул | Жидкий 4 – 6 раз в сутки | Жидкий, до 10 раз в сутки | Водянистый, более 10 раз в сутки |
| Рвота | 1-2 раза | Повторная | Многократная |
| Жажда | Умеренная | Резко выражена | Слабое желание пить |
| Внешний вид | Ребенок возбужден, капризен | Беспокойство или заторможенность, состояние напряженности или тревоги | Сонливость, ребенок может быть в бессознательном состоянии |
| Эластичность кожи | Сохранена | Снижена (кожная складка расправляется замедленно) | Резко снижена (кожная складка расправляется через 2 с) |
| Глаза | Нормальные | Запавшие | Резко западают |
| Слезы | Есть | Нет | Нет |
| Большой родничок | Нормальный | Западает | Резко втянут |
| Слизистые оболочки | Влажные или слегка суховаты | Суховатые | Сухие, резко гиперемированы |
| Тоны сердца | Громкие | Приглушены | Глухие |
| Тахикардия | Отсутствует | Умеренная | Выраженная |
| Пульс на лучевой артерии | Нормальный или слегка учащен | Быстрый, слабый | Частый, нитевидный, иногда не прощупывается |
| Цианоз | Отсутствует | Умеренный | Резко выражен |
| Дыхание | Нормальное | Умеренная одышка | Глубокое, учащенное (токсическая одышка) |
| Голос | Сохранен | Ослаблен | Нередко афония |
| Диурез | Нормальный | Снижен | Значительно снижен (отсутствует в течение 6-8 ч) |
| Температура тела | Нормальная или повышена | Часто повышена | Ниже нормальной |
Приложение 2.
Расчет объема жидкости для пероральной регидратации
на I этапе при обезвоживании 1-2 степени
мл/час = (М х Р х 10): 6, где
мл/час – объем жидкости, вводимый больному за 1 час
М – фактическая масса тела ребенка в кг
Р – процент острой потери массы тела за счет эксикоза
10- коэффициент пропорциональности
Приложение 3.
Ориентировочные количества раствора в зависимости от фактического веса ребенка и степени обезвоживания (если невозможно точно установить процент острой потери массы тела)
| Масса тела (кг) | Количество (мл) раствора, необходимого на первые 6 ч при эксикозе | ||
| 1 степень | 2 степень | 3 степень* | |
| 5 | 250 | 400 | 500 |
| 10 | 500 | 800 | 1000 |
| 15 | 750 | 200 | 1500 |
| 20 | 1000 | 600 | 2000 |
| 25 | 1250 | 2000 | 2500 |
| 30 | 500 | 2400 | 3000 |
| 40 | 2000 | 3200 | 3500 |
* в сочетании с внутривенным введением растворов
Приложение 4.
Расчет объема жидкости для пероральной регидратации на II этапе
Ребенок каждые последующие 6 часов получает столько растворов, сколько он потерял жидкости за это время. При невозможности точного учета потерь жидкости с диареей, ребенку в возрасте до 2-х лет следует давать по 50 мл глюкозо-солевого раствора после каждой дефекации в течение 1 часа, а детям старше 2-х лет по 100-200 мл
При сопуствующих диарее состояниях вводится дополнительный объем растворов:
- гипертермия – на каждый 1° свыше 37° более 6 часов -дополнительно 10 мл/кг/сут
- в одышка – на каждые 20 дыханий свыше возрастной нормы -дополнительно 15 мл/кг/сут
- продолжающаяся рвота-дополнительно от 10 до 30 мл/кг/сут
При кишечных инфекциях, когда в основе диареи лежит гиперосмолярность химуса, предпочтение для проведения оральной регидратации следует отдать гипоосмолярным глюкозо-солевым растворам «Humana Электролит» и «Humana Электролит с фенхелем» (Национальная программа оптимизации вскармливания детей первого года жизни в РФ 2010 г.). Согласно рекомендациям ВОЗ при лечении растворами с пониженной осмолярностью улучшается всасывание в кишечнике и сокращаются объем и длительность диареи.
| Рекомендации ESPGAN | Humana Электролит с фенхелем | Humana Электролит (со вкусом банана) | ||
| Возраст | с первых дней жизни | с 3 лет | ||
| Энерг.ценнность | ккал/кДж | 80/330 | 80/330 | |
| Глюкоза | ммоль/л | 74-111 | 87 | 86 |
| Мальтодекстрин | ммоль/л | 0,1 | 0,1 | |
| Натрий | ммоль/л | 60 | 60 | 60 |
| Калий | ммоль/л | 20 | 18 | 20 |
| Хлорид | ммоль/л | > 25 | 49 | 49 |
| Цитрат | ммоль/л | 10 | 10 | 10 |
| Осмолярность | мосмоль/л | < 250 | 188 | 230 |
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник