Таблетки при дисбактериозе влагалища с метронидазолом

Опасность вагиноза
Простейшие анаэробные микроорганизмы, вызывающие бактериальный вагиноз, крайне чувствительны к антибиотикам, поэтому это заболевание легко вылечить. Для прямого подавления активности патогенной микрофлоры при вагинозе можно назначать Метронидазол.

Если же воспалительный процесс пустить на самотек и не лечить, то бактериальный вагиноз может привести к серьезным осложнениям в виде воспалительных процессов:
- маточных тканей (эндометрит);
- маточных труб (сальпингит);
- яичников (аднексит).
Бесплодие или внематочные беременности также могут являться следствием патологических состояний в репродуктивной системе женщины, не лечившей бактериальный вагиноз метронидазолом. При неправильной диагностике и неадекватной терапии последствия заболевания могут оказаться весьма серьезными для женского здоровья.
Причины возникновения
К факторам, провоцирующим развитие бактериального вагиноза, в первую очередь относят бесконтрольное применение антибактериальных препаратов, приводящих не только к дисбактериозу в пищеварительной системе, но и к дисбиозу влагалища.
К другим причинам появления вагиноза следует отнести наличие гинекологических заболеваний воспалительного характера. Кроме того нарушения менструального цикла также могут стать причиной возникновения данной патологии.
В последнее время появилось много публикаций о наличии эпидемиологической связи данного заболевания с неопластическими процессами, происходящими в шейке матки. Доказано, что своевременное лечение вагиноза Метронидазолом и другими антибактериальными препаратами предупреждает появление патологических процессов и развитие всевозможных новообразований в матке и придатках.
Как лечат бактериальный вагиноз
Сегодня врачебная гинекология имеет в своем арсенале массу средств для борьбы с вагинозом. По мнению многих специалистов, применение препаратов местного (вагинального) введения на основе метронидазола дает более эффективный результат. Подобные схемы лечения являются предпочтительными, поскольку данный метод позволяет воздействовать непосредственно на очаг воспаления, снижая при этом вероятность возникновения побочных реакций.
Препараты местного действия можно рекомендовать беременным и кормящим женщинам, а также при наличии экстрагенитальных патологий, когда некоторые лекарства противопоказаны.
Среди препаратов местного назначения широко используется вагинальный крем Далацин (2% клиндамицина фосфат). Данное средство выпускается в тубах с прилагающимися одноразовыми аппликаторами. Далацин выпускается и в виде вагинальных свечей.
Еще одним препаратом, обладающим оптимальной активностью в отношении анаэробных бактерий и широко используемым в лечении вагиноза, является Флагил (метронидазол). Он также производится в виде свечей и используется по 1 суппозиторию на ночь, курс лечения 10 дней.

Среди медикаментозных препаратов системного назначения при лечении вагиноза наибольшую популярность получили Метронидазол и Клиндамицин, которые обладают широким антианаэробным спектром действия.
При первичном появлении бактериального заболевания, лечение вагиноза Метронидазолом проводят по следующим схемам:
- Метронидазол 500мг (Трихопол): по 1 таблетке дважды в день в течение недели;
- Вагинальный препарат Далацин: используется в виде введения одного аппликатора на ночь в течение 7 дней;
- Крем с Клиндамицином используют также интравагинально, содержимое аппликатора вводят 1 раз в день, на ночь, в течении недели.
Если при бактериальном вагинозе схема приема Метронидазола не приносит ожидаемого эффекта и симптомы заболевания сохраняются, врач может назначить такие схемы лечения:
- Тинидазол – курсом в течение 5 дней по 1 грамму ежедневно или по 2 грамма в течение двух дней;
- Клиндамицин в таблетированной форме принимают по 1 таблетке 300 мг2 раза в день в течении недели;
- Орнидазол 500 мг – по 1 таблетке 2 раза в день после еды в течение 5 дней.
Однако это лишь ориентировочные варианты схем лечения. Дозировка Метронидазола при вагинозе зависит от тяжести течения заболевания и индивидуальных особенностей пациента. Иногда в мазке обнаруживаются другие патогенные микроорганизмы, что приводит к кардинальной замене схемы лечения.
Нельзя забывать и о том, что лечение бактериального вагиноза антибиотиками зачастую приводит к появлению вагинального кандидоза. Для предупреждения развития этой патологии целесообразен дополнительный прием антимикотических средств. Нельзя забывать и о биологически активных препаратах (например, ацилактобактерин, бифидумбактерин и прочие средства), которые способствуют восстановлению нормальной микрофлоры во влагалище.
Лечение во время беременности
Вагиноз у беременных женщин может стать причиной многих осложнений и преждевременных родов. Поэтому в данном случае при вагинозе можно назначать Метронидазол, но не ранее второго триместра. Лечение можно проводить после 13 недели беременности.

О том, как принимать Метронидазол при вагинозе у беременных точно сказать может только наблюдающий гинеколог. Поскольку всегда существует вероятность непереносимости компонентов препарата и возможность причинить вред плоду, схему лечения должен назначать только врач.
Обычно, при отсутствии противопоказаний Метронидазол при вагинозе назначается согласно схеме следующей лечения:
- принимать Метронидазол в дозировке 500 мг – по 1 таблетке дважды в день (курс 1 неделя);
- Метронидазол в дозировке 250 мг – по 1 таблетке трижды в день (курс 1 неделя);
- пероральный препарат Клиндамицин 300мг – по 1 таблетке два раза в день (курс лечения 1 неделя).
В качестве средств местного назначения (вагинальных свечей, кремов и мазей) могут быть назначены различные препараты на основе метронидазола. Однако порой без комплексного применения совместно с таблетками Метронидазол, они лишь устраняют симптомы вагиноза, но не лечат его. Таким образом, при неправильном лечении заболевания у беременных женщин остаются риски осложнений и преждевременных родов остаются.
Лечение пациенток должно быть по индивидуальным показателям в каждом конкретном случае. При необходимости гинеколог обязательно назначает необходимые обследования. Лечить бактериальный вагиноз следует до полного исчезновения всех симптомов патологического процесса.
Нужно ли лечиться половому партнеру Метронидазолом
Доказано, что женщины, имеющие признаки бактериального вагиноза, передают это заболевание и своим партнерам, поэтому у мужчин в уретре можно обнаружить бактерию Gardnerella vaginalis, а также другие патогенные микроорганизмы. Таким образом, мужчина может стать переносчиком заболевания и вызвать его рецидив у уже излеченной женщины. Поэтому лечение Метронидазолом для обоих партнеров необходимо для полной эрадикации патогенной флоры.
Источники:
Видаль: https://www.vidal.ru/drugs/metronidazole__18699
ГРЛС: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=34a165f5-cd6a-4420-ac87-4d044867cd64&t=
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
Понравился наш сайт? Расскажи о нем друзьям
Источник
Симптомы и причины дисбактериоза влагалища. Как вылечить дисбактериоз (баквагиноз, кандидоз). Эксклюзивно для сайта svetulka.ru
Дисбактериоз влагалища – нарушение микрофлоры урогенитального тракта. Влагалищная микрофлора – это сложная система взаимодействия большого количества различных микроорганизмов. Они делятся на облигатные (полезные бактерии и условные патогены), факультативные (индивидуальное носительство определенных бактерий) и транзиторные (не характерные для данной среды бактерии, занесенные извне).
В норме влагалище преимущественно населяют лактобактерии (палочки Додерляйна). Небольшое количество микрофлоры приходится на бифидобактерии, непатогенные стафилококки и стрептококки, кишечную палочку и энтерококки. У некоторых женщин могут также присутствовать дрожжи (грибки), гарднереллы и другие анаэробные микроорганизмы.
Состав флоры влагалища определяется возрастом женщины, ее иммунитетом, гормональным статусом, фазой менструального цикла и даже климатом, в котором она находится. Здоровая микрофлора способствует созданию такого уровня pH, при котором условно-патогенные микроорганизмы не в состоянии размножиться и дать рост.
Но при неблагоприятных факторах баланс нарушается, условно-патогенные микроорганизмы начинают преобладать над лактобактериями, что приводит к появлению неприятных симптомов и при отсутствии лечения грозит воспалительными процессами в малом тазу.
Причины дисбактериоза влагалища
Причиной развития дисбактериоза влагалища является совокупность факторов, негативно сказывающихся на интимном здоровье женщины.
В их число входят:
- дисбактериоз кишечника
- изменение гормонального фона (при беременности, менопаузе, после аборта или родов)
- прием антибиотиков
- нарушение правил интимной гигиены (пренебрежение ими или наоборот чрезмерное использование парфюмированных средств)
- частое ношение прокладок
- снижение иммунитета (переохлаждение, простудное или инфекционное заболевание и др.)
- стресс
- смена климата
- активная половая жизнь без предохранения
- смена полового партнера
- заболевания органов малого таза (половые инфекции, эрозия и пр.)
- атрофические процессы на слизистой половых органов
- ношение нижнего белья из синтетики
- применение некоторых лекарственных средств (кортикостероидов и цитостатиков)
Симптомы дисбактериоза влагалища
Дисбактериоз влагалища является состоянием, когда патогенная микрофлора начинает преобладать над полезной и от того, какие именно бактерии стали размножаться больше положенного, зависит симптоматика патологического процесса. Когда во влагалище происходит обильный рост гарднерелл и другой анаэробной флоры, можно говорить о наличии у пациентки бактериального вагиноза.
В мазке на флору он обозначается словами «ключевые клетки». Симптомы баквагиноза довольно специфичны: это в первую очередь обильные бело-серые выделения из влагалища с неприятным запахом тухлой рыбы, иногда сопровождающиеся жжением и зудом, в том числе, и в мочеиспускательном канале. Выделения усиливаются после полового акта и менструации.
Если причиной дисбактериоза является размножение грибковой флоры, в особенности рода кандида, принято говорить о кандидозе влагалища. Симптомы кандидоза проявляются обильными выделениями с творожистым содержимым, сильным зудом во влагалище, а также жжением и раздражением слизистой оболочки половых органов.
При преобладании кокковой флоры во влагалище снижается количество лактобактерий, и возрастает количество кишечной палочки, стафилококков, стрептококков, клебсиелл и других условно-патогенных микроорганизмов. Особых проявлений такой дисбактериоз не имеет.
Женщина может заподозрить неладное, когда эти бактерии проникают в уретру и мочевой пузырь, вызывая уретрит и цистит (жжение при мочеиспускании, рези и боли в лобке), либо в матку и маточные трубы, провоцируя такие серьезные заболевания, как сальпингоофорит и эндометрит, проявляющиеся повышением температуры тела, гнойными выделениями, сильными болями внизу живота.
Как было сказано выше, микрофлора может нарушаться из-за наличия у женщины половой инфекции (хламидии, уреаплазмы, микоплазмы, трихомонады и др.). Инфекция меняет кислотность влагалища, способствуя развитию воспаления, в связи с чем микрофлора еще больше нарушается.
Диагностика дисбактериоза влагалища
Чтобы определить, какая именно бактерия вызвала дисбактериоз влагалища, необходимо пройти ряд диагностических процедур, включающих осмотр гинеколога, взятия мазка на флору, бакпосева выделений. При подозрении на наличие половой инфекции также берется мазок из цервикального канала на ЗППП (половые инфекции).
Мазок на флору позволит определить наличие воспалительного процесса в уретре, влагалище или на шейке матки, диагностировать ключевые клетки и грибки, установить тип флоры, населяющей влагалище – палочковая, смешанная или кокковая. При наличии кокковой флоры берется бакпосев.
Он показывает рост таких бактерий, как стафилококки, стрептококки, кишечная палочка, клебсиелла, протей, гарднерелла и пр. Огромным преимуществом данного исследования является не только определение возбудителя заболевания, степени его роста, но и выявление чувствительности к антибактериальным препаратам и бактериофагам.
Лечение дисбактериоза влагалища
Как только определены бактерии, которые стали причиной появления дисбактериоза влагалища, пациентке назначается лечение, которое состоит из нескольких важных этапов:
1. Подавление патогенных бактерий во влагалище.
2. Население влагалища полезной микрофлорой, нормализация уровня pH.
3. Укрепление иммунитета слизистой оболочки половых органов.
Для устранения болезнетворных бактерий назначаются препараты, подавляющие размножение инфекции. Они могут быть как системными, так и местными в зависимости от возбудителя. Если дисбактериоз влагалища связан с половой инфекцией, назначаются антибиотики широкого спектра действия (Вильпрафен, Юнидокс, Таваник и др.) и вагинальные свечи с антибактериальным компонентом (Гексикон, Полижинакс и др.).
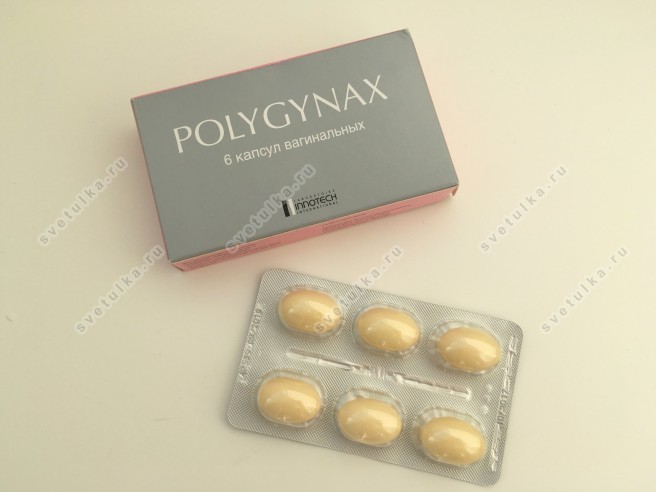
Лечиться от заболевания, передающегося половым путем, необходимо вместе с половым партнером, иначе в дальнейшем произойдет перезаражение. Также антибиотики могут понадобиться при выявлении большого титра условно-патогенных бактерий (более 10 в 4 кое/мл) или если дисбактериоз перешел в более грозные заболевания, такие как цистит, аднексит, пиелонефрит и пр. В остальных случаях бывает достаточно местного лечения вагинальными суппозиториями.
Свечи помогут подавить размножение патогенов, устранить воспалительный процесс, нормализовать работу слизистых оболочек и подкорректировать состояние микрофлоры. Баквагиноз (гарднереллез) лечится такими свечами, как Нео-пенотран, Бетадин, Тержинан, Флуомизин. При сильно выраженных симптомах или хронической рецидивирующей инфекции врач может прописать в дополнение к свечам таблетки Далацин, Трихопол или Орнидазол.
Дисбактериоз, вызванный размножением грибков рода кандида (молочницей), никогда не лечится антибиотиками. Для лечения кандидоза назначается курс противогрибковых суппозиториев, таких как Пимафуцин, Ливарол, Кандид б6. При постоянных обострениях рекомендуется также принимать таблетки Пимафуцин или капсулы Энтерол. Они помогут подавить размножение грибковой флоры в кишечнике.

Тем, у кого дисбактериоз влагалища обусловлен ростом таких условно-патогенных микроорганизмов, как кишечная палочка, энтерококки, стафилококки и пр., назначаются свечи Полижинакс, Гексикон, Эльжина, Гиналгин. При осложненном течении или переходе дисбиоза в такие заболевания, как цистит, сальпингоофорит, требуются системные препараты для приема внутрь, чаще всего сильнодействующие антибиотики.
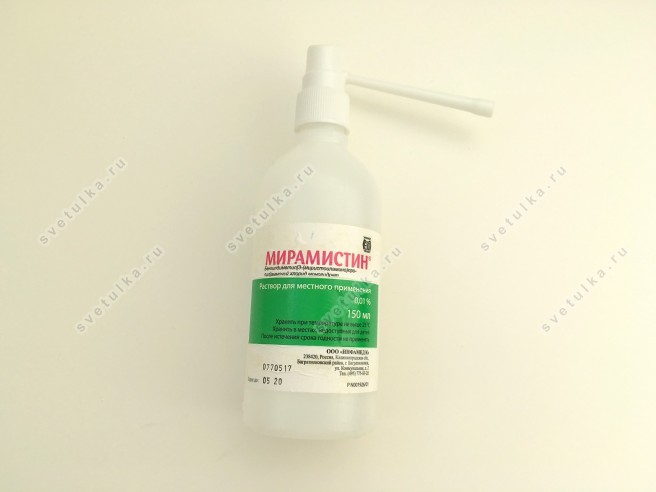
Иногда гинекологи прописывают пациенткам тампоны с такими лекарственными средствами, как Хлорофиллипт, Диоксидин, спринцевания Мирамистином, Малавитом, Тантум розой. Недостатком данного метода является невозможность соблюдения полной стерильности при изготовлении самодельных тампонов и неудобство в использовании.
Следующим этапом является восстановление микрофлоры влагалища и кишечника с помощью заселения его лакто- и бифидобактериями. Для этих целей перорально применяются такие препараты, как Нормофлорины, Бифиформ, Хилак-Форте. Они способствуют усилению защитных сил организма, поддерживая слизистую оболочку органов ЖКТ.
Обязательно назначаются вагинальные свечи с полезными бактериями, призванные нормализовать кислотность влагалищной среды. Наиболее популярные из них: Ацилакт, Бифидумбактериин, Лактожиналь, Фемилекс, Лактонорм. Курс применения составляет не менее 10-14 дней.
Быстро и эффективно заселяют влагалищную микрофлору капсулы Вагилак. Не смотря на то, что они употребляются перорально, лактобактерии, содержащиеся в препарате, способны проникать во влагалище через стенки кишечника и активно там размножаться, создавая на слизистой специальную защитную пленку.

С помощью данных действий необходимая концентрация кисломолочных бактерий восстанавливается, и баланс бактерий в урогенитальном тракте приходит в норму. Но, к сожалению, дисбактериоз очень любит возвращаться и чтобы не допустить его, необходимо немного помочь своему организму.
Для этих целей рекомендуется поддержание местного иммунитета такими препаратами, как спрей Эпиген интим, Панавир, суппозитории с иммуномодулирующими свойствами – Галавит, Генферон, Полиоксидоний. Они помогут простимулировать иммунитет, защитить слизистые оболочки половых органов от размножения вредоносных бактерий и избежать рецидивов заболевания.
Многие интересуются, нужно ли лечить полового партнера, если у женщины выявлен дисбактериоз влагалища. Обычно лечение половому партнеру не назначается, т.к. дисбиоз – нарушение влагалищной флоры и половым путем это не передается. Тем не менее, при хроническом упорном течении инфекции иногда лечиться приходиться и половому партнеру.
Влияет ли дисбактериоз влагалища на способность зачатия
Достоверно известно, что нарушение флоры, сопровождающееся снижением количества лактобактерий во влагалище, может влиять на способность к зачатию. Почему из-за нехватки лактобактерий во влагалище не получается забеременеть? Для успешного оплодотворения яйцеклетки важное значение имеет активность и подвижность сперматозоидов. Если их способность к передвижению снижается, шансы забеременеть у женщины тоже сводятся к минимуму.
Помимо мужских факторов на активность сперматозоидов оказывает влияние в том числе кислотно-щелочной баланс женских половых органов (pH). Если он смещается в кислую сторону, сперматозоиды могут потерять способность к передвижению и даже погибнуть. За поддержание естественного физиологического уровня кислотности во влагалище ответственны лактобактерии, составляющие около 95% всей вагинальной флоры. При их достаточном количестве во влагалище создаются благоприятные условия для оплодотворения. Нарушение микрофлоры может привести к проблемам с зачатием. Поэтому при планировании беременности женщинам необходимо вылечить дисбактериоз влагалища.
Профилактика развития дисбактериоза влагалища
Успех лечения дисбиоза – профилактика. Чтобы закрепить результат, необходимо соблюдать некоторые рекомендации. В первую очередь, нужно тщательно следить за интимной гигиеной: принимать душ хотя бы 1-2 раза в день, в том числе после дефекации (при невозможности воспользоваться влажной туалетной бумагой), использовать только специальные средства для подмывания (подробнее о самых лучших гелях для интимной гигиены).
Большую роль играет ведение упорядоченной половой жизни и предохранение барьерными методами со случайными партнерами. Стоит чаще бывать на свежем воздухе, избегать застойных процессов в малом тазу, занимаясь активными видами спорта. Женщинам, склонным к частым рецидивам нарушения микрофлоры влагалище в течение года после лечения нужно сдавать мазок и бакпосев каждые 3 месяца и в случае подозрительных изменений сразу принимать меры.
Лучшие гели для интимной гигиены
Самые эффективные и популярные гели для интимной гигиены. Почему нельзя подмываться обычным мылом.
Препараты для восстановления флоры влагалища
Самые эффективные свечи и таблетки от дисбактериоза влагалища и после приема антибиотиков.
Кишечная палочка в мазке у женщин
Кишечная палочка в мазке у женщин: симптомы, лечение, профилактика. Кишечная палочка при беременности.
Комментарии
Автор статьи: Светлана Саркисян
Симптомы, лечение и профилактика различных заболеваний, психология и другие женские темы – это то, что мне интересно изучать и делиться с Вами! Читайте мои статьи, смотрите видео и задавайте любые вопросы в комментариях, всегда открыта к обсуждениям. Мой контактный e-mail: abuse@svetulka.ru
Источник