У кого была кишечная палочка в моче
Annie 04.02.2021 14:33:51
Анализы, инфекции
По назначению терапевта сдала мочу, выявили кишечную палочку… она назначила мне Канефрон (на травах),антибиотики пока не нужно.Вышла от врача,начала читать в интернете что это может быть опасно для ребенка и обычно назначают антибиотик(беременность 16-17 нед
Девочки кто сталкивался с таким?(
Елена
Пересдайте перед тем как что-то принимать.
Виктория
Прежде чем принимать лекарства, нужно как минимум пересдать мочу. Вполне возможно, что вы просто не достаточно тщательно подмылись перед сбором мочи. Странно, что врач об этом не сказал. И вряд ли нужно лечить подобные вещи, если у вас даже нет никаких симптомов.
Knopka
Я так понимаю, врач будет смотреть динамику. Если анализы не улучшатся, конечно выпишет вам аб. А вообще, это очень хороший врач, если с первого пука не выписывает аб.
Виктория Филатова
У меня тоже была кишечная палочка в моче, на этом же сроке. После Турции. Переживала. Но свечками исправили ситуацию, не переживайте. Врач будет смотреть на динамику, сразу на антибиотики сажать они не будут)
Лисичка
Передайте, может, плохо подмылись. Карефрон тоже принимала во время беременности, он не опасен для малыша.
Julia
Недавно с такой же проблемой столкнулась. Несколько раз сдавала посев и колличество только увеличивалось. Терапевт выписал однократно антибиотик, Канефрон, шиповник заваривать и узи почек сделать.
Tanya Chernova
Во первых для начала пересдать анализ. Во вторых перестаньте читать интернет) У меня в начале беременности обострился цистит сдала анализы-кишечная палочка, мучалась я до 12 недели. Я отказалась от ежедневнок, белье только хлопок, перед ПА и после обязательно душ и мне и мужу (помимо того что я моюсь ежедневно два раза в день), обязательно сходить в туалет после ПА, даже если 2 капли. Обильное теплое питье, клюквенный морс, Канефрон пила вообще до самых родов. Все вылечила без антибиотиков. Родила здорового ребенка.
Molly
Пересдать анализ и лучше не в ЖК, у меня они непонятно каким образом и стафилококк и стрептококк умудрились высеять????????♀️ Пересдавала 2 раза сама – чистый бакпосев оба раза. Ещё проверить правильно ли собираете мочу, не попало ли чего лишнего. Если подтвердится наличие бактерии – не бойтесь антибиотиков, они уберегут от последствий. Основной риск невылеченной бактериурии – острый пиелонефрит на более поздних сроках и связанный с этим риск преждевременных родов. При однократном использовании недолгого курса антибиотиков риск практически нулевой.
Елена
А какие у вас цифры в анализе?
Юлия Колесникова
Сдайте ОАМ + Посев мочи на чувствительность к а/б. Сдать можно в МобилМед но ОАМ делается быстро 1 день, а вот посев как и везде от 3-5 дней. Если в посеве что то и высеется будет уже антибиотикограмма чем лечить, и уже по этим препаратам будет назначено лечение. Мне один раз от микоплазмы в ЖК назначили антибиотик без посева, как итог он не помог, сдала посев и данный антибиотик оказался в не нужном списке препаратов) Уже врач посмотрит и решит, что в данном случае назначить и какую схему назначить лечения https://laboratory.mobil-med.org/?utm_source=kraud&utm_medium=
Читать все 43 комментария
Источник
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Кишечная палочка – разновидность палочковидных бактерий, входящих в состав микрофлоры ЖКТ (желудочно-кишечного тракта).
Что такое кишечная палочка?
Все разновидности кишечной палочки можно условно разделить на 4 класса:
- энтеропатогенные;
- энтеротоксигенные;
- энтероинвазивные;
- энтерогеморрагические.
Кишечная палочка легко приспосабливается к внешней среде. Иными словами, она очень устойчива. Кишечная палочка может с легкостью размножаться в пищевых продуктах, особенно в молоке, но погибает под воздействием термальных или дезинфицирующих факторов.
Большинство кишечных палочек имеет жгутики – они подвижны.
Кишечная палочка играет важную роль в процессе функционирования желудочно-кишечного тракта. Но, когда количество кишечных палочек превышает норму, развивается дисбактериоз. Для того чтобы привести микрофлору ЖКТ в норму, назначаются бактериофаги и пробиотики.
Патогенные кишечные палочки
Патогенные кишечные палочки вызывают эшерихиозы. Эшерихиозы – это инфекционные заболевания, сопровождающиеся интоксикацией, лихорадкой, поражением ЖКТ и мочевыводящих путей. Также возможно развитие сепсиса. Распространение эшерихиозов происходит фекально-оральным путем. Основные источники заражения – загрязненная вода и пища.
Энтеропатогенная кишечная палочка
Этот класс кишечных палочек вызывает различные кишечные инфекции. Эти кишечные палочки вызывают сильный понос с водянистым стулом, ярко выраженные боли в животе и рвоту. Также такой вид кишечных инфекций (вызванный энтеропатогенными кишечными палочками) называют «диареей путешественников». Заражение энтеропатогенными кишечными палочками лечения не требует.
Энтеротоксигенная кишечная палочка
Этот вид отличается тем, что кишечные палочки прикрепляются к эпителиям слизистой оболочки тонкой кишки и производят токсины. Энтеротоксигенные кишечные палочки – одна из причин острых диарей у детей.
Энтерогеморрагическая кишечная палочка
Эти кишечные палочки вызывают геморрагический колит. Очень опасны, так как в большинстве своем являются причиной возникновения микроангиопатической гемолитической анемии, сочетающейся с почечной недостаточностью.
Симптомы этого заболевания, вызванного энтерогеморрагической кишечной палочкой, проявляются ввиде острых болей в животе и водной диареи (затем она становится кровавой). Лихорадка не наблюдается, но температура может достигать 39 °С.
Энтерогеморрагической кишечной палочкой можно заразиться через загрязненные продукты питания и воду, также от больных людей или животных. Инкубационный период длится от 2 до 3 дней. Симптомы кишечной палочки класса энтерогеморрагические – схваткообразные боли в животе, диарея с кровью. Также возможно наличие лихорадки и рвоты. Обычно инфекционное заболевание, вызванное энтерогеморрагическими кишечными палочками, проходит через 10 дней. Однако следует обратиться за помощью к врачу, так как энтерогеморрагические кишечные палочки могут привести к тяжелым заболеваниям.
Энтероинвазивная кишечная палочка
Заболевания, вызванные энтероинвазивными кишечными палочками, очень похожи на бактериальную дизентерию. Симптомы – боли в животе, водянистый понос с примесями крови. Лечение заболеваний, вызванных такими кишечными палочками, назначает врач.
Кишечная палочка в моче
Заражение мочеполовых органов кишечной палочкой происходит из ЖКТ. Особенно часто такое явление наблюдается у женщин. Связано это с тем, что нарушаются правила личной гигиены.
Наличие кишечных палочек в моче – свидетельство того, что происходят воспаления в мочевыводящих путях. Симптомы такого инфекционного заболевания – лихорадка, озноб, тошнота, рвота, боли в поясничной области, дизурия.
Гемолизирующая кишечная палочка
Такая кишечная палочка может присутствовать в организме и не проявлять себя. Как только условия для ее развития окажутся благоприятными (болезнь, ослабление иммунитета), гемолизирующая кишечная палочка проявит себя.
Дети, страдающие большим количеством гемолизирующей кишечной палочки, склонны к диатезу. Симптомы – вздутие живота, понос, запор, слизь или зеленые примеси в стуле. Также следует обратить внимание, что при гемолизирующей кишечной палочке температура больного не повышается.
Воздействие гемолизирующей кишечной палочки на организм напоминает золотистый стафилококк. Особенно опасна гемолизирующая кишечная палочка для новорожденных. Так как даже небольшое ее количество способно нарушить нормальное пищеварение у ребенка.
Лечение кишечных палочек
Некоторые инфекционные заболевания, вызванные активностью кишечных палочек, могут проходить сами собой в течение 10 дней. Но лучше всего будет обратиться за помощью к врачу, так как определенные виды кишечных палочек могут спровоцировать не только острое инфекционное заболевание, но и тяжелые последствия для всего организма.
Медицинский портал Москлиник.ру желает Вам здоровья и напоминает: некоторые кишечные палочки могут быть источником возникновения тяжелых заболеваний – своевременно обращайтесь к врачу.
Источник
анонимно, Женщина, 32 года
Здравствуйте. Я родила 5 мес. назад, естественные роды. В первый же день после них у меня появился сильный специфический запах у мочи, хотя всю беременность и перед родами общий анализ мочи и посевы были в норме. Некоторое время было недержание, но я все это связывала с послеродовой реабилитацией и гормональной перестройкой. Прошло 3 мес, а запах не уходил, иногда особенно перед сном после туалета остаётся чувство неполного опорожнения пузыря, приходится по несколько раз мочиться малыми порциями, пока наступит облегчение. Районный уролог назначил Флемоклав 1000( на 5 дней). После лечения симптомы остались и я сдала посев. Эшерихия коли 10 в 7. Получается антибиотик не помог, хотя в исследовании указано, что бактерия к нему чувствительна. Пошла к платному урологу. Сделали узи и кт, чтобы исключить камни. Назначили лечение. Монурал 3 гр двукратно с интервалом в 3 дня и уроваксом – 1 месяц 1 раз в день. Буквально на следующий день после Монурала все симптомы прошли. Однако спустя 3 недели все вернулось. Доктор опять назначил монурал, но уже трижды с интервалом в 3 дня. В этот раз улучшение продолжалось 1.5 недели. Последний посев показал так же 10 в 7 е. коли, но уже гемолитическая. Сейчас один уролог предлагает попробовать фурадонин, а другой советует таваник. Не могут понять почему рецидив. Предлагают сходить к гинекологу. У него я была после родов, мазки сдавала, сказали хорошие. И с проблемой моей отправляют к урологу. Скажите, пожалуйста: 1) чем мне лечиться, чтобы победить бактерию наверняка? 2) откуда она попала ко мне? Это явно связано с родами 3) могу ли я заразить мужа и требуется ли ему одновременное лечение? 4) может быть так, что он меня постоянно перезаражает? 5) нужно ли мне идти к гинекологу или ещё к какому врачу и что-то сдать дополнительно, чтобы докопаться до причины рецидива? 6) имеет ли какое-то значение то, что раньше высевалась просто эшерихия коли, а сейчас гемолитическая? Заранее большое спасибо за ответ. С наилучшими пожеланиями.
Здравствуйте. 1. Выбор антибиотика определется исходя из результатов бактериологического исследования. А длительность антибактериальной терапии, исходит в том числе от результатов клинического анализа мочи, микроскопии цервикального канала и влагалища, а также бактериологического исследования флоры влагалища. Поскольку “мазки сдавала, сказали хорошие” никакой ценной информации не даёт. 2. Этого точно никто Вам не скажет 3. Супругу желательно сдать бактериологическое исследование эякулята 4. Может 5. ответил в 1 пункте 6. Правильная детекция возбудителя во многом зависит от реактивов и аппаратуры на которой исследуется биологический материал.
анонимно
Спасибо, Сергей Александрович за скорый ответ! 1) Прикладываю результаты анализов, имеющиеся на руках. Возможно, они будут вам полезны. 2) 3-й Уролог мне назначил таваник 0.5 по 1 табл на 15 дней, линекс форте и флуконазол. Сказал это эффективнее фурадонина, выписанного вторым урологом. Как вы считаете адекватное ли это лечение? 3) имеет значение, сейчас его начинать или после результатов посевов эякулята и из влагалища? 4) нашла посев из влагалища, сделанный в 28 недель. Там ешерихия коли 10 в 4. Мне сказали это граница нормы и поскольку клинических проявлений не было ничего не назначали 5) если посев из влагалища и мазок на флору будут сейчас плохими, то причина рецидива в этом? Меняется ли в этом случае принцип лечения и выбор медикаментов? Извините, за множество вопросов, но в Консультации мне гинекологи не смогли помочь, сразу отправляют к урологу. А 3 уролога пока не решили проблему. Я уже в отчаянии, из-за курсов антибиотиков пришлось пожертвовать лактацией и очень жаль, что лечение не оправдало себя. Заранее спасибо за ответ.
Вынужден Вас огорчить, я не назначаю лечение и не корректирую его не зная весь анамнез жизни и заболевания. Анализы анализами, но чтобы их правильно трактовать необходимо знать гораздо больше информации чем Вы предоставили в своём рассказе, и необходимо их корректно увязать с датами сдачи анализа, часть анализов что Вы прислали за ноябрь 2019 года, а на дворе уже практически март 2020…..
Источник
Здравствуйте! Сегодня мы с вами пообщаемся об инфекциях половых путей, а именно: о бессимптомной бактериурии, о неосложненном цистите и неосложненном пиелонефрите.
Инфекции мочевых путей очень актуальны для урологов, поскольку практикующий врач ежедневно сталкивается с подобной проблемой. Когда мы говорим об инфекции мочевых путей, мы должны говорить о том, что воспалительный процесс присутствует, но при этом нет явных признаков болезней почек.

Если мы говорим о бактериурии (присутствии бактерий в моче), то мы должны сказать, что данные бактерии в моче не только имеются, но и активно размножаются.
Классификация инфекций
Существует большое количество классификаций инфекций мочевых путей.
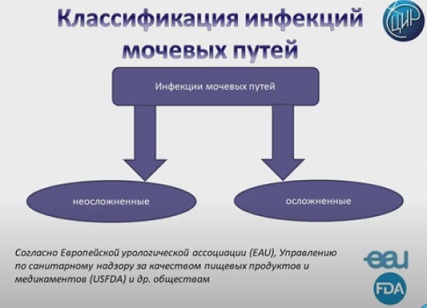
Согласно европейской рекомендации урологов, различают осложненную и неосложненную инфекцию мочевых путей. Всемирно известная Food and Drug Administration (FDA) также придерживается данной классификации.

Инфекция мочевых путей, если мы говорим о неосложненной, подразумевает присутствие воспалительного процесса в нижних мочевых путях – это мы говорим о цистите, либо верхних мочевых путях – это пиелонефрит у небеременных женщин без явных признаков анатомо-функциональных изменений со стороны органов мочевой системы.
Если мы говорим об осложненной инфекции мочевых путей, мы должны говорить о всех других инфекциях. Это инфекции у беременных женщин, у мужчин, у лиц с иммунодефицитом, у пациентов с сахарным диабетом.
Также разделяют катетеро-ассоциированную инфекцию. Она заключается в том, что данная инфекция у людей возникает после катетеризации в течение 72 часов, либо на фоне имеющегося постоянного дренажа, катетера. Это может быть нефростомический дренаж, например, установка беременной женщине по поводу острого гестационного пиелонефрита с нарушением пассажа мочи.
Также выделяют уросепсис. Это острое состояние на фоне инфекции мочевых путей у мужчин с катетером, которая угрожает жизни. Связано это с полиорганной недостаточностью, гипотомией и тканевой гипоксией.
Бессимптомная бактериурия
Бессимптомная бактериурия, или асимптоматическая бактериурия. Эта ситуация не угрожает человеку, однако присутствие бактерий – это уже комменсальная колонизация. Бессимптомная бактериурия защищает от суперинфекции вирулентными уропатогенами.

* Если говорить о статистике и этиологии возникновения бессимптомной бактериурии, то бессимптомная бактериурия наблюдается у 1% до 5% всех здоровых женщин пременопаузального периода.
* Если мы говорим о мужчинах, либо о пожилых женщинах, то этот показатель возрастает до 19%.
* Если мы говорим о пациентах с сахарным диабетом, то этот показатель находится в интервале от 0,7% до 27% случаев.
* Если мы говорим о спинальных пациентах, то этот показатель находится в интервале от 30% до 60% случаев.
Критерии диагностики бессимптомной бактериурии

Бессимптомная бактериурия – это наличие двух положительных тестов присутствия бактерий в посеве мочи, взятых с интервалом 24 часа. При этом клинически значимым ростом является 10*5 КОЕ/мл в средней порции мочи.
* Если мы говорим о мужчинах, то достаточно одной порции мочи (тоже средней).
* Если мы говорим о том, что посев на микробиологическое исследование был взят
с помощью некого уретрального катетера, то репрезентативным является содержание бактерий в моче превышающее 10*3 КОЕ/мл.
При этом бессимптомная бактериурия со стороны ультразвуковой диагностики не имеет характерных изменений. Максимум, что мы можем увидеть при адекватном наполнении мочевого пузыря (а это физиологическая емкость должна соответствовать не менее 250-300 мл) некую гиперэхогенную взвесь. Толщина стенки мочевого пузыря не увеличена, и верхние мочевые пути не вовлечены в процесс. То есть почки не имеют изменений со стороны ультразвука.
Эндоскопическое исследование для постановки диагноза не требуется.
Рентгенологическое исследование для постановки диагноза также не требуется.
При этом диагностическим тестом для подтверждения бессимптомной бактериурии может использоваться ультразвуковое исследование мочевого пузыря с определением остаточной мочи.
Присутствие остаточной мочи может провоцировать рост микроорганизмов в мочевой системе. Антибактериальная терапия заключается в эрадикации возбудителя.
Если мы говорим о бессимптомной бактериурии у беременных женщин, то это очень важный скрининг, и его необходимо в обязательном порядке рекомендовать.

Лечение бессимптомной бактериурии позволяет снизить риск рождение детей с низкой массой тела и преждевременных родов.
Лечение бессимптомной бактериурии
На сегодняшний день существует несколько видов антибактериальной терапии.
1 . Монодоза – использования препарата однократно, и данный вид лечения эффективный, однако существует научная работа о том, что использование монодозы может приводить так называемому рождению детей с низкой массой тела. Это требует ещё доказательной медицины, однако вот такие работы существуют.
2. Короткий курс антибактериальной терапии 2 до 7 дней.
3. Длительное использование антибиотиков от 8 до 14 дней.
4. Непрерывный курс – это антибактериальная терапия при сохранности возбудителя в клинически значимом титре и присутствие угрозы со стороны плода в том, что воспалительный
процесс сохраняется, и снизить его мы не можем. То есть анализы мочи не всегда
с выраженной лейкоцитурией и бактериурией в содержании не менее 10*5 КОЕ/мл.

Сахарный диабет и бессимптомная бактериурия
Сахарный диабет (даже компенсированный) повышает риск присутствия бессимптомной бактериурии. При этом нелеченная и бессимптомная бактериурия не может быть причиной диабетической нефропатии.
Скрининг с хорошо контролируем сахарным диабетом на бессимптомную бактериурию не требуется.
Асимптомная бактериурия после катетера
Что касается присутствия воспалительного процесса в анализах у людей с бессимптомной бактерией, которые находятся с постоянным катетером? Это больше характерно для мужчин после задержки мочи. Антибактериальная терапия в данной ситуации не показана, поскольку на тренажах присутствует биофильт, который постоянно будет поддерживать микробную массу.
При наличии у пациента бессимптомной бактериурии и жалоб на запах мочи с умеренной дизурией, может быть рекомендовано использование препарата Уротропина, плюс обильное питье.
Неосложненный бактериальный цистит
Неосложненный бактериальный цистит – остро возникшая ситуация, либо внезапно, либо рецидивирующая после переохлаждения у небеременных женщин пременопаузального периода.
Половина женщин во всем мире хотя бы один раз в жизни испытывали неосложненной форму цистита. До 24 лет минимум одна из трех женщин могла иметь цистит.
Факторы риска: половой акт, применение спермицидных смазок, смена полового партнера, инфекция мочевых путей в детстве, наличие воспалительного процесса, наличие цистита у матери.

Клинический диагноз не несложен, поскольку он основывается на жалобах. Это острая возникшая ситуация, нарушения в мочевом пузыре и это болезненное мочеиспускание режущего характера, жжение.

Если по площади поражён большой объем слизистой мочевого пузыря, может возникать эпизод геморрагического цистита, то есть примеси крови в моче. В данной ситуации эндоскопический метод подтверждения острого неосложненного цистита не требуется, цистоскопии не требуется, рентгенологические методы диагностики тоже не требуются.
Лечение: назначается антибактериальная терапия короткого курса.
Если антибактериальная терапия не помогает, и сохраняется воспалительный процесс, в данной ситуации требуется подтверждение микробиологическими исследованиями роста бактерий и проведение антибиотикотерапии согласно результатам посева.
Пути возникновения:
* восходящий путь инфицирования – из мочеиспускательного канала;
* гематогенный – может возникать после перенесенного респираторного заболевания. могут возникать эпизода цистита.
Цистит у беременных женщин
Цистит у беременных ничем не отличается от цистита у небеременных. Антибактериальная терапия проводится согласно антибиотикограмме, но только мы вынуждены ограничить спектр назначаемых антибиотиков согласно состоянию беременности.
Рецидивирующая инфекция мочевых путей – это такое состояние, когда возникает 2 повторяющихся эпизода воспалительного процесса в течение 6 месяцев, либо 3 эпизода в течении одного года.

Факторы риска такие же, как и при неосложненной форме инфекции мочевых путей. Это инфекция мочевых путей в детском возрасте, наличие воспаления со стороны гинекологии.
При этом мы лечим воспалительный процесс и стараемся рекомендовать лечение у гинеколога, лечение кольпитов, кандидоза.
Инфекции мочевых путей у женщин в постменопаузе

Если мы говорим об инфекции мочевых путей у женщин в постменопаузальном периоде, здесь важно упомянуть о таких состояниях, как недержание мочи, атрофический вагинит, вследствие эстрогена дефицита, цистоцеле, наличие остаточной мочи.
Лечение заключается в том, что всегда идет выявление и устранение факторов риска, антимикробная профилактика. Также в
лечении используется иммунноактивная профилактика, использование препаратов, которые повышают устойчивость и защитный характер слизистой мочевого пузыря. Могут быть использованы интерфероны, могут бы использованы для лечения пробиотики, препараты, содержащие витамин C, растительными препаратами. Хорошо себя зарекомендовал препарат растительного происхождения Канефрон, который сейчас многим назначается.

Неосложненный пиелонефрит
Неосложненный пиелонефрит – остро возникшая ситуация болезненности в поясничной области на стороне поражения, с резким подъемом температуры тела до фебрильных цифр и болезненным мочеиспусканием. Данная ситуация, если она неосложненной формы, может лечиться амбулаторно.
На первый план в рамках диагностики выходит ультразвуковое исследование со стороны мочевых путей. Характерными изменением воспалительного процесса является отек паренхимы почки, снижение эхогенности паренхимы. Мы должны оценить нарушение адекватного оттока мочи по верхним мочевым путям. Смотрим отсутствие расширения чашечно-лоханочной системы.
Если чашечно-лоханочная система расширена, это обструктивная ситуация, при которой мы должны оценить степень расширения.
При незначительном расширении – 1-2 см – можно вести амбулаторно. Если имеется расширение более 2 см, даже если это связано с обструкцией мочеточника беременной маткой (в моей практике была обструкции 5 см), здесь необходима госпитализации для установки внутреннего дренажа.
Воспалительный процесс в почке – для подтверждения диагноза мы можем использовать магнитно-резонансную томографию, компьютерную томографию. Магнитно-резонансная томография используется у беременных.
Компьютерная томография используется с целью исключения причин обструкции, допустим, наличия камня где-нибудь в мочеточнике.
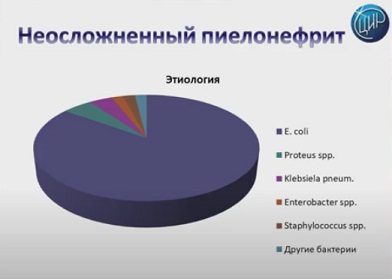
В обязательном порядке назначаются микробиологические исследования анализа мочи. Могут быть в 90 % случаев диагностированы кишечная флора: это кишечная палочка, энтерококк, клебсиелла, стафилококк, стрептококк, уреаза продуцирующие микроорганизмы.
Лечение всегда должно заключаться в адекватной антибактериальной терапии. Здесь могут быть профилактика антибиотиком и лечение до 14 дней под контролем общего состояния здоровья.
В принципе, это то, что я хотел рассказать.
Вопросы от пациентов эфира
Вопрос 1.
«Может ли хронический пиелонефрит повлиять на эпизод не развивающейся беременности?»
Мы не считаем, что хронический пиелонефрит может быть причиной эпизода неразвивающейся беременности. Хронический пиелонефрит – это хроническое заболевание. В данной ситуации это постоянный очаг инфекции. Любой провоцирующий фактор (это может быть переохлаждение, отсутствие адекватного мочеиспускания, когда женщина долго терпит) может спровоцировать активность этого хронического пиелонефрита.
Но хронический пиелонефрит не может влиять на эпизод неразвивающейся беременности.
Вопрос 2.
“Как отличить цистит от уретрита? Частые приступы, постоянно антибиотики.”
Очень хороший вопрос. Уретрит – это воспалительный процесс в мочеиспускательном канале. Мочеиспускательный канал женщины отличается от мужского. Он имеет более короткую длину (приблизительно 5 см), наружное отверстие мочеиспускательного канала открывается в преддверии влагалища в области спаек малых половых губ, что может являться причиной так называемого восходящего пути инфицирования.
Если мы говорим о расстройстве мочеиспускания, то для уретрита больше характерно жжение в начале мочеиспускания, а для цистита характерен дискомфорт внизу живота, нарушение дизурии (мочеиспускания) на протяжении всего акта.

Диагностика.
Наиболее характерен воспалительный процесс после полового акта, мы можем назначить микробиологическое исследование – посев из уретры. В обязательном порядке необходимо обследовать женщину на инфекции: уреаплазмы, микоплазмы.
При цистите также причиной может быть половая инфекция, но чаще всего, если мы говорим о бактериальной форме – это кишечная палочка, энтерококк, стафилококк, стрептококк, клебсиелла.
Необходимо ли постоянно принимать антибиотики в данной ситуации? Здесь очень важно определить причину – из-за чего возникают частые приступы воспалительного процесса?
Если мы говорим о цистите, то необходима дифференциальная диагностика неосложненной формы цистита и интерстициальной формы цистита – это поражение в более глубоких слоев мочевого пузыря. Этот диагноз требует диагностической цистоскопии, вплоть до щипковой биопсии, определяющей характер этого воспалительного процесса: язвенную или неязвенную форму.
Для устранения частых эпизодов могут быть рекомендованы внутрипузырные инстилляции – это использование препаратов гиалуроновой кислоты – хондроитинсульфата, который повышает функцию гликозаминогликанового слоя и стенки мочевого пузыря.
Что касается уретрита, то в плане возникновения воспалительного процесса необходима правильная диагностика. Причиной может быть киста мочеиспускательного канала. Очень важно, чтобы женщину осматривал уролог. Полип в мочеиспускательном канале тоже быть причиной уретрита. Здесь также нужна очень тщательная диагностика.
Я не считаю, что постоянно нужны антибиотики, в каждом конкретном случае нужно разбираться индивидуально.
Вопрос 3.
«Какие рекомендации дадите по ведению частого посткоитального цистита?»
Очень хороший вопрос. Половой акт должен всегда быть при пустом мочевом пузыре. Если осознанно подходить к этому вопросу, должны соблюдаться гигиенические мероприятия, должно быть проведено мочеиспускание как мужчины, так и женщины. Возможна обработка половых путей Мирамистином, либо 20-процентным раствором хлоргексидина. После завершения полового акта в обязательном порядке нужно помочиться.
Есть рекомендации о том, что повторяющиеся эпизоды посткоитального цистита требуют исключения влагалищной эктопии наружного отверстия мочеиспускательного канала.
Мы можем рекомендовать введение в пространство между мочеиспускательным каналом гиалуроновой кислоты, которая позволит отодвинуть мочеиспускательный канал от влагалища, либо некие методы вмешательства – хирургические – транспозиция мочеиспускательного канала. То есть эта ситуация позволит в дальнейшем минимизировать риски возникновения посткоитального цистита.
Мы также рекомендуем роды через естественные родовые пути. Если ребенок рождается, он всё же мочеиспускательный канал немножко отодвигает. Это позволяет добиться длительных ремиссий посткоитального цистита.
Нужна ли постоянная антибиотикотерапия как профилактика посткоитального цистита?
Существует очень много работ на эту тему. Есть рекомендации в рамках проведения антибиотикотерапии минимум в течение 3 дней после полового акта. Кто-то рекомендует и в течение 2-х недель – то есть длительный курс антибиотикотерапии.
В каждой конкретной ситуации нужно разбираться индивидуально, нужно смотреть причину посткоитального цистита.
Вопрос 4.
“В детстве год был по симптомам острый цистит, иногда даже с гематурией. Анализ мочи всегда хороший. Как такое бывает? В итоге стенки мочевого пузыря теперь утолщены”.
Наверное, здесь правильно говорить о хроническом цистите, либо интерстициальной форме цистита. В данной ситуации очень важно проводить эндоскопическое обследование – диагностическую цистоскопию, если эпизоды цистита сохраняются – вплоть до
биопсии стенки мочевого пузыря.
Если это был однократный эпизод цистита с примесью крови, так называемая гематурическая форма цистита, и в последующем вас это не беспокоит, я не думаю, что стоит проводить диагностическую цитоскопию с биопсией.
«Анализ всегда хороший…» – когда мы видим проявление цистита, жалобы на расстройство мочеиспускания, дизурию,, жжения в канале, однако при этом анализ мочи всегда хороший, наши коллеги микробиологи рекомендуют высевать мочу на микобактерии. Может быть рекомендовано дообследование.
Инфекции мочевых путей в урологии всегда являлись крайне актуальной темой, и остаются актуальной до сих пор. Поэтому, пожалуйста, оставайтесь здоровыми, и если Вы сталкиваетесь с изменением лабораторных показателей, то мы рекомендуем консультацию уролога.
Источник