Вагинальный дисбактериоз передается половым путем или нет

- 22 Июня, 2018
- ЗППП
- Мария Орехова
Каждый человек заботится о своем здоровье. Если речь идет о женском организме, то от его нормального функционирования зависит не только здоровье самой женщины, но также и её будущего потомства. Иногда возникают обстоятельства, которые могут спровоцировать развитие бактерий, живущих в симбиозе с человеком. И обратиться против него. Одним из таких случаев является бактериальный вагиноз – заболевание, встречающееся у каждой третьей женщины, на протяжении многих лет протекающее бессимптомно и наносящее значительный урон здоровью. Одним словом, серьезная проблема. В данной статье мы рассмотрим, что такое бактериальный вагиноз. А также как передается, какими симптомами характеризуется и какими методами его диагностируют и лечат.
Что за болезнь?
Бактериальный вагиноз – это протекающий без воспаления процесс во влагалище, сопровождающийся изменениями в составе нормальной микрофлоры. Другими словами, это вагинальный дисбактериоз, связанный с замещением лактобактерий условно-патогенных анаэробами. Данный процесс опасен тем, что снижает силы местного иммунитета, создает предпосылки для развития воспалительных заболеваний и инфекций.
У здоровой женщины 98% микрофлоры влаглища представлено лактобактериями (палочки Додерляйна). Под влиянием ряда причин происходит нарушение баланса микроорганизмов. Это приводит к увеличению их общей концентрации на фоне снижения числа лактобацилл и активного развития анаэробов (Gardnerella vaginalis, Mycoplasma hominis, бактерии рода Mobiluncus, Bacteroides, Peptostreptococcus, Prevotella и др.). За счет смены микробиоты происходит сдвиг кислотности в щелочную сторону с 4,5 до 7,0 и выше, нарушаются барьерные функции слизистой оболочки, повышается вероятность заражения инфекциями половых органов.
Причины
Бактериальный вагиноз – это состояние, развивающееся под воздействием ряда факторов. Они могут быть как внешней, так и внутренней природы.
Эндогенные (внутренние) причины:
- Нарушения гормонального фона (в т.ч. при беременности, в менопаузе, при абортах).
- Ослабление местного иммунитета.
- Дисбактериоз кишечника.
- Недостаточность кровоснабжения слизистой оболочки влагалища.
- Системные заболевания, заболевания щитовидной железы, сахарный диабет.
- Перенесенные инфекции мочеполовой системы.
Экзогенные (внешние) причины:
- Прием антибактериальных препаратов, оральных контрацептивов.
- Лучевая терапия.
- Увлечение спринцеваниями.
- Несоблюдение правил интимной гигиены.
- Беспорядочные половые связи.
- Инородные предметы во влагалище и матке (ВМС, тампоны, диафрагмы).
- Вредные привычки (курение, алкоголизм).
Как передается бактериальный вагиноз?
Важный момент. По большей части бактериальный вагиноз передается половым путем. Само собой. Если у женщины в силу каких-то причин возник дисбиоз влагалища, то при незащищенном половом акте она непременно поделится стремительно разрастающейся анаэробной флорой с половым партнером. Клиническое значение в патологии мужчин имеет Gardnerella vaginalis. Т.к. она является представителем микрофлоры женских половых органов, то существовать длительное время в уретре мужчин не может (здесь и неблагоприятный для развития рН-среды, и регулярное механическое удаление с мочой). Гарднереллез у представителей сильного пола протекает бессимптомно или в легкой форме и, как правило, проходит за 2-3 дня. Однако если мужчина склонен к частой смене партнерш, то он может представлять угрозу для здоровых женщин. Необходимо быть осторожными. Все-таки через половой акт бактериальный вагиноз передается как мужчинам, так и женщинам. Гораздо реже – контактно-бытовым путем (через предметы личного пользования).
Клиническая картина заболевания
Ключевые симптомы бактериального вагиноза – большое количество серо-белых выделений из влагалища, имеющих кремоватую консистенцию и гнилостный запах. Объем их примерно в 10 раз больше суточной нормы. Длительность существования этого симптома у больной может исчисляться годам, причем постепенно отделяемое приобретает желто-зеленый цвет, становится гуще и прилипает к стенкам влагалища. Кроме того, пациентку беспокоят зуд и жжение в промежности, дискомфорт при опорожнении мочевого пузыря, сухость и болезненные ощущения в процессе полового акта. Токсины, выделяемые развивающимися бактериями, вызывают общую интоксикацию – появляется слабость, утомляемость, раздражительность.
Однако симптомы бактериального вагиноза могут и не проявляться. Больную ничего не беспокоит, но лабораторные исследования дают положительные результаты. При отсутствии надлежащего лечения бактерии могут проникать в матку и выделительную систему, вызывая в них воспалительные процессы: цервицит, эндометрит, оофорит, уретрит и цистит.
Диагностика нарушений микрофлоры влагалища
Диагностика бактериального вагиноза состоит из трех этапов. Рассмотрим каждый из них:
- Опрос пациентки – уточняется наличие хронических заболеваний, недавно перенесенных инфекций, количество беременностей, абортов и оперативных вмешательств, пользование контрацептивами.
- Гинекологический осмотр – оценивается состояние половых органов, наличие патологических образований, производится забор биологического материала для лабораторного исследования.
- Лабораторная диагностика.
При лабораторном анализе забранный в виде мазков материал окрашивают по Граму и смотрят под микроскопом. Если у пациентки имеет место бактериальный вагиноз, цитограмма будет содержать “ключевые” клетки. Это слущеные эпителиоциты влагалища, на поверхности которых адгезированы условно-патогенные палочки и кокки. Если “ключевые” клетки отсутствуют в цитологических мазках, то женщина здорова. Кроме того, для цитологической картины данного заболевания характерны низкое содержание лейкоцитов в поле зрения, единичные или полностью отсутствующие палочки Додерляйна.
Вспомогательным методом диагностики служит бактериологический посев биоматериала для определения состава микрофлоры и ее чувствительности к антибиотикам. Кроме того, в лабораторной медицине активно развивается ПЦР-диагностика бактериального вагиноза. Этот метод дает возможность в кратчайшие сроки подтвердить или исключить половую инфекцию, определить количество и соотношение микроорганизмов во флоре влагалища.
Существуют диагностические критерии бактериального вагиноза:
- характерные выделения из влагалища;
- присутствие в мазке “ключевых” клеток;
- кислотность влагалищного содержимого более 4,5;
- положительный аминовый тест.
К этим проблемам необходимо подходить с особой серьезностью. Диагноз “бактериальный вагиноз” ставится, если подтверждается минимум три критерия. Берегите свое здоровье.
Как и чем лечить бактериальный вагиноз?
Вы подозреваете, что заболели? Прежде чем лечить бактериальный вагиноз, необходимо дождаться результатов всех лабораторных исследований. На их основании гинеколог назначит индивидуальную терапию. Терапия данного заболевания проводится в два этапа.
Назначаются антибактериальные средства для уничтожения анаэробной микрофлоры. Препаратами выбора при лечении становятся метронидазол и клиндамицин перорально или интравагинально на протяжении 5-7 дней. Возможно использование вагинальных мазей, свечей, кремов на основе далацина (“Гексикон”, “Флагил”). Это вещество оказывает антисептический эффект и способствует скорейшему восстановлению нормальной флоры.
После проведения антибиотикотерапии необходимы мероприятия по восстановлению нормофлоры и кислотности влагалища. Пациенткам назначают эубиотики – “Биолакт”, “Бифидумбактерин”, “Лактобактерин”, “Ацилакт” и др. Предписывается диета, обогащенная кисломолочными продуктами, творогом, нежирными сортами мяса и рыбы, яйцами. Рекомендуется прием витаминов и иммуностимулирующих препаратов для повышения общей сопротивляемости организма.
В общей сложности курс лечения бактериального вагиноза занимает примерно месяц. По окончании терапии проводится повторное цитологическое исследование мазка с определением степени санации. При отсутствии критериев Амселя и нормализации микрофлоры женщина признается здоровой. При рецидивировании болезни осуществляется поиск и устранение патогенных агентов. Одновременное лечение полового партнера нецелесообразно, т.к. организм здорового мужчины и сам прекрасно справляется с женскими бактериями. Лечение мужчины начинается при появлении признаков уретрита и носит симптоматический характер.
Профилактика
Основным профилактическим действием является регулярное (минимум 1 раз в год) посещение гинеколога с целью своевременного выявления изменений в микрофлоре и ее нормализации. Так как бактериальный вагиноз передается половым путем, то еще одним из профилактических мероприятий будет использование барьерных средств контрацепции при смене партнера. Кроме того, сюда можно отнести своевременное лечение хронических и инфекционных заболеваний, рациональный прием антибиотиков и гормональных препаратов (строго под контролем врача!), соблюдение правил личной гигиены и незлоупотребление спринцеваниями, отказ от вредных привычек.
Бактериальный вагиноз и беременность
У беременных женщин дисбиоз влагалища встречается реже, примерно в 10-20% случаев, и, преимущественно, имеет бессимптомное течение. Опасность данного заболевания заключается в том, что при бурном развитии условно-патогенная флора может проникать в вышерасположенные половые органы.
Женщины с вагинозом склонны к воспалению плодных оболочек, что угрожает жизни плода и может стать причиной прерывания беременности и преждевременных родов. Кроме того, проникающие в околоплодные воды бактерии могут способствовать внутриутробному заражению ребенка и послеродовым осложнениям у матери.
Источник
Содержание
Само название заболевания – «бактериальный вагиноз» – по умолчанию подразумевает, что страдают от этой инфекционной патологии исключительно женщины, так как речь идет о бактериальной инфекции влагалища. Однако мужчины тоже не остаются в стороне и не должны пренебрежительно относиться к данной проблеме. MedAboutMe разбирался, почему мужчинам не стоит расслабленно относиться к некоторым женским недомоганиям.
Бактерии и влагалище
В норме у здоровой женщины в репродуктивном возрасте в микрофлоре влагалища преобладают лактобактерии рода Lactobacillus, но нет анаэробных грамотрицательных палочковидных бактерий. Разрушение гликогена из влагалищного эпителия и последующая ферментация получившихся углеводов приводит к образованию молочной кислоты, которая и дает низкий рН. Это защищает влагалище от проникновения патогенных микроорганизмов, в том числе от многих вирусов. Если на место лактобактерий придут другие микробы, рН изменится — и дорога инфекциям будет открыта.
Часто бактериальный вагиноз называют гарднереллезом. Однако в развитии этой болезни могут участвовать не только Gardnerella vaginalis. Последние заменяют собой в микрофлоре влагалища лактобацилл. Когда гарднереллы вытесняют лактобацилл, рН меняется в нейтральную сторону, что открывает дорогу множеству других бактерий, как патогенных, так и условно-патогенных. Последние в норме присутствуют во влагалищной микрофлоре и начинают представлять опасность только при неконтролируемом слишком бурном размножении.
В перечень микроорганизмов, участвующих в развитии бактериального вагиноза, входят анаэробные бактерии Leptotrichia, Sneathia, Atopobium, а также условно-патогенные микробы Megasphaera, Clostridiales и др.
От классического вагинита (воспаления влагалища) вагиноз отличается отсутствием покраснения и отека тканей, также при этом не происходит выделения лейкоцитарного экссудата («сукровицы»).
Чем опасен бактериальный вагиноз?
Сегодня это самый распространенный дисбактериоз у представительниц прекрасного пола в возрасте от 15 до 44 лет. В целом с ним сталкивались 29% взрослых женщин, причем в половине случаев после лечения болезнь возвращается в течение года.
Это не безобидное заболевание. У беременных женщин бактериальный вагиноз (БВ) повышает вероятность преждевременных родов, появления на свет ребенка с недостатком веса и развития воспалительных заболеваний органов малого таза. На фоне разбушевавшихся бактерий и изменения рН влагалища возрастает угроза заражения инфекциями, передаваемыми половым путем, в том числе и вирусом иммунодефицита человека (ВИЧ) и вирусом папилломы человека. И это не говоря о психологических неудобствах и ограничениях, которые накладывает бактериальный вагиноз, когда он в разгаре.
Известно, что риски развития БВ возрастают, если женщина курит, часто меняет половых партнеров и не пользуется при этом презервативами. В развитии бактериального вагиноза винят и страсть к многократным подмываниям и спринцеваниям, разрушительно влияющим на микрофлору влагалища, а также использование внутриматочных спиралей для контрацепции. Но при этом вероятность заболевания снижается на фоне приема оральных контрацептивов с эстрогенами, которые положительно влияют на обитающих во влагалище лактобацилл.
«Женская» инфекция у мужчин
Несмотря на отсутствие влагалища, мужчины тоже являются привлекательным объектом для вышеперечисленных бактерий. Эти микробы прекрасно себя чувствуют в уретре и на слизистой оболочке полового члена. Попадают они туда во время полового акта с женщиной, страдающей от бактериального вагиноза. Обосновавшись на новой территории, бактерии активно размножаются и готовы переселиться на любой другой объект, с которым мужчина вступит в половой контакт.
Но мужчины становятся не только переносчиками и распространителями инфекции. Попутно при чрезмерном размножении патогенные бактерии могут приводить к уретриту – воспалению уретры, которая соединяется с мочевым пузырем и предназначена для выведения мочи из организма.
Надо отметить, что уретрит – довольно распространенное заболевание среди мужчин, и в 45% случае причина его остается неизвестной. Возможно, что бактериальный вагиноз – одна из таких причин.
Как проявляется заражение?
Нередко это заболевание протекает вообще без каких-либо клинических проявлений или со слабо выраженными симптомами, которые особо не мешают жить (и потому не лечатся). Чаще всего у женщин бактериальный вагиноз выглядит, как:
- резкое увеличение объема выделений из влагалища;
- выделения серо-белесого или желтоватого цвета;
- неприятный запах влагалища, усиливающийся после полового акта.
Когда развивается уретрит, под действие инфекции попадают мочевыводящие пути. У мужчин эта болезнь выглядит следующим образом:
- выделения из полового члена;
- боль и жжение при мочеиспускании;
- следы крови в моче или в сперме;
- зуд в области уретры и полового члена в целом.
Схожие симптомы наблюдаются и у женщин:
- избыточные выделения из влагалища;
- боль и жжение при мочеиспускании, при этом частота походов в туалет резко возрастает;
- зуд и раздражение в области влагалища.
Можно ли избавиться от бактериального вагиноза?
Бактериальный вагиноз лечат антибиотиками. Также для нормализации влагалищной микрофлоры могут назначаться пробиотики — интравлагалищные и пероральные.
Как было выше сказано, в половине случаев у женщин после лечения болезнь вспыхивает снова. Одна из самых частых причин рецидивов – непролеченный половой партнер, который остается источником инфекции. Следует понимать, что если презервативы не используются, то оба половых партнера имели возможность обменяться микрофлорой. И если симптомов заражения у одного из них нет, это вовсе не значит, что и бактерии на его половых органах не прижились. Они там есть, просто недостаточно активны. Но их хватит, чтобы снова заразить партнера по занятиям любовью.
При этом, несмотря на опасность бактериального вагиноза для беременных женщин, согласно последним научным данным, скрининг на выявление этого заболевания не рекомендуется проводить – если, конечно, нет явных симптомов. С таким заявлением в октябре 2019 года выступили эксперты U.S. Preventive Services Task Force (USPSTF). По их словам, если болезнь себя не проявляет, то вероятность преждевременных родов что при наличии бактериального вагиноза, что при его отсутствии будет одинаковой. А значит, не имеет смысла лечить беременную антибиотиками, которые при этом имеют различные побочные эффекты, возможно опасные для плода.
Есть и другой неприятный эффект длительного лечения антибиотиками: при этом повышается риск развития других инфекций, например, дрожжевых. Осенью 2019 года израильские ученые из Weizmann Institute of Science опубликовали результаты исследования, посвященного методу лечения бактериального вагиноза путем вагинальной трансплантации микробиома, то есть – путем пересадки влагалищной микрофлоры здоровых женщин. Предварительные эксперименты показывают, что в этом случаи угроза рецидива значительно меньше, чем при лечении антибиотиками. Но, как подчеркивают исследователи, важен тщательный отбор доноров, чтобы не занести вместе с ценными бактериями какую-нибудь патогенную инфекцию.
Выводы
- Если у женщины диагностирован бактериальный вагиноз, залогом ее полного выздоровления станет лечение и ее полового партнера. При отказе последнего от обследования и лечения он будет постоянно становиться для нее источником инфекции, превращая ее жизнь и свои отношения с ней в вялотекущий хронический кошмар.
- Кроме того, у самого мужчины повышаются риски развития уретрита и бактериальных других органов мочеполовой системы. А это уже прямая угроза его собственному здоровью.
Пройдите тест
Нет ли у вас простатита? Американская ассоциация урологов разработала интернациональный тест симптомов простатита, сокращенно IPSS. Его вопросы помогут вам определить, нет ли у вас увеличения простаты, а также могут стать хорошей подготовкой для визита к врачу.
Использованы фотоматериалы Shutterstock
- Bacterial vaginosis: A practical review. / Bagnall, P., Rizzolo, D. // Journal of the American Academy of Physician Assistants. = 2017. – 30(12)
- Draft Recommendation Statement: Bacterial Vaginosis in Pregnant Persons to Prevent Preterm Delivery: Screening. / // U.S. Preventive Services Task Force. = October 2019
- Vaginal microbiome transplantation in women with intractable bacterial vaginosis / Ahinoam Lev-Sagie, Debra Goldman-Wohl, Yotam Cohen, et al. // Nature Medicine. = 2019. – volume 25
- The Human Microbiome during Bacterial Vaginosis. / Onderdonk AB, Delaney ML, Fichorova RN. // Clin Microbiol Rev. = 2016 Apr. – 29(2)
Источник
Вагиноз – это состояние, при котором происходит нарушение микрофлоры влагалища. Средний возраст пациенток с вагинозом – 20-45 лет. Встречаемость заболевания в этой группе составляет 80%. Исходя из этих данных, можно сделать вывод, что вагинозом хотя бы раз в жизни страдает восемь женщин из десяти.
Болезнь не представляет опасности для жизни женщины, но может негативным образом отразиться на ее детородной функции. Часто даже после наступления беременности у пациенток с вагинозом случаются выкидыши. Если она донашивает ребенка, то заболевание грозит внутриутробным инфицированием плода, осложнениями после родоразрешения. Поэтому нужно знать основные причины и симптомы болезни, а также уметь с ней справляться.
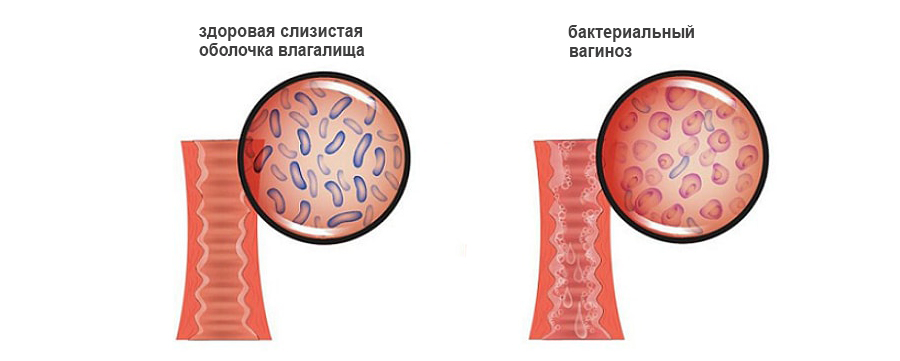
Содержание:
- Механизм развития вагиноза
- Причины вагиноза
- Симптомы вагиноза
- Диагностика вагиноза
- Влияние вагиноза на процесс зачатия и на беременность
- Профилактика вагиноза
Механизм развития вагиноза
Человек и микробная флора существуют в неделимом тандеме. Есть микробы, которые в процессе эволюции приспособились жить в организме человека и даже приносить ему пользу. Этот процесс носит название биоценоза. Такая флора представлена стабильным бактериальным составом. Некоторые бактерии заселяют исключительно дерму, другие проживают во рту, третьи – в желудочно-кишечном тракте. Такие бактерии приносят организму человека пользу, уничтожая вредоносную флору, вырабатывая витамины и стимулируя работу его иммунитета.
Во влагалище проживают лактобактерии. Они имеют вид небольших толстых палочек. Бактерии расщепляют гликоген, который находится в эпителии, выстилающем влагалище. В ходе этого процесса выделяется молочная кислота. За счет чего во влагалище поддерживается кислая среда. В ней гибнут патогенные микроорганизмы, что является нормой. В биоценозе влагалища на долю лактобактерий приходится 95-98% всей полезной микрофлоры.
Иногда случается так, что лактобактерии оказываются уничтожены. Тогда на их место приходят другие микробы. Кислая среда влагалища изменяется, что создает благоприятные условия для попадания в него патогенных микроорганизмов. Они могут передаваться половым путем, а могут размножаться сами по себе. В последнем случае говорят о неспецифическом вагинозе. На смену лактобактериям приходит флора, которая заселяет промежность, мочеиспускательный канал, перианальные складки. Микробы начинают быстро размножаться, но выполнять функции лактобактерий такая флора не в состоянии.
Изменение биоценоза влагалища приводит к тому, что в нем происходит сбой не только метаболических, но и иммунных процессов. Уменьшается продукция иммуноглобулина А. Именно это вещество не дает патогенам крепиться и проникать вглубь эпителиальной стенки органа. Сам эпителий пытается справиться с бактериями, что приводит к избыточному слущиванию его частиц. Этим объясняется увеличение объема выделений из влагалища при вагинозе. На место лактобактерий приходят анаэробные бактерии. Так называются микроорганизмы, которые способны поддерживать свою жизнедеятельность в бескислородной среде. Некоторые из них продуцируют аминокислоты и летучие жирные кислоты. Они расщепляются во влагалище до летучих аминов. Эти амины имеют неприятный запах, который напоминает запах рыбы.
Влагалищная среда из кислой становится щелочной. Нарушается обмен жиров, белков, минералов и углеводов, эпителий вырабатывает большее количество слизи. Это является первым признаком развивающего вагиноза. При этом сами стенки влагалища не воспалены. Все изменения имеют исключительно физиологический характер.
Причины вагиноза
Бактериальный вагиноз нельзя назвать половой инфекцией, так как во влагалище нет инфекционных представителей флоры. Такое заболевание называют неспецифическим вагинозом. Основная причина его развития – это изменение влагалищной среды, которое в дальнейшем приводит к дисбалансу микрофлоры.
Заместить лактобактерии способны самые разнообразные микробы.
В мазке могут быть обнаружены такие микроорганизмы, как:
Пептококки.
Бактероиды.
Мегасферы.
Пептострептококки.
Аптопобиум.
Лептотрихи.
Микоплазмы.
Гарднереллы.
Бактерии при нарушенном микробиоценозе влагалища начинают быстро размножаться, в 1 мл секрета их количество может достигать 1010. При этом для развития бактериального вагиноза должны иметься соответствующие условия. Поэтому выделяют 2 группы причин, которые могут стать толчком для развития заболевания. Они делятся на внутренние и внешние.
К внутренним факторам относят:
Гормональный дисбаланс в организме женщины с избыточной выработкой прогестерона.
Атрофия слизистой оболочки влагалища.
Дисбактериоз кишечника.
Ухудшение иммунитета.
Внешние факторы, которые сказываются на развитии заболевания:
Длительный прием антибиотиков.
Лечение препаратами, которые отрицательным образом сказываются на иммунитете. В первую очередь это касается цитостатиков и иммуносупрессоров.
Прохождение лучевой терапии при раковых заболеваниях.
Наличие постороннего предмета во влагалище, например, тампона, пессария, диафрагмы для предотвращения нежелательной беременности.
Применение средств со спермицидами.
Спринцевание, которое проводится слишком часто.
Погрешности в интимной гигиене.
Любая из перечисленных причин приводит к тому, что микробиоценоз влагалища нарушается. В дальнейшем это может спровоцировать вагиноз.
Во время беременности вагиноз развивается преимущественно из-за гормонального дисбаланса. Чтобы женщина имела возможность выносить ребенка, в ее организме повышается уровень прогестерона. Этот гормон способствует снижению уровня гликогена в клетках эпителия. Лактобактериям будет нечем питаться, они начинают погибать, что провоцирует изменение кислой среды влагалища на щелочную. Еще один эффект прогестерона – это снижение иммунитета, что создает благоприятную среду для размножения патогенной микрофлоры.
Симптомы вагиноза

Вагиноз не является половой инфекцией, но его симптомы часто напоминают именно ЗППП. Кроме того, вагиноз нередко возникает после смены полового партнера. Примерно через день после интимной близости у женщины появляются первые признаки дискомфорта. Случается это при условии, что интимная близость происходила без использования презерватива.
Когда причиной вагиноза становится прием антибактериальных препаратов, климакс или другой фактор, то половая жизнь не оказывает на его развитие какого-либо влияния.
Симптомы острого вагиноза можно выделить следующие:
Увеличение объема выделений из половых путей. Они становятся сероватого цвета, имеют однородную консистенцию. От них начинает исходить неприятный запах. Выделений становится больше после интимной близости, после менструации, после использования раздражающих средств для интимной гигиены.
Боль, которая возникает во время интимной близости.
Зуд и жжение в области наружных половых органов. Иногда этот симптом отсутствует вовсе.
Некоторые пациентки жалуются боль во время опорожнения мочевого пузыря.
Также боли могут возникать в области лобка.
Если вагиноз преследует женщин на протяжении 60 дней и более, а лечение не приносит желаемого облегчения, то говорят о хронической форме болезни. При этом у женщины чаще всего диагностируется гормональный дисбаланс. Осложнением вялотекущего вагиноза является атрофия слизистых оболочек влагалища.
Диагностика вагиноза
Чтобы подтвердить диагноз, нужно посетить гинеколога. Врач выполнит сбор анамнеза, выяснить основные жалобы женщины. Следующим этапом диагностики является осмотр на гинекологическом кресле. В ходе его проведения врач осуществляет забор слизи.
Факты, которые позволяют выставить предварительный диагноз «вагиноз»:
Возраст пациентки. Вагиноз чаще всего развивается у женщин 20-45 лет.
Недавняя смена полового партнера, либо перенесенная операция.
Недавний прием антибиотиков.
Наличие симптомов, характерных для вагиноза.
Во время гинекологического осмотра доктор оценивает наружные и внутренние половые органы. Если заболевание развивается из-за размножения условно-патогенной флоры, то цвет влагалища не изменяется, его стенки остаются однородного тона, признаки воспаления отсутствуют.
Выделения распределены по внутренней стенке влагалища неравномерно. Если заболевание находится в острой фазе, то цвет выделений сероватый, от них исходит неприятный запах.
Хронический вагиноз характеризуется выделениями желтого или зеленого цвета. Они густые, тягучие могут формироваться в творожные комки или сгустки. Иногда выделения пенятся.
В ходе осмотра доктор оценивает кислотность влагалища. Делает он это с помощью индикаторной полоски. Если у женщины вагиноз, то показатель превышает отметку 6.
Для подтверждения диагноза врач выполняет экспресс-тест. Мазок из влагалища наносят на стекло и смешивают с едким калием концентрацией 10%. При этом от забранной слизи начинает исходить резкий рыбный запах. В этом случае тест считается положительным.
Еще один мазок из влагалища отправляют в лабораторию. В нем будут обнаружены эпителиоциты. Это клетки слизистой оболочки влагалища, которые содержат грамвариабельные микробы. Сами клетки не имеют четких очертаний, становятся зернистыми. Уровень лактобактерий в мазке существенно снижен. При этом в нем будут обнаружены стрептококки, палочки и другая патогенная флора в значительных количествах.
Бактериальный посев мазка при подозрении на вагиноз выполняют редко, лишь тогда, когда необходимо точно выяснить, какие именно представители патогенной флоры заселяют влагалище.
Если есть подозрение на половые инфекции, выполняют исследование методом ПЦР.
Дифференциальную диагностику вагиноза проводят с такими заболеваниями, как: трихомонадный кольпит, неспецифический кольпит, кандидоз, гонорея.
Влияние вагиноза на процесс зачатия и на беременность

При бактериальном вагинозе женщина может забеременеть, так как заболевание не вызывает каких-либо патологических изменений в половых путях. Мужская сперма сама по себе имеет щелочную среду. Попав во влагалище с вагинозом, со сперматозоидами ничего не происходит.
После беременности условно-патогенная микрофлора может попасть в полость матки и привести к инфицированию плода. При этом ребенок будет отставать в развитии, не наберет нужную массу тела.
Иногда вагиноз становится причиной выкидыша, раннего излития околоплодных вод, появления на свет недоношенного малыша.
Также возрастают риски заражения крови во время родов. Особенно высока опасность для тех женщин, которые перенесли кесарево сечение.
Лечение вагиноза

Лечением вагиноза занимается гинеколог. Однако если у женщины имеются заболевания других систем органов, то ее могут направить на консультацию к эндокринологу или гастроэнтерологу. Лечение проводят на дому, в больницу пациентку не помещают.
Терапия направлена на уничтожение патогенной флоры во влагалище и на восстановление в нем нормальной микрофлоры, то есть лактобактерий. Важно не просто устранить симптомы вагинита, но и избавиться от причины, которая спровоцировала его развитие. Как показывает практика, прохождение одноэтапного лечения приводит к тому, что в 35-50% случаев заболевание рецидивирует. Чтобы этого не случилось, нужно строго придерживаться сроков терапии, которая должна быть поэтапной.
Сначала пациентке назначают антибиотики. Они позволяют уничтожить патогенную флору, которая заселила влагалище. С этой целью могут быть использованы такие препараты, как: Метронидазол, Клиндамицин, Тинидазол. Все эти средства проявляют губительную активность в отношении анаэробов.
Врачи указывают, что при неосложненном течении болезни лучше отдавать предпочтение местной антибактериальной терапии. Это позволит избежать множества побочных эффектов, которые такие препараты оказывают на организм в целом.
Терапия подбирается доктором в индивидуальном порядке:
Метронидазол. Препарат используют в форме геля концентрацией 0,75%. Его вводят во влагалище один раз в 24 часа. Курс лечения должен продолжаться не более 5 дней.
Клиндамицин гель с концентрацией основного действующего вещества 2%. Препарат вводят во влагалище 1 раз в 24 часа. Курс терапии составляет неделю.
Таблетки Тинидазол 2 г. Их принимают 1 раз в 24 часа. Курс лечения составляет 3 дня.
Клиндамицин в свечах 100 мг. Их вводят во влагалище 1 раз в 24 часа. Курс лечения должен продолжаться 3 дня.
Таблетки Метронидазол 2 г. Препарат принимают внутрь однократно.
Если вагиноз развивается у беременной женщины, то антибиотики ей назначают не ранее 2 триместра. Их используют в таблетированной форме. Лечение должно длиться 7 дней, но не дольше.
Во время прохождения терапии важно исключить любые спиртные напитки. Это касается даже незначительных доз алкоголя. Препараты, которые используют для лечения вагиноза, вступают в реакцию с этиловым спиртом и вызывают тяжелую интоксикацию организма. Ее симптомы схожи с признаками похмелья. У женщины усиливается слабость, наблюдается тремор рук и ног, повышается кровяное давление, возникают интенсивные головные боли. Пациентку тошнит и рвет.
В составе препарата Клиндамицин содержится жир, который способен повредить целостность презерватива. Вводить любые средства во влагалище нужно перед тем, как лечь спать. Это позволит препарату долгое время оставаться внутри организма женщины и не вытекать наружу.
Если у женщины имеется индивидуальная непереносимость антибактериальных средств, то для первоэтапной терапии ей назначают антисептики.
Это могут быть такие средства, как:
Гексикон. Необходимо будет вводить по 1 свече через каждые 12 часов. Курс лечения составляет 10 дней.
Мирамистин. Этим раствором орошают влагалище 1 раз в день. Курс лечения длится неделю.
Второй этап лечения вагиноза сводится к использованию препаратов, содержащих лактобактерии. Они позволяют привести в норму микрофлору влагалища. Их начинают использовать через 2-3 дня после завершения терапии антибиотиками.
С этой целью могут быть применены такие препараты, как:
Свечи Ацилакт. Их вставляют во влагалище по 1 штуке 2 раза в день. Курс терапии длится 5-10 дней.
Препарат Бифилиз. Его принимают внутрь по 5 доз 2 раза в день. Курс лечения длится 5-10 дней.
Свечи, содержащие противогрибковый компонент, женщинам не назначают. Их могут применять только в том случае, когда заболевание сопровождается патогенным ростом грибков рода Кандида. В этом случае используют препарат Клотримазол. Его вставляют во влагалище 1 раз в 24 часа. Лечение должно будет продолжаться 6 дней.
Специалисты настоятельно не рекомендуют заниматься самолечением. Если подобрать дозу неправильно, это может привести к резистентности патогенной микрофлоры. Справиться с таким заболеванием будет сложнее, также как и с хронической формой болезни. Поэтому при первых симптомах вагиноза нужно отправляться на прием к гинекологу.
Видео: врач-гинеколог Балацкая Юлия Фахрадинова о бактериальном вагинозе:
Профилактика вагиноза
Заболевание не передается половым ?