Вакцинация при кишечных инфекциях
Кишечные инфекции (КИ) – это многочисленная группа острых инфекционных заболеваний, вызываемых различными микроорганизмами (сальмонеллы, иерсинии, шигеллы, кампилобактерии, ротавирусы, норовирусы вирус гепатита А и другие) с преимущественным поражением желудочно-кишечного тракта. Большой удельный вес КИ составляют пищевые токсикоинфекции – когда в продуктах или блюдах накапливаются токсины различных микроорганизмов.
Одной из современных мер профилактики кишечных инфекций является вакцинация. Так для профилактики брюшного тифа взрослых применяется брюшнотифозная вакцина. Обязательной вакцинации (1 раз в 2- 3 года) подлежат лица, работающие в сфере коммунального благоустройства (водопроводчики, сантехники, дворники, работники спецавтохозяйств и другие).
Профилактикой острой дизентерии служит вакцина «Шигеллвак» которой можно прививать взрослых и детей с 3-х летнего возраста. Рекомендуется прививать этой вакциной взрослых, работающих в предприятиях общественного питания (повара, работники молочной промышленности и другие).
Защитой от заболевания вирусным гепатитом А служат вакцина: «ГЕП-А-ин-ВАК» (для детей старше 3-х лет и взрослых), «ВАКТА» (для детей старше 2-х лет и взрослых), «Хаврикс – 1440» для взрослых и «Хаврикс – 720» для детей (старше 1 года) и другие вакцины. Эффективность от 2-х прививок этими вакцинами сохраняется в течение 6 лет.
В последние годы широкую распространенность у детей в возрасте от 6 месяцев до 3-х лет получила ротавирусная инфекция. Для предупреждения заболевания этой инфекцией служит вакцина «РотаТек», прививать которая можно детей с 6 месячного возраста. Курс состоит из 3 этапов. Первый раз вакцину вводят, при достижении ребенком 6-12-недельного возраста. Следующие два раза вакцинируют с интервалами от 4 до 10 недель в зависимости от состояния здоровья ребенка. Вакцина «Ротарикс» разработана для детей с 1,5 месячного возраста. Вакцинация состоит из двух прививок, проводящихся с интервалом между ними не менее месяца.
Согласно данным официальной медицины, обе вакцины снижают риск возникновения тяжелых ротавирусных заболеваний почти на 90%, а от инфекции легкой и средней тяжести способны предохранить на 75-85%. Проведение вакцинирования за последние годы позволило снизить практически вдвое распространенность этой инфекции во всем мире. Делать прививку против ротавируса можно одновременно с прививками от других обязательных болезней (включая прививку от гепатита, полиомиелита, АКДС).
По всем вопросам вакцинации против кишечных инфекций можно обращаться в поликлиники по месту жительства и в краевой центр вакцинопрофилактики, работающего в Приморском краевом диагностическом центре по адресу: г. Владивосток, ул. Черемуховая, 11.
Источник
Острые кишечные инфекции (ОКИ) – обширная группа инфекционных заболеваний, сопровождающихся нарушением моторики желудочно-кишечного тракта с развитием диареи (поноса), интоксикации, а в ряде случаев – обезвоживания. ОКИ являются широко распространенной патологией, занимающей второе место (после острых респираторных инфекций) среди всех инфекционных заболеваний.
Возбудители ОКИ – многочисленная группа бактерий, вирусов, которые могут вызывать дисфункцию кишечника. Наиболее часто, из бактериальных ОКИ, в клинической практике встречаются заболевания обусловленные дизентерийными палочками (шигеллами), патогенными кишечными палочками (эшерихиями), кампилобактериями, иерсиниями. Из вирусных ОКИ наибольшее значение имеют ротавирусы, вирусы Норволк, аденовирусы. Данный перечень возбудителей ОКИ далеко не полон, многие из них недостаточно изучены, постоянно открываются все новые возбудители ОКИ.
Возбудители ОКИ устойчивы во внешней среде, могут длительное время сохраняться на руках, посуде, игрушках и предметах обихода, в почве и воде, загрязненных фекалиями больного. Некоторые из них способны размножаться в продуктах питания при комнатной или даже более низкой температуре. Они обычно погибают при кипячении и обработке дезинфицирующими средствами.
Заболеваемость ОКИ высока и регистрируется в течение всего года с подъемом в летне-осенний период. Болеют взрослые и дети, наиболее часто дети – в возрасте от 1 года до 7 лет. На долю детей приходится около 60-65% всех регистрируемых случаев. Летальность при ОКИ относительно невысока и наблюдается преимущественно у детей раннего возраста. Источник инфекции – больной человек или носитель возбудителей ОКИ. Наиболее опасны для окружающих больные легкими, стертыми и бессимптомными формами ОКИ. В детских коллективах источниками эпидемических вспышек нередко бывают работники пищеблоков.
Основной механизм передачи – фекально-оральный (когда возбудитель попадает в рот с мельчайшими частичками фекалий), реализующийся пищевым, водным и контактно-бытовым путями; значительно реже реализуется воздушно-пылевой путь.
Факторами передачи являются пища, вода, предметы обихода, игрушки, инфицированные фекалиями больного, в передаче некоторых инфекций имеют значение насекомые (мухи, тараканы). Заражению ОКИ способствуют антисанитарные условия жизни, несоблюдение правил личной гигиены, употребление загрязненных возбудителями ОКИ продуктов питания, хранившихся или готовившихся с нарушением санитарных правил.
Восприимчивость к ОКИ высокая. Риск заражения зависит от дозы попавшего в организм возбудителя, его вирулентности, а также от состояния барьерной и ферментативной функции желудочно-кишечного тракта и активности иммунной системы. Наиболее восприимчивыми к ОКИ являются дети раннего возраста, недоношенные, а также находящиеся на искусственном вскармливании. Иммунитет после ОКИ нестойкий, продолжительностью от 3 – 4 месяцев до 1 года, в связи с чем высока возможность повторных заболеваний. Периоды болезни: инкубационный – от нескольких часов до 7 дней, период разгара заболевания, период реконвалесценции (выздоровления). Длительность периодов может быть различной и зависит от этиологии, клинической формы болезни и тяжести заболевания.
Основными клиническими признаками острой кишечной инфекции являются: повышение температуры, боль в животе, жидкий стул, тошнота, рвота, слабость.
Для профилактики ОКИ необходимо:
1.Выбирать безопасные пищевые продукты.
Многие продукты, такие как фрукты и овощи, потребляют в сыром виде, в то время как другие — рискованно есть без предварительной обработки. Например, необходимо покупать пастеризованное, а не сырое молоко. Во время покупки продуктов имейте в виду, что цель их последующей обработки – сделать пищу безопасной и удлинить срок ее хранения. Определенные продукты, которые потребляются сырыми, требуют тщательной мойки, например, салат.
Нельзя употреблять продукты с истекшим сроком годности.
2. Тщательно готовить пищу.
Многие сырые продукты, главным образом, птица, мясо и сырое молоко, часто обсеменены патогенными микроорганизмами. В процессе варки (жарки) бактерии уничтожаются, но помните, что температура во всех частях пищевого продукта должна достигнуть 70°С. Если мясо все еще сырое у кости, то поместите его снова в духовку до достижения полной готовности. При готовке мяса или птицы их соки должны быть прозрачными, а не розовыми. Замороженное мясо, рыба и птица должны полностью размораживаться перед кулинарной обработкой, не размораживайте продукты при комнатной температуре.
3. Употреблять приготовленную пищу без промедления.
Когда приготовленная пища охлаждается до комнатной температуры, микробы в ней начинают размножаться. Чем дольше она остается в таком состоянии, тем больше риск получить пищевое отравление. Чтобы себя обезопасить, ешьте пищу сразу после приготовления.
4. Тщательно хранить пищевые продукты.
Не оставляйте приготовленную пищу при комнатной температуре более чем на 2 часа. Если Вы хотите после приготовления и употребления пищи сохранить оставшуюся ее часть, необходимо, чтобы она хранилась либо горячей (около или выше 60°С), либо холодной (в холодильнике). Не храните пищу долго, даже в холодильнике.
5. Тщательно подогревать приготовленную заранее пищу.
Это наилучшая мера защиты от микроорганизмов, которые могли размножиться в пище в процессе хранения (правильное хранение угнетает рост микробов, но не уничтожает их). Еще раз, перед едой, тщательно прогрейте пищу (температура в ее толще должна быть не менее 70°С). Держите приготовленные блюда горячими (не менее 60° – 70°С) вплоть до сервировки.
6. Избегать контакта между сырыми и готовыми или неподвергающимися при употреблении термической обработке (хлеб, сахар и т.п.) пищевыми продуктами.
Правильно приготовленная пища может быть загрязнена путем соприкосновения с сырыми продуктами. Это перекрестное загрязнение может быть явным, когда например, сырое мясо соприкасается с готовой пищей, или может быть скрытым: например, нельзя использовать одну и ту же разделочную доску и нож для приготовления сырого и вареного (жареного) мяса (птицы). Для обработки сырых и вареных (жареных) продуктов пользуйтесь отдельными, отличимыми друг от друга и несоприкасающимися между собой, разделочными досками и ножами. Невыполнение данной рекомендации может привести к заражению продуктов и росту в них микроорганизмов с последующим пищевым отравлением.
7. Чаще мыть руки.
Тщательно мойте руки после посещения туалета, перед приготовлением еды и после каждого перерыва в процессе готовки. После разделки сырых продуктов, таких как рыба, мясо или птица, опять вымойте руки с мылом, прежде чем приступить к обработке других продуктов. А если у Вас имеется инфицированная царапина (ранка) на руке, то обязательноперевяжите ее или наложите пластырь прежде, чем приступить к приготовлению пищи.
8. Содержать кухню в идеальной чистоте.
Так как пища легко загрязняется, любая рабочая поверхность, используемая для ее приготовления, посуда, разделочный инвентарь должны быть абсолютно чистыми.
9. Хранить пищу защищенной от насекомых, грызунов, которые часто являются переносчиками микроорганизмов, вызывающих различные ОКИ. Для надежной защиты продуктов храните их в плотно закрывающихся банках (контейнерах).
10. Использовать чистую воду. Чистая вода исключительно важна как для питья, так и для приготовления пищи, мытья посуды. Для питья используйте только кипяченую или бутилированную воду.
Кроме вышеуказанной неспецифической профилактики ОКИ существует специфическая профилактика (вакцинация) против таких инфекций, как дизентерия и ротавирусная инфекция.
Вакцинация против дизентерии введена в Национальный календарь профилактических прививок по эпидемическим показаниям. Вакцинации подлежат работники инфекционных стационаров и бактериологических лабораторий, лица занятые в сфере общественного питания и коммунального благоустройства, дети, посещающие детские учреждения и отъезжающие в оздоровительные лагеря (по показаниям). По эпидемическим показаниям прививки проводят при угрозе возникновения эпидемии или эпидемической вспышки.
В 2009 году ВОЗ рекомендовала включение вакцинации против ротавирусной инфекции в национальные календари прививок. В нашем календаре профилактических прививок вакцинация против ротавирусной инфекции пока не предусмотрена.
Материал подготовлен отделом эпидемиологического надзора Управления Роспотребнадзора по Архангельской области с использованием СП 3.1.1.1117-02 «Профилактика острых кишечных инфекций», Постановления Главного государственного санитарного врача РФ от 19.03.2010 г. №21 «О профилактике острых кишечных инфекций», письма Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека от 03.06 2011 года №01/6832-1-22 «О направлении памятки по профилактике ОКИ».
Источник
Ротавирусная инфекция относится к категории острых заболеваний. Для предотвращения заболевания существует один проверенный способ – прививка от ротавируса. В особенностях и правилах вакцинации разберемся далее.
Виды вакцины против ротавирусной инфекции
Любая вакцина против ротавируса содержит живые аттенуированные штаммы природного происхождения.
Сегодня на мировой рынке медицинских препаратов представлено два вида медикаментов, используемых для прививок:
- «Ротатек» (RotaTeq, ТМ Merck, США) – живая вакцина ослабленного действия из пяти составляющих. Ее получают посредством комбинации человеческого и бычьего штамма. Главное отличие от другого препарата является состав, в котором вместо одного содержится пять серотипов кишечного ротавируса.
- «Ротарикс» (Rotarix, ТМ GlaxoSmithKline, Бельгия), – однокомпонентная живая вакцина на основе человеческого штамма.
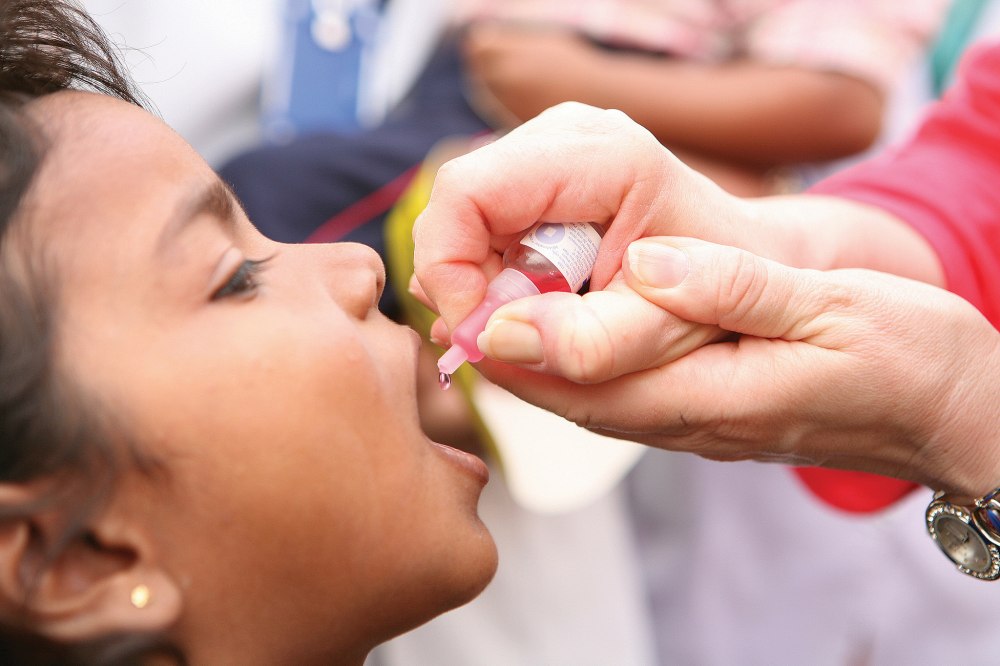
Оба препарата применяются перорально, так как реализуются в виде капель. Вакцина вводится посредством одноразового специального аппликатора. Сняв защитный колпачок, содержимое кладут ребенку за щеку.
Схема вакцинации
В зависимости от варианта препарата для проведения прививки против ротавируса, используется двойная или тройная схема вакцинации. Прививка с применением первого медикамента делается дважды в год; со вторым – трижды.
И при первом, и при втором варианте важно, чтобы прививка против инфекции проводилась через равный промежуток времени. Например, младенцу вводят «Ротарикс» в 2 месяца, затем — 4, заключение курса – в 6 месяцев. Эффект, т.е. стойкость иммунитета к болезни, появляется только после 2 введения дозы.
Первая прививка от кишечного гриппа делается младенцу в период от 6 до 14 недель. Рекомендуется использовать один и тот же препарат, только при необходимости можно закончить другим препаратом. Прививают детей только после осмотра педиатра. Никакой другой подготовки для вакцинации малыша не требуется. Прививают только малышей. Прививка от ротавирусной инфекции взрослым практически не делается.
Противопоказания
Основными противопоказаниями для вакцинации от ротавирусной инфекции являются:
- наличие острого или тяжелого заболевания;
- аллергическая реакция или повышенная чувствительность к компонентам препарата при первой вакцинации;
- различные нарушения работы, а также врожденные отклонения развития желудочно-кишечного тракта.
Также с осторожностью использовать вакцину необходимо детям со сниженным иммунитетом, малышам с онкологическими заболеваниями, врожденными серьезными болезнями, не рекомендуется вакцинировать ребенка, которому проводится иммунодепрессантная терапия.
Важно! При проведении ротавирусной прививки нет необходимости изменять режим питания ребенка, следовательно, — отменять грудное вскармливание не стоит. Кроме того, делать прививку от инфекции ротавируса можно одновременно с профилактическими мерами для других болезней. Например, ее можно комбинировать с вакцинациями от гепатита, полиомиелита, АКДС, однако проводить вакцинацию от кишечного гриппа вместе с БЦЖ запрещено.
Зачем делать прививку от ротавируса
Сегодня в медицинской практике не существует единой общепринятой терапии ротавирусной инфекции. По этой причине ВОЗ рекомендует включить в национальные программы оздоровления населения вакцинацию против кишечной инфекции.
Ротавирусная кишечная инфекция носит как спорадический, так и эпидемический характер. Большинство пациентов, страдающих от данного заболевания, — это дети возрастом от полугода до 7 лет. Взрослые болеют кишечным гриппом реже, так как у них более сильный, уже сформированный иммунитет.
Основной способ передачи болезни – бытовой, а точнее – «фекально-оральный» или «болезнь грязных рук».
В настоящее время ротавирусная вакцина во многих странах (более 60) включена в национальные прививочные календари. За 5 летнюю историю использования прививок отмечается, что инфицированность людей сократилась, а смертность от кишечных инфекций понизилась.
Известный врач, Комаровский, основываясь на статистических данных, заявил, что относится к ней положительно. Он утверждает, что данный метод профилактики помогает предотвратить развитие болезни в 70-80% случаях, а также защитить от тяжести протекания ротавирусной инфекции — в 95-100%. В одной из программ доктор выразился достаточно четко: «Прививка от ротавируса спасает множество маленьких жизней».
Единого ответа на вопрос, стоит ли делать прививку от ротавируса, нет. На этот счет в медицине существует два противоположных мнения:
- Прививка от ротавируса не является обязательной, так как иммунитет самостоятельно может вырабатывать антитела, необходимые для борьбы с заболеванием. (Защита формируется только после одно- или двухразового перенесения болезни, и именно по этой причине вакцинация взрослым не проводится).
- Делать прививку нужно обязательно в связи со сложностью и тяжестью тяжелым течения болезни. Такая симптоматика болезни как сильное обезвоживание, общая интоксикация организма может привести к негативным, а иногда и летальным, последствиям.
Исходя из отсутствия 100 % ответа на вопрос о вакцинации, решение о необходимости прививки своему ребенку родителю принимают самостоятельно.
Возможные побочные эффекты
Польза вакцинации перевешивает всевозможные риски побочных эффектов. Как показывает практика, прививка хорошо переносится детьми в любом возрасте. Вакцины от ротавируса безопасны и эффективны для применения даже для недоношенных и ВИЧ-инфицированных младенцев.
Вероятность побочных реакций на введение препарата – средняя. Один из побочных эффектов – это аллергия, которая проявляется моментально – в течение двух часов после вакцинации.
Крайне редко вакцина может спровоцировать:
- нарушение сна и режима дня, гипервозбудимость, плачь, капризность;
- осиплость голоса, ринорею;
- потерю аппетита;
- расстройства ЖКТ: диарея, запор, тошнота, рвота, газообразование, боль в животе (пищеварительная система);
- судороги;
- повышение температуры тела.
Помимо вакцинации к профилактическим мерам ротавируса относится соблюдение санитарных и гигиенических норм, употребление очищенной воды и качественной пищи, соблюдение правил обработки и приготовления пищи.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник