Виды кишечных анастомозов оперативная техника
Оглавление темы “Оперативная хирургия: Кишечные швы.”:
- Кишечные швы. Кишечный шов. Требования к кишечному шву.
- Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
- Ушивание раны тонкой кишки. Принципы ушивания ран толстой кишки.
- Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
Кишечные швы. Кишечный шов. Требования к кишечному шву.
В основе большинства операций на желудочно-кишечном тракте лежит кишечный шов. Под термином «кишечный шов» подразумевают все виды швов, накладываемых на стенку полого органа желудочно-кишечного тракта (пищевод, желудок, кишечник), а также и на другие полые органы, имеющие брюшинный покров, мышечную оболочку, подслизистый слой и слизистую оболочку (жёлчный и мочевой пузырь).
Главные требования к кишечному шву:
— кишечный шов должен быть прочным, т.е. после наложения шва края сшитых органов не должны расходиться;
— кишечный шов должен быть герметичным. При этом следует иметь в виду герметичность механическую, не допускающую вытекания из просвета органа ни капли его содержимого, и герметичность биологическую, не допускающую выхода микрофлоры из полости органа,
— кишечный шов должен обеспечивать хороший гемостаз;
— кишечный шов не должен суживать просвет полого органа;
— кишечный шов не должен препятствовать перистальтике.
Выполнение этих требований возможно только с учётом анатомо-физиологических свойств полых органов брюшинной полости. Первое из них — способность брюшины склеиваться и в последующем срастаться в месте повреждения или при плотном прижатии двух листков друг к другу. Второе — футлярное строение стенки желудочно-кишечного тракта. Различают 4 основных слоя стенки желудочно-кишечного тракта: слизистую оболочку; подслизистый слой; мышечную оболочку; серозную оболочку (на пищеводе — адвентициальную). Первые два слоя отделены от следующих рыхлой соединительной тканью, в результате чего они могут скользить по отношению друг к другу. Это очень заметно при вскрытии просвета полого органа: слизистый и подслизистый слои выворачиваются кнаружи под тягой мышечного слоя. В связи с этим, а также из-за красного цвета слизистой оболочки, вывернутые края разреза кишки называют «губами». Образование «губ» иногда затрудняет чёткую визуализацию каждого слоя при наложении кишечного шва.
Самым прочным является подслизистый слой. Остальные слои, включая мышечный, легко прорезаются даже при небольшом натяжении. Для обеспечения прочности и механической герметичности кишечный шов обязательно должен проходить через подслизистый слой.
В подслизистом слое располагается большинство кровеносных сосудов органа, из-за чего при его рассечении возникает кровотечение. Шов, проходящий через подслизистый слой, должен обеспечивать гемостаз.
Из-за тесной связи подслизистого и слизистого слоев очень трудно при наложении кишечного шва пройти, не задев слизистую оболочку, и, следовательно, не инфицировав шовный материал. Кишечный шов, захватывающий подслизистый и слизистый слои, называется сквозным (шов Черни), он может обеспечить прочность и механическую герметичность, но не обеспечивает герметичности биологической, так как через прокол стенки и вдоль шовной нити микроорганизмы могут выходить из просвета кишки на поверхность брюшины.
Шов Ламбера. Двухрядный шов Альберта. Шов Шмидена.
Добиться биологической герметичности можно, использовав способность брюшины склеиваться при тесном сближении. Это качество использовал Ламбер, предложивший накладывать так называемые чистые серозно-серозные швы. Однако скоро выяснилось, что шовный материал быстро прорезает тонкую брюшину. В дальнейшем стали использовать немного более прочный серозно-мышечный шов, который тоже называют швом Ламбера.
Итак, в процессе разработки оптимального кишечного шва выяснилось, что сшивание только одного слоя (слизисто-подслизистого или серозно-мышечного) не обеспечивает выполнения всех требований к кишечному шву. Альберт предложил двухрядный шов.
Первый ряд швов при этом проходит через все слои стенки кишки, обеспечивая прочность и механическую герметичность. Второй ряд швов — серозно-мышечный шов Ламбера — в дополнение к этому обеспечивает и герметичность биологическую.

Хороший гемостаз может быть получен при использовании непрерывного обвивного шва через все слои, так как при этом сдавливаются все проходящие в стенке кишки сосуды. Такой же эффект получается и при использовании непрерывного вворачивающего шва Шмидена.
Однако в этом случае вокруг сшиваемых участков кишки образуется ригидная петля из шовного материала, мешающая прохождению перистальтической волны. Чтобы исключить этот фактор, стали пользоваться рассасывающимся шовным материалом, сначала кетгутом, а в последнее время и синтетическим, например, викрилом. После рассасывания шовного материала петля исчезает. Для того, чтобы такая петля не обра зовывалась при наложении второго серозно-мышечного, ряда швов, его делают прерывистым узловым. Материал при этом существенной роли не играет. Для наложения второго ряда швов используют и шёлк, и синтетические нерассасывающиеся нити.
Для того, чтобы не сузить просвет кишки, при её рассечении разрез ведут косо, что увеличивает диаметр сшиваемой части, и при естественном и неизбежном сужении просвета за счёт двойной стенки сшиваемого участка он в конце концов остаётся неизменным.
В последнее время многие хирурги стали отдавать предпочтение узловым сквозным швам (первый ряд шва Альберта). Это связано с использованием электроножа для рассечения стенки кишки. При проведении разреза коагулируются все слои стенки кишки и кровотечения из подслизистого слоя не возникает, что снимает необходимость гемостаза.
Видео урок техники наложения кишечного шва Ламбера
Ушивание раны тонкой кишки. Принципы ушивания ран тонкой кишки.
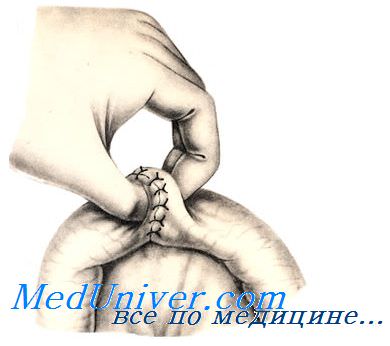
При небольшом дефекте кишечной стенки (длиной до 1 см) вокруг раны накладывают однорядный кисетный шов. При этом используют нерассасывающийся шовный материал и проводят лигатуру только через серозный и мышечный слои кишечной стенки.
Придерживая стенку кишки анатомическим пинцетом, накладывают стежки длиной 0,2 см с промежутками по 0,4 см по окружности на расстоянии 0,5 см от края раны. Игла должна войти в серозную оболочку, пройти через мышечную и выйти обратно со стороны серозной. После наложения стежков по всей окружности концы нити связывают одним полуузлом, но не затягивают его.
Ассистент анатомическим пинцетом захватывает край раны и погружает его по мере затягивания узла. Затем одновременно плавно удаляют пинцет и окончательно затягивают первый узел. Его закрепляют вторым (фиксирующим) узлом.
При неудачном удалении пинцета между складками серозной оболочки могут выступать участки слизистой оболочки. В этом случае показано наложение дополнительного серозно-мышеч-ного Z-образного шва.
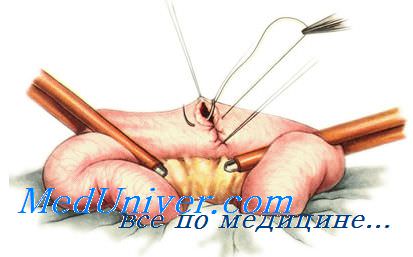
При ушивании раны кишки длиной более 1 см используют обычно двухрядные швы. Если рана расположена в продольном направлении, ее нужно перевести в поперечное с помощью нитей-держалок во избежание суживания просвета. С их помощью ассистент осторожно растягивает края раны и в этом положении фиксирует до конца ушивания раны.
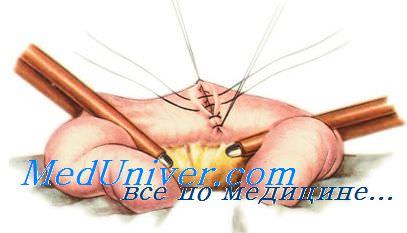
Первый ряд двухрядного шва — узловой или непрерывный краевой сквозной шов. Он обеспечивает герметичность, прочность, гемостаз, но будет инфицированным, так как проходит через просвет кишки. Чаще всего накладывают вворачивающий непрерывный шов по Шмидену («скорняжный») кетгутовой нитью. Зафиксировав узлом длинную нить у угла кишечной раны, накладывают стежки через всю толщу кишечной стенки на 0,3—0,4 см от края раны попеременно со стороны слизистой оболочки каждого края раны, расстояние между стежками 0,5 см.
После ушивания раны остается один конец нити, при помощи которого надо сформировать узел и закрепить шов. Для этого при прошивании последнего стежка нить не протягивают до конца, надо оставить незатянутой последнюю петлю, по длине равную оставшемуся свободному концу нити. Сблизив обе половины петли (т. е. соединив их), их связывают простым узлом со свободным концом.
Стерильность шва обеспечивается наложением второго ряда узловых асептических перитонизирующих серозно-мышечных швов (Ламбера).
Кишечные анастомозы. Анастомоз конец в конец. Анастомоз бок в бок.
Соединение пересечённых участков кишки называется кишечным анастомозом. Кишечные анастомозы накладывают по типу конец в конец, бок в бок, конец в бок и бок в конец.
Анастомоз конец в конец — прямое соединение концов полых органов с наложением двухрядного шва Альберта. Первый ряд швов — сквозной непрерывный или узловой кетгутом, второй — узловые серозно-мышечные швы Ламбера. При сшивании участков толстой кишки используют трёхрядный шов. Третьим рядом является ещё один ряд швов Ламбера. Анастомоз конец в конец более физиологичен и поэтому широко применяется при различных операциях.
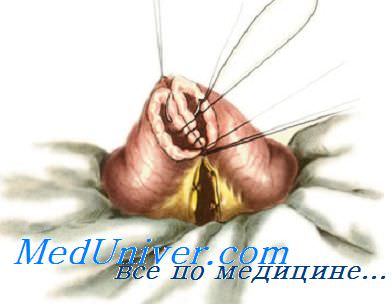
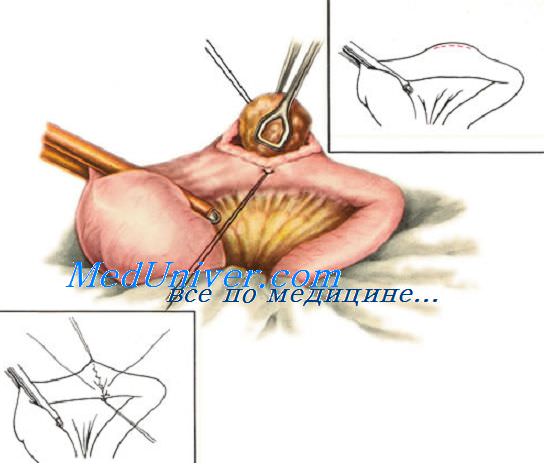
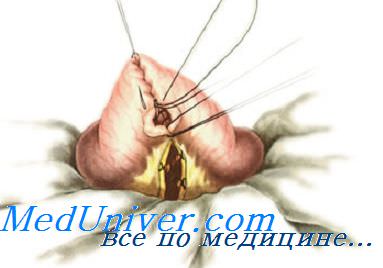
При анастомозе бок в бок на соединяемых участках кишки сначала делают две наглухо закрытые культи. Для их образования свободный конец кишки перевязывают и погружают в кисетный шов (см. рис. 8.55). Культи располагают изоперистальтически по отношению друг к другу, на прилежащих боковых поверхностях скальпелем делают отверстия, которые сшивают также двухрядным швом. При этом виде анастомоза нет опасности сужения, так как ширина анастомоза не ограничена диаметром сшиваемых кишок и может свободно регулироваться.
Анастомоз конец в бок применяется при соединении отрезков желудочно-кишечного тракта разного диаметра: при резекции желудка и при соединении тонкой кишки с толстой.
Видео урок техники наложения кишечного анастомоза конец в конец
Видео урок топографической анатомии и оперативной хирургии брюшной полости. Кишечные швы
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
В анатомии естественными анастомозами называются соустья крупных и мелких сосудов с целью усиления кровоснабжения органа или его поддержки при тромбозе одного из направлений кровотока. Анастомоз кишечника — искусственное соединение, созданное хирургом, двух концов кишечной трубки или кишки и полого органа (желудка).
Цель создания такой структуры:
- обеспечение прохождения пищевого комка в более нижние отделы для непрерывности пищеварительного процесса;
- формирование обходного пути при механическом препятствии и невозможности его удаления.
Операции позволяют спасти множество пациентов, обеспечить им довольно хорошее самочувствие или оказать помощь для продления жизни в случае неоперабельной опухоли.
Какие виды анастомозов используются в хирургии?
По соединенным частям различают анастомоз:
- пищеводнокишечный – между концом пищевода и двенадцатиперстной кишкой минуя желудок;
- желудочнокишечный (гастроэнтероанастомоз) – между желудком и кишкой;
- межкишечные.
Третий вариант – обязательный компонент большинства операций на кишечнике. Среди этого вида выделяют анастомозы:
- тонкотолстокишечный,
- тонкотонкокишечный,
- толстотолстокишечный.
Кроме того, в абдоминальной хирургии (раздел связанный с операциями на органах живота) принято в зависимости от техники выполнения соединения приводящего и отводящего участков различать определенные виды анастомозов:
- конец в конец;
- бок в бок;
- конец в бок;
- бок в конец.
Каким должен быть анастомоз?
Созданный анастомоз должен соответствовать ожидаемым функциональным целям иначе нет смысла оперировать больного. Основными требованиями являются:
- обеспечение достаточной ширины просвета, чтобы сужение не препятствовало прохождению содержимого;
- отсутствие или минимальное вмешательство в механизм перистальтики (сокращения мышц кишечника);
- полная герметичность швов, обеспечивающих соединение.

Если один специалист не может решить, как поступить с пациентом, собирают консилиум
Хирургу важно не только определить, какой вид анастомоза будет наложен, но и каким швом скреплять концы. При этом учитываются:
- отдел кишечника и его анатомические особенности;
- наличие воспалительных признаков в месте операции;
- кишечные анастомозы требуют предварительной оценки жизнеспособности стенки, врач внимательно исследует ее по цвету, возможности сокращаться.
Наиболее часто используются классические швы:
- Гамби или узловой – проколы иглы делают через подслизистый и мышечный слои, не захватывая слизистый;
- Ламбера – сшивается серозная оболочка (наружная по отношению к кишечной стенке) и мышечный слой.
Описание и характеристика сути анастомозов
Формированию анастомоза кишечника, как правило, предшествует удаление части кишки (резекция). Далее возникает необходимость соединить приводящий и отводящий концы.
Тип «конец в конец»
Используется для сшивания двух одинаковых отрезков толстой кишки или тонкой. Выполняется двух– или трехрядным швом. Считается наиболее выгодным с точки зрения соблюдения анатомических особенностей и функций. Но технически сложен для выполнения.
Условием соединения является отсутствие большой разницы в диаметре сопоставляемых участков. Тот конец, который меньше по просвету, надрезается для полного соответствия. Способ используется после резекции сигмовидной кишки, в лечении кишечной непроходимости.

Сначала формируется задняя стенка анастомоза, затем — передняя
Анастомоз «конец в бок»
Метод применяется для соединения участков тонкой кишки или с одной стороны – тонкой, с другой – толстой. Обычно подшивается тонкая кишка к боковой стороне стенки толстого кишечника. Предусматривает 2 этапа:
- На первом этапе образуют плотную культю из конца отводящей кишки. Другой (открытый) конец прикладывается к предполагаемому месту анастомоза сбоку и подшивается по задней стенке швом Ламбера.
- Затем делается надрез вдоль отводящей кишки по длине равной диаметру приводящего участка и прошивают непрерывным швом переднюю стенку.
Применяется при разных сложных операциях, например, после полного удаления (экстирпации) пищевода с соседними лимфоузлами и жировой клетчаткой.
Тип «бок в бок»
Отличается от предыдущих вариантов предварительным «глухим» закрытием двухрядным швом и формированием культей из соединяемых кишечных петель. Конец, выше расположенной культи, боковой поверхностью соединяется с нижележащим участком швом Ламбера, который по длине в 2 раза больше диаметра просвета. Считается, что технически выполнение такого анастомоза наиболее легкое.
Может применяться как между однородными отделами кишечника, так и для связи разнородных участков. Основные показания:
- необходимость резекции большого участка;
- опасность перерастяжения в зоне анастомоза;
- малый диаметр соединяемых участков;
- формирование соустья между тонкой кишкой и желудком.
К преимуществам метода относят:
- отсутствие необходимости в зашивании брыжеек разных участков;
- плотное соединение;
- гарантированное предупреждение образования кишечного свища.

При анастомозе «бок в бок» предварительное создание культей относится к недостаткам методики
Тип «бок в конец»
Если выбирается этот вид анастомоза, это означает, что хирург предполагает вшить конец органа или кишечника после резекции в созданное отверстие на боковой поверхности приводящей кишечной петли. Чаще применяют после резекции правой половины толстого кишечника для соединения тонкой и толстой кишки.
Соединение может иметь продольное или поперечное (более предпочтительное) направление по отношению к главной оси. В случае поперечного анастомоза пересекается меньше мышечных волокон. Это не нарушает волну перистальтики.
Предупреждение осложнений
Осложнениями анастомозов могут быть:
- расхождение швов;
- воспаление в зоне анастомоза (анастомозит);
- кровотечение из поврежденных сосудов;
- формирование свищевых ходов;
- образование сужения с кишечной непроходимостью.
Чтобы избежать спаек и попадания кишечного содержимого в брюшную полость:
- участок операции обкладывается салфетками;
- разрез для сшивания концов осуществляется после пережатия кишечной петли специальными кишечными жомами и выдавливания содержимого;
- ушивается надрез брыжеечного края («окна»);
- пальпаторно определяется проходимость созданного анастомоза до завершения операции;
- в послеоперационном периоде назначаются антибиотики широкого спектра;
- в курс реабилитации обязательно входит диета, лечебная физкультура и дыхательная гимнастика.
Современные способы защиты анастомозов
В ближайшем послеоперационном периоде возможно развитие анастомозита. Его причиной считают:
- воспалительную реакцию на шовный материал;
- активацию условно патогенной флоры кишечника.
Воспаление в области анастомоза влечет за собой несостоятельность швов, поэтому так важно защитить область оперативного вмешательства.
Для лечения последующего рубцового сужения пищеводного анастомоза применяют установку с помощью эндоскопа полиэстеровых стентов (расширяющихся трубок, поддерживающих стенки в расширенном состоянии).
С целью укрепления швов в абдоминальной хирургии используются аутотрансплантаты (подшивание собственных тканей):
- из брюшины;
- сальника;
- жировых подвесок;
- брыжеечного лоскута;
- серозно-мышечного лоскута стенки желудка.
Однако, многие хирурги ограничивают использование сальника и брюшины на питающей ножке с кровоснабжаемым сосудом только последним этапом резекции толстой кишки, поскольку считают приведенные способы причиной послеоперационных гнойных и спаечных процессов.

Процесс наложения анастомоза – кропотливая работа
Большим одобрением пользуются различные протекторы с лекарственным наполнением для подавления местного воспаления. К ним относится клей с биосовместимым антимикробным содержимым. В него для защитной функции включены:
- коллаген;
- эфиры целлюлозы;
- поливинилпирролидон (биополимер);
- Сангвиритрин.
А также антибиотики и антисептик:
- Канамицин;
- Цефамезин;
- Диоксидин.
Хирургический клей становится жестким при отвердевании, поэтому возможно сужение анастомоза. Более перспективными считаются гели и растворы гиалуроновой кислоты. Это вещество представляет собой природный полисахарид, выделяется органическими тканями и некоторыми бактериями. Входит в состав клеточной стенки кишечника, поэтому идеально для ускорения регенерации тканей анастомоза, не вызывает воспаления.
Гиалуроновая кислота включена в биосовместимые саморассасывающиеся пленки. Предлагается модификация ее соединения с 5-аминосалициловой кислотой (вещество относится к классу нестероидных противовоспалительных средств).
Несмотря на защиту и достаточно разработанную технику хирургических вмешательств, часть пациентов требует лечения после операции с техникой анастомозирования. Рассмотрим меры по терапии некоторых из них.

Кишечный жом наложен по продольной оси, позволяет безопасно выделить необходимый для резекции участок
Послеоперационный атонический запор
Особенно часто копростаз (застой кала) появляется у пожилых больных. Даже недлительный постельный режим и диета у них нарушают функцию кишечника. Запор может носить характер спастического или атонического. Потеря тонуса снимается по мере расширения диеты и повышения физической активности.
Для стимуляции кишечника на 3–4 день назначают очистительную клизму в небольшом объеме с гипертоническим солевым раствором. Если пациенту необходимо длительное исключение приема пищи, то применяют внутрь вазелиновое масло или Мукофальк.
При спастическом запоре необходимо:
- снять боль медикаментами с анальгезирующим действием в виде ректальных свечей;
- понизить тонус сфинктеров прямой кишки с помощью препаратов спазмолитической группы (Но-шпы, Папаверина);
- для размягчения каловых масс делают микроклизмы из теплого вазелинового масла на растворе фурацилина.
Стимуляцию стула можно проводить с разрешения врача слабительными средствами разного механизма действия.
Секреторно-противовсасывающими считаются:
- листья сенны,
- кора крушины,
- корень ревеня,
- Бисакодил,
- касторовое масло,
- Гуталакс.
Осмотическим действием обладают:
- глауберова и карловарская соль;
- сульфат магния;
- лактоза и лактулеза;
- Маннитол;
- Глицерин.
Слабительные, увеличивающие количество клетчатки в толстой кишке — Мукофальк.
Раннее лечение анастомозита
Для снятия воспаления и отечности в зоне швов назначают:
- антибиотики (Левомицетин, аминогликозиды);
- при локализации в прямой кишке – микроклизмы из теплого фурацилина или путем установки тонкого зонда;
- мягкие слабительные на основе вазелинового масла;
- пациентам рекомендуется прием до 2 л жидкости, включая кефир, морс, кисель, компот для стимуляции пассажа кишечного содержимого.
Если формируется непроходимость кишечника
Возникновение непроходимости может вызвать отечность зоны анастомоза, рубцовое сужение. В случае острых симптомов проводится повторная лапаротомия (разрез в области живота и вскрытие брюшной полости) с устранением патологии.
При хронической непроходимости в отдаленном послеоперационном периоде назначается интенсивная антибактериальная терапия, снятие интоксикации. Пациент обследуется с целью решения вопроса о необходимости оперативного вмешательства.

Любые осложнения требуют проведения лечения
Технические причины
Иногда осложнения связаны с неумелым или недостаточно квалифицированным проведением операции. К этому приводит чрезмерное натяжение шовного материала, лишнее наложение многорядных швов. В месте соединения выпадает фибрин и формируется механическая непроходимость.
Анастомозы кишечника требуют соблюдения техники операции, внимательного учета состояния тканей, мастерства хирурга. Их накладывают в результате хирургического вмешательства только при отсутствии консервативных способов лечения основного заболевания.
Источник
