Врожденная кишечная непроходимость исаков
Глава 5 • Пороки развития и заболевания брюшной стенки | ^ 301 |
Диагностика
Диагностика, как правило, не вызывает затруднений и не требует дополнительного обследования.
Лечение
Примерно в 60% случаев у детей в процессе роста происходит са моизлечение, наступающее обычно к 2-3 годам. Укреплению мышц передней брюшной стенки и закрытию расширенного пупочного кольца способствуют ежедневный массаж и гимнастика, проводимые родителями с 1 мес жизни. Укладывание ребёнка на живот за 15-20 мин до кормления способствует повышению общего тонуса и разви тию мышц, в том числе и брюшного пресса. После года продолжают комплекс упражнений ЛФК, также направленный на укрепление мышц брюшного пресса. Рекомендуют плавание.
Оперативное вмешательство — грыжесечение и пластика пупоч ного кольца — показано после 5 лет. В тех случаях, когда пупочное кольцо имеет плотный фиброзный край и не закрывается несмотря на консервативное лечение, оперативное лечение можно выполнить в более ранние сроки. При отсутствии противопоказаний оператив ное вмешательство можно провести амбулаторно в специализирован ном стационаре.
5.8. Грыжа б е л о й л и н и и ж и в о т а
Грыжа белой линии живота возникает вследствие небольших де фектов апоневроза, располагающихся около срединной линии межfty пупком и мечевидным отростком. Часто встречают грыжи, распо ложенные непосредственно над пупком, — параумбиликальные. Пупочное кольцо при этом бывает полностью замкнутым. При внеш нем осмотре ребёнка параумбиликальную грыжу трудно отличить от пупочной, но пальпация грыжевого кольца легко позволяет опреде лить, что оно находится над пупком.
Клиническая картина
Грыжи белой линии живота обычно выявляют у детей старше 2- 3 лет жизни. Грыжевое выпячивание бывает разных размеров. По сред ней линии живота определяется округлое гладкое эластическое без-
3 02 • Хирургические болезни детского возраста • Раздел II
болезненное, легко вправимое образование. Часто в дефект апонев роза выпячивается только предбрюшинная клетчатка. В ряде случа ев может возникать боль, что связано с вовлечением в дефект апо невроза париетальной брюшины, образующей грыжевой мешок. Ущемление грыжи белой линии живота у детей — чрезвычайно редкое явление.
Диагностика
Диагностика затруднений не вызывает.
Лечение
Лечение грыжи белой линии живота, в том числе и параумбиликальной, только оперативное. Операцию выполняют после установ ления диагноза.
Возможно выполнение оперативного лечения в амбулаторных ус ловиях.
5.9. Врождённая кишечная непроходимость
Врождённая кишечная непроходимость — одно из наиболее час тых состояний, требующих неотложного оперативного лечения.
Её причинами могут быть различные пороки развития, условно объединяемые в несколько групп:
•пороки развития кишечной трубки (атрезии, стенозы);
•пороки развития, вызывающие сдавление кишечной трубки из вне (кольцевидная поджелудочная железа, аберрантный сосуд, энтерокистома);
•пороки развития кишечной стенки (аганглиоз — болезнь Гиршпрунга, нейрональная дисплазия, гипоганглиоз);
•пороки, приводящие к обтурации просвета кишки вязким меконием (мекониевый илеус при муковисцидозе);
•нарушения поворота и порок фиксации брыжейки (синдром Ледда, изолированный заворот средней кишки).
Этиология пороков развития кишечника мультифакторна. Воз можны как спорадические случаи, так и наследственные синдромальные формы.

Глава 5 • Пороки развития и заболевания брюшной стенки | ф 3 0 3 |
Время возникновения этих пороков относится к периоду органо генеза (первые 3—4 нед внутриутробного развития), когда нарушает ся один из процессов: формирование кишечной стенки, просвета кишки, рост или процесс его вращения.
Пищеварительная трубка в процессе развития проходит «солид ную» стадию, когда пролиферирующий эпителий полностью закры вает просвет кишечника. Возникающий вслед за этим процесс ваку олизации заканчивается восстановлением просвета кишечной трубки, однако в определённых условиях последняя фаза нарушается, и ки шечный просвет остаётся закрытым. Если процесс реканализации нарушен на небольшом участке, то кишечный просвет закрыт тон кой перепонкой (перепончатая атрезия). В тех случаях, когда про цесс реканализации уже начался, в перепонке образуются отверстия различной величины (перепончатый стеноз). При закрытии просве та на большом протяжении атрезия имеет характер фиброзного тяжа. Причиной этой формы атрезии может быть недоразвитие соответству ющей ветви брыжеечного сосуда. Атрезия может быть множественной («сосисочная» форма). Наиболее часто указанные пороки наблюдают в областях «сложных эмбриологических процессов»: большом сосоч ке двенадцатиперстной кишки, месте перехода двенадцатиперстной кишки в тощую и дистальном отделе подвздошной кишки (рис. 5-8).
в г
Рис. 5-8. Врождённая кишечная непроходимость (схема). Виды атрезии: а — Перепончатая атрезия; б — атрезия с дефектом брыжейки; в — в виде фиб розного шнура; г — множественные атрезии.
3 0 4 • Хирургические болезни детского возраста Ф Раздел II
Одновременно с процессами, происходящими внутри кишечной трубки, и её быстрым ростом в длину происходит внутриутробный, нормальный поворот средней кишки (от двенадцатиперстной до се редины поперечной ободочной). Процесс вращения начинается с 5-й недели внутриутробной жизни и проходит три периода (рис. 5-9).
Первый период вращения продолжается до 10-й недели. В это вре мя кишечная трубка растёт быстрее, чем брюшная полость, и часть «средней кишки» выступает в основание пуповины, образуя так на зываемую физиологическую эмбриональную грыжу. Часть кишечной трубки вращается вокруг верхней брыжеечной артерии как вокруг оси в направлении против часовой стрелки на 90° и 180° При нарушении вращения на первой стадии кишечная трубка возвращается в брюш ную полость общим конгломератом, в результате остаётся общая бры жейка, которая становится предрасполагающим моментом к возник новению изолированного заворота.
Невозвращение кишечной трубки в брюшную полость формирует такие пороки, как гастрошизис (внутриутробная эвентрация кишеч ника) и эмбриональная грыжа.
Второй период продолжается от 10-й до 12-й недели эмбриогене за и заключается в возвращении средней кишки в достаточно вырос шую брюшную полость. Кишка продолжает вращение против часо вой стрелки ещё на 90° В случае задержки вращения на этом этапе ребёнок рождается с незавершённым поворотом кишечника. При этом «средняя кишка» остаётся фиксированной в одной точке у мес та отхождения верхней брыжеечной артерии. Петли тонкой кишки располагаются в правой половине брюшной полости, слепая — в эпигастральной области, а толстая кишка — слева. При такой фиксации имеются условия для развития заворота вокруг корня брыжейки или острой странгуляционной кишечной непроходимости. Слепая кишка, располагаясь в эпигастральной области, фиксируется эмбриональны ми тяжами, сдавливающими двенадцатиперстную кишку и вызыва ющими её непроходимость. Сочетание сдавления двенадцатиперст ной кишки с заворотом «средней кишки» расценивают как синдром Ледда (рис. 5-10).
С 18—20-й недели внутриутробного развития, при появлении гло тательной функции у плода при атрезии формируются симптомы хро нической врождённой кишечной непроходимости. Заглатываемые око лоплодные воды скапливаются над местом атрезии, вызывая расшире ние полого органа, а в прямую кишку спускаются лишь массы серого цвета, состоящие из слущенного эпителия и секрета кишечной трубки.

Глава 5 • Пороки развития и заболевания брюшной стенки | Ф 305 |
Рис. 5-9. Нормальный процесс вращения кишечника (схема): а — стадия
«физиологической пуповинной грыжи»; б — первый момент вращения: по ворот на 90°, толстая кишка находится слева, тонкая — справа; в — второй момент вращения: поворот на 270°, тонкая и толстая кишки имеют общую брыжейку; г — третий момент вращения заканчивается фиксацией кишеч ника, тонкая и толстая кишки приобретают раздельные брыжейки.

3 0 6 О Хирургические болезни детского возраста • Раздел II
Рис. 5-10. Синдром Ледца. Этапы оперативного вмешательства (а, б, в). Схема.
Классификация
Врождённую кишечную непроходимость классифицируют следу ющим образом:”
•высокая и низкая (уровень деления — двенадцатиперстная кишка);
•полная (атрезия) и частичная (стеноз);
•обтурационная (атрезия, сдавление просвета кишки снаружи энтерокистомой или кольцевидной поджелудочной железой, мекониевый илеус, болезнь Гиршпрунга) и странгуляционная (за ворот кишечника, ущемлённая грыжа, инвагинация).
Глава 5 • Пороки развития и заболевания брюшной стенки | Ф 307 |
5.9.1. Семиотика и диагностика врождённой кишечной непроходимости
Так как врождённая кишечная непроходимость у плода существу ет внутриутробно на протяжении 18—20 нед, то к моменту рождения можно выявить характерные клинические симптомы, зависящие не столько от вида порока, сколько от уровня препятствия.
Два основных симптома врождённой кишечной непроходимос ти — отсутствие стула и рвота с патологическими примесями.
Ведущий клинический симптом высокой кишечной непроходи мости — застойная рвота с примесью жёлчи и зелени вскоре после рождения.
При низкой кишечной непроходимости обращают внимание боль шие размеры живота при рождении ребёнка.
Странгуляционная кишечная непроходимость проявляется вне запными приступами беспокойства и плача ребёнка. Этот вид непро ходимости возникает остро, обычно уже после рождения, на 2-5-е сутки жизни.
Рвота
Рвота — один из наиболее частых симптомов у новорождённых. Необходимо оценить время её возникновения, частоту, объём, харак тер содержимого и изменения этих параметров в зависимости от пе ремены положения тела, динамику.
У детей до 6 нед жизни частые срыгивания и рвота съеденной пи щей могут быть связаны с незрелостью и недостаточностью кардиальной зоны.
При функциональной кишечной непроходимости срыгивания и рвота бывают непостоянными, объём рвотных масс меньше объёма кормления, характерна положительная динамика при консерватив ном лечении.
Инфекционный токсикоз любой этиологии проявляется симпто мами паретической кишечной непроходимости и рвотой сначала чи стым молоком, затем с примесью жёлчи, далее при прогрессировании заболевания — рвотой кишечным содержимым.
В случае механической кишечной непроходимости рвота с пато логическими примесями — постоянный прогрессирующий симптом.
Выделяют застойную рвоту — редкую, большим объёмом, с пато логическими примесями, характерную для обтурационной непрохо-
3 0 8 • Хирургические болезни детского возраста • Раздел II
димости. Рефлекторная рвота — частая, малыми порциями, возни кает, как правило, при странгуляционной кишечной непроходимости.
По характеру застойного содержимого у новорождённых судят об уровне непроходимости.
•Для высокой кишечной непроходимости выше фатерова сосочка характерна обильная рвота содержимым желудка без примесей.
•При атрезии двенадцатиперстной кишки ниже фатерова сосочка бывает рвота с зеленью (длительно существующий застой).
•При стенозе двенадцатиперстной кишки объём и степень застоя (жёлчь или зелень) зависят от степени стеноза.
•Для остро возникшего заворота средней кишки на уровне двенад цатиперстной кишки при незавершённом повороте характерна рвота с жёлчью.
•Рвота кишечными массами возникает при низкой кишечной непро ходимости.
Оценка содержимого прямой кишки
При подозрении на непроходимость кишечника необходимо ос мотреть содержимое прямой кишки. При всех видах атрезии кишеч ника ниже фатерова сосочка в прямой кишке содержатся слизистые пробки серого цвета, после отхождения которых стула больше полу чить не удаётся. Если непроходимость выше фатерова сосочка, то в прямой кишке вместо мекония находится слизь, окрашенная в зелё ный цвет.
Для странгуляционной кишечной непроходимости характерно выделение алой крови со слизью, тогда как при некротическом яз венном энтероколите новорождённых из прямой кишки выделяет ся разжиженный пенистый стул с патологическими примесями и кровью.
Осмотр живота
При осмотре живота оценивают его размеры, степень вздутия или западения, наличие объёмных образований, доступность для паль пации, локальную или разлитую болезненность, степень мышечно го напряжения и раздражения брюшины, наличие видимой и слы шимой перистальтики кишечника, характер изменения брюшной стенки.
Глава 5 <f Пороки развития и заболевания брюшной стенки | ^ 309 |
У детей с высокой кишечной непроходимостью живот запавший, цри низкой — вздутый.
| Увеличение размеров живота при рождении требует исключить не (Только низкую кишечную непроходимость, но также врождённый ас цит и заболевания, входящие в «синдром пальпируемой опухоли |рюшной полости и забрюшинного пространства». Забрюшинные об разования чаще связаны с пороками почек и пальпируются в лате-
>ных каналах в виде плотно-эластических, неподвижных, несме лых образований. Объёмные образования мезогастральной асти чаще связаны с патологией печени, нижнего этажа брюшполости — с кистами яичника или гидрокольпосом.
1апавший живот у новорождённого встречают при высокой киной непроходимости, врождённой ложной диафрагмальной грынесвищевой форме атрезии пищевода.
5 случаях неосложнённых форм атрезии кишечника и других виобтурационной непроходимости живот при пальпации мягкий и юлезненный во всех отделах, тогда как во всех случаях странгуионной непроходимости — болезненный и напряжённый. Локаль-
:болезненность и напряжение мышц, чаще в правой подвздош-
:области, наблюдают у новорождённых при некротическом J H H O M энтероколите и остром аппендиците. При разлитом периите живот вздутый, болезненный и напряжённый во всех отде-
нередко в процесс вовлечена передняя брюшная стенка, важный симптом механической кишечной непроходимости усиие видимой и слышимой перистальтики кишечника, тогда как осгсение перистальтики характерно для динамической непроходи- :ти, а отсутствие перистальтики, связанное с параличом 1ечника, наблюдают при перитоните и внутрибрюшном кровотеии.
Наиболее частая причина перитонита у новорождённых — перфораполого органа, как при пороках развития, так и при осложнении ротического язвенного энтероколита. Перкуссия над областью пе- и при наличии свободного газа в брюшной полости выявляет сим-
! м исчезновения печёночной тупости.
I В связи с небольшой толщиной брюшной стенки в случае перито нита развиваются отёк и гиперемия кожи, особенно нижней части Живота. У мальчиков через необлитерированный влагалищный отро сток брюшины в полость мошонки стекает патологическое содержи мое из брюшной полости (кровь, гнойный выпот), вызывая вторич ное воспаление.
3 1 0 Ф Хирургические болезни детского возраста Ф Раздел II
Дополнительные методы обследования
Существенное значение в пренатальной диагностике врождённой патологии органов брюшной полости и забрюшинного пространства имеет УЗИ плода.
Клиническое обследование должно включать осмотр ребёнка по всем органам и системам с детальным исследованием живота, зонди рование желудка с оценкой количества и качества желудочного со держимого, осмотр содержимого прямой кишки.
Наименее инвазивный и достаточно информативный метод диаг ностики у новорождённых — УЗИ, показанное при синдроме паль пируемой опухоли для уточнения характера патологии почек и орга нов забрюшинного пространства или объёмных образований брюшной полости. При атрезии ануса УЗИ промежности позволяет уточнить расстояние от кожи до атрезированного отдела кишки. УЗИ пилорического канала подтверждает диагноз врождённого пилоростеноза. При болезни Гиршпрунга УЗИ толстой кишки используют для комплексной диагностики.
ФЭГДС у новорождённых также служит информативным методом для диагностики патологии пищевода, желудка и двенадцатиперст ной кишки.
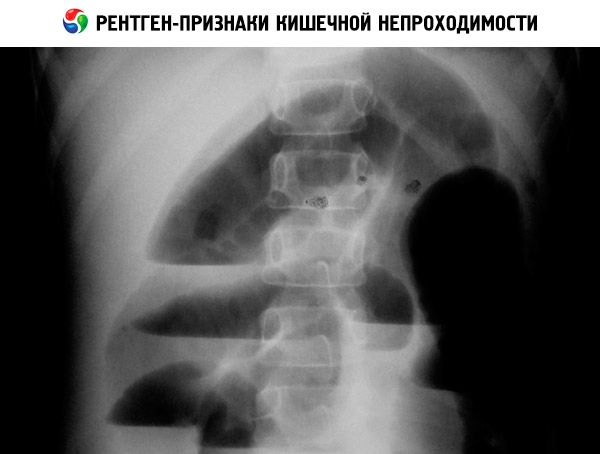
В случаях кишечной непроходимости обязательно рентгенологи ческое обследование. При врождённой кишечной непроходимости выполняют обзорные рентгеновские снимки органов брюшной поло сти в двух проекциях в вертикальном положении ребёнка. Два уровня жидкости в верхнем этаже брюшной полости при затемнении ниж них отделов свидетельствуют о высокой полной кишечной непрохо димости, множественные уровни жидкости в верхнем этаже брюш ной полости — о низкой непроходимости.
Наличие «серпа» воздуха под куполом диафрагмы свидетельству ет о перфоративном перитоните.
При приобретённой кишечной непроходимости обычно необ ходимо рентгеноконтрастное обследование. В настоящее время для этой цели используют водорастворимые контрастные вещества и сульфат бария. Контрастное вещество дают внутрь с молоком или физиологическим раствором в объёме разового кормления. Рентге новские снимки выполняют в вертикальном положении через 30 мин, 2—3 ч и т.д.
Ирригография — рентгенологическое исследование толстой киш ки с контрастным веществом. При подозрении на болезнь Гиршпрун-
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врождённая кишечная непроходимость – состояние, при котором нарушено прохождение кишечных масс по пищеварительному тракту.
В статье подробно описаны причины и механизмы развития, клиническая картина и методы диагностики, оперативное лечение и прогноз непроходимости кишечника у новорожденных детей.
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
P76.9 Непроходимость кишечника у новорожденного неуточненная
Q41 Врожденные отсутствие, атрезия и стеноз тонкого кишечника
Q42 Врожденные отсутствие, атрезия и стеноз толстого кишечника
P75* Мекониевый илеус Е84.1*
P76.1 Преходящий илеус у новорожденного
Эпидемиология
Частота встречаемости разных форм кишечной непроходимости 1 на 2 000- 20 000 новорождённых.
 [10], [11], [12], [13]
[10], [11], [12], [13]
Причины врождённой кишечной непроходимости
Причины врождённой кишечной непроходимости – целая группа заболеваний и пороков развития органов брюшной полости:
- атрезия или стеноз кишечника,
- сдавление кишечной трубки (кольцевидная поджелудочная железа, энтерокистома),
- пороки развития кишечной стенки (болезнь Гиршпрунга),
- муковисцидоз,
- нарушение поворота и фиксации брыжейки (синдром Ледда, заворот средней кишки).
 [14], [15], [16], [17], [18], [19], [20], [21], [22]
[14], [15], [16], [17], [18], [19], [20], [21], [22]
Патогенез
Большинство пороков кишечной трубки возникают на ранних стадиях внутриутробного развития (4-10-я неделя) и связаны с нарушением формирования кишечной стенки, просвета кишки, роста кишечника и его вращения. С 18-20-й недели внутриутробного развития у плода появляются глотательные движения, и заглатываемые околоплодные воды скапливаются над местом непроходимости, вызывая расширение кишки. Аномалии развития заднего участка поджелудочной железы на 5-7-й неделе внутриутробного развития способны вызвать полную обструкцию двенадцатиперстной кишки. Генетически обусловленный кистозный фиброз поджелудочной железы при муковисцидозе приводит к формированию плотного и густого мекония – причины обтурации подвздошной кишки на уровне терминального отдела. В основе генеза болезни Гиршпрунга лежит задержка миграции клеток нервных ганглиев из невральных гребешков в слизистую кишки, вследствие чего возникает аперистальтическая зона, через которую становится невозможным продвижение кишечного содержимого. При завороте кишки нарушается кровоснабжение кишечной стенки, что может привести к некрозу и перфорации кишки.
 [23], [24], [25], [26], [27], [28], [29]
[23], [24], [25], [26], [27], [28], [29]
Симптомы врождённой кишечной непроходимости
После рождения ребёнка сроки появления клинических признаков и их выраженность зависят не столько от вида порока, сколько от уровня препятствия. Врожденную кишечную непроходимость следует предположить, если при аспирации из желудка сразу после рождения у ребёнка получено более 20 мл содержимого. Выделяют два основных характерных симптома рвота с патологическими примесями (желчь, кровь, кишечное содержимое) и отсутствие стула более чем 24 ч после рождения. Чем дистальнее уровень непроходимости, тем позднее появляются клинические симптомы и тем более выражено вздутие живота у ребенка. При странгуляции (заворот кишечника) возникает болевой синдром, для которого характерны приступы беспокойства и плача.
 [30], [31], [32], [33], [34], [35]
[30], [31], [32], [33], [34], [35]
Формы
Выделяют высокую и низкую кишечную непроходимость, уровень деления – двенадцатиперстная кишка.
Для дуоденальной непроходимости в 40-62% случаев характерны хромосомные заболевания и сочетанные аномалии развития:
- пороки сердца,
- дефекты гепатобилиарной системы,
- синдром Дауна,
- анемия Фанкони
При атрезии тонкой кишки у 50% детей обнаруживают внутриутробный заворот кишечника, сочетанные аномалии встречаются в 38-55% случаев, хромосомные аберрации редки.
Толстокишечная врожденная непроходимость часто сочетается с врожденными пороками сердца (20-24%), опорно-двигательного аппарата (20%) и мочеполовой системы (20%), хромосомные заболевания редки.
При мекониевом илеусе дыхательные нарушения могут проявиться сразу же после рождения, или поражение легких присоединяется позже (смешанная форма муковисцидоза).
При болезни Гиршпрунга возможно сочетание с пороками ЦНС, опорно-двигательного аппарата и генетическими синдромами.
 [36], [37], [38], [39], [40]
[36], [37], [38], [39], [40]
Осложнения и последствия
Осложнения раннего послеоперационного периода:
- сепсис,
- ПОН,
- кишечное кровотечение,
- кишечная непроходимость,
- перитонит.
 [41], [42], [43], [44], [45], [46], [47]
[41], [42], [43], [44], [45], [46], [47]
Диагностика врождённой кишечной непроходимости
Рентгенограмма органов брюшной полости (обзорная и с контрастным веществом) позволяет обнаружить уровни жидкости при низкой непроходимости, симптом «двойного пузыря» при дуоденальной непроходимости, кальцинаты при мекониальном илеусе или антенатальной перфорации кишечника. Диагноз болезни Гиршпрунга подтверждают на основании биопсии кишки и при ирригографии.

Пренатальная диагностика
Врожденную кишечную непроходимость можно заподозрить начиная с 16-18-й недели внутриутробного развития, по расширению участка кишки или желудка плода. Средний срок диагностики тонкокишечной непроходимости – 24-30 нед, точность – 57-89%. Многоводие появляется рано и встречается в 85-95% случаев, его возникновение связано с нарушением механизмов утилизации околоплодных вод в организме плода. Толстокишечная врожденная кишечная непроходимость в большинстве случаев не диагностируется, так как жидкость абсорбируется слизистой оболочкой кишечника, в результате чего кишка не расширяется. Важный критерий – отсутствие гаустр и увеличение размеров живота.
 [48], [49], [50], [51], [52], [53], [54]
[48], [49], [50], [51], [52], [53], [54]
Лечение врождённой кишечной непроходимости
Выявление признаков кишечной непроходимости требует срочного перевода ребенка в хирургический стационар. В родильном доме вводят назогастральный зонд для декомпрессии желудка и налаживают постоянную эвакуацию желудочного содержимого. Значительные потери жидкости с рвотой и в «третье пространство», часто сопровождающие кишечную непроходимость, быстро приводят к тяжёлой дегидратации, вплоть до гиповолемического шока Именно поэтому инфузионную терапию следует начинать в родильном доме, катетеризировав периферическую вену.
Длительность предоперационной подготовки зависит от вида и уровня врожденной кишечной непроходимости.
Предоперационная подготовка
Если у ребенка заподозрен заворот кишки, операцию проводят в экстренном порядке. Предоперационная подготовка в этом случае ограничивается 0,5-1 ч, проводят инфузионную терапию 10-15 мл/(кгхч) и коррекцию КОС, назначают гемостатические препараты, обезболивание [тримеперидин в дозе 0,5 мг/кг], при необходимости – ИВЛ. Диагностические мероприятия включают определение:
- группы крови и резус-фактора,
- КОС,
- уровня гемоглобина,
- гематокрита,
- времени свёртывания крови.
У всех детей с кишечной непроходимостью проводят катетеризацию центральной вены, так как предполагается проведение длительной инфузионной терапии в послеоперационном периоде.
При низкой врожденной кишечной непроходимости операция не столь неотложна. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка выявить аномалии развития других органов и добиться более полной коррекции имеющихся нарушений водно-электролитного обмена. Проводят постоянное дренирование желудка и строгий учёт количества отделяемого. Назначают инфузионную терапию, вводят антибиотики и гемостатические препараты.
При высокой врожденной кишечной непроходимости операцию можно отложить на 1-4 сут, провести полное обследование ребёнка и лечение всех выявленных нарушений со стороны жизненно важных органов и водно-электролитного статуса. Во время предоперационной подготовки проводят постоянное дренирование желудка, кормления исключают. Назначают инфузионную терапию 70-90 мл/кг в сутки, через 12-24 ч от рождения можно присоединить препараты парентерального питания. Проводят коррекцию электролитных нарушений и гипербилирубинемии, назначают антибактериальную и гемостатическую терапию.
Хирургическое лечение врожденной кишечной непроходимости
Цель операции – восстановить проходимость кишечной трубки, тем самым обеспечив возможность кормления ребёнка. Объем операции зависит от причины кишечной непроходимости:
- наложение кишечной стомы,
- резекция участка кишки с наложением анастомоза или стомы,
- наложение Т-образного анастомоза,
- расправление заворота,
- наложение обходного анастомоза,
- вскрытие просвета кишки и эвакуация мекониевой пробки Интенсивная терапия в послеоперационный период.
При малотравматичных вмешательствах у доношенных новорожденных без сопутствующих заболеваний экстубацию можно провести сразу после операции. У большинства детей с кишечной непроходимостью после операции показано проведение продленной ИВЛ в течение 1-5 сут. В течение этого времени обезболивание проводят внутривенной инфузией опиоидных анальгетиков [фентанил в дозе 3-7 мкг/(кгхч), тримеперидин в дозе 0,1-0, мг/(кгхч)] в сочетании с метамизолом натрия в дозе 10 мг/кг или парацетамолом в дозе 10 мг/кг. Если установлен эпидуральный катетер, возможно использовать постоянную инфузию местных анестетиков в эпидуральное пространство.
Антибактериальная терапия обязательно включает препараты с активностью по отношению к анаэробным бактериям. При этом необходим контроль микроэкологического статуса, осуществляемый минимум два раза в неделю. При появлении перистальтики проводят пероральную деконтаминацию кишечника.
Через 12-24 ч после операции назначают препараты, стимулирующие перистальтику кишечника неостигмина метилсульфат в дозе 0,02 мг/кг
Всем детям после операции по поводу врожденной кишечной непроходимости показано раннее (через 12-24 ч после операции) парентеральное питание.
Возможность полноценного энтерального кормления будет возможна только через 7-20 сут, а в некоторых случаях потребность в парентеральном питании будет сохраняться в течение многих месяцев (синдром «короткой кишки»). Энтеральное кормление становится возможным при появлении пассажа по ЖКТ. После операции по поводу дуоденальной непроходимости кормление проводят густыми смесями (Фрисовом, Нутрилон антирефлюкс, Энфамил АР), способствующими быстрому восстановлению моторики желудка и двенадцатиперстной кишки.
При больших резекциях кишечника или высоких кишечных стомах (синдром «короткой кишки») кормления осуществляют элементными смесями (Прогестимил, Альфаре, Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ) в сочетании с ферментными препаратами (панкреатин).
Если после операции сохранены все отделы кишечника (выведение колостомы, резекция небольшого участка кишки), можно сразу проводить кормление грудным молоком.
Во всех случаях обязательно назначают биопрепараты (лактобактерии ацидофильные, бифидобактерии бифидум, премадофилюс).
Прогноз
Выживаемость после операции составляет 42-95%. Часть детей нуждается в повторном оперативном лечении (2-й этап). Если после операции на врожденной кишечной непроходимости сохранены все отделы ЖКТ, прогноз благоприятный. Возникающие проблемы связаны с нарушением питания (гипотрофия, аллергия) и дисбактериозом. При значительных кишечных резекциях формируется синдром «короткой кишки», при котором возникают значительные проблемы, связанные с питанием и тяжёлой гипотрофией. Требуются многократные длительные госпитализации для проведения парентерального питания, а иногда – и повторных операций. При муковисцидозе прогноз неблагоприятный.
 [55], [56], [57], [58], [59], [60], [61]
[55], [56], [57], [58], [59], [60], [61]
Источник