Высокая кишечная непроходимость у новорожденных лечение
Последнее обновление статьи: 01.04.2018 г.
Кишечная непроходимость у детей – это патология, при которой возникает частичная или полная блокировка тонкого или толстого кишечника. Она препятствует прохождению пищи, жидкостей и газа по нормальному пути через кишечник. Блокировка может вызвать сильную боль, которая появляется и исчезает. Непроходимость кишечника у новорождённых возникает примерно в 1 случае из 1500. Кишечную непроходимость следует подозревать у любого ребёнка, у которого наблюдаются непрекращающиеся боли в животе, постоянные рвота и вздутие, поскольку отсроченные диагностика и лечение могут привести к разрушительным последствиям.
Недиагностированная или неправильно контролируемая непроходимость приводит к повреждениям сосудистой системы кишечника. Это уменьшает его кровоснабжение, далее происходит гибель тканей, разрушение стенок кишечника, инфицирование всего организма. Это чревато смертельным исходом.
Разновидности кишечной непроходимости у новорождённого: критерии для классификации
Много различных патологических процессов могут вызвать непроходимость кишечника у детей.
Разделяют врождённую и приобретённую непроходимость. Врождённая кишечная непроходимость вызвана нарушением внутриутробного развития ребёнка.
Её причинами могут быть:
- эмбриональные пороки развития кишечника;
- нарушение процесса вращения кишечника в процессе формирования желудочно-кишечного тракта;
- патология развития других органов брюшной полости.
Приобретенная кишечная непроходимость у детей является следствием воспалительных процессов или проведенной операции.
Существует несколько классификаций кишечной непроходимости по различным критериям:
1) Наличие или отсутствие физического препятствия
Кишечные непроходимости разделяются на: механические и динамические.
- механическая непроходимость — это физическая блокировка кишечника опухолью, рубцовой тканью или другим типом блока, который препятствует проникновению содержимого кишечника через точку закупорки;
- динамическая непроходимость возникает, когда здоровые волнообразные сокращения мышц кишечных стенок (перистальтика), перемещающие продукты пищеварения по желудочно-кишечному тракту, нарушаются или прекращаются в целом.
2) Уровень задействованного участка кишечника
Это высокая и низкая непроходимость кишечника:
- высокая кишечная непроходимость у новорождённых наблюдается при атрезии (заращении) или стенозе (сужении) двенадцатиперстной кишки;
- низкая кишечная непроходимость может стать следствием атрезии или стеноза тонкой кишки, подвздошной кишки и восходящего ободочного отдела кишечника.
3) Степень непроходимости:
- полная непроходимость кишечника. При ней наблюдается абсолютное отсутствие стула;
- при частичной непроходимости проходит небольшое количество стула.
4) Скорость развития симптомов:
- острая кишечная непроходимость у детей характеризуется быстро развивающимися симптомами;
- хроническая. Для неё характерны медленно развивающиеся симптомы, боль может не проявляться. Чаще встречается при высокой кишечной непроходимости.
Симптомы кишечной непроходимости в острой форме, в отличие от хронической, медленно прогрессируют, но имеют свойство внезапно усиливаться или ускоряться.
5) Число точек непроходимости:
- простая непроходимость. Это когда происходит нарушение движения содержимого кишечника из-за наличия физического препятствия, закрывающего просвет, но содержимое просвета может двигаться назад;
- замкнутый контур. Это происходит, когда просвет кишечника закупорен в двух точках, в которых у содержимого кишечника нет возможности двигаться вперёд или назад;
- ущемлённая непроходимость. Возникает в случае, когда есть нарушение кровоснабжения закупоренного сегмента.
Причины непроходимости
Причины непроходимости тонкого кишечника у детей чаще всего могут быть следующие:
- инвагинация, заворот, спайки;
- грыжа.
Наиболее частыми причинами непроходимости толстого кишечника являются:
- заворот кишок;
- опухоли;
- дивертикулы. Это небольшие мешочки, образующиеся в стенке кишечника, которые могут заполняться продуктами пищеварения и расширяться, блокируя кишечник.
Механическая непроходимость у детей до года может быть возникать из-за инвагинации, заворота и грыжи.
Мекониевая непроходимость
Мекониевая кишечная непроходимость у новорождённых – расстройство, при котором меконий (первородный кал) является аномально плотным и волокнистым, а не сбором слизи и жёлчи, который обычно легко выходит. Аномальный меконий блокирует кишечник и должен быть удалён при помощи клизмы или хирургической операции.
Это обусловлено дефицитом трипсина и других ферментов пищеварения, продуцируемых в поджелудочной железе. Также это один из ранних признаков развития у младенца кистозного фиброза. Инвагинация обычно следует за инфекцией, которая вызывает увеличение размера лимфатического узла в кишечнике, действующего, как точка складывания при инвагинации.
Болезнь Гиршпрунга
Болезнь Гиршпрунга (врождённый мегаколон), возможно, связанная с мекониевой непроходимостью, представляет собой расстройство моторики, которое встречается у 25 процентов новорождённых с динамической кишечной непроходимостью, хотя симптомы могут развиваться только в позднем младенчестве или в детском возрасте, что задерживает диагностику.
У детей с болезнью Гиршпрунга отсутствуют нервные клетки (ганглии) в стенках толстого кишечника. Это серьёзно сказывается на волнообразных движениях, которые продвигают переваренную пищу. В большинстве случаев у детей с этим заболеванием первым признаком является отсутствие стула с меконием в первые двое суток после рождения.
От рождения до двух лет у этих малышей будут развиваться другие признаки, такие как хронический запор, периодический водянистый стул в незначительном количестве, растянутый живот, плохой аппетит, рвота, плохой набор массы тела и задержка развития. Большинству детей потребуется операция для удаления поражённой части толстого кишечника.
Хирургическое вмешательство может быть осуществлено в возрасте полугода, или сразу после постановки правильного диагноза у ребёнка более старшего возраста.
Симптомы могут быть устранены, как минимум, в 90 процентах случаев, родившихся с болезнью Гиршпрунга. Болезнь иногда связана с другими врождёнными состояниями, например, с синдромом Дауна.
Заворот кишок
Заворот кишок — это самоскручивание тонкого или толстого кишечника (мальротация). Заворот толстого кишечника редко возникает у маленьких детей. Это обычно происходит в сигмовидной кишке – нижнем отделе толстого кишечника.
Дуоденальный затвор
Дуоденальный затвор появляется при скручивании двенадцатиперстной кишки — отдела кишечника, который соединяет желудок и тонкую кишку. Скручивание любой части кишечника прерывает подачу крови в петлю кишечника (удушение), уменьшая поток кислорода в тканях (ишемию) и приводя к гибели тканей кишечника (гангрене).
Удушение происходит примерно в 25 % случаев непроходимости кишечника и является серьёзным заболеванием, прогрессирующим до гангрены в течение полусуток.
Инвагинация
Инвагинация — это состояние, когда кишечник складывается сам в себя, наподобие радиоантенны. Инвагинация — наиболее частая причина кишечной непроходимости у детей от трёх месяцев до шестилетнего возраста.
Спайки и грыжи
Грыжи также могут блокировать часть кишечника и перекрывать прохождение пищи.
Врождённые или постхирургические спайки также приводят к кишечной непроходимости у детей. Спайки представляют собой полоски фиброзной ткани, которые соединяются друг с другом, или с органами брюшной полости и петлями кишечника. Таким образом сужается пространство между стенками кишечника, и, зажимая части кишки, блокируется проход пищи.
У взрослых спайки чаще всего вызваны хирургическим вмешательством. У детей, которые подвергались операциям на животе, может также развиваться спаечная кишечная непроходимость. Неизвестно точно, что вызывает аномальный рост фиброзной ткани при врождённых спайках.
Симптомы кишечной непроходимости у детей
Симптомы непроходимости кишечника вариативны.
Некоторые из них более распространены или появляются раньше других. Это зависит от локализации и типа закупорки.
- Рвота обычно возникает на ранней стадии, за ней следует запор. Это характерно в случае, когда задействована тонкая кишка.
- Раннее начало запора, сопровождаемое рвотой, более характерно для закупорки толстой кишки.
- Симптомы закупорки тонкой кишки имеют тенденцию к более быстрому прогрессированию, тогда как симптомы непроходимости толстой кишки обычно более мягкие и развиваются постепенно.
Трудно диагностировать тот или иной вид непроходимости кишечника у грудных детей, так как маленькие дети не в состоянии описать свои жалобы.
Родителям необходимо наблюдать за своим ребёнком, за изменениями и признаками, указывающими на непроходимость.
- Первые признаки кишечной непроходимости механического типа — это боль или спазмы в животе, которые появляются и исчезают волнами. Малыш, как правило, поджимает ножки и плачет от боли, а потом вдруг перестаёт. Он может вести себя спокойно в течение четверти или получаса между приступами плача. Потом начинает плакать снова, когда подступает очередной приступ. Спазмы возникают из-за неспособности мышц кишечника протолкнуть переваренную пищу через образовавшийся блок.
- Классическим симптомом при инвагинации является стул с кровью у грудных детей после приступа плача.
- Рвота — ещё один типичный симптом кишечной непроходимости. Время её появления является ключом к уровню расположения препятствия. Рвота следует вскоре после боли, если закупорка находится в тонком кишечнике, но задерживается, если находится в толстой кишке. Рвотные массы могут иметь зелёный цвет от примеси жёлчи или иметь вид фекального характера.
- При полной блокировке кишечник ребёнка не будет пропускать газ или фекалии. Однако если непроходимость является лишь частичной, может возникнуть понос.
- В начале заболевания лихорадка отсутствует.
Осложнения при непроходимости
Когда содержимое в кишечнике не проходит мимо препятствия, организм всасывает из просвета кишки много жидкости. Область живота становится болезненной на ощупь, кожа на нём выглядит растянутой и блестящей. Постоянная рвота приводит организм к обезвоживанию.
Дисбаланс жидкости нарушает баланс отдельных значимых химических элементов (электролитов) в крови, что может вызывать такие осложнения, как нерегулярное биение сердца и, если не восстановить электролитный баланс, шок.
Почечная недостаточность является опасным осложнением, возникающим из-за серьёзной дегидратации (обезвоживания) и/или системного инфицирования по причине нарушения целостности кишечника.
Диагностика
Исследования и процедуры, которые используются для диагностирования кишечной непроходимости:
- физический осмотр. Врач спросит об истории развития болезни и симптомах. Чтобы оценить ситуацию, он также проведёт физикальный осмотр ребёнка. Доктор может подозревать непроходимость кишечника, если живот малыша вздутый или чувствительный или если в животе прощупывается комок. Врач также послушает звуки в кишечнике с помощью стетоскопа;
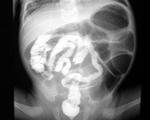
- рентгенография. Чтобы подтвердить диагноз кишечной непроходимости, врач может порекомендовать рентген брюшной полости. Однако некоторые препятствия в кишечнике не могут быть замечены при использовании стандартных рентгеновских лучей;
- компьютерная томография (КТ). КТ-сканирование сочетает в себе серию рентгеновских изображений, снятых под разными углами для получения изображений поперечного сечения. Эти изображения более подробные, чем стандартные рентгеновские снимки, и с большей вероятностью показывают непроходимость кишечника;
- ультразвуковое исследование. Когда кишечная непроходимость возникает у детей, ультразвук часто является предпочтительным видом исследования;
- воздушная или бариевая клизма. При проведении процедуры доктор будет вводить жидкий барий или воздух в толстый кишечник через прямую кишку. При инвагинации у детей воздушная или бариевая клизма может фактически устранить проблему, и дальнейшее лечение не потребуется.
Лечение кишечной непроходимости у детей
Дети с подозрением на кишечную непроходимость будут госпитализированы после первичного диагностического осмотра. Лечить начнут немедленно, дабы избежать защемления петель кишок, которое может быть фатальным.
- Первым шагом в лечении является введение назогастральной трубки для удаления содержимого желудка и кишечника.
- Внутривенные жидкости будут вводиться для предотвращения обезвоживания и устранения электролитного дисбаланса ионов, который, возможно, уже произошёл.
- В отдельных случаях возможно избежать операции. С заворотом, например, можно справиться с помощью ректальной трубки, вставленной в кишечник.
- У младенцев бариевая клизма может справиться с инвагинацией в 50 — 90 % случаев.
- Может быть использован другой, более новый контрастный агент – гастрограф. Он, как полагают, обладает терапевтическими свойствами, а также способностью улучшать сканирование кишечника.
- Иногда вместо клизмы барием или гастрографа используют воздушную клизму. Эта манипуляция успешно лечит частичную непроходимость у многих младенцев.
Дети обычно остаются в больнице для наблюдения на два — три дня после этих процедур.
Оперативное вмешательство
Хирургическое лечение обязательно, если другими усилиями не удаётся выправить или устранить блокировку.
Как правило, полная непроходимость требует хирургического вмешательства, а частичная — нет. Ущемленные места кишечника требуют неотложной операции. Поражённую область удаляют и часть кишечника вырезают (резекция кишечника).
Если непроходимость вызвана опухолью, полипами или рубцовой тканью, они будут удалены хирургическим путем. Грыжи, если они присутствуют, устраняются, чтобы исправить непроходимость.
Антибиотики можно назначать до или после операции, чтобы избежать угрозы заражения в месте блокировки. Пополнение жидкости производится внутривенно по мере необходимости.
Немедленная (ургентная) хирургия часто остаётся единственным способом исправления непроходимости кишечника. В качестве альтернативного лечения можно порекомендовать диету с большим содержанием волокон для стимуляции правильного формирования стула.
Однако обычный запор не является причиной кишечной непроходимости.
Прогноз
Большинство типов кишечной непроходимости можно скорректировать с помощью своевременного лечения, и пострадавший ребёнок будет выздоравливать без осложнений.
Неконтролируемая кишечная непроходимость может быть смертельной.
Кишечник либо защемляется, либо теряет свою целостность (перфорируется), вызывая массивное инфицирование организма. Вероятность рецидива достигает 80 % у тех, у кого заворот кишок лечат медикаментозно, а не хирургически.
Рецидивы у младенцев с инвагинацией, как правило, возникают в течение первых 36 часов после ликвидации блокировки. Коэффициент смертности у безуспешно леченых детей составляет 1 — 2 %.
Профилактика
Большинство случаев непроходимости кишечника невозможно предотвратить. Хирургическое удаление опухолей или полипов в кишечнике помогает предотвратить рецидивы, хотя спайки могут образовываться и после операции, становясь ещё одной причиной непроходимости.
Предотвращение некоторых типов кишечных проблем, приводящих к кишечной непроходимости, заключается в обеспечении диеты, включающей достаточное количество клетчатки, которая способствует формированию нормального стула и регулярному опорожнению кишечника.
Профилактическое питание включает:
- продукты с высоким содержанием грубого волокна (цельнозерновой хлеб и злаки);
- яблоки и другие свежие фрукты;
- сушеные фрукты, чернослив;
- свежие сырые овощи;
- бобы и чечевица;
- орехи и семена.
Диагностика кишечной непроходимости у ребёнка зависит от распознавания родственных симптомов.
Важно помнить, что здоровая диета с большим количеством фруктов, овощей, злаков, и употребление достаточного количества воды в течение дня поможет сохранить здоровье кишечника.
Родители должны знать об особенностях работы кишечника ребёнка, и сообщать педиатру о случаях запора, диареи, болей в животе и рвоты, когда это происходит.
Существует много потенциальных причин кишечной непроходимости. Часто этот недуг невозможно предотвратить. Своевременное диагностирование и лечение имеют определяющее значение. Неконтролируемая непроходимость кишечника может быть фатальной.
Источник
Врожденная кишечная непроходимость (ВКН) встречается при пороках развития ЖКТ, нарушениях иннервации кишечной стенки, генетических заболеваниях. Основные признаки патологии: многократная рвота с примесью зеленого цвета, отсутствие стула, вздутие и болезненность живота. У ребенка быстро ухудшается состояние, нарастает обезвоживание, полиорганная недостаточность. Диагностика проводится на поздних гестационных сроках по УЗИ, у новорожденных врожденная кишечная непроходимость выявляется с помощью рентгенографии, сонографии, ирригоскопии. При ВКН выполняется хирургическая коррекция порока.
Общие сведения
Врожденная непроходимость кишечника — самая распространенная патология в абдоминальной хирургии неонатального периода. По разным данным, заболевание диагностируется с частотой от 1:1500 до 1:2700 среди живорожденных новорожденных. У мальчиков и девочек наблюдается одинаково часто. Актуальность болезни обусловлена тяжелыми нарушениями работы желудочно-кишечного тракта, высоким риском осложнений и вероятностью отдаленных негативных последствий оперативного лечения.
Врожденная кишечная непроходимость
Причины
Нарушение пассажа пищевых и каловых масс по кишечной трубке — следствие врожденных пороков развития. Чаще всего патология возникает на фоне атрезии и кишечных стенозов, которые могут локализоваться на разной высоте. Реже этиологическим фактором выступают аномалии кишечной стенки (болезнь Гиршпрунга, нейрональная дисплазия), нарушения поворота и фиксации брыжейки (синдром Ледда, кишечный заворот).
Причиной непроходимости у новорожденного могут стать внекишечные факторы. Например, патологическое состояние диагностируется при сдавлении кишечных петель извне кольцевидной поджелудочной железой, опухолью, аберрантным сосудом. В редких случаях врожденная кишечная непроходимость вызвана мекониальным илеусом и является одним из компонентов муковисцидоза.
Точные причины возникновения пороков не установлены, однако в акушерстве выделяют несколько тератогенных факторов, которые действуют на плод в критические периоды роста. К возможным повреждающим агентам относят физические (ионизирующее излучение, гипертермия, гипотермия), химические (полихлорированные бифенолы, пестициды и гербициды, тяжелые металлы), биологические факторы (вирусы и бактерии, проникающие через плаценту к плоду).
Патогенез
Большинство аномалий, которые впоследствии проявляются кишечной непроходимостью, формируются с 4 по 10 недели внутриутробного периода. В это время наблюдаются активный рост и дифференцировка пищеварительных отделов, поворот кишечника. С 18-20 недели беременности плод совершает глотательные движения, поэтому околоплодные воды частично попадают в верхние отделы пищеварительного тракта и скапливаются над местом непроходимости.
Если врожденная непроходимость связана с аномальным формированием поджелудочной железы, необратимые изменения возникают уже через 1-1,5 месяца с момента зачатия. При болезни Гиршпрунга нарушается миграция нервных клеток в кишечную стенку, в результате чего участок кишечника не получает иннервацию и не перистальтирует. При муковисцидозе развитие непроходимости обусловлено закупоркой кишечной трубки вязким и плотным меконием.
Классификация
По локализации выделяют высокую (препятствие на уровне желудка или двенадцатиперстной кишки) и низкую кишечную непроходимость, при которой поражается тощая, подвздошная или толстая кишка. Второй вариант встречается намного чаще. По степени нарушений пассажа кала бывает полная и частичная форма болезни. По времени возникновения выделяют внутриутробный и приобретенный варианты аномалии.
Симптомы
При высокой врожденной непроходимости признаки появляются с первых часов жизни младенца. У ребенка открывается рвота содержимым зеленоватого цвета. Если стеноз локализован ниже дуоденального сосочка, в желудочном содержимом заметна желчь. Живот запавший, но в эпигастрии периодически определяется вздутие, исчезающее после рвоты или срыгивания. Прикосновения к передней стенке живота не доставляют младенцу дискомфорта. Может быть скудный мекониальный стул.
Низкая врожденная непроходимость характеризуется отсутствием мекония, вместо которого из прямой кишки выделяются скудные слизистые массы. Рвота начинается позже, в среднем спустя 48 часов после рождения ребенка. Рвотные массы содержат примеси желчи, через несколько суток они приобретают зловонный каловый запах. У новорожденного отмечается сильное вздутие живота, расширение вен на передней брюшной стенке, при пальпации ребенок кричит и плачет от боли.
Осложнения
Для высокой непроходимости характерно быстрое ухудшение состояния ребенка, нарастающее обезвоживание, нарушения кислотно-основного равновесия крови. Развиваются олигурия и анурия, сгущение крови, формируется полиорганная недостаточность. Без лечения состояние переходит в фазу декомпенсации и может закончиться смертью младенца. Основное осложнение непроходимости толстого кишечника — перфорация и мекониальный перитонит.
Грозным последствием любой формы врожденной кишечной непроходимости является мальабсорбция, тяжелые нарушения питания и связанная с ними нутритивная недостаточность. Новорожденный ребенок стремительно теряет массу тела (10% и более процентов от исходных показателей). Даже после реконструктивной операции возможны осложнения в виде дисбактериоза, пищевых аллергий, синдрома «короткой кишки», который проявляется тяжелыми диспепсическими расстройствами.
Диагностика
Врожденная непроходимость часто выявляется при пренатальном УЗИ на 24-30 неделях беременности. По данным исследования врач определяет расширение желудка, верхних отделов кишечника, увеличение размеров живота плода, отсутствие кишечных гаустр. Характерным признаком является многоводие у матери, вызванное нарушениями заглатывания и утилизации околоплодных вод. В план постнатальной диагностики включаются:
- Зондирование желудка. Лечебно-диагностический метод рекомендован всем пациентам, у которых подозревается врожденная аномалия развития кишечной трубки. Если по зонду получают жидкость объемом более 25-30 мл с зеленоватой или желтой окраской, подозревают локализацию дефекта в двенадцатиперстной или начальном отделе тощей кишки.
- Рентгенограмма брюшной полости. Для дуоденальной обструкции патогномоничен симптом “bubble double” — наличие двух газовых пузырей в области желудка и 12-перстной кишки. Врожденная низкая непроходимость проявляется множественными горизонтальными уровнями жидкости, которые соответствуют перерастянутым отделам тонкой и толстой кишки.
- УЗИ брюшных органов. При ультразвуковой визуализации определяют расширение проксимального фрагмента кишечника, его заполнение однородной массой (меконием). В пораженной участке отсутствуют перистальтические движения. УЗИ в энергетическом режиме показано для своевременной диагностики синдрома Ледда.
- Ирригоскопия. При помощи исследования диагностируется низкая врожденная кишечная непроходимость. При контрастировании толстого кишечника врач выявляет микроколон — шнуроподобную кишку с малым диаметром, на слизистой оболочке которой не контрастируются характерные складки.
Лечение врожденной кишечной непроходимости
Консервативная терапия
После постановки диагноза врожденной непроходимости сразу прекращают кормление ребенка грудным молоком или смесью и переходят на парентеральное питание. Для декомпрессии ЖКТ и выведения остаточного содержимого устанавливают назогастральный зонд. Назначается вливание солевых и коллоидных растворов, чтобы восполнить водный баланс и дефицит микроэлементов.
Антибактериальная терапия показана в превентивных целях, чтобы предотвратить перитонит, аспирационную пневмонию, генерализованную инфекцию. После хирургического лечения продолжается системная антибиотикотерапия, а спустя 12-24 часа начинают вводить препараты для стимуляции перистальтики. В течение 1-3 недель постепенно переходят с парентерального на энтеральное питание.
Хирургическое лечение
Оперативное вмешательство в первые дни жизни — основной метод лечения, который восстанавливает проходимость кишечной трубки, обеспечивает нормальное питание младенца. Техника хирургической помощи зависит от вида и степени тяжести аномалии. Детские хирурги проводят резекцию кишечного участка, накладывают обходные или Т-образные анастомозы, вскрывают кишечник и эвакуируют мекониальную пробку. При осложненных пороках выполняется двухэтапная операция.
Прогноз и профилактика
При резекции небольшого участка кишечной трубки и отсутствии врожденного системного заболевания наблюдается быстрая реабилитация и полное восстановление пищеварения. Удаление большого отрезка ЖКТ, формирования «короткой кишки», наличие муковисцидоза — прогностически неблагоприятные факторы. Таким детям зачастую нужны повторные операции, назначение специальных питательных смесей. Меры профилактики врожденной кишечной непроходимости не разработаны.
Источник