Высыпания на половых органах дисбактериоз

Дисбактериоз влагалища – это невоспалительное инфекционное поражение влагалища при котором происходит замещение его нормальной флоры на ассоциации анаэробных бактерий.
Эта патология имеет широкое распространение и выявляется у 21-33% женщин, пришедших на прием к гинекологу. В зависимости от степени выраженности дисбактериоза, его симптомы могут быть яркими, либо скрытыми. Болезнь часто носит длительный рецидивирующий характер, не относится к венерическим инфекциям.
Во влагалищном просвете всегда происходит рост и развитие бактериальной и грибковой флоры. Однако этот процесс не представляет для здоровья женщины какой-либо угрозы, так как он контролируется гормональным фоном, иммунной системой, а также имеющейся полезной микрофлорой. В подавляющем большинстве во влагалище присутствуют лактобактерии (палочки Додерляйна). Их доля составляет около 95%. Они создают вокруг себя кислую среду, тем самым не дают возможности иным микроорганизмам там размножаться.
При сбое в механизмах контроля, происходит стойкое изменение влагалищной слизи, палочки Додерляйна гибнут, либо их количество уменьшается и создаются благоприятные условия для роста и развития патогенной флоры. Таков, в упрощенном варианте, механизм развития дисбактериоза влагалища.
Содержание:
- Причины дисбактериоза влагалища
- Симптомы дисбактериоза влагалища
- Диагностика дисбактериоза влагалища
- Лечение дисбактериоза влагалища
Причины дисбактериоза влагалища
Причиной дисбактериоза влагалища никогда не становится какой-либо один микроорганизм. Развитие воспалительного процесса происходит в результате влияния ассоциации микробов. Чаще всего такими патогенными агентами становятся гарднереллы, микоплазма, мобилинкус. Их называют анаэробными бактериями, так как для их роста и развития нет необходимости в кислороде.
Причины дисбактериоза влагалища, при котором происходит неконтролируемый рост патогенной флоры, могут быть следующими:
Внутренние причины дисбактериоза влагалища:
Период менопаузы. В это время происходит меньший рост и размножение молочнокислых бактерий, так как снижается количество вырабатываемого в организме женщины эстрогена.
Период вынашивания ребенка. В этом случае рост молочнокислых бактерий уменьшается под воздействием увеличившегося объема прогестерона. Кроме того, запускается естественный процесс снижения иммунной защиты женщины, чтобы не произошло отторжения плода.
Бактериальный вагиноз может стать следствием аборта, либо такого гормонального стресса для организма, как выкидыш.
Атрофические процессы в слизистой оболочке влагалища также способствуют нарушению его микрофлоры. Эта патология носит название крауроз вульвы.
Дисбактериоз кишечника. При нарушении микрофлоры кишечника изменяется микрофлора влагалища.
Гормональные расстройства.
Наличие полипа или кисты влагалища.
Врожденные пороки развития репродуктивной системы.
Эндокринные заболевания.
Внешними причины дисбактериоза влагалища:
Бесконтрольный, необоснованно длительный, либо самостоятельный прием антибактериальных препаратов. Известно, что антибиотики не обладают избирательными свойствами и губительно воздействуют на все бактерии в организме.
Лечение препаратами из группы цитостатиков, антимикотиков, либо прохождение лучевой терапии. Патология в данном случае развивается по причине снижения иммунной защиты.
Нарушение правил интимно гигиены, либо пренебрежение ими.
Избыточная гигиена, в частности, выполнение спринцевания, чрезмерно частое использование мыла.
Возникшие после родов или хирургических вмешательств деформации шейки матки, вагины или мышц тазового дна.
Инородные тела во влагалище.
Использование гигиенических тампонов, установка диафрагмы, шеечного колпачка или внутриматочной спирали.
Использование средств со спермицидами.
Смена постоянного полового партнера.
Ведение активной сексуальной жизни.
Наличие воспалительного процесса в системе репродукции.
Отдельно стоит отметить такую причину развития дисбактериоза влагалища, как нарушения в иммунной системе. Снижение естественной защиты организма может происходить по огромному количеству причин, это: любые инфекции, любые неинфекционные заболевания, воздействие эндогенных и экзогенных факторов. Поэтому любое воздействие, негативно влияющее на иммунную систему, может стать пусковым механизмом в развитии заболевания.
Симптомы дисбактериоза влагалища

Симптомы дисбактериоза влагалища могут в значительной степени варьироваться.
Чаще всего женщины отмечают следующие признаки, которые могут указывать на наличие патологического процесса:
Выделения из половых путей, которые могут быть как обильными, так и скудными. Часто они обладают неприятным запахом, который становится сильнее после интимной близости, а также во время очередной менструации. Запах аммиака, либо запах тухлой рыбы возникает из влагалища по причине активной жизнедеятельности условно-патогенной флоры, в частности, гарднереллы. Если процесс дисбактериоза влагалища находится на раннем этапе развития, то выделения будут жидкие, скудные, с сероватым оттенком.
Зуд. Это непостоянный симптом, который может отсутствовать. Однако, большинство женщин указывают на усиление зуда во время месячных.
Болезненные ощущения во время интимной близости.
На фоне гнойных выделений возможно слипание малых половых губ.
Возникновение чувства жжения после и во время процесса мочеиспускания.
Когда патологический процесс существует у женщины на протяжении длительного отрезка времени, то симптомы становятся более выраженными:
Бели начинают менять свою консистенцию. Они становятся более тягучими, по составу схожи с твороженной массой.
Цвет выделений меняется и приобретает темно-зеленый оттенок.
Выделения равномерно распределяются по стенкам влагалища, становятся липкими и тягучими.
Количество выделений увеличивается, в сутки их может набираться до 20 мл при норме в 2-4 мл
Повышается риск развития вагинита, так как к условно-патогенной флоре присоединяется патогенная флора.
В районе вульвы возникает умеренный зуд.
Возможно нарушение процесса мочеиспускания. Оно становится более частым и более болезненным.
При этом видимых признаков воспалительного процесса может не наблюдаться. Слизистая оболочка влагалища не изменена, имеет розовый равномерный окрас. Кольпоскопия также не дает положительных результатов.
У одних женщин симптомы дисбактериоза влагалища сохраняются на протяжении длительного отрезка времени, а некоторые женщины ощущают какие-либо изменения лишь периодически, под воздействием неблагоприятных факторов.
Диагностика дисбактериоза влагалища
Диагностика дисбактериоза влагалища находится в компетенции врача-гинеколога. Он собирает анамнез пациентки, выясняет ее жалобы. Во время осмотра врач визуализирует однородные выделения на стенках вагины. Они могут иметь беловатый или сероватый оттенок. Иногда из влагалища исходит неприятный рыбный запах.
Обязателен к взятию забор мазка из влагалища. Он позволяет визуализировать слущенные клетки эпителия к которым прикрепляются патогенные бактерии (ключевые клетки). В норме таких клеток быть не должно. Кроме того, при дисбактериозе влагалища будут преобладать эпителиоциты над лейкоцитами, а количество палочек Дедерлейна будет уменьшено.
Дополнительно определяется кислотность среды влагалища. Делается это с помощью специальной тест-полоски. На дисбактериоз указывает увеличение кислотности среды до 4,5 и выше.
Еще один диагностический признак, указывающий на дисбактериоз – это возникновение запаха тухлой рыбы при добавлении во влагалищные бели калиевой щелочи.
Врач может выставить диагноз, если у женщины имеются три положительных диагностических критерия из четырех:
Наличие ключевых клеток в мазке;
Запах несвежей рыбы при выполнении реакции с использованием белей;
Кислотность более 4,5;
Визуализация специфических белей при осмотре.
Если имеются показания, то женщину направляют на консультацию к иным специалистам, как-то: эндокринолог, венеролог, гастроэнтеролог и пр.
Лечение дисбактериоза влагалища
Терапия начинается сразу же после постановки диагноза. Успех лечения напрямую зависит от грамотного подбора лекарственных средств.
Лечение дисбактериоза влагалища проводят в два этапа:
Для начала необходимо добиться нормализации условий для размножения лактобактерий во влагалище. Для этого следует простимулировать как местный, так и общий иммунитет, привести в порядок гормональный фон, избавить слизистую влагалища от обилия патогенной флоры.
Второй этап заключается в непосредственном восстановлении нормальной флоры.
Для реализации поставленных целей потребуется нормализовать кислотность влагалищной среды, ликвидировать патогенных агентов. Лечение полового партнера не имеет смысла, так как дисбактериоз влагалища не передается половым путем.
Итак, для лечения дисбактериоза влагалища женщине даются следующие врачебные рекомендации:
Использование таблеток и свечей. Чаще всего врачи назначают такой препарат, как Трихопол с действующим веществом – метронидазолом. Это лекарственное средство позволяет ликвидировать анаэробных бактерий. Препаратами выбора также являются: Орнидазол, Тинидазол, Клиндамицин. Продолжительность лечения не должна превышать 10 дней.
Следует осведомить пациенток о возможных побочных эффектах при приеме препаратов внутрь. Их можно снизить, если использовать средства местно. Возможно назначение таких вагинальных свечей, как: Флагил, Нео-Пенотран, Клион-Д, Трихопол, Клиндацин. Также врачи назначают установку тампонов с нанесенными на них кремами или гелями: Далацин, Розамет, Метрогил-гель, Розекс.
Витаминотерапия. Во время лечения антибактериальными свечами, женщине показан прием витамина С в увеличенной дозировке. Это способствует активации иммунных сил, улучает скорость заживления поврежденной слизистой, снижает проницаемость сосудов.
Выполнение влагалищных инсталляций. На протяжении 7 дней, один раз в сутки необходимо будет помещать во влагалище тампоны, смоченные в молочной или борной кислоте 2% концентрации. Это позволит создать кислую среду, которая будет неблагоприятна для размножения анаэробных бактерий.
Противоаллергенные препараты. Часто в дополнении к общему лечению врачи назначают такие антигистаминные средства, как: Цетрин, Супрастин, Тавегил.
Восстановление нормальной влагалищной флоры. Заключительным моментом терапии дисбактериоза влагалища является интервагинальное введение биопрепаратов. Для этой цели используются свечи: Бификол, Бифидумбактерин, Ацилакт, Лактожиналь. Курс лечения, как правило, составляет не более 10 дней.
При грамотном подходе к лечению дисбактериоза влагалища, происходит восстановление нормальной микрофлоры с последующим отсутствием рецидивов заболевания.
Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Образование:
Диплом «Акушерство и гинекология» получен в Российском государственном медицинском университете Федерального агентства по здравоохранению и социальному развитию (2010 г.). В 2013 г. окончена аспирантура в НИМУ им. Н. И. Пирогова.
Наши авторы
Источник
Сыпь в интимной зоне хотя бы однажды, но беспокоила каждую женщину. Высыпания на гениталиях могут доставлять не только легкий дискомфорт, но и серьезную болезненность, например, при генитальном герпесе. Именно поэтому при появлении нехарактерных прыщиков нужно обратиться за консультацией к гинекологу.
Виды высыпаний
Существуют различные виды высыпаний. Прыщи представляют собой определенные элементы, которые появляются внезапно, как правило, после окончания инкубационного периода.
Виды сыпи на половых органах:
- волдыри – держатся недолго, проходят самостоятельно;
- гнойнички – образования с гнойным содержимым зеленого либо желтого цвета, указывают на запущенную стадию заболевания;
- пузырьки с жидкостью – могут располагаться как группами, так и поодиночке, после вскрытия (без отсутствия лечения) трансформируются в болезненные язвы;
- шанкр – характеризуется красным оттенком, имеет твердый край и язвенное дно;
- эритема – возвышающиеся над кожей покрасневшие и отечные участки;
- кондиломы – генитальные бородавки телесного либо коричневого оттенка, могут разрастаться в форме петушиного гребня, склонны к слиянию;
- узелки – высыпание залегает в дермальном слое на разной глубине и характеризуется плотной структурой;
- бляшки – плоские образования, возвышающиеся над поверхностью кожного покрова.
Это наиболее распространенные элементы, формирующейся на поверхности женских половых органов.
Красная сыпь
Красные высыпания на больших и на малых половых губах, а также на влагалище могут указывать на сбой гормонального характера либо быть простым акне (угрями). Подобные прыщики часто диагностируется во время пубертатного периода, климакса либо беременности. Мелкие высыпания на половых органах способны выступать признаком нарушения в работе эндокринной системы.
Иные причины:
- стрессовые состояния;
- бессонница;
- хроническая форма усталости;
- средства интимной гигиены плохого качества.
Белая сыпь
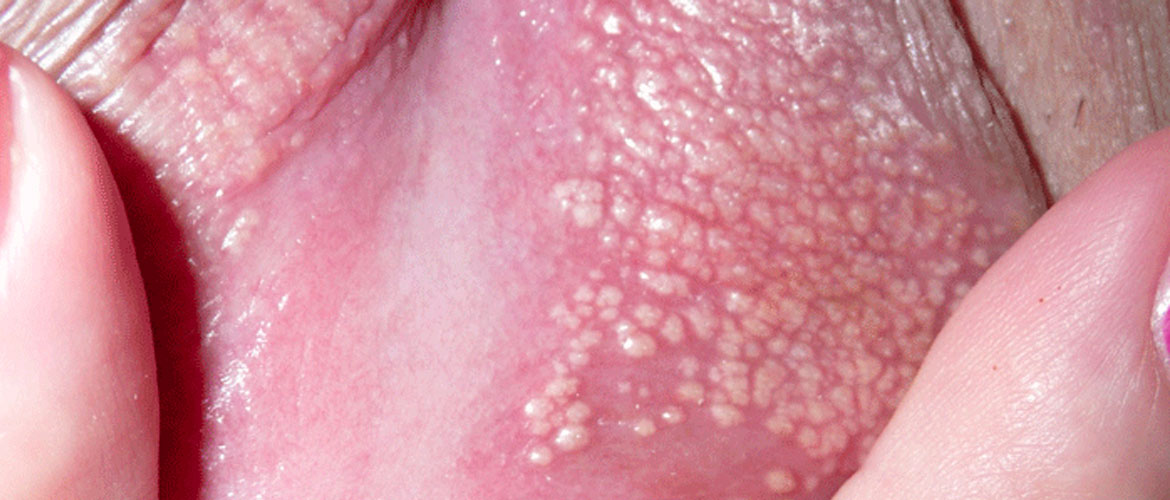
Белая сыпь на поверхности малых губ, как правило, отличается небольшими размерами. Образования в редких случаях бывают крупнее маковых зернышек. После полного вызревания прыщики заполняются гноем, затем вскрываются и самостоятельно заживают.
Белые прыщи на поверхности кожи либо слизистых органов могут появляться в результате:
- Эпиляции/бритья лобка и паха. Кожа в этой зоне очень чувствительная, а сам процесс сопровождается образованием микротравм. В случае попадания в них патогенной микрофлоры не исключено развитие воспалительного процесса.
- Общее переохлаждение организма. На фоне ослабления иммунной защиты, спазмирования сосудиков из-за холода, что вызывает нарушение кровообращения, создаются благоприятные условия для образования белых гнойных прыщей (они могут быть весьма болезненные).
- Белая сыпь на губах может формироваться в результате ношения трусиков, пошитых из синтетики, плохих «ежедневок» и их редкой смены.
Если появились высыпания на малых половых губах и они сопровождаются появлением определенной симптоматики, то образования могут рассматриваться как симптом заболевания.
Иногда белые точки возникают возле входа во влагалище. Они безболезненны и не доставляют женщине никакого дискомфорта. В таком случае речь идет о гиперсекреции сальных желез.
Другие виды
Существуют также и другие причины генитальных прыщей:
- Аллергическая сыпь. Аллергические высыпания на гениталиях представляют собой характерные красные пятна разного диаметра. Область поражения сильно чешется, отекает. В роли раздражителей могут вступать – интимная косметика, презервативы из латекса, лубриканты, лекарства для местного применения, ежедневные и обычные прокладки, синтетическое или неудобное нижнее белье, эпиляция.
- Чесотка – паразитарная инфекция, вызванная заражением чесоточным клещом. Особенно сильно поражается кожа больших губ. Типичные проявления – многочисленная фолликулярная мелкая сыпь, после нарушения целостности прыщиков на их месте возникают кровянистые корочки, постоянный зуд.
- Лобковый педикулез – паразитарная инфекция, вызванная лобковой вшой. Область локализации паразитов – лобок, волосистая часть гениталий, зона вокруг ануса. Признаки заражения – непрекращающийся зуд, кожные расчесы, голубоватые пятна.
- Ответ на эякулят партнера. Синдром жгучей спермы встречается не очень часто. Неприятные ощущения возникают примерно у 30% сексуально активных женщин. Причинами могут выступать – наследственность, развитие беременности, использование контрацептивов и т.д.
- Вульвовагинит. Заболевание обусловлено активным размножением грибков из рода Кандида. Ведущие симптомы – творожистые влагалищные бели, жжение и зуд, везикулярная сыпь.
- Сифилис (венерическое заболевание). Вторичными признаками болезни – помимо иных типичных проявлений – становится появление мелкой розовой сыпи.
- Генитальный герпес – недуг вирусного происхождения. Его симптомами становится появление сильно зудящих пузырьков, заполненных прозрачной жидкостью. После вскрытия они превращаются в болезненные язвочки. Примерно на 7 – 8 день образования подсыхают. На фоне подобных проявлений может повышаться температура тела, появляется мышечная ломота, происходит увеличение лимфатических узлов.
- Контагиозный моллюск – кожный дерматит инфекционного происхождения. Проявляется в формате мелких куполообразных узелков (число не превышает 20 штук), покрывающих небольшие участки лобка или губ. При пальпации образования плотные, могут вызывать легкий зуд.
- Паховая эпидермофития – инфекция грибкового происхождения. Область локализации – промежность, гениталии и прилегающие зоны. Вначале на поверхности кожи образуются небольшие розовые пятна в форме кольца, периметр которого усыпан пузырьковой сыпью. По мере прогрессирования патологии высыпания подсушиваются, а кожа начинает шелушиться. Процессу сопутствует зуд и ощущение жжения.
- Псориаз – хроническая кожная патология неинфекционного происхождения. Характерные симптомы – высыпания розового цвета склонные к сливанию и образованию бляшек различного размера. При обострении патологии в области поражения возникает сильный зуд.
Что делать, если у меня красная сыпь?
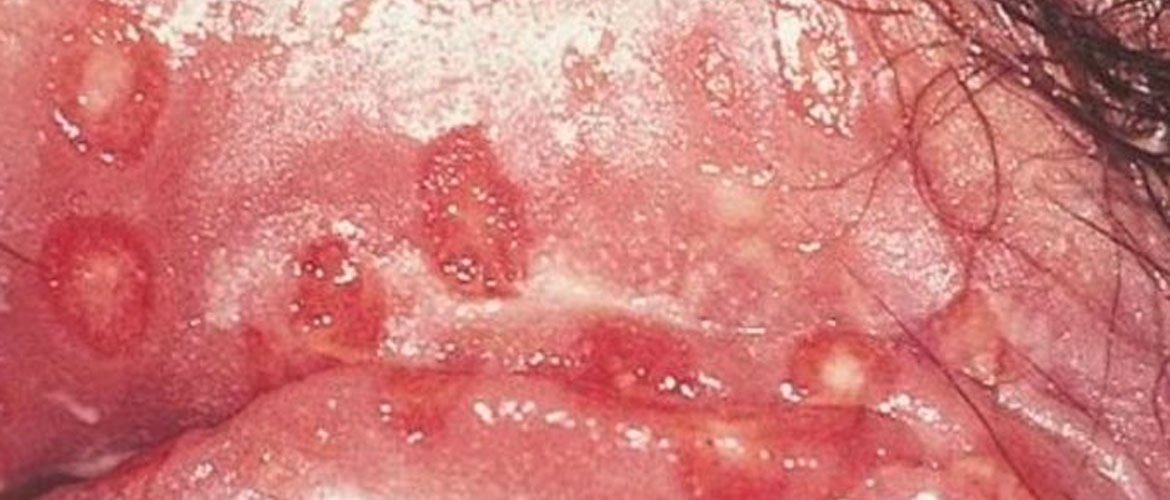
Если на половых губах появилась сыпь красного цвета, то рекомендуется получить консультацию профильного специалиста – гинеколога либо дерматовенеролога. Медик после проведения осмотра пациентки поставит предварительный диагноз. Для его подтверждения будут назначены анализы, а на основании полученных результатов разработана схема лечения.
В некоторых случаях красные по цвету высыпания на половых губах у женщин – физиологическая норма, поэтому в применении каких-либо лекарственных средств больная не нуждается. Но не исключено, что появление высыпаний на половых губах красного цвета – признак серьезного заболевания.
На опасность состояния указывает следующая симптоматика:
- сыпь на половых губах держится больше недели (даже в том случае, если прыщи не болят и не сопровождаются дискомфортом);
- красная сыпь возникла после незащищенного полового акта с новым/случайным партнером;
- половые губы отекли, а прыщи заболели и начали чесаться;
- шелушение слизистой;
- на месте лопнувшего пузырька образовалась мокнущая ранка, не заживающая дольше двух недель;
- красные высыпания на слизистой половых губ сопровождаются повышением общей температуры тела, повышенной утомляемостью, сильной слабостью.
Анализы
При обнаружении гнойничковой сыпи на половых губах либо слизистой влагалища проводится забор мазка его содержимого. Это необходимо для диагностирования возбудителя инфекции.
Дополнительно могут потребоваться следующие исследования:
- общий анализ крови и мочи – позволяет определить наличие очагов воспаления в организме;
- УЗИ органов малого таза – необходимо для исключения различных типов новообразований;
- биопсия пораженных тканей – проводится для определения характера изменений.
Визит к венерологу
Высыпания на половых губах у женщин могут потребовать консультации у врача венеролога. Показанием служит развития определенной симптоматики, в частности, признаков вторичного сифилиса.
Осложнения и последствия
При отсутствии адекватного лечения генитальных прыщей не исключено развитие различных осложнений. Определяются они установленным диагнозом. На фото язвочки на слизистой, образовавшиеся после вскрытия пузырьков генитального герпеса.
Лечение причин высыпаний

Лечение медикаментозное, проводится гинекологом – именно этого специалиста нужно посетить первым – либо дерматовенерологом. Терапия выявленной патологии предусматривает системный подход, т.е. в процессе используются и местные, и общие средства.
На весь период лечение необходимо полностью отказаться от секса.
В основе схемы терапии лежат следующие принципы:
- при аллергической реакции используются препараты из серии антигистаминов, например, Фенистил, Диазолин;
- грибковая инфекция уничтожается при помощи противогрибковых средств (Нистатин, Клотримазол);
- для лечения генитального герпеса применяется Ацикловир;
- в случае выявления гормональных нарушений проводится нормализация гормонального фона, чаще всего для нормализации цикла используются Утрожестан, Дюфастон;
- при выявлении стрептококковой инфекции назначается стрептоцид.
Если высыпания на больших половых губах носят воспалительный характер, то лечение проводится в условиях стационара. Схема разрабатывается, исходя из диагностированного заболевания и текущей клинической картины.
Дополнительно к приему назначаются:
- комплексы витаминов и микроминералов, укрепляющих иммунную систему;
- успокоительные средства – настойка пустырника, валерианы и т.д.;
- кремы и мази с заживляющим эффектом – Солкосерил, Радевит, Бепантен.
При поражении внутренних поверхностей вагины, т.е. когда прыщи образовались внутри влагалища или около входа, то женщине будут рекомендованы санации дубовым, ромашковым отваром либо содовым раствором.
Профилактика
Существует ряд рекомендаций, способных предупредить появление прыщей в интимной зоне. Советы будут следующими:
- ведение упорядоченной половой жизни, использование кондомов;
- поддержание чистоты гениталий, ежедневная смена нижнего белья;
- отказ от использования общих полотенец, постельного белья;
- полноценное питание;
- занятия спортом.
Также важно избегать переохлаждения организма и области паха в частности, стрессовых ситуаций.
Интимная гигиена
Предупредить формирование прыщей поможет соблюдение правил интимной гигиены. Это касается, прежде всего, ежедневного посещения ванной комнаты и смены нательного белья.
Безопасный секс
Отказ от незащищенных связей со случайными партнерами позволит избежать заражения неприятными болезнями, передающимися половым путем.
Средства
Для интимной гигиены нужно использовать только предназначенные для этой цели гели и иные средства. Также важно выбирать качественные продукты от известных производителей.
Заключение
Генитальные прыщи, если они сопровождаются развитием патологической симптоматики — болезненность образований, зуд, жжение — требуют посещения гинеколога. При необходимости может быть назначена консультация дерматовенеролога. Не стоит забывать, что безобидные на первый взгляд пятнышки могут оказаться признаком серьезной патологии.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://gribkovye-zabolevaniya.com/kakie-byivayut-vyisyipaniya-na-polovyih-gubah-u-zhenshhin.html
- https://myvenerolog.com/simptomy/yazvy-syp-i-gnojniki/syp-na-polovyh-gubah.html
- https://dermatologiya.com/problemy-18/vyisyipaniya-na-polovyih-gubah/
- https://allergiyanet.ru/simptomy/na-chastyah-tela/allergiya-na-polovyh-gubah.html
- https://myvenerolog.ru/sip-na-polovyx-organax/
- https://yginekologa.com/syip-na-polovyih-gubah.html
- https://okeydoc.ru/syp-na-polovyx-organax-prichiny-simptomy-lechenie/
Источник