Заболевания в кишечной системе

ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Расстройство пищеварения: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Заболевания органов желудочно-кишечного тракта, которые вызывают расстройство пищеварения, относятся к числу наиболее распространенных в популяции. Признаки нарушения пищеварения в той или иной степени наблюдаются почти у четверти населения земного шара, однако большинство не обращаются за помощью к врачам и лечатся самостоятельно, что в некоторых случаях грозит развитием осложнений.
Заболевания органов пищеварения могут возникать еще в детском или юношеском возрасте и приобретать хроническое течение.
Разновидности нарушений пищеварения
Нарушения пищеварения можно разделить на две большие группы.
К первой относятся заболевания, вызванные недостатком ферментов поджелудочной железы и веществ, необходимых для переваривания пищи, – желудочного сока, желчи. В этих случаях характерными симптомами являются изжога, отрыжка, вздутие живота, колики, боль в подвздошной области.
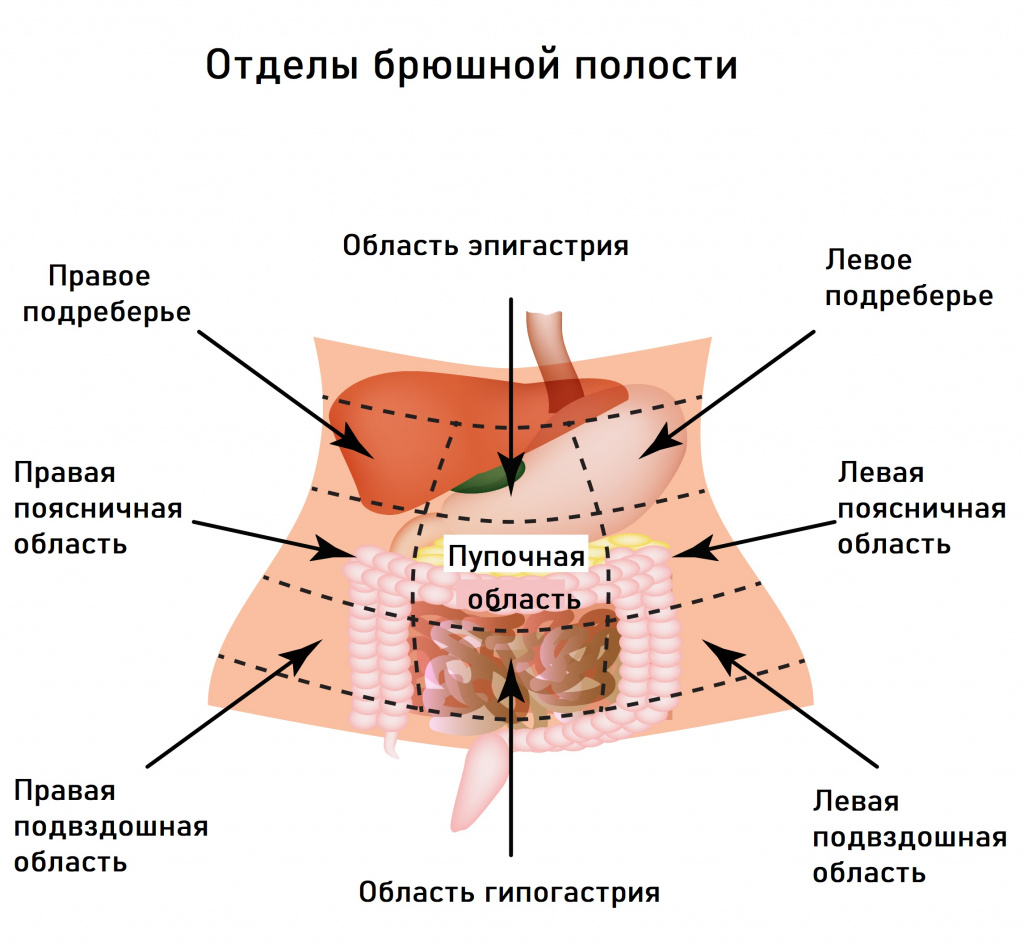
Вторая группа объединяет расстройства, вызванные нарушением процессов всасывания в кишечнике. Эти нарушения характеризуются спастическими болями, усилением перистальтики (урчания) в животе, чувством распирания, неустойчивой дефекацией (запорами или поносами), истощением, мышечной слабостью.
Возможные причины расстройства пищеварения
Одной из наиболее распространенных причин расстройства пищеварения врачи называют нарушение моторики пищевода. Патологии двигательной активности пищевода приводят к затруднению продвижения пищи в желудок и, наоборот, легкому попаданию (забросу) концентрированного желудочного сока на стенки пищевода.
Другая значимая причина – функциональная диспепсия, которая объединяет состояния, вызванные временным (не более 3 месяцев) нарушением деятельности желудка, двенадцатиперстной кишки и поджелудочной железы. Пациенты предъявляют жалобы на боль или ощущение дискомфорта в подвздошной области, тяжесть, чувство переполнения желудка после принятия обычного объема пищи, вздутие живота, тошноту, рвоту, отрыжку, изжогу. Боли характеризуются периодичностью (натощак или ночью) и быстрым прекращением после приема пищи или препаратов, понижающих кислотность в желудке.
Если боли локализуются в левом подреберье или носят опоясывающий характер, то можно заподозрить проблемы с поджелудочной железой, если в правом – дисфункцию печени и желчного пузыря.
При обследовании таких пациентов часто не удается выявить «органических» заболеваний (язвы, опухоли, панкреатит).
Проблемы с пищеварением могут возникать в результате функциональных расстройств билиарного тракта (системы желчевыведения). В их основе лежит нарушение синхронности в работе желчного пузыря и сфинктера Одди, через который желчь поступает в 12-перстную кишку. При спазме сфинктера происходит не только застой желчи в желчном пузыре, но и нарушение работы поджелудочной железы, что в совокупности приводит к появлению острой боли, которая чаще локализуется в правом подреберье и может отдавать в спину. Приступы провоцируются приемом жирной и острой пищи, холодных напитков, стрессовыми ситуациями. Боли в правом подреберье могут сочетаться с чувством распирания. Характерными симптомами служат также тошнота, горечь во рту, вздутие живота, запоры.
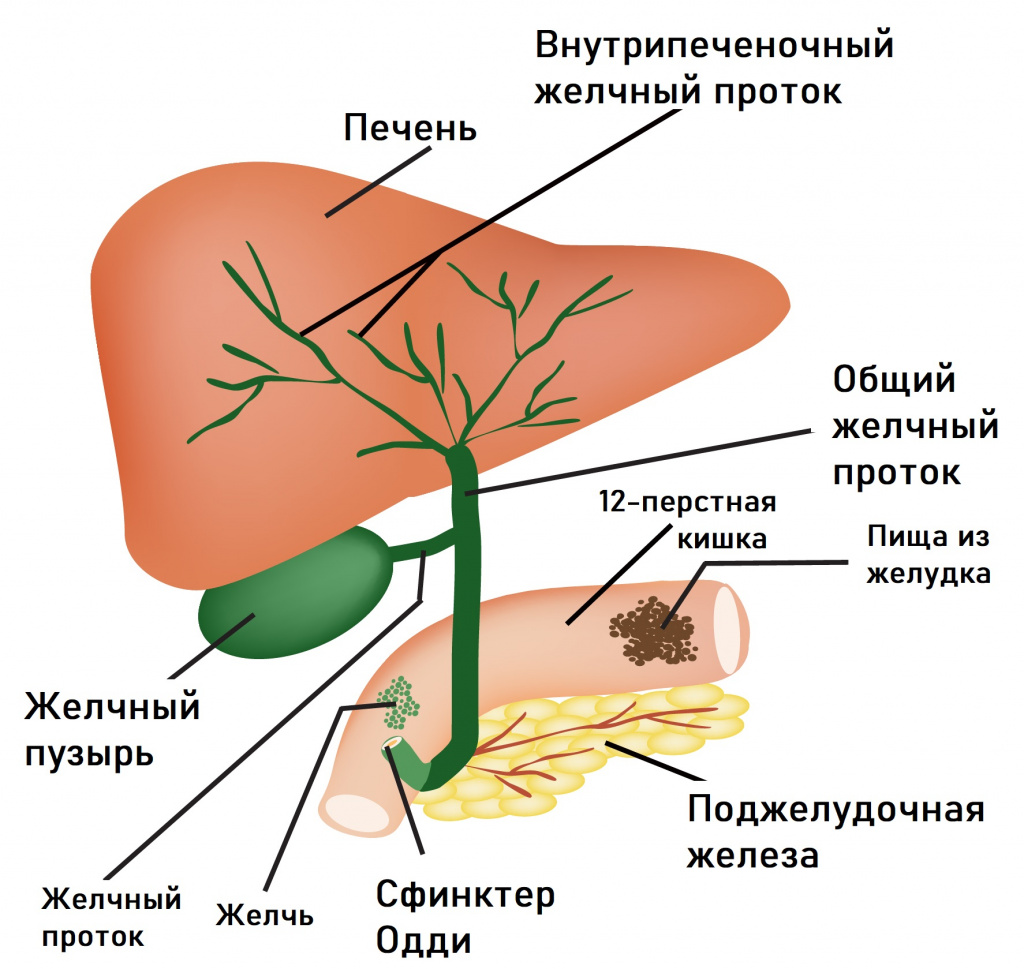
К еще одной причине расстройства пищеварения можно отнести синдром раздраженного кишечника – болезненные состояния, при которых боль или дискомфорт в животе проходят после опорожнения кишечника. Стул при этом отличается нерегулярностью с преобладанием диареи (поноса) или запоров.
В качестве причин синдрома раздраженного кишечника называют инфекционные заболевания, нервные стрессы, некачественное питание, употребление большого количества газообразующих продуктов, переедание.
Основными симптомами этого заболевания служит вздутие живота, схваткообразная боль в животе, которая обычно усиливается после приема пищи и ослабевает после опорожнения кишечника. Примечательно, что в ночное время боли прекращаются.
При диарее количество опорожнений кишечника может достигать 5 раз в день, а позывы к дефекации могут возникать после каждого приема пищи. Часто остается чувство неполного опорожнения кишечника. При запоре характер кала напоминает «овечий», состоящий из мелких плотных катышков. Могут возникать так называемые запорные поносы – жидкий стул после нескольких дней его задержки.
К каким врачам обращаться при расстройстве пищеварения
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода возникают чаще всего в детстве (срыгивания, внезапная рвота неизмененной пищей сразу после еды, боли при глотании) и требуют консультации врача-педиатра.
Если такие симптомы в течение длительного времени (более месяца) проявляются у взрослого, следует посетить врача-терапевта для получения направления на обследование желудочно-кишечного тракта и записаться к гастроэнтерологу.
Лечением функциональных расстройств пищеварения, включая синдром раздраженного кишечника, занимаются терапевты, гастроэнтерологи и психотерапевты.
Диагностика и обследования при расстройстве пищеварения
При подозрении на заболевание пищевода назначают рентгеноскопию, которая позволяет выявить нарушение прохождения бариевой взвеси в желудок и расширение пищевода. Для исключения органических поражений пищевода выполняют пищеводную манометрию и эзофагоскопию.
Диагностика функциональной диспепсии обычно включает клинический анализ крови; биохимический анализ крови; анализ кала на скрытую кровь; С-уреазный тест для диагностики инфекции Helicobacter pylori; гастродуоденоскопию с целью визуальной оценки состояния стенки желудка и исключения ее язвенных поражений и опухолей; УЗИ печени, желчного пузыря и поджелудочной железы для уточнения их состояния.
Для диагностики дискинезии желчных путей выполняют исследование клинического анализа крови; общего анализа мочи; биохимического анализа крови для оценки уровня печеночных ферментов (АЛТ, АСТ), билирубина и щелочной фосфатазы.
Кроме того, могут быть назначены ультразвуковая диагностика, эндоскопическая ретроградная холангиопанкреатография и эндоскопическая манометрия сфинктера Одди.
Диагноз «синдром раздраженного кишечника», как правило, ставится методом исключения других органических заболеваний. Для этого выполняют следующие лабораторные и инструментальные исследования:
- клинический анализ крови;
- биохимический анализ крови;
- копрологическое исследование (исследование кала);
Что следует делать при расстройстве пищеварения
В первую очередь необходимо сократить промежутки между приемами пищи и уменьшить порции. Не рекомендуется употреблять горячие или холодные блюда, пищу необходимо тщательно пережевывать. Сразу после еды не следует наклоняться или ложиться.
Если есть подозрение на функциональную диспепсию, нужно ограничить употребление жирной, жареной и острой пищи, кофе и крепкого чая. Желательно отказаться от курения, употребления алкоголя, приема обезболивающих препаратов.
Лечение расстройства пищеварения
В качестве стартовой терапии при нарушении моторики пищевода врач может назначить прием блокаторов кальциевых каналов, нитратов, в качестве вспомогательных препаратов – седативные средства.
Если медикаментозное лечение не дает результатов, прибегают к баллонному расширению пищевода, эндоскопическому введению ботулотоксина или хирургическому вмешательству.
При лечении функциональной диспепсии показано применение ингибиторов протонной помпы, главным образом при болевых симптомах, а также при повышенной выработке желудочного сока. В случае нарушения двигательной функции желудка используют препараты, стимулирующие моторику желудочно-кишечного тракта. При выявлении в желудке H. pylori назначают курс антибиотикотерапии. Неврологические симптомы лечат антидепрессантами или купируют с помощью психотерапии.
Для нормализации деятельности желчного пузыря и сфинктера Одди врач может назначить препараты нескольких групп – в комплексе они должны усиливать секрецию желчи и моторику желчного пузыря (препараты урсодезоксихолевой кислоты и растительного происхождения), а также оказывать спазмолитическое действие на сфинктер Одди (гимекромон).
Терапия синдрома раздраженного кишечника предусматривает в основном нормализацию образа жизни и правильный режим питания. Медикаментозная терапия направлена на нормализацию моторики кишечника и устранение боли.
Источники:
- Васильев Ю.В. Функциональная диспепсия. Современные представления о проблеме и возможности терапии. Медицинский совет, журнал. № 6. 2013. С. 94-98.
- Пономарева Л.Г. Современные представления о расстройствах пищевого поведения. Молодой учёный, журнал. №10 (21). 2010. С. 274-276.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Источник
Болезни кишечника могут протекать без каких-либо признаков на начальном этапе, но рано или поздно они дадут о себе знать определенными симптомами. Взаимосвязь всех органов – причина тому, что любое кишечное заболевание отражается на работе всего организма. Своевременное выявление патологии позволяет как можно раньше приступить к их лечению, поэтому очень важно анализировать состояние своего здоровья, чтобы вовремя заподозрить проблему.
Причины кишечных заболеваний
Врачи говорят об огромном количестве факторов, которые могут спровоцировать те или иные недуги. Вот основные причины, по которым могут развиваться болезни кишечника:
- Генетические нарушения, вызывающие непосредственно болезни этого органа;
- Гиперактивность иммунной системы. Хороший иммунитет – это хорошо, но если эта система чересчур активна, наряду с уничтожением болезнетворных микроорганизмов, попадающих в кишечник, он может и разрушающе воздействовать на его стенки;
- Неправильное, несбалансированное питание;
- Применение медикаментов. Прежде всего, речь идет о тех лекарствах, которые способствуют изменению кишечной микрофлоры. «Яркие»представители таких препаратов – антибиотики. Из-за них нарушаются процессы всасывания из пищи полезных компонентов, витаминов. К тому же некоторые медикаменты, в том числе антибиотики, угнетающе воздействуют на иммунную систему, что тоже сказывается на работе кишечника;
- Низкая двигательная активность человека. Осуществление перистальтики в нормальном режиме обеспечивается, в частности, достаточной двигательной активностью. При малоподвижном же образе жизни она замедляется, в силу чего со временем развиваются различные кишечные заболевания;
- Наличие вредных привычек. Пристрастие к алкоголю, курение приводит к тому, что кишечные стенки не получают кислород в нужном количестве;
- Применение продуктов, обсемененных микроорганизмами. Это может быть молочная продукция, срок годности которой вышел, кондитерская продукция с кремом, плохо прожаренное мясо, сырые яйца. В этот список входит также сырая вода;
- Стрессы, неврозы. Такие состояния нарушают работу органов ЖКТ;
- Применение продуктов, обрабатываемых веществами, являющимися элементами, не пригодными для употребления в пищу;
- Нарушенное продуцирование некоторых гормонов. Например, если повышена выработка ВИП-гормона либо если есть дисбаланс гормоноподобных веществ с гормонами;
- Нарушенное взаимодействие кишечника и мозга, которое обеспечивается посредством спинного мозга и волокон парасимпатической и симпатической нервной системы.
Симптомы болезней кишечника
Кишечные заболевания можно распознать по некоторым общим признакам. При их наличии можно заподозрить проблему, что должно стать причиной для обращения к врачу для установления точного диагноза.
Заболевания тонкого кишечника у женщин и мужчин имеют такие симптомы:
- Жидкий стул, часто имеющий светлый окрас, кашеобразную либо пенистую структуру, кисловатый запах. В кале могут быть включения непереваренной пищи;
- Болевые ощущения, которые чаще локализуются в пупочной области;
- Ощущение, что в животе что-то переливается, которое сопровождается соответствующим звуком;
- Чувство распирания живота, тяжести, вздутия. При этом некоторое облегчение больной испытывает после дефекации;
- Необходимость в срочной дефекации сразу же при появлении позывов к ней;
- Появление заболеваний воспалительного характера, которые сопровождает повышенная температура.
При прогрессировании болезней тонкой кишки страдают и другие органы, и тогда могут проявляться следующие симптомы:
- Повышенная утомляемость;
- Общая слабость;
- Стремительное похудение;
- Иссушение, истончение кожных покровов;
- Покраснение белков глаз;
- Истончение, ломкость ногтей
- Головные боли;
- Ухудшение зрения;
- Проблемы с суставами.
Заболевания толстого кишечника тоже имеют свои симптомы:
- Боли, отмечающиеся, как правило, по периметру живота – по бокам, в нижней части, над пупком. Обычно болевые ощущения не связаны с приемом пищи, а наиболее ощутимыми они становятся ближе к вечеру. Они могут быть как острыми, так и тупыми, распирающими;
- Частые дефекации. При этом в кале может присутствовать гной, слизь, кровь, включения в виде полосок болотистой тины;
- Инфекционные болезни толстой кишки сопровождаются еще такими симптомами, как головные боли, снижение аппетита, повышение температуры, общая слабость;
- Недержание стула, газов;
- Вздутие живота, урчание. Эти признаки болезней толстого кишечника обычно становятся наиболее ощутимыми к вечеру, а ближе к ночи они ослабевают.
Распространенные болезни кишечного тракта
Язвенный колит
Он представляет собой хроническое кишечное заболевание, которое характеризуется поражением прямой и толстой кишок. Начинает свое развитие заболевание в прямой кишке, после чего воспалительный процесс перемещается выше – в толстую кишку.
Слизистая из-за протекающего в ней воспалительного процесса становится изъязвленной, легко поддается ранам, начинает кровоточить. Если лечение язвенного колита долго не осуществляется, возрастает риск появления полипов, других новообразований.
Точных его причин ученые на сегодняшний день не установили. Наиболее вероятной, по их мнению, причиной является наследственность.
Симптомы язвенного колита похожи на признаки некоторых других болезней, поэтому при их обнаружении нужно обратиться к врачу для установки точного диагноза:
- Частые нарушения стула. При этом поносы могут сменяться запорами;
- Боли, которые чаще всего наблюдаются слева и уменьшаются после дефекации;
- Периодические кровотечения из анального отверстия, которые могут усиливаться в периоды обострения болезни;
- Снижение работоспособности, слабость, потеря веса.
Лечение язвенного колита осуществляют с помощью базисных и гормональных препаратов (надпочечниковых стероидов). Пациентам показано продолжительное применение базисного препарата «Сульфасалазина», который используют как для устранения острой фазы болезни, так и в качестве поддерживающей терапии.
В комплексе с базисными медикаментами используются такие глюкокортикостероиды, как «Преднизолон», «Гидрокортизон».
Используются в рамках лечения и иммуномодуляторы, в частности, «Азатиоприн», «Метотрексат».
Ключевую роль в лечении играет питание, которое предполагает употребление только здоровой пищи и исключение из рациона молочных продуктов.
Болезнь Крона
Она имеет воспалительный характер, и полностью поражает пищеварительный тракт.
Патология начинает развитие в подвздошной кишке, после чего перетекает в остальные части кишечника, органы ЖКТ.
Симптомы болезни Крона могут быть такими:
- Если поражена по большей части толстая кишка, то пациента могут одолевать боли, бурление, вздутие в животе, частый понос с кровью;
- Непроходимость кишечника – полная или частичная, из-за которой наблюдается рвота;
- При гнойном воспалении не исключена лихорадка;
- Истощение организма из-за недостатка полезных веществ, обусловленного нарушением всасывания их из пищи.
Проявляться болезнь Крона может высыпаниями на коже, язвами во рту.
Лечат ее обычно медикаментозно, наряду с диетой, предусматривающей отказ от раздражающей пищи, богатой грубой клетчаткой, молочных продуктов, жирной еды, а также алкоголя.
Острую фазу заболевания снимают антибиотиками, а основными медикаментами при лечении выступают:
- «Преднизолон»(гормональный препарат);
- «Сульфасалазин».
Ишемический колит
Это болезнь слизистой толстого кишечника, обусловленная проблемами с сосудами, из-за которых нарушается его питание. При этом развивается воспалительный процесс, сопровождающийся изъязвлением кишечных стенок.
Ишемический колит может сопровождаться следующими симптомами:
- Перманентные боли в левой части живота, проявляющиеся обычно после еды;
- Нарушения стула;
- Ухудшение аппетита;
- Кровянистые включения в кале;
- Похудение пациента.
Для лечения могут применяться препараты со слабительным эффектом. Обычно используются для этого медикаменты, способствующие нормализации кровотока (например, «Трентал», «Актовегин»).
Синдром раздраженного кишечника
Под ним понимают кишечные расстройства, обусловленные нарушенной моторикой толстой кишки.
Признаки болезни:
- Урчание, боли в животе, локализацию которых определить во многих случаях сложно;
- Нарушения стула;
- Дискомфорт в животе.
В некоторых случаях болевые ощущения могут отдавать в суставы, спину, сердце.
Лечение предполагает комплексный подход:
- Диета, предусматривающая исключение жирной, жареной, соленой, кислой, острой пищи, алкоголя;
- Применение успокоительных медикаментов, антидепрессантов (например, «Циталопрам», «Имипрмин»);
- Использование ферментов («Вобэнзим», «Пепфиз», «Оразу»);
- Применение спазмолитиков (например, «Мебеверин», «Дюспаталин»);
- Если наблюдаются запоры, показано применение слабительных препаратов («Фитолакс», «Дюфалак»);
- Обычно требуется использование средств, способствующих восстановлению моторики толстой кишки (например, «Линаклотид», «Итоприд», «Домперидон»).
Новообразования
К таковым относят как раковые, так и доброкачественные образования. К последним принадлежат, например, полипы и дивертикулы.
Развитие кишечных новообразований на начальных стадиях носит бессимптомный характер, их нередко обнаруживают при плановых обследованиях, но с течением проблемы появляются такие признаки:
- Болевые ощущения в животе;
- Проблемы со стулом;
- Кровянистые включения в кале.
Такими признаками сопровождаются как доброкачественные, так и злокачественным образования, и какой именно характер имеет проблема, сможет помочь определить только обследование.
В любом случае лечение новообразований предусматривает применение хирургического вмешательства.
Диагностика заболеваний кишечника
Когда пациент обращается к врачу с жалобами, первое, что он делает – ощупывает живот больного. Пальпация является довольно информативным методом обследования, но не единственным.
Следующий шаг – взятие кала на обследование. Такой анализ позволяет выявить инфекционные, паразитарные заболевания, заподозрить болезни другого характера.
Если есть необходимость в подробном исследовании кишечных тканей, структуры органа, подтверждении либо опровержении наличия новообразований, применяются инвазивные методы:
- Капсульное обследование, в ходе которого пациенту нужно проглотить капсулу, имеющую камеру. Последняя делает снимки, передаваемые специальному устройству;
- Колоноскопия. Для этой методики используется колоноскоп с миниатюрной видеокамерой, вводимый в кишечник. Он передает изображение на монитор;
- Ирригоскопия. Метод предполагает заполнение кишечника контрастной жидкостью, позволяющей увидеть, что происходит в органе, на мониторе.
Кишечные заболевания как у взрослых, так и у детей важно своевременно диагностировать, чтобы не допустить их усугубления, а лечение было эффективным.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник