Заворот тонкой кишки относится к одному из следующих видов кишечной непроходимости
Тонкокишечная непроходимость — это частичное или полное прекращение пассажа химуса по тонкой кишке, вызванное органическими или функциональными причинами. Проявляется абдоминальной болью, рвотой, задержкой газов и стула, интоксикацией, метаболическими и гемодинамическими нарушениями. Диагностируется при помощи МСКТ, рентгенографии и сонографии брюшной полости. Для терапии используют регуляторы кишечной моторики, инфузионную терапию, антибиотики, анальгетики. Оперативное лечение предполагает ревизию брюшных органов, секторальную резекцию тонкой кишки.
Общие сведения
В структуре вмешательств по поводу острой хирургической патологии операции в связи с тонкокишечной непроходимостью составляют около 15%. В категорию риска входят больные, ранее прооперированные по поводу травматических повреждений и заболеваний абдоминальных органов, и лица, длительно страдающие болезнями органов ЖКТ. Актуальность своевременной диагностики расстройства обусловлена высокими уровнями общей и послеоперационной летальности (до 15,8% и до 36,2% соответственно), возникновением гнойных осложнений у 20% пациентов при проведении вмешательства позднее суток после появления симптоматики.

Тонкокишечная непроходимость
Причины
Развитие тонкокишечной непроходимости связано с действием одного или нескольких провоцирующих факторов у пациентов с различными видами абдоминальной патологии. Предпосылками к возникновению заболевания обычно становятся анатомо-морфологические изменения органов брюшной полости. Нарушение проходимости тонкой кишки также может носить функциональный характер. Специалисты в сфере современной гастроэнтерологии и абдоминальной хирургии в числе предрасполагающих факторов называют:
- Врожденные аномалии. Нарушению тонкокишечной проходимости способствует повышенная подвижность кишки из-за удлинения брыжейки, наличие карманов брюшины, брыжеечных отверстий и слабых участков диафрагмы. Кроме того, органическим субстратом болезни может стать дивертикул Меккеля.
- Спаечная болезнь. В 50-75% случаев заболевание связано со спайкообразованием в брюшной полости и рубцовой деформацией кишки. В группу риска входят пациенты, которые перенесли перитонит, абдоминальные вмешательства по поводу травм живота, язвенной болезни, онкопатологии и др.
- Грыжи. У 18-20% больных непроходимость вызвана ущемлением тонкокишечной петли в воротах грыжевого выпячивания. Компрессия кишечника наблюдается как при наружных грыжах живота (пупочной, белой линии, паховой), так и внутренних (диафрагмальных, внутрибрюшных).
- Доброкачественные и злокачественные неоплазии. Тонкая кишка чаще сдавливается опухолями, происходящими из других органов абдоминальной полости. Реже просвет кишечника обтурируется тонкокишечными полипами, аденокарциномой, другими новообразованиями, происходящими из его стенки.
- Инородные тела. Редкой причиной тонкокишечной обтурации считаются конкременты, образовавшиеся в пищеварительных органах. Механическим препятствием к продвижению химуса являются камни, попавшие в кишечник из желчного пузыря через свищ, кишечные и желудочные фитобезоары.
Для формирования непроходимости наряду с морфологическими предпосылками необходимы производящие факторы. Толчком к развитию патологии часто становится усиление тонкокишечной моторики при энтероколите, медикаментозной стимуляции, значительных пищевых нагрузках после длительного голодания. Заболевание провоцируется значительным повышением абдоминального давления при физических нагрузках (поднятии тяжестей, интенсивных тренировках, родах). В редких случаях вторичная блокада продвижения пищи по тонкому кишечнику вызвана толстокишечной непроходимостью.
У части пациентов состояние носит динамический характер и возникает на фоне моторной дисфункции тонкокишечной стенки. Паретическая форма непроходимости наблюдается после абдоминальных травм, на фоне перитонита, гипокалиемии. Спастическое нарушение пассажа химуса связано со спинальными и церебральными нарушениями при третичном сифилисе, метастазированием злокачественных опухолей, отравлением солями свинца и других тяжелых металлов. Крайне редко заболевание развивается на фоне истерии.
Патогенез
В зависимости от основного этиологического фактора различают несколько вариантов начала тонкокишечной непроходимости: обтурационный, стенотический, компрессионный, инвагинационный, странгуляционный и дискинетический. При сочетании нескольких предпосылок механизм развития носит комплексный характер. Основой патогенеза непроходимости тонкого кишечника являются быстро прогрессирующие нарушения метаболизма, структуры и функции кишечной стенки.
Из-за снижения ферментативной активности в просвете кишки и морфологических изменений ее слизистой возникает недостаточность пристеночного пищеварения, ухудшается реабсорбция. Ситуация усугубляется массивным выбросом кининов и гистамина, которые повышают проницаемость стенок сосудов, вызывают стаз микроциркуляции и усиливают ишемические процессы. Интенсивная потеря жидкости приводит к быстрому увеличению объема тонкокишечного содержимого, растяжению кишечника и возникновению выраженного болевого синдрома.
В полости живота формируется серозный или геморрагический выпот. Секвестрация жидкости сопровождается дегидратацией тканей, падением объема циркулирующей крови и ее сгущением, резким уменьшением диуреза. Нарастают гемодинамические и метаболические нарушения. Исходом дистрофических процессов в ишемизированной тонкокишечной стенке становится массовая гибель клеток, усугубляемая активацией кишечной флоры и прогрессирующим эндотоксикозом. При отсутствии лечения наступает перфорация кишечника.
Классификация
Наиболее клинически значимой является систематизация форм тонкокишечной непроходимости с учетом ее происхождения, механизма и динамики развития. Нарушение проходимости может быть частичным и полным, острым, подострым, хроническим и рецидивирующим. С учетом этиопатогенетических особенностей различают следующие виды заболевания:
- По происхождению. Во взрослом возрасте наиболее часто встречается приобретенная непроходимость, возникшая на фоне другой патологии. Врожденная форма болезни обычно диагностируется у детей.
- По механизму возникновения. Нарушение пассажа пищи по кишечнику может быть механическим (морфологическим). При отсутствии органических нарушений непроходимость называют динамической.
- По состоянию тонкокишечного кровоснабжения. При обтурационной форме патологии кровообращение в кишечной стенке сохранено. Для более тяжелых странгуляционного и смешанного вариантов характерно нарушение или прекращение кровоснабжения.
Симптомы тонкокишечной непроходимости
Клиническая картина заболевания развивается стремительно — в течение нескольких часов. Для тонкокишечной непроходимости характерна триада признаков: боль в животе, рвота, задержка стула и газов. Боль интенсивная, схваткообразная с локализацией в околопупочной и эпигастральной области. Рвота при нарушенной проходимости тонкого кишечника многократная, вначале содержимым желудка, затем рвотные массы приобретают каловый характер. Отсутствие стула возникает только в случае полной обструкции.
В первой фазе заболевания наблюдается активная перистальтика, урчание и шум плеска в животе могут быть слышны на расстоянии от пациента. В позднем периоде болезни наступает «аускультативная тишина». Отмечается вздутие и асимметрия живота. На тяжелое течение кишечной непроходимости указывает появление симптомов шока: бледность кожных покровов, холодный пот, резкое снижение артериального давления, учащение пульса. При переходе болезни в терминальную стадию отмечается стихание болевого синдрома.
Осложнения
При длительном существовании тонкокишечной непроходимости происходит ишемия и некроз стенки кишечника, что может приводить к ее перфорации и кровотечению. При попадании инфицированного кишечного содержимого в полость брюшины возникает разлитой перитонит, который тяжело поддается лечению. По данным исследований, именно прогрессирующий перитонит в 25% случаев становится причиной смертельного исхода у больных с осложненной формой непроходимости кишечника.
Задержка тонкокишечного содержимого ведет к всасыванию в кровоток токсических соединений. Это является основной причиной печеночно-почечной недостаточности. Вследствие интенсивной интоксикации и проникновения в кровь бактерий из просвета кишечника возможно появление местных гнойных осложнений или генерализация инфекции с развитием сепсиса. Среди внекишечных осложнений заболевания выделяют тромбоэмболию крупных сосудов, инфаркт миокарда.
Диагностика
Постановка диагноза не представляет затруднений в период разгара болезни, когда у пациента присутствуют патогномоничные признаки. На начальном этапе тонкокишечная непроходимость может имитировать другие абдоминальные хирургические заболевания, поэтому необходимо тщательное обследование больного. Наиболее информативными считаются:
- УЗИ брюшной полости. Ультразвуковое исследование является скрининговым методом, который позволяет обнаружить типичные признаки непроходимости: расширение просвета тонкой кишки более 5 см, уменьшение толщины стенки кишечника. Также сонография брюшной полости помогает визуализировать характер перистальтики кишечника. На УЗИ иногда определяются спайки, являющиеся причиной заболевания.
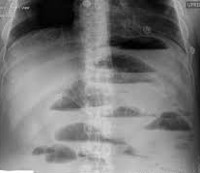
- Рентгенологическое исследование. При обзорной рентгенографии брюшной полости, выполненной в положении лежа, просматриваются расширенные кишечные петли с наличием жидкости. На рентгенограмме в положении стоя при тонкокишечной обструкции выявляются чаши Клойбера (раздутые петли кишки с горизонтальным уровнем жидкости), складки Керкринга.
- Компьютерная томография. Проведение МСКТ брюшной полости с болюсным контрастным усилением — «золотой метод» диагностики непроходимости на уровне тонкого кишечника. Отмечается выраженное расширение петли кишечника проксимальнее места обструкции, транзиторные участки, «фекалоидный» стаз в тонкой кишке. Патологические изменения в толстой кишке отсутствуют.
Лабораторные методы имеют вспомогательное значение. В общем анализе крови определяются неспецифические воспалительные изменения: высокий лейкоцитоз и нейтрофилез, повышение СОЭ, нарастание лейкоцитарного индекса интоксикации. В биохимическом анализе крови возможна гипоальбуминемия, повышение концентрации мочевины и креатинина. При недостаточной информативности других методов проводится видеолапароскопическое исследование брюшной полости.
В первую очередь тонкокишечную форму расстройства необходимо дифференцировать с другими заболеваниями из группы «острого живота» (аппендицитом, панкреатитом и холециститом). Основным диагностическим критерием является обнаружение характерных изменений при рентгенографии и КТ. В пользу кишечной непроходимости свидетельствует быстрое ухудшение состояния пациента, рвота калового характера. Обследование осуществляет абдоминальный хирург, по показаниям привлекаются другие специалисты (например, онкологи при подозрении на новообразование как причину патологии).
Лечение тонкокишечной непроходимости
Пациентов с подозрением на возникновение патологии срочно госпитализируют в хирургический стационар, начинают терапию, позволяющую восстановить пассаж кишечного содержимого. Полностью ограничивается прием пищи. Для декомпрессии верхних отделов ЖКТ устанавливается назогастральный или интестинальный зонд. Для очищения нижних отделов кишечника выполняются сифонные клизмы. Пробная медикаментозная терапия назначается при отсутствии признаков перитонита и включает следующие группы препаратов:
- Регуляторы моторики тонкокишечной стенки. При выраженных спастических явлениях рекомендованы миотропные спазмолитики и М-холиноблокаторы. Больным с признаками пареза гладкой мускулатуры показаны ингибиторы холинэстеразы, усиливающие перистальтику кишечника.
- Инфузионные растворы. Для восполнения объема секвестрированной жидкости, улучшения реологии крови, коррекции энергодефицита используют солевые и сбалансированные полиионные препараты. По показаниям вводят коллоидные растворы, жировые эмульсии, составы с аминокислотами.
- Анальгетические средства. Наиболее эффективными для купирования тяжелого болевого синдрома при кишечной непроходимости являются наркотические анальгетики. При необходимости и отсутствии противопоказаний возможно проведение двухсторонней паранефральной новокаиновой блокады.
- Антибактериальные препараты. Антибиотики применяются с профилактической целью для предупреждения патологической активации кишечной микрофлоры и предотвращения перитонита. Стандартные терапевтические схемы обычно предполагают введение цефалоспоринов 2-3 поколения.
Об эффективности фармакотерапии свидетельствует разрешение процесса: купирование боли, обильное отхождение стула, газов, наступающее в течение 1-1,5 часов после введения препаратов. Обычно консервативная терапия позволяет справиться с динамическим вариантом непроходимости. При неэффективности медикаментов, появлении перитонеальных симптомов, выявлении морфологического субстрата проводится срединная лапаротомия для ревизии абдоминальных органов, сегментарной резекции тонкой кишки, удаления инородного тела из кишечника.
Прогноз и профилактика
Исход заболевания зависит от своевременности начатой терапии и степени перекрытия просвета кишечника. При частичной тонкокишечной непроходимости прогноз относительно благоприятный, у 85% пациентов выздоровление наступает без хирургического лечения. Полная непроходимость прогностически неблагоприятна и зачастую протекает с серьезными осложнениями. Для предупреждения развития патологии требуется своевременное лечение гастроэнтерологических болезней, профилактика послеоперационных спаечных процессов.
Источник
Заворот кишок – это перекрут кишечной петли вокруг оси брыжейки с нарушением питания и кровоснабжения кишечной стенки, формированием непроходимости пищеварительной трубки. Первый клинический признак – резкая схваткообразная боль в животе, через несколько часов сменяющаяся постоянной болью, чувством распирания, рвотой кишечным содержимым, отсутствием стула или диареей. Наиболее информативным методом диагностики является рентгенологическое исследование; обязателен контроль биохимического и кислотно-основного состояния крови. Лечение некоторых форм заворота кишок рекомендуется начинать с консервативных мероприятий, однако в большинстве случаев требуется операция.
Общие сведения
Заворот кишок – механическая кишечная непроходимость, развивающаяся вследствие поворота петли кишечника вокруг брыжеечной оси. Наибольшую распространенность имеет среди пожилых пациентов (преимущественный возраст больных – 60 лет и старше). В подавляющем большинстве случаев заворот локализуется в толстом кишечнике: в 80% случаев случается перекручивание сигмовидной кишки, 15% – слепой кишки, менее чем в 5% – поперечно-ободочной части кишечника, селезеночного угла. Заворот кишок составляет около 5% всех случаев обструкции кишечника, 10-15% всех эпизодов толстокишечной непроходимости.
Для детей более характерен заворот в области тонкого кишечника, так или иначе связанный с врожденной патологией. У беременных женщин данная форма непроходимости кишечника обычно встречается в третьем триместре, когда увеличенная матка смещает сигмовидную кишку, провоцируя ее перекрут. Значительная часть пациентов с заворотом кишок представлена контингентом домов престарелых и психиатрических клиник.
Заворот кишок
Причины
Чаще всего происходит заворот сигмовидной и тонкой кишок. По степени перекрута заворот делят на частичный (до 270°), полный (270-360°), а также неоднократный. Возникновение патологии обычно связывают с врожденными особенностями брыжейки кишечника и аномалиями ее прикрепления; спаечной болезнью, при которой спайки сближают отдельные петли кишки между собой, провоцируя застой содержимого и растяжение кишечника, фиксацию петель и брыжейки.
В этой ситуации возникают предпосылки для перекрута петель кишки вокруг оси слишком длинной брыжейки – от поворота на 90° до двух-трехкратного полного перекручивания, в результате которого происходит ущемление сосудов и нервов в брыжейке, возникает механическое препятствие продвижению пищевых масс. Предрасполагают к развитию заболевания следующие факторы: резкое возрастание внутрибрюшного давления при физических нагрузках, поднятии тяжестей; внезапное усиление перистальтической работы кишечника после вынужденного голодания, значительного переедания, употребления непривычной пищи; длительные стойкие запоры.
При завороте тонкой кишки причиной в большинстве случаев выступает аномалия развития брыжейки, реже – спайки брюшной полости. Обычно поворот петель кишечника происходит по часовой стрелке, в процесс может быть вовлечен полностью весь тонкий кишечник. Причинами заворота толстого кишечника служат спаечный процесс, большие опухоли и кисты брюшной полости, беременность, послеоперационный период при вмешательствах на органах брюшной полости, назначение лекарств, усиливающих перистальтику кишечника. Чаще всего заворот происходит в области сигмовидного отдела, так как он имеет самую длинную брыжейку. Реже патология возникает в правой половине ободочной кишки, в области селезеночного угла.
Заворот кишок может осложнять течение таких заболеваний, как острый аппендицит, болезнь Гиршпрунга, кистозный фиброз кишечника, мегаколон, карциномы ЖКТ, энтероптоз, старческая деменция, различные психические расстройства, рассеянный склероз. Часто данная патология развивается на фоне приема психотропных средств, солевых и осмотических слабительных, после проведения колоноскопии.
Патогенез
Перекрут петель кишки вокруг брыжейки вызывает сдавливание сосудов и нервов, из-за чего нарушается питание и иннервация кишечника. Перистальтика сначала усиливается, а затем возникает парез приводящего отдела кишечника – развивается механическая кишечная непроходимость.
Симптомы заворота кишок
Клиника зависит от того, в каком отделе кишечника произошел перекрут. Общими критериями клинической диагностики являются абдоминальные боли, значительное вздутие и асимметрия живота, сопровождающиеся задержкой отхождения газов и стула; каловая рвота, отсутствие симптомов раздражения брюшины. Через переднюю брюшную стенку может пальпироваться перераздутая приводящая петля кишечника, при толчковых надавливаниях на которую слышен шум плеска, а при перкуссии – тимпанит. Из-за выраженных потерь жидкости и электролитов развивается обезвоживание, которое сопровождается тахикардией. При перекруте любого из отделов кишечника клиника будет зависеть от степени и скорости заворота кишок.
Заворот тонкого кишечника проявляется возникновением острых интенсивных схваткообразных болей в эпигастрии или околопупочной области, реже в нижних отделах живота. Появление боли сопровождается рвотой съеденной пищей, которая постепенно учащается и усиливается, рвотные массы становятся каловыми. На начальных стадиях может отходить кал, позже кал и газы не отходят.
В начале заболевания перистальтика кишечника значительно усиливается, однако в последующие часы она постепенно затухает и сменяется парезом кишечника. Перераздутие петель кишки чаще встречается при частичном завороте, а при полном повороте у худощавых пациентов в брюшной полости можно прощупать конгломерат перекрученных петель. Состояние больного крайне тяжелое, выражены явления интоксикации.
Перекрут сигмовидной кишки может протекать остро или подостро. Острый заворот сигмовидной кишки проявляется схваткообразными болями в левой половине живота, каловой рвотой, резким падением артериального давления. При этой форме патологии некротизация происходит очень быстро, перитонит развивается в первые часы заболевания. Подострая форма перекрута сигмовидной кишки развертывается исподволь, протекает легче. Чаще всего пациенты обращаются за медицинской помощью через несколько дней от начала заболевания, предъявляя жалобы на рецидивирующие боли, вздутие живота и лишь на поздних стадиях – рвоту.
При ректальном исследовании определяется расширенная и пустая ампула прямой кишки. Для заворота сигмовидной кишки характерны симптом косого живота Байера (асимметрия живота за счет выпячивания раздутой петли кишечника, располагающейся слева направо сверху вниз); симптом Цеге-Мантейфеля (при постановке сифонной клизмы вся введенная жидкость быстро покидает кишечник, не содержит примесей кала и газы).
Заворот кишок в области илеоцекального угла может протекать по типу странгуляционной (при одновременном перекруте слепой и подвздошной кишок вокруг брыжейки) или обтурационной (при повороте слепой кишки вокруг своей продольной или поперечной оси) кишечной непроходимости. Задержка появления симптоматики в этом случае может составлять до десяти дней, хотя известны эпизоды предъявления жалоб уже через два часа после завершения перекрута.
Возникают приступообразные, очень интенсивные боли вокруг пупка, частая истощающая рвота. В начале заболевания возможно отхождение скудного количества каловых масс, затем стул и газы перестают выделяться. В левой половине живота определяется перераздутая петля кишечника, над ней выслушивается тимпанический звук. При пальпации живота в правом фланке определяется пустота, так как перекрученная слепая кишка смещается к центру или вверх.
Осложнения
Течение патологии может осложняться перфорацией кишки, перитонитом, развитием генерализованной инфекции, критического обезвоживания и гиповолемического шока. При длительном течении подострого заворота кишок возможно формирование кисты брыжейки, стеноза кишечной петли, хилезного асцита.
Диагностика
Первичные жалобы нередко заставляют пациента обратиться за консультацией гастроэнтеролога. После клинического осмотра и диагностики заворота кишок пациент направляется в хирургический стационар. Диагностику осуществляет абдоминальный хирург. При завороте сигмовидной кишки обзорная рентгенография выявляет увеличенную в размерах кишку, верхняя граница которой может доходить до диафрагмы. Четко видны два уровня жидкости – в проксимальном и дистальном отделах кишечника.
При завороте слепой кишки в правой половине брюшной области определяется округлая, перераздутая гаустрированная петля, ширина горизонтального уровня жидкости может достигать 20 см. В случае перекрута петель тонкой кишки в ней также определяются множественные уровни жидкости; дистальный отдел кишечника узкий, спавшийся. При рентгенографии пассажа бария по тонкому кишечнику отмечается задержка контраста на уровне заворота, отсутствие контраста в толстой кишке через 6-12 часов от начала исследования.
При проведении ирригографии в месте заворота сигмовидной кишки определяется симптом «клюва», над которым кишечник значительно перераздут. По ориентации кончика «клюва» определяют направление перекрута – по часовой стрелке или против. При завороте слепой кишки контраст не проходит далее середины восходящей части ободочной кишки. Наиболее информативным методом исследования является мультисрезовая спиральная компьютерная томография органов брюшной полости. На МСКТ в месте заворота определяется «спираль», петли кишечника расширены, явно визуализируется утолщение стенки кишки и брыжейки за счет отека.
Лабораторные анализы могут указать на умеренное повышение уровня лейкоцитов и скорости оседания эритроцитов в начале заболевания, но по мере нарастания некроза кишечника эти показатели будут значительно увеличиваться. Биохимический анализ крови не выявляет патологии, однако отмечается снижение уровня альбумина в крови, на фоне рвоты снижается количество калия и хлора. Кислотно-основное состояние крови нарушается в сторону ацидоза, снижения уровня бикарбонатов.
Диагностика патологии при беременности затруднена, так как использование рентгенологических методик ограничено. Обследование беременной начинают с УЗИ брюшной полости, при подозрении на заворот выполнять колоноскопию не рекомендуется, наиболее информативным методом будет диагностическая лапароскопия. Дифференциальный диагноз проводят с дивертикулезом, опухолями и конкрементами, спайками кишечника. Заворот сигмовидной кишки по клинике схож с раком толстой кишки, ишемией брыжейки. Заворот слепой кишки наиболее часто путают с острым аппендицитом, разрывом кисты и апоплексией яичника, почечной коликой, воспалительной патологией толстой кишки.
Лечение заворота кишок
В начале диагностического поиска пациент может находиться в отделении гастроэнтерологии, однако после постановки диагноза он должен быть переведен в отделение абдоминальной хирургии. Консервативную терапию и подготовку к операции начинают с введения назогастрального зонда для разгрузки кишечника, выведения застойного содержимого и газов. Целью инфузионной терапии является восстановление жидкостного баланса, водно-электролитного равновесия крови, уровня белка. Антибактериальная терапия обязательна, если подозревается перитонит или сепсис – её начинают немедленно после госпитализации больного в стационар, если же данные осложнения исключены – за два часа до операции.
Заворот тонкого кишечника лечится исключительно оперативным путем. Во время операции хирург должен попытаться расправить перекрут петель, при наличии некроза кишок производится сегментарная резекция тонкой кишки, наложение анастомоза тонкой кишки в тонкую или толстую. Если же во время операции выявляется перитонит – накладывается илеостома, через три месяца производится реконструктивная операция. Операция при завороте слепой кишки преследует своей целью проведение гемиколэктомии с наложением межкишечного анастомоза либо илеостомы (при наличии воспалительного экссудата в брюшной полости). У ослабленных больных может быть проведена чрескожная тифлостомия – она позволит улучшить состояние кишечника, стабилизировать пациента.
Терапию заворота сигмовидной кишки предпочтительно начинать с ректороманоскопии или колоноскопии, во время которых в сигмовидную кишку вводят гибкую трубку для разгрузки кишечника. При необходимости после декомпрессии производится радикальная операция, показаниями к которой являются острый заворот сигмовидной кишки, отсутствие эффекта от консервативной терапии. После операции необходимо продолжить массивную антибактериальную и инфузионную терапию, осуществлять наблюдение за пациентом для раннего выявления осложнений: присоединение инфекции, несостоятельность швов на кишке, образование межкишечных абсцессов и свищей, развитие генерализованной инфекции.
Прогноз и профилактика
Так как заворот кишок в подавляющем большинстве случаев развивается у пожилых пациентов, прогноз при этом заболевании достаточно серьезен, обусловлен плохим исходным состоянием здоровья, наличием тяжелой сопутствующей патологии. Смертность при позднем выявлении патологии (более трех суток от начала заболевания) достигает 40%, а послеоперационная летальность – 30%. После эндоскопического лечения у половины пациентов случаются рецидивы заболевания.
Для профилактики требуется контроль назначения и приема психотропных и слабительных средств, препаратов, усиливающих или замедляющих перистальтику кишечника. Количество грубых пищевых волокон в рационе должно быть достаточным, но не избыточным. После оперативных вмешательств в обязательном порядке должна проводиться профилактика образования спаек.
Источник